Comparar los costes de la terapia endovascular (EVAR) con relación a la cirugía abierta (CA) del aneurisma de aorta abdominal (AAA). Conocer la morbimortalidad y tasa de reintervención.
Material y métodosRealizamos un estudio de cohorte retrospectivo recogiendo los pacientes con AAA tratados entre 2008 y 2009 mediante EVAR y CA. Se halla el coste total de cada tratamiento mediante datos extraídos de la gestión analítica de nuestro centro, a partir del coste de la prótesis, tiempo de quirófano y anestesia, uso de hemoderivados, estancia en Unidad de Reanimación y estancia media. Se incluyen también costes durante el seguimiento por reintervención y pruebas de imagen. Recogimos complicaciones, mortalidad (perioperatoria y durante el seguimiento) y tasa de reintervención. El análisis estadístico se realizó mediante tablas de contingencia según modelo de Cox y prueba t de Student.
ResultadosRecogimos 74 casos en 2 años, 40 tratados mediante CA y 34 mediante EVAR con un seguimiento medio de 46,84 meses. La media del coste total fue 12.089,70 € para la CA y 19.682,30 € para EVAR (p<0,0001; IC 95%: 10.952,36-13.488,11), diferencias debidas al coste de la endoprótesis que supuso el 65,7% del total. La mortalidad durante el seguimiento fue del 20% en CA (8 casos) y 31,3% (10) en EVAR (p=0,273). La tasa de reintervención fue del 20% (8) en CA frente al 20,6% (7) en EVAR (p=0,950).
ConclusionesEl tratamiento endovascular de los AAA en nuestro centro hospitalario es más caro en comparación concon la CA. La competitividad de mercado entre los diferentes dispositivos comerciales podría equiparar en un futuro ambos tratamientos.
To compare costs of endovascular repair (EVAR) with open repair (OR) in abdominal aortic aneurysms. To determine the morbidity, mortality, and reintervention rates.
Material and methodsA retrospective cohort study was conducted on patients with AAA that were treated during 2008-2009 with EVAR and OR, in order to obtain the total cost of each treatment. The study variables were extracted from the analytical accounting unit of our hospital. Such data consist of the cost of prosthesis, OR time, anaesthesia, blood products, intensive care unit, and length of hospital stay. Imaging tests and monitoring of patients after reintervention were also included. Complications, mortality (perioperative and follow-up) and reoperation rates, were recorded. Statistical analysis was performed using contingency tables according to a Cox model and the Student t test.
ResultsA total of 74 cases were found in the 2 year period of the study, of whom 40 patients were treated with OR, and 34 with EVAR. The mean cost was €12,089.70 in OR and €19,682.30 for EVAR (P<.0001, 95% CI; 10,952.36–13,488.11), with the differences due to the cost of the endoprosthesis accounting for 65.7% of the total. Mortality during follow-up was 20% in OR (8 cases), and 31.3% (10) in EVAR (p=.273). The reoperation rate was 20% (8) in OR, compared to 20.6% (7) in EVAR (p=.950).
ConclusionsThe endovascular treatment of AAA in our hospital is more expensive compared to OR. Although the current competitive market environment could possible put both treatments on the same level in the future.
Tras más de 2 décadas del nacimiento del tratamiento endovascular del aneurisma de aorta abdominal (EVAR)1, se ha producido su crecimiento exponencial en detrimento de la cirugía abierta (CA). Las principales ventajas: reducir la morbimortalidad del procedimiento, los tiempos quirúrgicos y de recuperación y la estancia hospitalaria. Esto permite, además, abordar pacientes con elevado riesgo quirúrgico antes no tratables mediante cirugía convencional2. La pregunta que surge en muchas ocasiones es ¿se debe extender esta indicación a todos los pacientes? El beneficio inicial del EVAR no se sostiene a medio-largo plazo y no llega a compensar el elevado coste que depende fundamentalmente del dispositivo, aunque esto puede variar en función del modelo económico y sanitario3. El objetivo de este estudio es conocer los costes de ambos tipos de tratamiento en nuestro medio, realizando un análisis de la contribución de todos los factores implicados en el coste total. Por otro lado, se estudia la morbimortalidad perioperatoria, supervivencia y tasa de reintervención.
Material y métodosDe forma retrospectiva, se recoge a aquellos pacientes con aneurisma de aorta abdominal (AAA) tratados mediante EVAR y CA durante los años 2008 y 2009. Se excluyen del estudio AAA inestables o con signos de rotura.
Como es habitual, llevamos a cabo un registro de datos demográficos y factores de riesgo cardiovascular. Para el cálculo del coste total, se realiza un recorrido del paciente desde que inicia el preoperatorio hasta que finaliza el ingreso hospitalario, así como los derivados de pruebas diagnósticas durante el seguimiento y las reintervenciones. El coste de las variables de pruebas diagnósticas y tiempos (quirófano, anestesia, Unidad de Reanimación [REA] y estancia hospitalaria) se extrae del departamento de contabilidad analítica de nuestro centro hospitalario y aquellos de materiales utilizados (prótesis y materiales adicionales) directamente de suministros por año y paciente. Las variables que se incluyen y su coste asociado son: ecocardiografía, 45,63 €; tiempo de utilización de quirófano, 6,23 €/min; tiempo de anestesia, 2 €/min; tiempo en REA, 2,06/min y en el caso de estancias en medicina intensiva de 1163,46 €/día; estancia en planta, 133,65 €/día; total de hemoderivados utilizados (desglosados: concentrado de hematíes, 121,42 €; plaquetas, 423,39 €; plasma fresco congelado, 83,42 €); recuperador de sangre, 209,68 €; Vivostat® (sistema sellante de fibrina utilizado de forma sistemática en CA), 610,28 €; angiografía tomográfica computarizada (angio-TC), 121,65 € y ultrasonografía doppler (ecodoppler), 22,38 €.
Así mismo, se registra el coste de los materiales utilizados habitualmente en cada tipo de tratamiento, asumiendo una cifra estándar de 572,79 € para EVAR (guías, introductores y catéteres) y de 36,14 € para CA (suturas, drenajes).
En el caso de embolización de arterias hipogástricas previa o durante el mismo acto en EVAR, su coste también queda incluido como parte del procedimiento ya que este material (coils de embolización) incrementa sustancialmente el coste de la endoprótesis, aunque a posteriori se analiza la prótesis exclusivamente en función del dispositivo comercial.
El protocolo de seguimiento en EVAR fue mediante angio-TC al mes, 6, 12 meses y posteriormente, anual con ecodoppler. En CA, solo se llevó a cabo un único control ecográfico, habitualmente a partir del 4.° año de seguimiento.
Por último, se estudia la morbimortalidad perioperatoria (1.er mes tras intervención), reintervenciones y causa, calculando nuevamente el coste asociado y la mortalidad durante el seguimiento.
Análisis estadísticoRealizamos un descriptivo de las variables seguido de un análisis bivariante mediante t de Student para variables numéricas y ji cuadrado con simulación de Montecarlo para variables categóricas. Como parte fundamental del estudio se incluye la estructura de costes o porcentaje que representa cada componente según tipo de tratamiento. Finalmente se lleva a cabo análisis de supervivencia con curvas de Kaplan-Meier y regresión de Cox, ajustando por factores de confusión (edad, cardiopatía isquémica y número de factores de riesgo). Para ello se utilizó el programa estadístico R Core Team (2014) (R: A language and environment for statistical computing. R Foundation for Statistical Computing, Viena, Austria. URL http://www.R-project.org/).
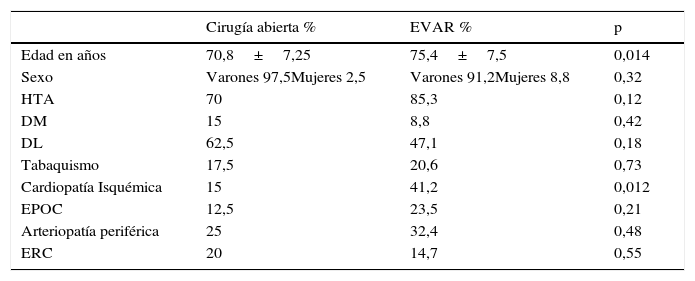
ResultadosRecogimos 74 casos, de los cuales 40 (54,1%) se trataron mediante CA y 34 (45,9%) mediante EVAR. El seguimiento medio fue de 50,27±11,9 meses para la CA y de 42,56±19 para EVAR con una pérdida del 5,9% (2 casos) en este último grupo. Con relación a la indicación de uno u otro tratamiento, los grupos estudiados no son completamente homogéneos: encontramos diferencias en la edad, 70,8±7,2 años para la CA y 75,4±7,5 para EVAR (p=0,014) y el antecedente de cardiopatía isquémica, 15% en CA y 41,2% en EVAR (p=0,012). El resto de factores clínicos y demográficos se exponen en la tabla 1.
Factores clínicos y demográficos
| Cirugía abierta % | EVAR % | p | |
|---|---|---|---|
| Edad en años | 70,8±7,25 | 75,4±7,5 | 0,014 |
| Sexo | Varones 97,5Mujeres 2,5 | Varones 91,2Mujeres 8,8 | 0,32 |
| HTA | 70 | 85,3 | 0,12 |
| DM | 15 | 8,8 | 0,42 |
| DL | 62,5 | 47,1 | 0,18 |
| Tabaquismo | 17,5 | 20,6 | 0,73 |
| Cardiopatía Isquémica | 15 | 41,2 | 0,012 |
| EPOC | 12,5 | 23,5 | 0,21 |
| Arteriopatía periférica | 25 | 32,4 | 0,48 |
| ERC | 20 | 14,7 | 0,55 |
DL: dislipidemia; DM: diabetes mellitus; EPOC: enfermedad pulmonar obstructiva crónica; ERC: enfermedad renal crónica; HTA: hipertensión arterial periférica.
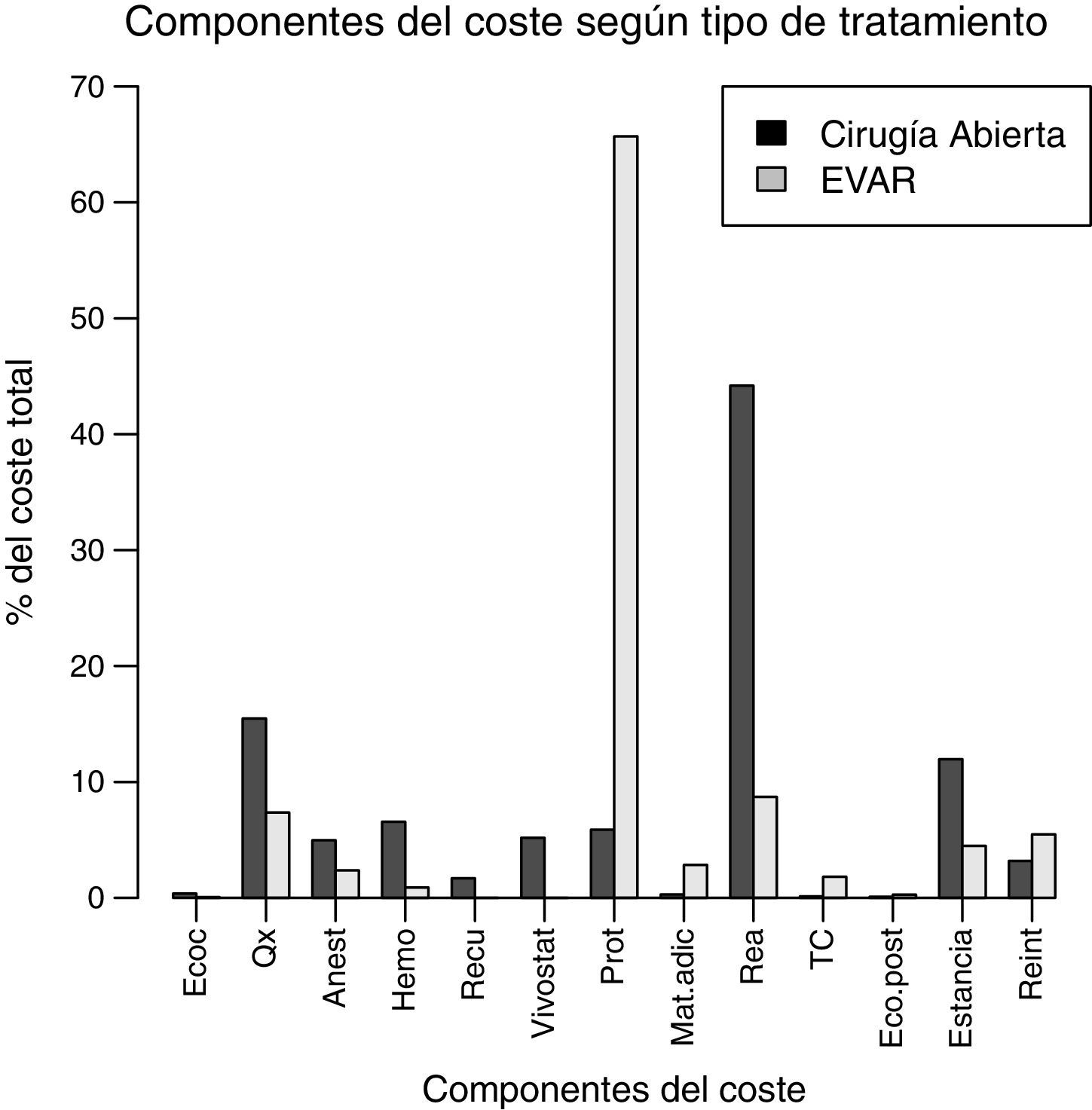
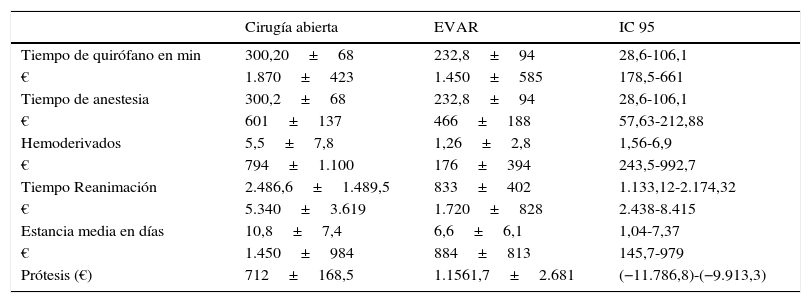
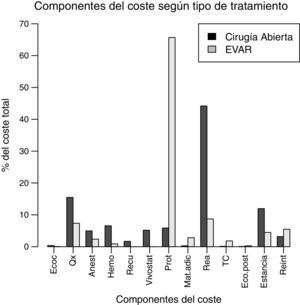
El coste total medio fue de 12.089,70 € para la CA y de 19.682,30 € para EVAR (p<0,0001; IC 95%: 10.952,36-13.488,11). Entre las variables más influyentes, el tiempo de utilización de quirófano y anestesia fue superior para la CA, con una media de 300,20±68min frente a 232,82±93,9 en EVAR (IC 95%: 28,64-106,10; p=0,001), así como la utilización de hemoderivados, tiempo en REA y estancia media (tabla 2), esta última de 10,8±7,3 días en CA y 6,6±6,1 días en EVAR (IC 95%: 1,04-7,37; p=0,010). Estas diferencias se tradujeron a su vez en diferencias significativas en cuanto a costes (tabla 2). La variable con un mayor peso en el coste total de EVAR fue la endoprótesis más el material adicional, que supuso el 65,7% del total. En este resultado se tiene en cuenta la embolización de arterias hipogástricas que se llevó a cabo en un 23,5% de los casos. En cambio, las variables con mayor ponderancia en la CA fueron la estancia en REA, tiempo de quirófano y estancia media en un 44, 15,4 y 12%, respectivamente. En la figura 1 se representa la contribución de los componentes analizados en el coste total de ambos tipos de tratamiento.
Variables más influyentes en el coste total y costes asociados
| Cirugía abierta | EVAR | IC 95 | |
|---|---|---|---|
| Tiempo de quirófano en min | 300,20±68 | 232,8±94 | 28,6-106,1 |
| € | 1.870±423 | 1.450±585 | 178,5-661 |
| Tiempo de anestesia | 300,2±68 | 232,8±94 | 28,6-106,1 |
| € | 601±137 | 466±188 | 57,63-212,88 |
| Hemoderivados | 5,5±7,8 | 1,26±2,8 | 1,56-6,9 |
| € | 794±1.100 | 176±394 | 243,5-992,7 |
| Tiempo Reanimación | 2.486,6±1.489,5 | 833±402 | 1.133,12-2.174,32 |
| € | 5.340±3.619 | 1.720±828 | 2.438-8.415 |
| Estancia media en días | 10,8±7,4 | 6,6±6,1 | 1,04-7,37 |
| € | 1.450±984 | 884±813 | 145,7-979 |
| Prótesis (€) | 712±168,5 | 1.1561,7±2.681 | (−11.786,8)-(−9.913,3) |
Las endoprótesis utilizadas fueron Endurant (Medtronic AVE, Santa Rosa, CA, EE. UU.) en 15 casos (44,1%), Excluder (W.L. Gore & Associates, Flagstaff, AZ, EE. UU.) en 14 (41,2%), Zenith (Cook, Bloomington, IN, EE. UU.) en 2 (5,9%) y Anaconda (Vascutek TERUMO, Escocia, Reino Unido) en 3 (8,8%). Analizando el coste de la endoprótesis en función del dispositivo comercial y utilizando como punto de corte la mediana (12.105,6 €), Endurant se situó por debajo en un 80% (12) de los casos y Excluder por encima en un 85,7% (12), diferencias que resultaron significativas (p=0,002).
Para finalizar con los costes, la tasa de reintervención fue del 20% en el grupo de CA (8 casos) y del 20,6% en el grupo EVAR (7 casos) lo que supuso un coste medio de 1.930±1.794 € en CA y 5.230±4.518 € en EVAR (IC 95%: 7.535,5-935,2; p=0,11). La causa más frecuente de reintervención en el grupo EVAR fue la endofuga en 5 casos, y en el grupo de CA, isquémica/sangrados por igual en 3 casos, seguida de eventraciones en 2 (tabla 3).
Reintervenciones
| Detalle | Temporalidad |
|---|---|
| EVAR (8 casos) | |
| Arteriografía diagnóstica (sospecha de migración y endofuga tipo ii)Endofuga tipo IC. Embolización con coils | Tardía |
| Endofuga tipo IA. Colocación de stent aórticoEndofuga tipo IB. Colocación de extensión | |
| Endofuga tipo IB. Colocación de extensiónIsquemia aguda en extremidad inferior (2 casos) | Inmediata |
| Cirugía abierta (7 casos) | |
| Colitis isquémica+isquemia aguda MIDEvisceración (en 2 casos) | Inmediata |
| Sangrado posquirúrgico (3 casos) | |
| Isquemia medular. Amputación bilateral MMIIEventración. Dos ingresos para reparación | Tardía |
EVAR: reparación endovascular; MID: miembro inferior derecho; MMII: miembros inferiores.
La mortalidad perioperatoria fue del 0% en CA y del 5,9% (2 casos) en EVAR y la morbilidad del 32,5% (13 casos) en CA frente al 20,6% (7 casos) en EVAR, sin alcanzar significación (p=0,25).
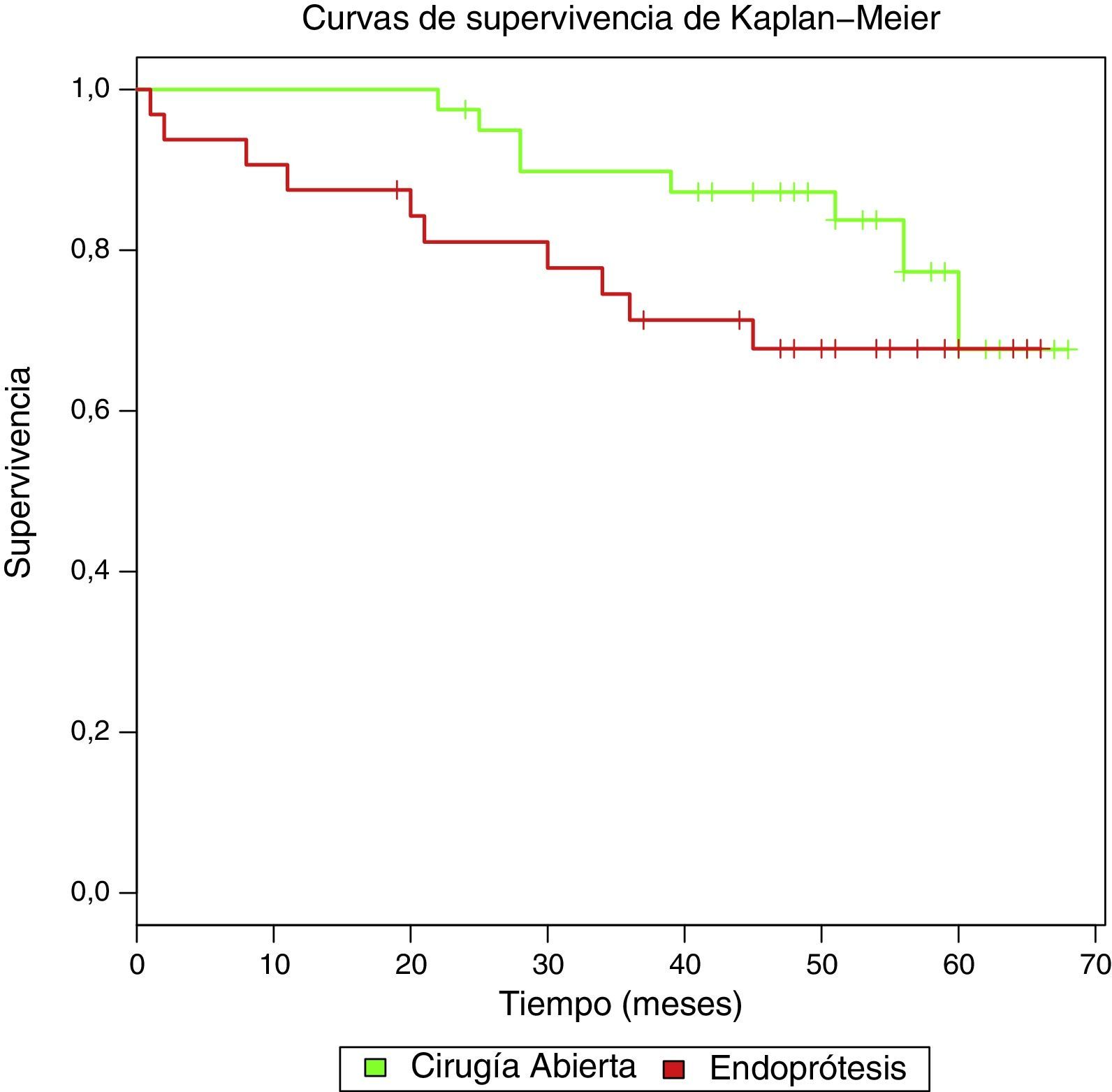
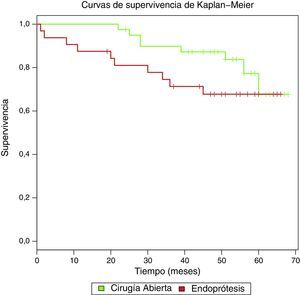
Finalmente, la mortalidad durante el seguimiento fue del 20% en CA (8 casos) frente al 31,3% (10) en EVAR. En el análisis de supervivencia (fig. 2) se observó un HR bruto de 1,86 para EVAR, que no fue significativo (IC 95%: 0,73-4,73). Ajustando por factores de confusión (edad, cardiopatía isquémica y número de factores de riesgo) el HR fue de 1,67, nuevamente no significativo (IC 95%: 0,60-4,61).
DiscusiónLos beneficios del EVAR son ampliamente conocidos, y se han ido demostrando con el paso de los años en los diferentes ensayos clínicos aleatorizados4–7. Se considera que en pacientes sanos candidatos a una cirugía convencional, la terapia endovascular se asocia a una mortalidad significativamente inferior a corto plazo en comparación con la CA, aunque este beneficio se pierde a medio-largo plazo2. En la cohorte de pacientes que recogimos se produce una condición especial, debido a una mortalidad perioperatoria del 5,9% (2) en el grupo EVAR en 2 años, que no se ha vuelto a repetir en ninguno de los casos tratados hasta el momento actual, probablemente porque no se había alcanzado la meseta en la curva de aprendizaje (se inició en el año 2007), ya que se necesitan ≥ 50 procedimientos para alcanzarla8.
Otros beneficios como menores tiempos quirúrgicos, estancias en unidades de cuidados intensivos, estancias hospitalarias y menor necesidad de transfusión de hemoderivados, que suscribirían la eficiencia de la terapia endovascular, parecen quedar balanceados por una tasa de reintervención durante el seguimiento superior para EVAR2. Por otro lado, no se han observado grandes diferencias en cuanto a mejoría en la calidad de vida y esta desaparece a los 3 meses de la cirugía4. Entonces, ¿qué sucede cuando hablamos de costes de tratamiento?
La comparación de modelos económicos y análisis de coste-efectividad de los principales ensayos clínicos aleatorizados, EVAR-14, DREAM5 y OVER6 resulta imposible debido a la heterogeneidad en las poblaciones, sistemas sanitarios (servicio nacional de salud del Reino Unido, seguridad social holandesa y seguridad social privada en EE. UU.), unidad monetaria y tiempo de seguimiento. Por otro lado, la enorme variabilidad a la hora de abordar el cálculo de costes (inclusión de unos u otros parámetros) hace que el rango sea muy amplio. En EVAR, los costes iniciales de hospitalización se han cifrado entre 16.7009 y 23.000 $10, mientras que para la CA, estos oscilan entre 9.0009 y 18.500 $11, hallazgos que concuerdan con lo observado en este estudio si excluimos el coste de reintervenciones y pruebas diagnósticas y asumimos el cambio de moneda, 13.362,9 € en CA vs. 16.212,5 € en EVAR. En el ensayo DREAM5 estas cifras fueron de 14.915 € en EVAR y 11.975 € en CA. Esta diferencia se ha suscrito principalmente en el coste de la endoprótesis y materiales/equipo necesarios, suponiendo un porcentaje que llega a alcanzar el 78% del coste de hospitalización9. En nuestro estudio, este alcanzó el 65,7% del total. Pero la realidad es que, en conjunto, las diferencias son aún mayores, 12.089,70 vs. 19.682,30 € (p<0,0001; IC 95%: 10.952,36-13.488,11) lo que pone de manifiesto el elevado coste posprocedimiento en EVAR, tanto por reintervenciones, las cuales se producen sobre todo a medio-largo plazo, como por los programas de seguimiento iniciales con angio-TC. En el momento actual, con el desarrollo de dispositivos de nueva generación, la adquisición de experiencia y el afinamiento en los protocolos de seguimiento, probablemente, los costes se irán aproximando.
Con respecto a otros indicadores de efectividad, encontramos una estancia hospitalaria inferior para EVAR, 7,36 días frente a 10,8 en CA, hallazgos superponibles a los intervalos observados en la literatura, 2-10 días para EVAR y 7,3-15,7 días en CA4,12. Así mismo, el tiempo de estancia medio en REA observado fue de 0,57 días para EVAR y 1,72 para CA (0,6-1,4 en EVAR vs. 2-3,5 en CA10,12–14).
En un análisis de coste-efectividad utilizando el modelo de Markov, Michaels et al.15 concluyeron que la terapia endovascular no era coste efectiva y el coste extra asumido no compensaba la ganancia en años ajustados por calidad de vida (QALY). Además, el incremento de ratio en coste efectividad (ICER en la literatura anglosajona) era de 110.000 £, muy por encima de los estándares en el Reino Unido para considerar coste-efectivo un procedimiento (≤30.000 £), aunque sus cálculos se basaron en la cohorte del EVAR-14, por aquel entonces sin un seguimiento a medio-largo plazo.
Más recientemente, un análisis de coste-efectividad llevado a cabo por Epstein et al.3 concluye que el EVAR no es coste-efectivo según los modelos económicos europeos, EVAR-1 a 4 años y DREAM tras 8 años de seguimiento, con un coste de 73.000 £ y 61.000 £ por QALY ganado, respectivamente. En cambio, basándose en el modelo económico del OVER en EE. UU., a 2 años, EVAR sí fue coste-efectivo, porque los costes hospitalarios son muy superiores y, por tanto, sí se consigue un ahorro suficiente en estancia y tiempo operatorio que compensa el coste de la endoprótesis (EVAR: 37.068 $; CA: 42.970 $). De ahí, la cautela con la que deben interpretarse los resultados dependiendo del país y del modelo sanitario.
Este estudio no pretende realizar un análisis de coste-efectividad, en primer lugar porque se trata de una cohorte retrospectiva con un bajo número de casos y en segundo lugar porque los grupos comparados no son homogéneos y, por tanto, muchos pacientes tratados mediante EVAR probablemente no habrían tenido otra opción terapéutica. El único ensayo clínico aleatorizado que compara EVAR frente a no intervención, EVAR-216 (pacientes con comorbilidades no candidatos a CA), observó un coste global tras 8 años de 14.995 £ en el grupo EVAR frente a 5.169 £ en el grupo de no tratamiento, debido a una tasa superior de reintervención en el primero.
No obstante, este es el primer estudio en España acerca de costes referentes a EVAR y es mandatorio realizar un ensayo clínico multicéntrico, aleatorizado, que permita profundizar en la realidad de nuestro modelo sanitario.
Como cabe esperar, la morbilidad quirúrgica fue superior en el grupo de CA, 32,5% (13) vs. 20% (7) aunque no alcanzó significación. De hecho, los nuevos modelos económicos no incluyen las complicaciones sistémicas iniciales y durante el seguimiento (renales, eventos cardiovasculares) al no haberse observado diferencias con evidencia suficiente entre ambos tratamientos17.
La curva de supervivencia es desfavorable para EVAR con un HR ajustado (edad, cardiopatía isquémica y número de factores de riesgo) de 1,67, no significativo (IC 95%: 0,60-4,61). Hemos de tener en cuenta que los ensayos clínicos incluyen pacientes seleccionados, aptos para ambos tipos de tratamiento, no representativos de los procedimientos EVAR en registros y estudios observacionales, en los que la población es añosa, presenta mayores comorbilidades y, por tanto, los resultados pueden ser diferentes. Aun así, ambas curvas se superponen a medio-largo plazo (5 años), siguiendo el mismo esquema de supervivencia en EVAR y CA2.
ConclusionesEl tratamiento endovascular de los AAA en nuestro medio es más caro en comparación con la CA. La competitividad de mercado entre los diferentes dispositivos comerciales, experiencia adquirida y la eficiencia en los protocolos de seguimiento podrían equiparar en un futuro ambos tratamientos, al reducir el coste añadido de reintervenciones y pruebas de imagen.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesNo existen conflictos de interés.
La información de este manuscrito fue presentada en el pasado 60.° Congreso Nacional de la Sociedad Española de Angiología y Cirugía Vascular.