Presentamos un caso de arrancamiento de la arteria innominada por traumatismo cerrado, resuelto con cirugía.
Hombre de 19 años enviado desde otro hospital con un traumatismo torácico y sospecha de rotura aórtica. Había quedado atrapado entre un montacargas y la pared, sufriendo un aplastamiento del tórax e hiperextensión forzada del brazo derecho.
Exploración: pálido, ligeramente obnubilado. Pupilas isocóricas. Hematomas cervical y pectoral derechos. Erosiones esternales y pectorales derechas. PA 90/50 en brazo izquierdo y 75/50 en el derecho. Dolor con los movimientos respiratorios, al movilizar el brazo derecho y a la palpación cervical y torácica. Auscultación cardíaca normal, hipoventilación en el hemitórax derecho. Pulsos rítmicos, los del brazo derecho disminuidos.
Radiografía torácica: sin cardiomegalia. Ensanchamiento importante del mediastino superior. Neumotórax derecho pequeño. Sin fracturas costales ni clavicular.
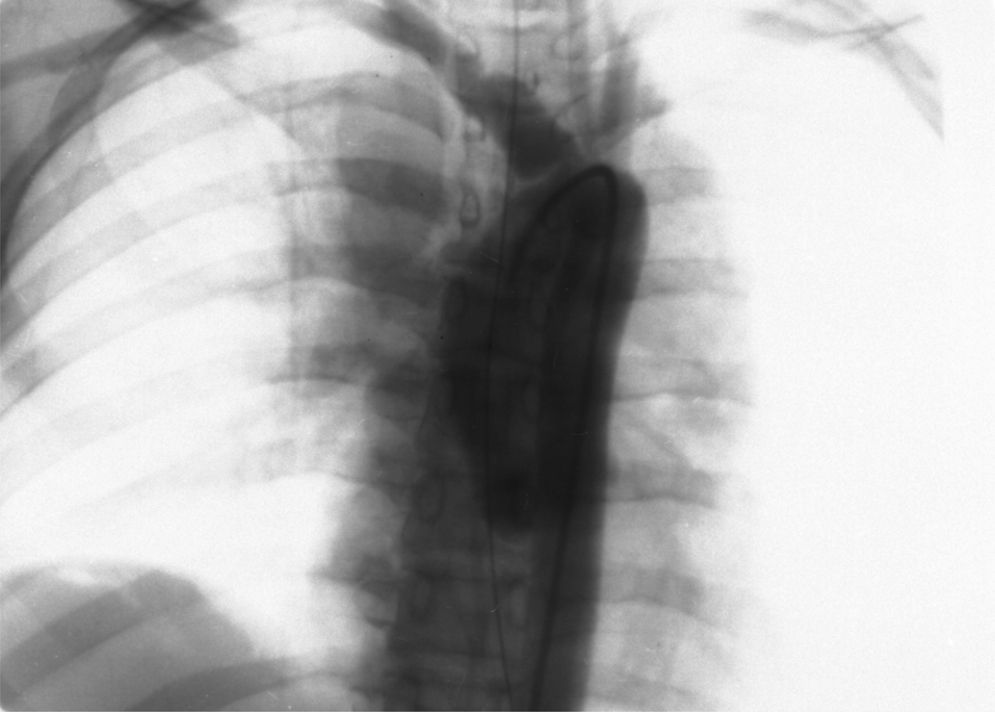
Aortografía: solución de continuidad en la salida del tronco arterial innominado (TAI), dilatación del mismo hasta la región cervical (fig. 1). Diagnóstico: rotura del TAI, sin descartar una rotura del arco aórtico. Se indica cirugía urgente.
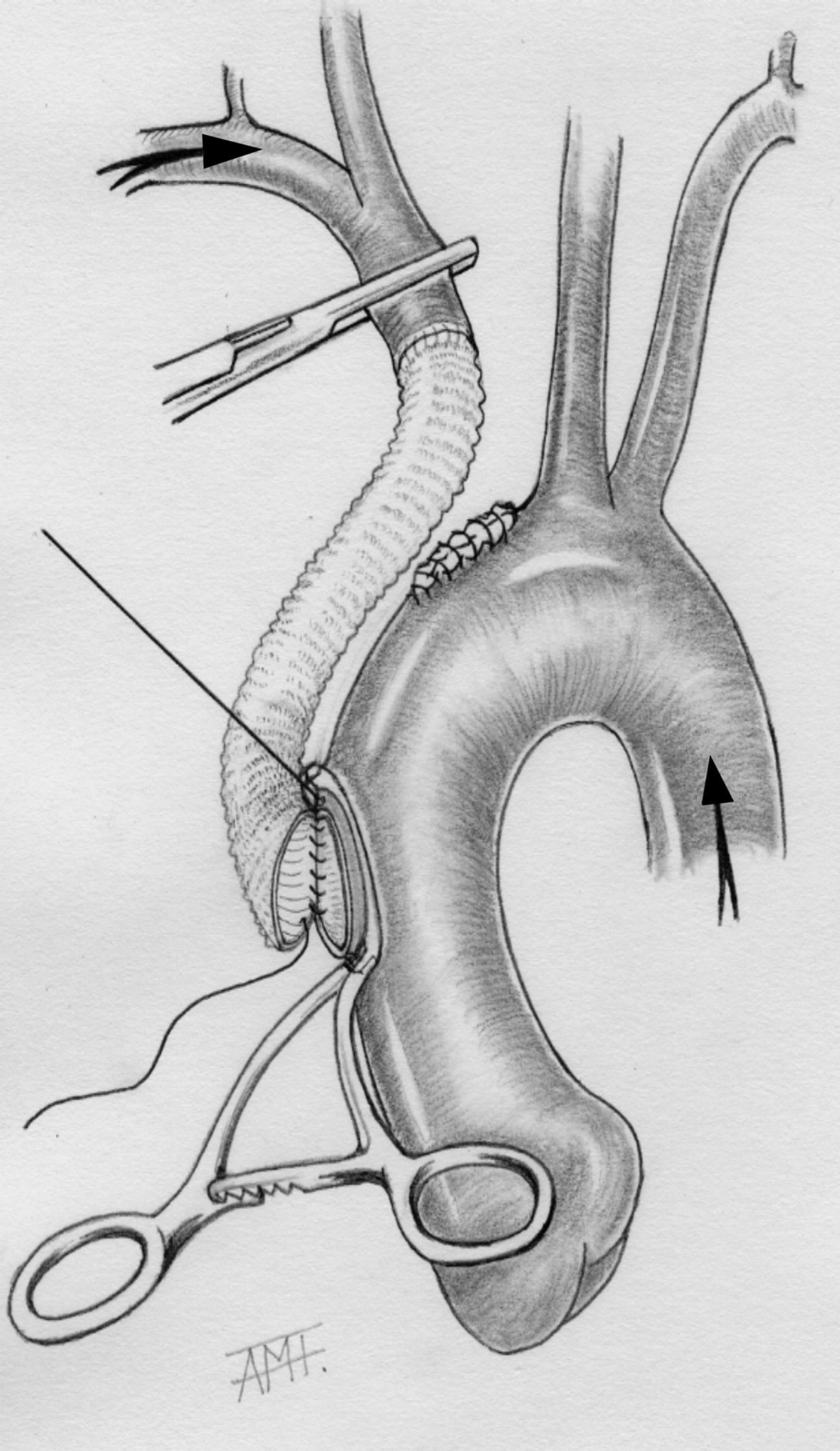
Operación: esternotomía prolongada por delante del esternocleidomastoideo derecho. Heparinización, canulación de las arterias braquial derecha y femoral izquierda conectándolas en «Y» a la línea arterial del circuito extracorpóreo. Pericardiotomía. Canulación de cavas. Ligadura y sección del tronco venoso innominado. Disección y control del TAI por encima del hematoma, de ambas carótidas y del arco aórtico. Entrada en circulación extracorpórea. Disección y exclusión con una pinza curva de la salida del TAI en la aorta. Pinzamiento del TAI por encima del hematoma. Apertura del hematoma resecando el segmento arterial dañado. Cierre del muñón del TAI en la aorta con doble sutura continua. Anastomosis terminoterminal al TAI de un injerto tubular de dacron de 12mm. Exclusión de la porción anterior de la aorta ascendente con una pinza de Satinsky, abriendo un ojal en ella. Sutura del extremo proximal del injerto cortado en bisel a la aorta (fig. 2). Retirada de pinzas. Salida de bomba. Retirada de las cánulas neutralizando la heparina. Cierre dejando drenajes: pericárdico, retroesternal y pleural derecho. Reinserción del pectoral dejando un redón.
Hallazgos: hematoma mediastínico importante de predominio derecho extendiéndose al cuello. Fractura esternal alta. Arrancamiento parcial del músculo pectoral mayor con hematoma. Hemopericardio discreto. Equimosis en la aorta ascendente y en el cayado. Hematoma y ensanchamiento del TAI. Al abrirlo se encontró una sección total, con las capas internas retraídas hacia el cuello, conservándose solo la adventicia. A nivel aórtico existía un arrancamiento irregular del TAI, sin otros desgarros. Hemoneumotórax derecho.
Evolución postoperatoria sin incidencias. Dado de alta en buen estado, reingresa al mes con una pericarditis serosa y derrame pleural derecho pequeño, resueltos con punciones pericárdica y pleural y antiinflamatorios. En la revisión al año estaba asintomático, trabajando. La exploración y las radiografías fueron normales.
El arrancamiento del TAI causado por un traumatismo torácico cerrado es una rareza, sin embargo es la lesión arterial más frecuente después de la rotura aórtica1. La avulsión se produce con mayor frecuencia en su origen con rotura de las capas arteriales internas, formándose un falso aneurisma1. La hemorragia suele quedar contenida en el mediastino superior, pudiendo producirse en muchos casos una rotura mortal2. La causa más frecuente es el accidente de tráfico seguida de las caídas y los aplastamientos1. En la mayoría de los casos, se refieren una deceleración brusca y una compresión torácica. Con frecuencia se asocia a otras lesiones1. La morbimortalidad es elevada3. Se han propuesto diferentes mecanismos para explicar la tracción de la arteria3.
En este enfermo se produjo un aplastamiento torácico con fractura esternal, lesión mencionada 4,5, asociada a una hiperextensión forzada del brazo derecho que pudo contribuir al arrancamiento2. Al no haber existido una deceleración brusca, este caso reforzaría la teoría de que la causa de estas lesiones es el aplastamiento torácico5,6. Otros autores asocian la fractura de las primeras costillas con la avulsión del TAI1,3,7, lo que iría a favor de esta hipótesis.
Ante un traumatismo torácico con ensanchamiento del mediastino, en la radiografía deben sospecharse lesiones en la aorta o de sus ramas7 y se debe completar el estudio con otros medios de imagen. La aortografía ha sido considerada el «gold standard» para el diagnóstico1,3. Más recientemente la angio-TAC es una excelente alternativa en urgencias por su accesibilidad, rapidez y por ser menos invasiva. La ecografía transesofágica puede ser diagnóstica7,8.
Debe indicarse la cirugía urgente con abordaje por esternotomía con extensión cervical9. El tratamiento de elección es el cierre del muñón en la aorta y la inserción de un injerto sintético desde la aorta ascendente al TAI. Muchos autores no utilizan extracorpórea ni sistemas para perfundir el TAI durante el pinzamiento3,10, pero se debe considerar que la incidencia de ictus es del 4,5%1. En el caso descrito la canulación braquial y femoral, al sospechar una rotura aórtica, permitió una perfusión cerebral adecuada, haciendo más segura la cirugía. La sección del tronco venoso innominado, colapsado por el hematoma, facilitó la operación y la exploración del arco aórtico2,6. Si la operación estuviera contraindicada, una alternativa sería el tratamiento endovascular. La experiencia en la innominada es escasa, con malos resultados si hay transección, al ser la técnica compleja11.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.