La trombosis venosa profunda (TVP) es una enfermedad de gran interés clínico por su morbimortalidad y las repercusiones clínicas y sociales que suponen.
La incidencia de TVP en la población se estima en 1/1.000 por año, disminuyendo un 10% en pacientes jóvenes entre 20-40 años1. En estos, la etiología más frecuente son las alteraciones, tanto congénitas como adquiridas, del sistema inmunitario, los estados de hipercoagulabilidad y las neoplasias2.
Las anomalías de la vena cava inferior (VCI) son consideradas como factor predisponente para presentar TVP en pacientes jóvenes. Se han descrito anomalías de la VCI en un 5% de los pacientes jóvenes que tienen una TVP iliacofemoral frente al 0,3-0,6% de la población general1.
Presentamos 2 casos de pacientes jóvenes con TVP, iliacofemoral, bilateral, con agenesia de la VCI como factor predisponente.
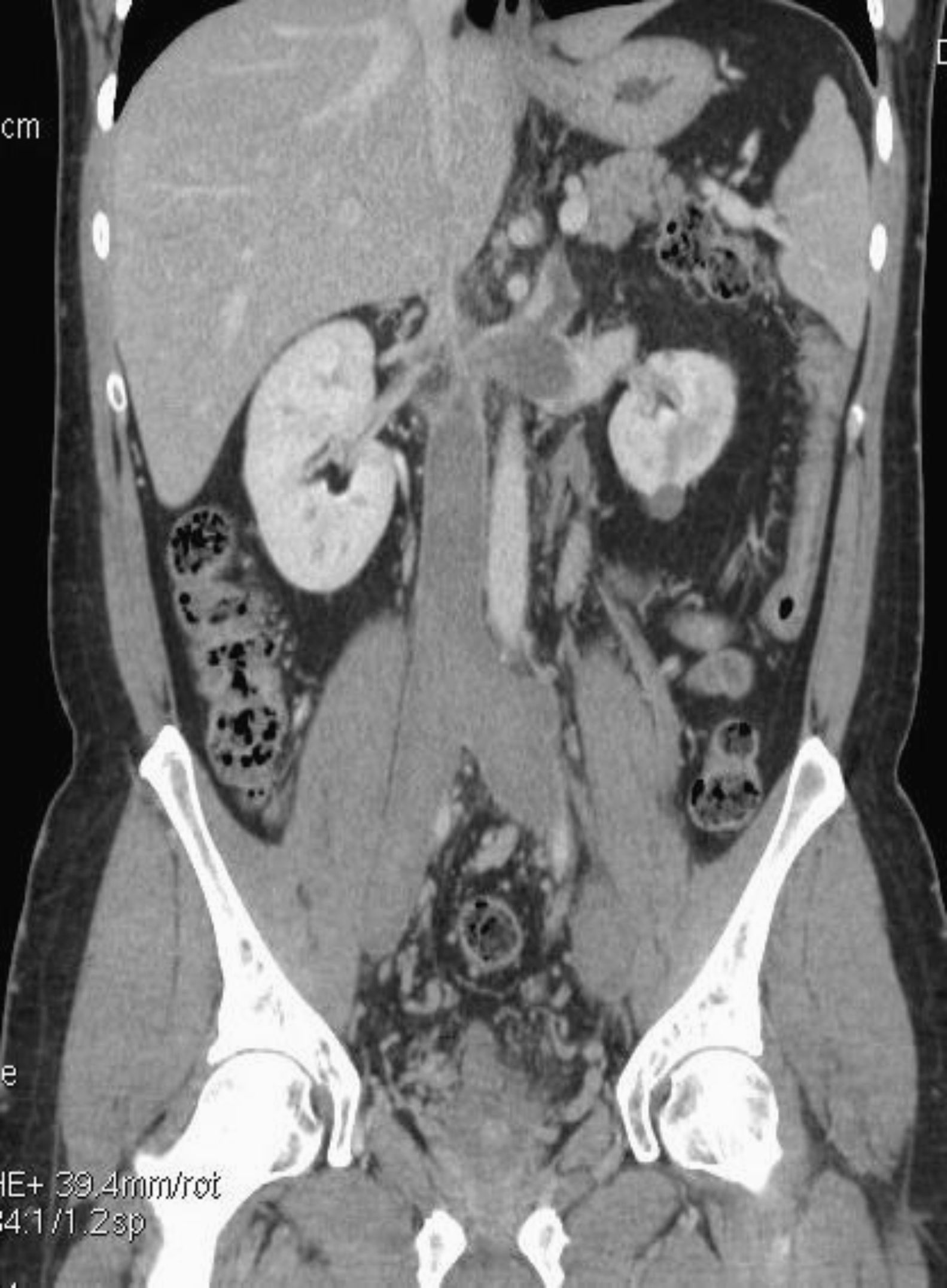
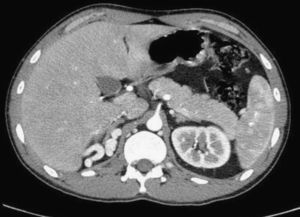
Varón de 31 años con antecedentes de enfermedad de Arnold-Chiari tipo I. Tras reposo relativo por un cuadro gripal, comenzó con dolor lumbar irradiado, acompañado de edemas rizomiélicos de ambas extremidades inferiores. No presentó manifestaciones clínicas indicativas de tromboembolia pulmonar. Analíticamente se observaron dímeros de 2.880 ng/ml; creatinina de 0,97mg/dl. En el eco-Doppler se apreció trombosis bilateral de vena poplítea, femoral superficial, femoral común e ilíacas. Se realizó una TC donde se observó una agenesia segmentaria de la VCI intrahepática y extrahepática hasta el hilio renal. A partir de ese nivel la VCI estaba dilatada y trombosada, extendiéndose la trombosis a la vena renal izquierda y a ambas ilíacas. Se vio una hipertrofia de la vena ácigos y del plexo venoso paraverterbral (fig. 1).
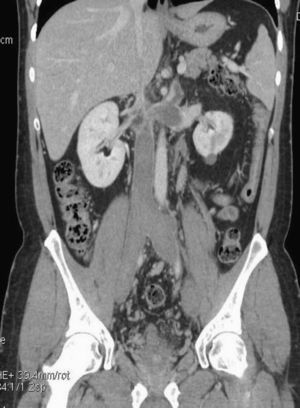
Varón de 32 años, fumador e intervenido de cadera, fémur y rótula izquierda 10 años antes. Acudió al servicio de urgencias por lumbalgia y edemas dolorosos desde la raíz del muslo de ambos miembros inferiores. No refirió sintomatología indicativa de tromboembolia pulmonar. Analíticamente se observaron dímeros de 1.497 ng/ml, una creatinina de 0,83mg/dl. En el eco-Doppler se visualizó un trombo venoso oclusivo de venas ilíacas, femorales comunes, superficiales y venas poplíteas de ambas extremidades. En la TC realizada se observó una agenesia parcial de VCI en el segmento suprarrenal-intrahepático con importante desarrollo de la circulación colateral con prominencia de vena ácigos y hemiácigos, venas lumbares y hepatorrenales. Se observó una dilatación y falta de repleción de VCI infrarrenal y ambas ilíacas (fig. 2).
En ambos pacientes se descartaron alteraciones de la hipercoagulabilidad en la fase aguda con confirmación a los 4 meses. Además, en las pruebas de imagen se descartaron enfermedades neoplásicas o compresivas intraabdominales. Los estudios de marcadores tumorales y de enfermedades autoinmunes fueron negativos.
Ambos pacientes recibieron tratamiento sintomático con analgésicos, medidas posturales y soporte elástico, además de tratamiento anticoagulante, inicialmente con heparina de bajo peso molecular y posteriormente con acenocumarol de forma indefinida.
Los pacientes se revisaron al mes, a los 6 meses y posteriormente anualmente. Actualmente, ambos pacientes presentan un síndrome postrombótico moderado con edemas de características ortostáticas, desarrollo de pequeñas varices en pies y dilatación de colaterales venosas en la pared abdominal. En el eco-Doppler de control a los 6 meses ambos pacientes seguían teniendo el eje venoso trombosado.
Las anomalías de la VCI son infrecuentes con una prevalencia de 0,3-0,5%. La mayoría son asintomáticas y se asocian en un 0,6-2%, a otras malformaciones cardiovasculares, pulmonares o de vísceras abdominales3,4.
A pesar de la gran prevalencia de la TVP en la población general, la afectación iliacofemoral bilateral es inferior al 10%. En pacientes con una malformación de VCI alcanza hasta un 50%3.
En los pacientes presentados, el cuadro de TVP fue precedido por dolor lumbar, objetivándose en las TC una hipertrofia de la vena ácigos para compensar el drenaje y un plexo venoso paravertebral también hipertrofiado. Se ha descrito esta dilatación venosa como causa de la sintomatología radicular en pacientes con agenesia de la VCI3,5.
De acuerdo con otros autores, creemos que las anomalías de la VCI representan un factor de riesgo para la TVP, a pesar de desarrollar una buena circulación colateral6. Por tanto, en pacientes jóvenes con sintomatología de TVP iliacofemoral bilateral debe sospecharse la posible presencia de una agenesia de VCI.
Para determinar la duración del tratamiento anticoagulante en estos pacientes, en la literatura médica revisada no existe un criterio establecido claro.
En las guías basadas en la evidencia (Chest. 2012)7 no hay mención del tratamiento adecuado y la duración idónea de los casos relacionados con anomalías anatómicas como las malformaciones de la vena cava. Dada la alta tasa de retrombosis, algunos autores defienden la anticoagulación de por vida8. Sin embargo, hay otros que opinan que a pesar de la elevada probabilidad de recurrencia de la trombosis, el tratamiento anticoagulante debería ser mantenido durante 6 meses si no coexisten otros factores de riesgo1,9. En otro estudio realizado por Martinez-Aguilar et al.10 fueron anticoagulados durante 3 meses sin presentar un nuevo episodio.
En nuestra opinión, ya que las malformaciones de la vena cava son una condición irreversible y la posible estasis venosa permanece a pesar del desarrollo de circulación colateral, creemos que deben recibir tratamiento con anticoagulación oral al menos durante 6 meses. Posteriormente se podría evaluar el riesgo-beneficio en cada paciente para mantener o no una anticoagulación de forma indefinida.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes y que todos los pacientes incluidos en el estudio han recibido información suficiente y han dado su consentimiento informado por escrito para participar en dicho estudio.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.