El término pediculosis se refiere a las infestaciones en humanos por piojos y hay referencias a él ya en la civilización egipcia y en el Antiguo Testamento1. Los piojos que parasitan al hombre son ectoparásitos humanos hematófagos, del suborden Anoplura (orden Phthiraptera), entre los que distinguimos 2 especies: Pediculus humanus (con las subespecies de P. humanus capitis y P. humanus corporis) y Phthirus pubis.
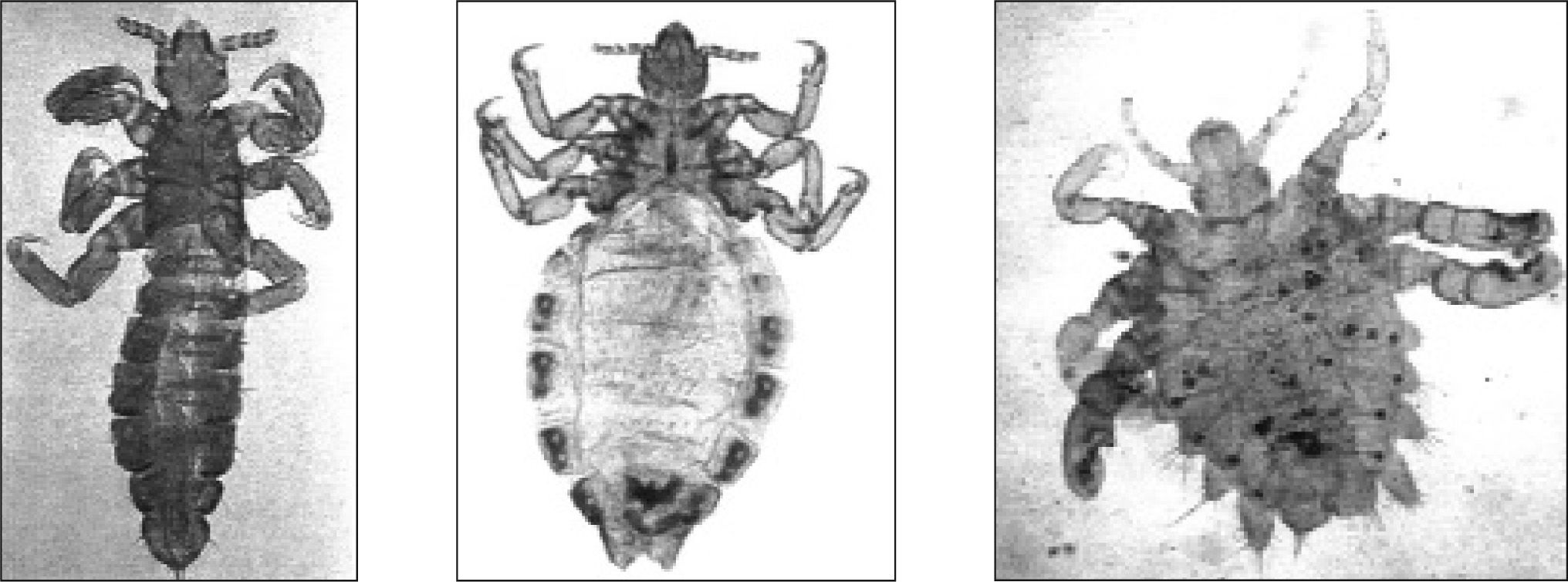
P. capitis y P. corporis son insectos casi idénticos, y el primero de ellos es de tamaño un poco menor. Ambos tienen forma alargada y miden entre 2 y 4mm de longitud. En cambio Phth. pubis tiene una forma más redondeada (recuerda a un cangrejo), mide entre 1-2mm y está provisto de garras en el segundo y tercer pares de patas2,3 (fig. 1).
Puntos clave
Las pediculosis son enfermedades endémicas en todo el mundo y, en general, pueden afectar a cualquier grupo de edad, sexo o clase social. La pediculosis de la cabeza debida a P. capitis es la infestación más frecuente, dando lugar a auténticas epidemias escolares, sobre todo en áreas urbanas y en los meses de otoño e invierno. Su prevalencia en este grupo de edad se calcula entre el 10 y el 40%, y afecta especialmente a las niñas entre 5 y 12 años1–3. El mecanismo de transmisión es básicamente por contacto directo cabeza a cabeza, aunque también pueden contagiarse al compartir peines, toallas, sombreros u otros objetos contaminados4. En cambio, la pediculosis del cuerpo (causada por P. corporis) es infrecuente en niños y es más propia de personas con malos hábitos higiénicos o en situaciones de hacinamiento, como guerras o catástrofes naturales. La fuente de contagio es sobre todo el uso compartido de ropa contaminada. Además, P. corporis actúa como vector principal de enfermedades infecciosas, como el tifus exantemático epidémico, la fiebre de las trincheras y la fiebre recurrente epidémica. La pediculosis pubis (causada por Phth. pubis), se trata de una enfermedad de transmisión sexual, aunque también se puede transmitir por la ropa, y suele coexistir con otras enfermedades venéreas1–3.
Ciclo vital y patogeniaLos 3 tipos de piojos completan su ciclo vital en el huésped humano, del que se alimentan succionando sangre múltiples veces al día. El piojo hembra fertilizado pone 3-5 huevos al día (unos 10 huevos para P. corporis) hasta que muere en el plazo de un mes. Los huevos (liendres) quedan fuertemente adheridos al cabello, y se desplazan con el crecimiento de éste. Hasta la eclosión de la ninfa, fase que dura entre 6 y 10 días, necesitan permanecer cerca de la piel, donde la temperatura es óptima para la incubación, por lo que si las liendres se sitúan a más de 5mm del cuero cabelludo, o bien están vacías, o no son viables. La maduración de las ninfas tiene lugar en 3 estadios durante 8-10 días, que entonces se convierten en la forma madura ya infectiva. P. capitis es viable fuera de la cabeza como máximo 36h, mientras que P. corporis puede permanecer vivo en las costuras y pliegues de la ropa durante semanas. El ciclo vital de Phth. pubis es muy similar, con la diferencia de que son mucho más inmóviles y permanecen agarrados al vello púbico y de la región hipogástrica, aunque también los podemos encontrar en las axilas, el tórax, el bigote, las cejas, las pestañas, e incluso en la línea de implantación del cuero cabelludo2,3.
Características clínicasEl síntoma principal de las pediculosis, sea cual sea la localización, es el prurito1. se trata de un picor intenso y persistente, aunque la infestación puede también ser asintomática, especialmente en los primeros días o semanas tras el contagio. El prurito se debe a la irritación provocada por la gota de saliva que el insecto deposita al morder al huésped para alimentarse, con lo que se forma una pápula milimétrica rojiza muy pruriginosa3. Como consecuencia del prurito, es frecuente observar signos de rascado y excoriaciones, con impetiginización secundaria e incluso adenopatías regionales reactivas de la piel retroauricular o de la nuca, en el caso de la pediculosis de la cabeza o en la zona hipogástrica y genital, para la pediculosis pubis. En esta última, un signo típico es la observación de las máculas cerúleas de 0,5-1cm en las zonas parasitadas. Estas lesiones, que pueden confundirse con equimosis si no se explora al paciente detenidamente, se deben a una sustancia anticoagulante secretada en la saliva de las ladillas2,4.
En el caso de las pediculosis corporis encontramos, además del prurito nocturno, pápulas eritematosas de pequeño tamaño y lesiones de rascado, especialmente en los grandes pliegues (ingles y axilas) y el tronco, pero sin la presencia de surcos acarinos como sí ocurre en otra parasitosis frecuente en nuestro medio, como es la escabiosis4.
DiagnósticoEl diagnóstico de certeza se efectúa visualizando los piojos adultos, las liendres y/o las ninfas localizados, sobre todo en la zona de la nuca y detrás de las orejas, en el caso de las pediculosis capitis (fig. 2). Sin embargo, la identificación aislada de liendres lejos del cuero cabelludo no siempre indica infestación activa, ya que los huevos vacíos permanecen adheridos al cabello durante largos períodos1–4. En cualquier caso, es importante explorar el cabello detenidamente en busca de liendres más cercanas a la base del cabello y/o de parásitos vivos. Además, deberemos diferenciar a estas liendres de la descamación del cuero cabelludo asociada a la dermatitis seborreica, la psoriasis, o las tiñas en las que la descamación, más amarillenta y sin cavidad en su interior, se desprende del cabello con facilidad3.
En el caso de la pediculosis corporis, los piojos deben buscarse en las costuras y pliegues de la ropa interior o ropas en contacto con la piel.
Las ladillas son más fácilmente visibles adheridas al pelo, debido a su mayor tamaño y a su movimiento más lento, pero pueden también confundirse con lesiones melanocíticas o costras si no se sospechan. En los niños, la pediculosis pubis es un diagnóstico infrecuente y, cuando ocurre, normalmente se localizan en las pestañas o en la raíz del cabello, debido a la escasez de pelo púbico o corporal a esta edad. El diagnóstico de Phth. pubis en niños debe hacernos sospechar la posible existencia de abusos sexuales1,4.
Tratamiento y medidas de controlLos pediculicidas tópicos son insecticidas que paralizan el sistema nervioso del piojo. En la tabla 1 se resumen las características de los pediculicidas más utilizados en el caso de los piojos. Todos son eficaces, pero se distinguen principalmente por su capacidad ovicida. Los agentes más eficaces son la permetrina al 1,5% y el malation al 0,5-1%, especialmente este último, ya que parece tener un efecto residual contra las reinfestaciones. Para los tratamientos basados en lindane al 1% o derivados de la piretrina es imprescindible repetir el tratamiento en 2-3 ciclos, debido a su menor capacidad ovicida5,6.
Principales pediculicidas
| Generalidades | Toxicidad | Tasa de curación | Ovicida | Retratamiento | Resistencias | Efectos secundarios | |
|---|---|---|---|---|---|---|---|
| Lindane 1% | Usar en resistencias | Alta si hay multiuso | Media | Baja | Necesario | ++ | Convulsiones, irritante, no administrar en caso de embarazo/lactancia, ni en menores de 2 años |
| Derivados de la piretrina | Útil | Poca | Media | Baja | Necesario | ++ | Irritante, reacciones anafilácticas en alérgicos al crisantemo |
| Permetrina 1-1,5% | Útil | Poca | Elevada | Alta | Recomendable | + | |
| Malation 0,5% | Muy útil y eficaz | Poca, no multiuso | Elevada | Alta | No es preciso | – | Inflamable, olor desagradable, efectos muscarínicos si se ingiere |
En el mercado español, encontramos numerosos productos para tratar la pediculosis capitis (tabla 2). Como norma general, hay que advertir que la capacidad insecticida varía en función de la concentración, así como la aparición de resistencias (más frecuentes si se usan productos a bajas concentraciones)6. En cuanto a la galénica, se prefiere usar las lociones o las cremas, siempre sobre cabello seco. Los champús, dado su corto tiempo de exposición y su uso sobre cabello mojado (que diluye y, por tanto, disminuye la concentración del principio activo), no son recomendables como tratamiento aislado. En el caso de las soluciones alcohólicas o colonias, su inconveniente es que son más irritantes e inflamables5.
Algunos preparados comerciales que contienen pediculicidas
| Lindane 1% KIFE® loción, gel y champú QUELLADA® loción y champú YACUTÍN® emulsión |
| Permetrina FILVIT®sol capilar (0,25%) y champú (1%) PERMETRINA OTC®(1,5%) champú, gel loción, colonia, crema NIX®crema (1%) QUELLADA® permetrina crema (1%) MOSIGUARD®champú, colonia, loción PERMETRINA®crema (5%) SARCOP® crema (5%) |
| Otras asociaciones (piretroides) KIFE-P®champú y loción (permetrina 1% + butóxido de piperonilo 1%) GOIBI® champú y loción (permetrina 1% + butóxido de piperonilo 1%) CUSITRÍN PLUS® (fenotrín 0,3% + butóxido de piperonilo 2%) VAPIO® antiparasitario loción (bioaletrina 0,66% + butóxido de piperonilo 2,64% + petróleo) |
| Malathion 0,5% FILVIT® loción PARA PLUS® (permetrina 1% + malation 0,5% + butóxido de piperonilo) |
| Cepillos quitaliendres FILVIT®peine liendrera, Liendrera OTC® |
Los efectos secundarios de los pediculicidas, si se usan de forma adecuada, son mínimos (tabla 1). Además, es importante utilizarlos a la frecuencia y dosis correctas, siguiendo las indicaciones del prospecto, ya que el mal uso y su sobredosificación facilita la aparición de resistencias6.
Ante un primer episodio de pediculosis capitis en nuestro entorno, se recomienda utilizar la permetrina al 1,5% (y no a menor concentración, debido a la aparición de resistencias) en loción o crema como pediculicida de primera elección. A los 20min, lavar el cabello y, con éste húmedo en agua, vinagre o aceite, se procede al peinado exhaustivo del cabello para la extracción de piojos adultos (que deberán estar muertos) y liendres. La desparatización mecánica del cabello los días siguientes al tratamiento es un paso clave en el éxito de éste, para lo que el uso de liendreras (peines de púas estrechas) ha demostrado ser de gran ayuda6. Si a los 6-8 días se identifican de nuevo piojos adultos vivos en el individuo tratado, será consecuencia de un fallo del tratamiento (aparición de resistencias) o bien de que se haya producido una reinfestación. se deberá entonces repetir el tratamiento de nuevo o cambiar a un pediculicida más efectivo (malation). El tratamiento de los fomites (sombreros, peines, toallas, ropas, etc.) en el caso de las pediculosis capitis es motivo de controversia, debido a la corta vida del parásito fuera del hombre. De todos modos, sí se recomienda no compartir estos objetos con individuos infestados7,8.
Para casos muy recidivantes hay otras alternativas de tratamiento, como son utilizar la permetrina al 5%, el uso de trimetoprim-sulfametoxazol durante 3 días y repetir a los 10 días –que actúa sobre las bacterias simbióticas del parásito– o bien la dimeticona tópica (muy eficaz, pero no disponible en España)9.
A pesar del éxito de estas medidas, hay niños (especialmente niñas) que muestran una predisposición a la reinfección repetida durante semanas, meses o incluso años, sin conocerse exactamente la causa6,7. En estos casos, así como en todos, es importante instruir a los padres en el tratamiento correcto, y recordarles también que la presencia de liendres o de prurito no es condición suficiente para iniciar el tratamiento. Para evitar los brotes escolares, no hay ningún repelente en el mercado que haya demostrado ser lo suficientemente eficaz contra el contagio de la pediculosis8. se recomienda que desde el colegio se avise a los padres del/la niño/a al que se le identifique infestación activa, pero el/la niño/a podrá ir a la escuela al día siguiente de haber realizado el tratamiento correcto7–9.
En el caso de la pediculosis corporis, aunque se suele tratar con pediculicidas aplicados sobre la piel del cuerpo, en principio bastaría con eliminar la ropa parasitada o bien lavarla con agua caliente (> 50°C) y después plancharla. sin tratamiento, la ropa infestada queda libre de parásitos al cabo de 1 mes1.
El tratamiento de la pediculosis pubis con cualquiera de los pediculicidas ya comentados deberá también cubrir a la pareja. otra opción más práctica es rasurar la zona. Un tratamiento fácil y seguro para la infestación de las pestañas por Phth. pubis es aplicar vaselina diariamente durante una semana y arrastrar las liendres de forma manual1,3.