El reflujo gastroesofágico (RGE) consiste en el ascenso del contenido gástrico al esófago. Este se considera un proceso fisiológico que ocurre varias veces al día en lactantes, niños y adultos sanos. La prevalencia de síntomas asociados a RGE puede alcanzar hasta el 60% de los lactantes sanos, aunque dicha sintomatología se resuelve en un porcentaje elevado entre los 12 y 18 meses de edad, representando una prevalencia del 17% en población infantil1. Solo cuando los
Puntos clave
- •
La impedanciometría (MII) es una técnica que mide la oposición de la corriente eléctrica entre 2 electrodos, por lo que detecta del paso del bolo a través del esófago.
- •
El uso de MII combinada con manometría es más sensible para la detección de anomalías de funcionalidad esofágica que la manometría aislada.
- •
La combinación de MII con pH-metría está indicada para la cuantificación del reflujo en caso de predominio de reflujo alcalino y para detectar la correlación entre síntomas y reflujo, y es superior que la pH-metría aislada.
- •
La MII permite clasificar el reflujo en ácido o alcalino, correlacionar síntomas-reflujo, determinar altura de ascenso del mismo, caracterizar el tipo de material refluido y medir el aclaramiento físico del bolo.
- •
No existen valores estándar para población pediátrica para la detección de reflujo con MII, únicamente para pacientes prematuros, lo que limita su uso.
- •
La MII en niños está indicada para la detección de pacientes con mala evolución, correlación síntomas-reflujo, cuantificación de reflujo posprandial o pacientes con sonda y valoración de eficacia de tratamiento antirreflujo.
La impedancia intraluminal multicanal esofágica (MII) es una técnica de reciente aparición, desarrollada en los años noventa3, que nos permite valorar la progresión del bolo en el interior de un órgano hueco sin precisar el uso de radiación, aportando así valiosa información sobre la cantidad y la calidad del contenido esofágico que nos ayudará en el diagnóstico del reflujo, así como de sus complicaciones.
Técnica de impedancia intraluminal multicanal esofágicaLa MII es una técnica recientemente desarrollada que se basa en la mayor o menor oposición a la corriente eléctrica creada entre 2 electrodos metálicos al situarse entre ellos el material refluido. La impedancia se define como la resistencia al paso de una corriente eléctrica, por lo que dicha resistencia aumentará si entre los electrodos hay aire (baja conductividad eléctrica dada la escasa cantidad de iones contenidos en el mismo) o disminuirá si lo que se sitúa entre los electrodos es un material líquido o sólido (conductividad eléctrica elevada por el aumento de contenido iónico), por lo tanto, esta es una técnica diseñada para la detección del paso del bolo a través de un órgano hueco independientemente del pH.
Generalmente, es utilizada en combinación con sonda de manometría, lo que permite el estudio simultáneo de trastornos de la motilidad esofágica, o de pH-metría convencional para la detección de RGE, mejorando de esta forma el rendimiento diagnóstico al combinar ambas técnicas. Mediante estas combinaciones, es posible completar el estudio del RGE permitiendo clasificarlo en ácido o no ácido, relacionar los síntomas atípicos (respiratorios, otorrinolaringológicos, pausas de apnea, etc.) con cada tipo de episodio, determinar la altura de ascenso del reflujo cuando se realizan mediciones con varios canales de detección y caracterizar el tipo de material refluido en líquido, gaseoso o mixto, así como diagnosticar episodios de re-reflujo ácido y medir la respuesta al tratamiento con supresores de la acidez gástrica.
Desde julio del 2002, la Food and Drug Administration aprobó el uso de la MII para el estudio del movimiento de bolo. En combinación con la manometría, ha sido aprobada para la valoración de la funcionalidad esofágica y, combinada con pH-metría, para la monitorización del reflujo gastroesofágico4.
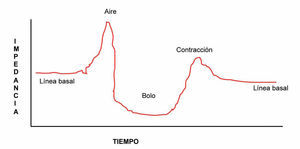
La presencia del bolo entre 2 electrodos de impedancia producirá distintas variaciones en la línea de impedancia: a) aumento en la impedancia producida por la presencia de aire que abre paso al bolo en el esófago; b) descenso rápido de la impedancia cuando el bolo se sitúa entre los electrodos; c) incremento en la impedancia correspondiente a la contracción esofágica que impulsa el bolo, y d) regreso progresivo a la línea basal de impedancia a medida que el bolo va siendo aclarado de ese segmento (véase la fig. 1).
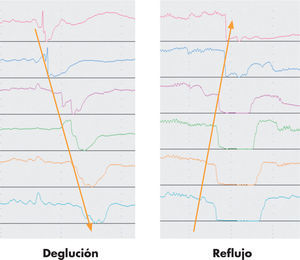
Midiendo los valores de impedancia en múltiples lugares (multicanal) podemos determinar la dirección del movimiento del bolo basándonos en la diferencia temporal entre la entrada y la salida del bolo en cada canal (la progresión del bolo de proximal a distal indica un movimiento anterógrado del mismo, mientras que la progresión del bolo de distal a proximal indica un movimiento retrógrado) (véase la fig. 2).
Impedanciometría intraluminal multicanal combinada con manometríaIndicacionesEsta técnica está indicada en aquellos pacientes en los que sea necesario realizar un estudio de funcionalidad esofágica: evaluación de disfagia, dolor torácico no cardiológico, pirosis/regurgitación, evaluación preoperatoria para cirugía de antirreflujo y localización del esfínter esofágico inferior para colocación de pH-metría.
Diversos estudios realizados sugieren que la combinación de impedaciometría y manometría es más sensible para la detección de anomalías en la funcionalidad esofágica que el uso aislado de la manometría estándar5,6.
Estudios que se llevan a cabo en la actualidad tratan de determinar si la combinación de esta técnica tiene algún papel en el diagnóstico de enfermedad extradigestiva en los pacientes con RGE (tos crónica…)7.
ProcedimientoEl procedimiento se realiza tras 4–6h de ayuno, tras lo cual se introduce el catéter por vía nasal a través del esófago hasta el estómago.
El catéter consta de 9 canales, 5 sensores de presión separados 5cm entre ellos y 4 canales para medición de impedancia proximales al esfínter esofágico inferior (EEI); esto permite medir la presión del EEI y a 5, 10, 15 y 20cm por encima del mismo, al igual que los canales de impedancia.
Tras la colocación del catéter de forma correcta, se procede a la administración de 10 tragos de solución salina líquida y otros 10 tragos de solución viscosa estandarizada separados 30s; durante los mismos se irán registrando las sucesivas mediciones.
Análisis de datosEl análisis de los datos recogidos se realiza a través del software especializado suministrado según la casa comercial. Así, las degluciones son clasificadas por manometría como:
- –
Normales: si la amplitud de las contracciones a 5 y 10cm sobre el EEI son iguales o superiores a 30mmHg y la velocidad de propagación es menor de 8cm/s por cada deglución.
- –
No efectivos: si la amplitud de las contracciones a 5 y 10cm sobre el EEI es inferior a 30mmHg.
- –
Simultáneos: si la amplitud de las contracciones a 5 y 10cm sobre el EEI son iguales o superiores a 30mmHg y la velocidad de propagación es mayor de 8cm/s.
Y serán clasificados mediante MII como:
- –
Tránsito completo del bolo: si el bolo es detectado en el canal más proximal de la MII y es detectado en los 3 electrodos finales de la impedancia.
- –
Tránsito incompleto: si el bolo no es identificado en ninguno de los 3 canales distales de impedancia.
- –
La interpretación de los datos manométricos se realiza según los valores estándar previamente publicados, lo que nos permite catalogar las diferentes alteraciones funcionales esofágicas8(tabla 1).
Tabla 1.Interpretación de los datos de manometría
Manometría normal Presión basal EEI 10–45mmHg Presión relajación del EEI tras trago < 8mmHg sobre la presión gástrica Progresión de onda de EES a EEI 2–8cm/s Amplitud distal de onda 30–180mmHg < 40% contracciones no efectivas < 10% tragos simultáneos Acalasia Ninguna o pobre relajación del EEI tras trago (> 8mmHg sobre la presión gástrica) Ausencia peristalsis esofágica Esclerodermia Baja amplitud/ausencia contracción esófago distal Normal/baja presión EEI Espasmo esofágico difuso ≥ 20% contracciones esofágicas simultáneas Motilidad esofágica inefectiva ≥ 50% tragos con amplitud de contracción < 30mmHg en 2 canales distales Esófago en cascanueces Peristalsis normal del cuerpo esofágico Amplitud media en esófago distal > 220mmHg Escasa relajación de EII Presión media residual tras trago de EEI > 8mmHg Peristalsis esofágica normal EII hipertenso Presión de reposo de EEI > 45mmHg Peristalsis esofágica normal EII hipotenso Presión de reposo de EEI < 10mmHg Peristalsis esofágica normal EEI: esfínter esofágico inferior; EES: esfínter esofágico superior.
Modificado de Specheler et al.8. - –
El uso combinado de MII y manometría nos da una información más amplia sobre la funcionalidad y las anomalías en el tránsito esofágico, ofreciéndonos datos que nos permitirían clasificar estas afecciones motoras en aquellas con defectos únicos de presión (esófago en cascanueces, EEI hipertenso, EEI hipotenso, escasa relajación de EEI) y aquellas en las que existe alteración en presión y tránsito del bolo (acalasia, esclerodermia, motilidad esofágica inefectiva y espasmo esofágico difuso).
Hasta hace pocos años, la pH-metría continua de 24h era considerada como la técnica de referencia para el diagnóstico de RGE ácido. Con la introducción de la impedanciometría esto ha cambiado, ya que esta no solo permite la detección de reflujo con mayor sensibilidad, sino que también permite detectar la calidad, la cantidad y la altura de ascenso del reflujo, y realizar el estudio del aclaramiento esofágico con una sola técnica. Esto tiene especial relevancia en pacientes que presentan sintomatología atípica de reflujo, como aquellos con afección respiratoria, pausas de apnea y episodios aparentemente letales, en los que se ha objetivado la importancia del reflujo alcalino, o en aquellos con mayor cantidad de reflujo alcalino, como es el caso de neonatos y lactantes.
La pH-metría convencional de 24h realiza la medición de la frecuencia y la duración de los episodios de reflujo ácido esofágicos (caída del pH intraesofágico por debajo de 4); esta realiza un registro mediante uno o 2 electrodos del pH esofágico a nivel de EEI. Esta técnica presenta una serie de limitaciones significativas:
- 1.
En el diagnóstico del reflujo no ácido, que tiene especial importancia en población lactante ya que su alimentación es más frecuente y se basa en fórmulas lácteas. En estudios previos realizados en pacientes prematuros alimentados con fórmulas lácteas se ha objetivado un pH gástrico mayor de 4 durante el 90% del tiempo de realización de la prueba, por lo que los reflujos que ocurrieran durante este periodo no serían detectados por pH-metría convencionala30.
- 2.
En la medición de la altura de ascenso del reflujo.
- 3.
En la detección de la cantidad y calidad del material refluido.
- 4.
En la determinación del aclaramiento físico del bolo (es capaz de detectar el tiempo de aclaramiento químico, es decir el tiempo que se mantiene el material ácido refluido en contacto con la mucosa esofágica. Sin embargo, el aclaramiento físico, que se define como el tiempo que permanece el material refluido, sea ácido o no, en contacto con la mucosa esofágica, no queda registrado por esta técnica a menos que dicho material sea ácido).
Por todo lo anteriormente mencionado, se puede deducir que el rendimiento diagnóstico mejora al combinar ambas técnicas (pH-metría y MII)10–13. Así, al añadir las ventajas aportadas por la MII, es posible completar el estudio del RGE permitiendo, por un lado, clasificar el mismo en ácido o no ácido, distinguir episodios de reflujo frente a degluciones, correlacionar la sintomatología y el reflujo con cada tipo de episodio —ya que se ha visto la asociación preferente de sintomatología atípica de reflujo con los episodios de reflujo no ácido14–16—, determinar la altura de ascenso de reflujo cuando se realizan mediciones con varios canales de detección y, por otro lado, caracterizar el tipo de material refluido en líquido, gaseoso o mixto, así como diagnosticar episodios de re-reflujo ácido (ascensos de material gástrico antes de finalizar el aclaramiento químico de ácido del reflujo esofágico que no son detectados por pH-metría como episodios independientes) y medir la respuesta al tratamiento con supresores de la acidez gástrica.
IndicacionesEsta técnica está particularmente indicada para la detección y cuantificación del RGE en:
- –
Pacientes en tratamiento con inhibidores de la secreción ácida en los que persiste sintomatología, para valorar eficacia de la terapia y papel de reflujo no ácido en la sintomatología17.
- –
Pacientes con sintomatología fundamentalmente en periodo posprandial y/o con ingesta muy frecuente de comidas, es decir, niños recién nacidos y lactantes, ya que en este periodo es más frecuente el reflujo alcalino.
- –
Correlación entre síntomas y reflujo en pacientes que no han respondido a terapia o con sintomatología atípica.
- –
Pacientes con escasa o nula capacidad de producir ácido (gastritis atrófica o tras gastrectomía);
- –
Pacientes alimentados con sonda nasogástrica ya que el reflujo es en su mayoría no ácido18.
La técnica es similar a la realización de pH-metría convencional. Requiere un ayuno previo mínimo de 3 horas para evitar vómitos y aspiraciones con la colocación de la sonda.
La realización de la prueba con o sin tratamiento antiácido depende de la indicación de la misma; si es preciso suspenderla, debe realizarse 7 días antes para los inhibidores de la bomba de protones, 3 días para los anti-H2 y 2 días para los procinéticos.
Existen determinados elementos que pueden interferir con la prueba: el uso de sonda nasogástrica produce un incremento de reflujo posprandial del 70%19,20; el uso del chupete debe ser evitado, ya que produce numerosos episodios sucesivos de degluciones que pueden confundirse con episodios de reflujo21; el uso de chicle también produce un efecto parecido al comentado en el caso anterior22 y el uso de presión positiva continua en la vía respiratoria (CPAP) produce una disminución de los episodios de reflujo23,24.
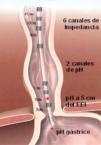
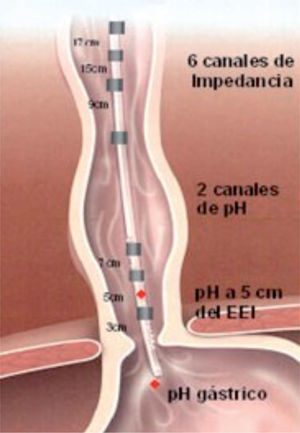
Se realiza la introducción de la sonda por vía transnasal. Existen varios tipos de sondas en función de la edad del paciente (lactantes 0–2 años; pediátricas 2–10 años, adultos > 10 años), el diámetro de la sonda es de 2,13mm y constan de uno o 2 canales de pH-metría (intragástrico y a 5cm sobre EEI) y 6 canales de impedancia a 3, 5 y 7,9cm por encima del EEI, y a 15 y 17cm en el esófago proximal (fig. 3). Los electrodos de pH de la sonda deben ser calibrados previamente a su colocación en el paciente, mediante soluciones de pH 4 y pH 7. Tras la colocación de la sonda, se debe comprobar su correcta posición mediante radioscopia durante un ciclo respiratorio, por manometría o endoscopia.
Durante las 24h de realización de la prueba, los pacientes deben realizar su vida normal, con movilidad y actividades rutinarias habituales, por lo que si es posible debe realizarse de forma ambulatoria, ya que esto permite la reproducción de los síntomas en los pacientes en su vida habitual.
Durante la realización de la prueba deben realizarse las comidas habituales, evitando alimentos y bebidas ácidos, y las ingestas muy frías o calientes, ya que las temperaturas extremas pueden interferir en la sensibilidad de la prueba.
Los niños deben recoger los eventos (comidas, posición, síntomas) sucedidos durante la prueba que normalmente son registrados directamente en el grabador. A las 24h del inicio de las mediciones, y una vez comprobada la correcta recogida de los datos, se retira la sonda de medición de los pacientes.
Los datos son grabados en tarjetas de memoria y posteriormente descargados y analizados mediante los distintos programas comercializados. Estos datos deben ser revisados manualmente, permitiendo desarrollar un informe final con los diferentes resultados de la prueba respecto tanto a la pH-metría como a la MII.
Parámetros e interpretación de los datosEl análisis de los datos se lleva a cabo mediante software especializado. Los parámetros pueden clasificarse como:
Los episodios de reflujo en la impedanciometría se definen como la disminución de la impedancia intraluminal igual o superior al 50% respecto al valor basal en al menos 2 canales consecutivos y con progresión retrógrada.
- 1.
Composición del reflujo: los reflujos pueden ser clasificados por MII como gas, líquido o mixtos según los diferentes patrones de impedancia. El aire es mal conductor de la electricidad por lo que tiene una alta impedancia, mientras que los contenidos gástricos líquidos tienen muy baja impedancia. Los reflujos mixtos son una combinación de ambos patrones gaseoso y líquido.
La composición del material refluido puede tener importancia clínica, ya que existen estudios que sugieren que ciertos tipos de reflujo pueden predisponer a que los pacientes tengan mayor número de reflujos sintomáticos.
- 2.
Extensión proximal: la impedanciometría, como ya se ha comentado anteriormente, permite detectar la altura a la que asciende el reflujo. Se considera que el reflujo es distal cuando queda limitado a los 2 canales de impedancia más distales y se considera proximal cuando alcanza uno o los 2 canales de impedancia más proximales. En general, los reflujos gaseosos son excluidos porque superan el EES y son eliminados.
- 3.
Contenido del reflujo (ácido, no ácido, débilmente ácido, débilmente alcalino): se definen como reflujo ácido aquel episodio de reflujo asociado a un descenso por debajo de 4 en la línea de pH durante al menos 5s. Se considera reflujo alcalino aquel episodio en que el pH se mantiene por encima de 4, incrementándose, manteniéndose estable o disminuyendo menos de 1 unidad de pH respecto a la línea de base. Aquellos episodios con pH entre 4 y 7 se consideran débilmente ácidos y aquellos con pH mayor de 7 se denominan débilmente alcalinos25.
El reflujo no ácido ocurre más frecuentemente durante la comida o en la primera parte del periodo posprandial. Además son más frecuentes durante la infancia e inversamente proporcionales a la edad del niño. Actualmente, existen numerosos estudios que intentan demostrar la posible asociación entre sintomatología respiratoria y reflujo no ácido26. Un episodio de solo pH ácido es aquel de pH menor de 4 durante más de 5s sin que sea detectado por MII.
- 4.
Parámetros combinados MII-pH: los parámetros de esta técnica son más complejos que los clásicamente descritos en la pH-metría convencional, en la que se definen como parámetros principales: número total de episodios de reflujo, número de episodios de más de 5 min, episodio de reflujo más largo, fracción de tiempo de pH por debajo de 4 o el índice de re flujo según el cual algunos autores clasifican el reflujo en leve, moderado o severo.
Además de estos parámetros clásicos, la combinación MII-pH define el número de episodios de reflujo como el número total de episodios detectados por MII, añadiéndose 2 nuevos parámetros como son:
- –
El tiempo total de reflujo se define como el tiempo total de presencia del contenido de reflujo líquido detectado por el electrodo de MII situado a 5cm del EEI.
- –
Tiempo de aclaramiento esofágico: intervalo requerido por el episodio de reflujo para ser aclarado del esófago.
El aclaramiento de los reflujos ácidos consta de 2 fases; la primera de ellas, es el aclaramiento físico (tiempo transcurrido entre una disminución de la impedancia al 50% de su valor basal y su recuperación en el canal más distal) y que es detectado por la MII, y la segunda, el aclaramiento químico (es el periodo que comienza al terminar el aclaramiento físico hasta que el pH intraluminal vuelve a 4), que es detectado por pH-metría27. Durante la primera fase, el bolo es propulsado del esófago por las degluciones y contracciones esofágicas, en la segunda fase el material ácido refluido es neutralizado por las degluciones de saliva rica en bicarbonato y por determinadas secreciones esofágicas.
- –
- 5.
Parámetros de correlación con síntomas:
- –
Índice sintomático: porcentaje de síntomas del total de los mismos que ocurre dentro de los 5min anteriores o siguientes a un episodio de reflujo: ([n.° de episodios de reflujo relacionados con síntomas/n.° total de episodios sintomáticos] ×+* 100). Se considera una existencia de asociación positiva reflujo-síntoma si el índice es igual o mayor del 50%. Es un parámetro simple y fácil de calcular; su principal desventaja es que no tiene en cuenta el número total de episodios de reflujo28, lo que supone una importante limitación para establecer la correlación síntomas-reflujo.
- –
Índice de sensibilidad de los síntomas: número de reflujos relacionados con un síntoma dividido entre el total de reflujos registrados: ([episodios de reflujo asociados con episodios sintomáticos/n.° total de episodios de reflujo] ×* 100). Se considera correlación RGE-síntoma positiva si es igual o superior al 10%. Al igual que en el caso anterior, es un parámetro sencillo y de fácil cálculo pero no tiene en cuenta el número total de síntomas29.
- –
Probabilidad de asociación de síntomas: este parámetro resulta fundamental para la correlación RGE-síntomas, ya que determina si la correlación entre reflujo y síntoma es estadísticamente significativa30. Para ello se lleva a cabo un análisis de las 24h de registro dividido en periodos de 2min, en los que se analiza la coexistencia de reflujo y síntoma en cada uno de los periodos; posteriormente, mediante el test exacto de Fisher, se calcula la probabilidad para cada síntoma16. Se considera positiva una probabilidad igual o superior al 95%. Hay que tener en cuenta que la asociación estadística no implica la causalidad reflujo-síntoma.
- –
Como ya se ha comentado anteriormente, y dados la dificultad y el tiempo necesario para el análisis de los datos de la impedancia de manera manual, se han desarrollado varios programas que han sido validados frente al análisis visual por parte de expertos. Estos ofrecen gran concordancia y exactitud (> 75%) en el análisis de los datos, aunque en algunos casos se ha visto que pueden sobreestimar el número de episodios de reflujos no ácidos frente al análisis visual31. No existen estudios sobre la exactitud de estos programas en población pediátrica.
Valores normalesSe han reportado valores normales únicamente en niños prematuros32 y en adultos33,34.
Los valores encontrados como normales en prematuros (aunque el estudio se realizó con sonda nasogástrica) difieren en gran medida de los descritos en adultos. En los primeros se describe un mayor número de media de reflujos totales, un 25% de los cuales son ácidos, y con una extensión proximal del 90% comparada con el 22–58% descrita en adultos sanos (tabla 2).
Serían necesarios más estudios para definir los valores de referencia en el niño sano, ya que la falta de estos valores de referencia hace que la técnica quede muy limitada en niños en cuanto a la interpretación del número de episodios de reflujo.
Limitaciones de la técnicaExisten varias limitaciones de esta técnica que hacen compleja su aplicación de forma universal a los pacientes, como son el alto coste económico de la prueba si la comparamos con la pH-metría convencional; la dificultad en la interpretación de los datos que requiere mayor demanda de tiempo y una persona experta en la prueba, y la no existencia de valores estándar en población pediátrica que hace que las indicaciones de realización de la prueba estén muy limitadas.
Validez y reproductibilidadTanto la validez como la reproductibilidad de la técnica han sido validadas con distintos métodos, resultando positivas. En estudios en población pediátrica se ha encontrado que existe una buena reproducibilidad para los reflujos ácidos, pero que existe una variabilidad importante para los reflujos no ácidos que ha de ser tenida en cuenta en la valoración clínica de estos pacientes35. En pacientes adultos se ha encontrado una buena reproducibilidad de la técnica (75–88%)36. Se ha observado buena concordancia intra e interobservador37.
ConclusionesComo hemos visto a lo largo de la anterior actualización, la impedanciometría es una técnica útil para la valoración del reflujo y ha sido aprobada para este uso por la European society for Pediatric Gastroenterology, Hepatology, and Nutrition y la North American Society for Pediatric Gastroenterology, Hepatology, and Nutrition. Resulta particularmente útil para la detección de reflujo no ácido en el periodo posprandial, en pacientes con alimentación por sonda y en aquellos casos en los que el contenido gástrico es alcalino. Esta técnica es superior también a la pH-metría para valorar la relación del reflujo con sintomatología.
A pesar de todo lo anterior, hay que recordar que no existen valores estándar aplicables a la población pediátrica en el momento actual únicamente para pacientes prematuros, por lo que su aplicación queda limitada para el diagnóstico de RGE en este caso, precisándose más estudios para reflejar tanto los valores normales como para delimitar sus indicaciones concretas, especialmente en el caso de los lactantes, en los que el reflujo alcalino puede tener un papel importante.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.