La patología relacionada con el aparato locomotor es uno de los principales motivos de consulta en el ámbito de la pediatría general. Se estima que, aproximadamente, un tercio de los problemas de salud de los niños están relacionados con el sistema musculoesquelético y que la mayoría de ellos son problemas comunes que pueden ser diagnosticados de forma precisa1. Por tanto, resulta fundamental para el pediatra la familiarización con los conceptos básicos de la exploración física en ortopedia, ya que le proporcionará las herramientas necesarias para poder diferenciar aquellas situaciones que no constituyan un riesgo para el niño de aquellas otras que por su gravedad requieran el manejo del especialista.
En este artículo repasaremos la evaluación de los problemas ortopédicos más frecuentes en pediatría como son las deformidades angulares de los miembros, la marcha en intratorsión, la luxación congénita de cadera, la escoliosis idiopática y el pie plano, entre otros.
Puntos clave
Las deformidades angulares se definen por su dirección en el plano frontal. Así, hablaremos de valgo cuando el segmento distal se aleja de la línea media y de varo cuando el segmento distal se aproxima a la línea media2. Las más frecuentes son el genu varo y el genu valgo, y se cuantifican midiendo el ángulo formado entre el eje longitudinal del fémur y el eje longitudinal de la tibia (ángulo femorotibial). Este ángulo sufre modificaciones a lo largo de la infancia hasta alcanzar un valor constante en los adultos. Así, durante el primer año de vida existe un varo fisiológico pronunciado en los niños, que disminuye con la edad. Al año y medio, las piernas se enderezan y a partir de los 2 años aparece un valgo fisiológico (9-12o), que se hace máximo a los 3 años. A partir de ese momento, el valgo se va corrigiendo hasta alcanzar el valor de los adultos (7o) a los 7 años3. Es importante conocer estas variaciones fisiológicas para detectar ciertas anomalías. Por ejemplo, un genu varo pronunciado que aparece en un niño de 3 años nos hará pensar en alguna patología subyacente, como la enfermedad de Blount o el raquitismo. De la misma manera, un genu valgo progresivo después de los 7 años no es fisiológico y requiere descartar alguna causa4.
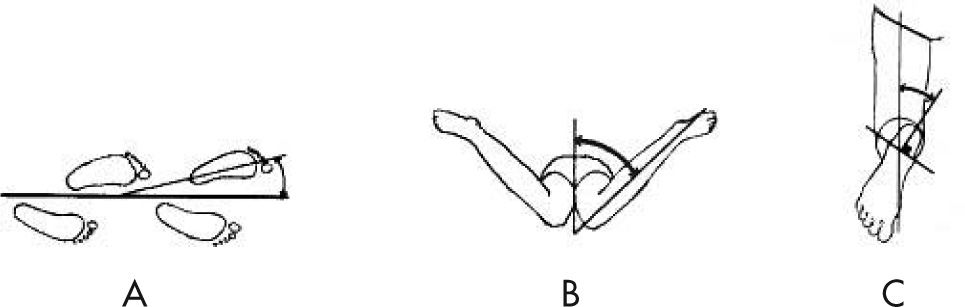
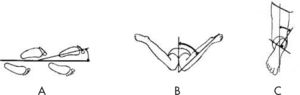
Marcha en intratorsiónUno de los motivos de consulta más frecuentes es que el niño "camina con los pies hacia adentro". Este tipo de marcha se puede deber a una alteración torsional, tanto en fémur (anteversión femoral) como en la tibia (torsión tibial interna) o a un metatarso aducto. Para saber en qué nivel se encuentra la alteración, se determina lo que se conoce como perfil rotacional, mediante varias medidas: el ángulo de progresión de la marcha, la rotación interna de la cadera, el ángulo muslo-pie y la forma de la planta del pie. Las tres últimas se realizan en decúbito prono, con la rodilla flexionada 90o (fig. 1).
El ángulo de progresión de la marcha está formado por el eje longitudinal del pie y la línea de progresión, y define la dirección de la rotación. Los signos positivos indican una marcha en rotación externa y los negativos, una marcha en rotación interna. Los valores normales oscilan entre −3 y +20o5.
La rotación interna de la cadera en el niño es mayor que en el adulto debido a la persistencia de la anteversión femoral y viene a ser de unos 40 o 50o. La anteversión femoral se resuelve entorno a los 8–10 años6. Una rotación interna de la cadera excesiva indica que el problema se encuentra en el fémur en forma de anteversión persistente5.
El ángulo muslo-pie está formado por el eje longitudinal del muslo y el eje longitudinal del pie, y hace referencia a problemas torsionales en la tibia. Su valor normal oscila entre −5 y +30o. Valores que se encuentren fuera de este rango indicarán una torsión tibial interna o externa, respectivamente5.
Para descartar la presencia de un metatarso aducto hay que explorar la planta del pie. En este tipo de deformidad, la planta tiene una forma característica, con el borde lateral convexo y el borde medial cóncavo, que demuestra un aducción del antepie con respecto al retropié. Hay que evaluar la flexibilidad de la deformidad comprobando si es reductible o no. La mayoría de estos pies son flexibles y tienden a la corrección espontánea6.
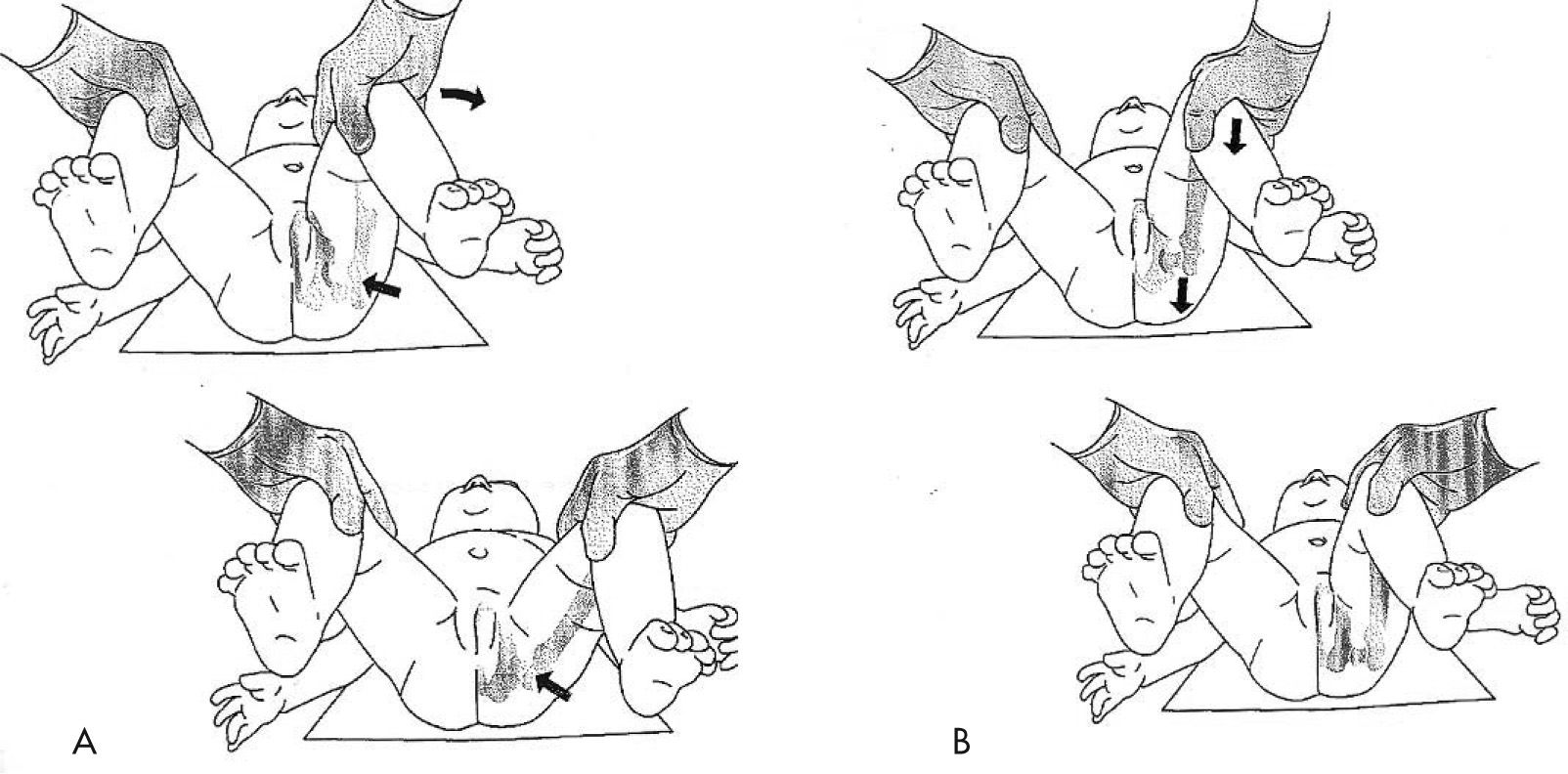
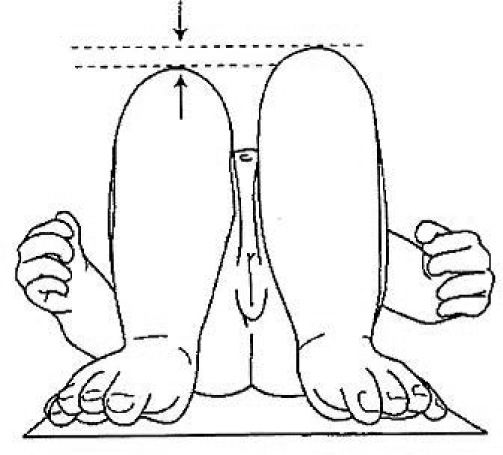
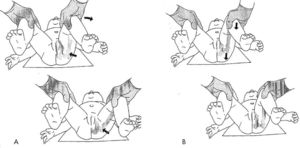
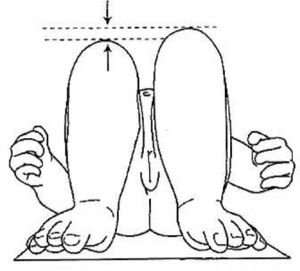
CaderaUno de los temas capitales en la práctica pediátrica es el cribado de la displasia de cadera en el neonato. Existen dos exámenes fundamentales que hay que conocer para descartarlo: la maniobra de Ortolani y la maniobra de Barlow. La maniobra de Ortolani pone en evidencia la cadera que, estando luxada, se consigue reducir y la maniobra de Barlow, que es la inversa, nos indica que una cadera reducida es luxable (fig. 2). A pesar de los protocolos para el diagnóstico tempranos, existen casos que se identifican de forma tardía. En estos niños, las caderas se encontrarán probablemente luxadas y diversos signos lo pondrán de manifiesto. Los más importantes son el signo de Galeazzi y la abducción de las caderas. El signo de Galeazzi identifica una discrepancia en la longitud de los muslos secundaria a una luxación unilateral de cadera (fig. 3). La abducción de la cadera ha de explorarse sin el pañal para nivelar la pelvis y se encontrará limitada cuando la cadera esté luxada7.
A. Maniobra de Ortolani: la cadera luxada se reduce realizando una abducción de la misma mientras se empuja con un dedo sobre el trocánter mayor en dirección anterior, percibiendo un "clunck"palpable; B. Maniobra de Barlow: La cadera reducida se luxa aplicando una fuerza suave sobre el fémur en dirección posterior con la cadera en adducción.
Además de la displasia del desarrollo, existen otros cuadros que pueden afectar a la cadera. Lo primero que hay que preguntarse es si la cadera es dolorosa. En muchas ocasiones, el dolor de la cadera se manifiesta como dolor en la rodilla y esto es importante a la hora de focalizar la exploración. El dolor intenso a la movilización pasiva junto con una actitud del miembro en abducción y rotación externa indica la presencia de líquido intraarticular y nos hará sospechar de una artritis séptica en un niño febril8.
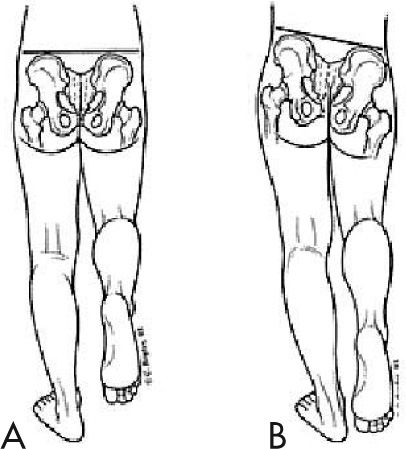
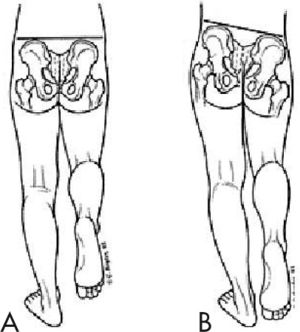
También es importante estudiar el patrón de marcha, prestando especial atención al equilibrio de la pelvis y del tronco. La musculatura abductora de la cadera es la principal estabilizadora de la pelvis, de manera que cuando se ve afectada por cualquier causa, al realizar el apoyo monopodal sobre ese lado se produce una caída de la pelvis contralateral. Esto da lugar a una inclinación del tronco hacia el lado de la alteración para "recolocar" el centro de gravedad. Es lo que se conoce como signo de Trendelenburg-Duchenne (fig. 4). Este tipo de deficiencia también da lugar a una marcha oscilante característica, que se conoce como marcha en Trendelenburg, y se puede dar en cualquier situación que debilite la musculatura glútea como problemas neuromusculares o problemas mecánicos y anatómicos (displasia de cadera, enfermedad de Perthes, etc.)9.
Escoliosis idiopáticaLa exploración básica de la columna es una herramienta imprescindible en las consultas de pediatría, ya que es donde se realiza el cribado de la escoliosis idiopática. Lo primero que hay que explorar es la forma del tronco: diferencia en la altura de los hombros, elevación escapular, asimetría de los flancos o prominencia de la cresta ilíaca en el plano frontal, y disminución de la cifosis torácica y de la lordosis lumbar en el plano sagital. En este apartado, una prueba fundamental es la prueba de Adams. Se pide al paciente que incline el tronco hacia delante, dejando los brazos caer: la presencia de una giba torácica o lumbar indica la existencia de una rotación vertebral y es lo que define la escoliosis y la diferencia de la actitud escoliótica. A continuación, se estudia el equilibrio del tronco mediante el signo de la plomada: se traza una línea desde C7, perpendicular al suelo: cualquier desviación lateral > 2cm con respecto al pliegue interglúteo indicará un desequilibrio de la columna. En la escoliosis idiopática este signo es normal1,10.
El diagnóstico de escoliosis idiopática es de exclusión, por lo que es importante conocer algunos factores, signos o síntomas fáciles de detectar que alertan sobre la presencia de una patología subyacente, como por ejemplo10:
- —
Edad: en la primera década de la vida el riesgo de presentar una lesión neurológica asociada es mayor.
- —
Signos de disrafismo: pelo, un hoyuelo o un lipoma en la región lumbar.
- —
Pies cavos.
- —
Dolor nocturno o dolor constante: el dolor en la escoliosis idiopática puede existir, pero es un dolor mecánico, como el que puede aparecer en la población general.
- —
Signo de la plomada patológico.
El pie plano es uno de los aspectos del crecimiento que más preocupa a los padres y, por tanto, un motivo de consulta muy frecuente. El arco plantar no está presente al nacimiento y comienza a desarrollarse lentamente alrededor de los 5 años. Cuando el niño empieza a caminar puede presentar un arco al estar sentado, pero desaparece con la bipedestación11.
La prioridad que ha de tener el médico a la hora de evaluar a niños con pies planos es saber diferenciar aquellos que presentan un buen pronóstico de aquellos en los que la historia natural del trastorno ocasionará dolor y limitación funcional en la edad adulta. Un método útil en el examen inicial es clasificarlos en flexibles o rígidos, y para ello la prueba de Jack parece ser la mejor prueba de cribado12. Con el niño en bipedestación, se realiza una extensión pasiva de la primera articulación metatarsofalángica. En un pie normal esta maniobra producirá una elevación del arco longitudinal y se dirá que la prueba es positiva.
También es importante evaluar la función de los músculos del pie. La capacidad para caminar de talones indica que el tendón de Aquiles no se encuentra retraído. De la misma manera, la capacidad para caminar sobre el borde interno y el borde externo del pie demuestra que los músculos tibial posterior, tibial anterior y peroneos funcionan con normalidad. Hay que examinar también al niño en sedestación, explorando la movilidad pasiva tanto de la articulación del tobillo como de la subastragalina11.
La forma de los zapatos puede aportar también información. Así, la ausencia de desgaste en la zona lateral del talón puede ser indicativa de una retracción del Aquiles, y la existencia de una rotura de la suela en su zona medial sugiere que el pie es flexible.
ConclusionesLa ortopedia infantil es una especialidad cuya comprensión tiende a producir cierto rechazo debido a la aparente complejidad de la patología que engloba. La clave para entender el pensamiento ortopédico reside en el conocimiento de los aspectos fundamentales de la exploración física. Por tanto, es imprescindible saber qué es lo que hay que explorar y cómo hacerlo, así como saber interpretar los hallazgos en cada caso. Dominando los conceptos básicos, no resultará difícil orientar el diagnóstico y descartar problemas graves.