Puntos clave
- •
El calendario quirúrgico es una guía que intenta ayudar al pediatra a conocer cuál es el momento más oportuno para la realización de la mayoría de las intervenciones electivas en cirugía pediátrica.
- •
Este calendario se modifica, periódicamente, por el desarrollo de nuevas técnicas quirúrgicas y también sufre variaciones en función de las preferencias de cada servicio de cirugía y de cada cirujano en particular.
- •
Debemos evaluar cada patología quirúrgica de forma individual, teniendo en cuenta que algunas en su evolución pueden sufrir cambios que van desde su posible regresión, hasta complicaciones que debamos tratar de forma urgente.
- •
En el período neonatal solo debemos intervenir aquellas afecciones que representen un riesgo vital para el paciente.
- •
En las intervenciones electivas influyen una serie de factores psicológicos y familiares muy importantes que debemos valorar a la hora de indicar una cirugía.
- •
Existe una serie de afecciones de índole quirúrgica en los niños, que son materia de controversia continua, como son la cirugía de la fimosis y la de los frenillos de la cavidad bucal.
El calendario quirúrgico es una guía que intenta ayudar al pediatra a conocer cuál es el momento más oportuno para la realización de la mayoría de las intervenciones electivas en cirugía pediátrica, siendo beneficioso para lograr mejores resultados en determinadas intervenciones quirúrgicas y para evitar que el paciente acuda de forma innecesaria al cirujano.
Periódicamente, este calendario se modifica por el desarrollo de nuevas técnicas quirúrgicas y también por los cambios en las preferencias de cada servicio de cirugía y de cada cirujano en particular. En este trabajo, se repasan las patologías quirúrgicas más frecuentes en pediatría, haciendo especial referencia al momento en que se debe referir al paciente para su tratamiento quirúrgico.
La mayoría de las patologías en cirugía pediátrica se pueden y deben intervenir de forma programada. Se acepta de forma generalizada que existe un momento adecuado para el tratamiento quirúrgico de cada proceso, el cual se relaciona con el desarrollo del niño y la fisiopatología particular de cada entidad. No obstante, existen diferentes factores que pueden influir sobre el momento óptimo en que se deben realizar las intervenciones no urgentes en cirugía pediátrica.
Complicaciones en la evolución de la enfermedadUn cambio en la evolución de una afección determinada influye de forma decisiva en el momento de decidir la intervención. Algunas afecciones no urgentes pueden sufrir algún tipo de complicación que imponga una modificación en la actitud quirúrgica. Por ejemplo, la incarceración de una hernia inguinal de un lactante obliga, sin duda alguna, a adelantar la intervención. También son ejemplos de este apartado la torsión de un testículo criptorquídico o el sangrado de un hemangioma.
Aspectos técnicos de la operaciónDe forma casi generalizada, las intervenciones más complejas suelen retrasarse por razones exclusivamente técnicas. Habitualmente, los pacientes diagnosticados en el período neonatal de enfermedad de Hirschsprung o que presentan malformaciones anorrectales, se tratan inicialmente mediante una sencilla operación paliativa (colostomía), realizándose la corrección definitiva en edades posteriores. No obstante, el desarrollo de las técnicas y de los materiales quirúrgicos permite adelantar en muchos casos la fecha de intervención, siendo esto una ventaja para algunos autores.
Posible regresión de la enfermedadDentro de la patología quirúrgica pediátrica, encontramos diferentes procesos que sufren una regresión espontánea que debe ser conocida, ya que modifica la elección del momento de la intervención en muchas ocasiones. Las hernias umbilicales, determinados tipos de hidroceles o múltiples tumoraciones de partes blandas, desaparecen en la mayoría de los casos, de forma natural, durante los 3 primeros años de vida. Por este motivo, debemos esperar hasta ese momento para decidir la intervención en función de la evolución final.
Riesgos derivados a la intervención quirúrgicaLa importancia de este factor ha disminuido, debido al desarrollo de las técnicas quirúrgicas, la anestesia pediátrica y los cuidados posquirúrgicos, pudiéndose realizar todo tipo de intervenciones quirúrgicas con mínimos riesgos a cualquier edad. No obstante, se consideran una excepción a esta regla los pacientes que presenten alguna afección durante el período neonatal, ya que debido a las particularidades fisiológicas del niño a esa edad solo deberemos efectuar las intervenciones que conlleven riesgo vital, como suelen ser determinadas malformaciones congénitas: hernia diafragmática, atresias digestivas, etc.
Aspectos psicológicosLa percepción que el niño y su familia puedan tener con respecto a su enfermedad y el proceso de hospitalización suelen tener un efecto importante sobre la evolución postoperatoria. En algunas ocasiones, una deficiente comprensión o una mala disposición pueden hacer fracasar una intervención correctamente planificada y realizada.
Dentro de estos aspectos psicológicos de la intervención, los factores más influyentes son:
Separación del niño de los padresLos niños comienzan a tener percepción de las personas y de los ambientes extraños a partir de los 6 meses de vida, siendo la separación de los padres una experiencia más traumática a partir de esa edad. Por lo tanto, si a un lactante se le debe realizar una operación electiva durante el primer año de vida, debe ser hospitalizado en el primer semestre y no en el segundo. Se tiene la experiencia de que la hospitalización de niños entre 2 y 5 años de edad suele ser una experiencia muy traumática. Casi siempre es la primera vez que son separados del ambiente familiar y a menudo se sienten abandonados a pesar del esfuerzo del personal sanitario por evitar esa sensación. A partir de los 5 años, los niños entienden mejor el sentido y la finalidad de la estancia hospitalaria y soportan algo mejor la separación. Este aspecto se mejora enormemente si la cirugía se realiza en régimen de cirugía ambulatoria o si los padres permanecen junto al niño durante la mayor parte del ingreso. No obstante, pensamos que siempre que sea posible, y para intervenciones electivas, se debe evitar la hospitalización, sobre todo si va a ser prolongada, entre los 6 meses y los cinco años de vida (tabla 1).
Lectura rápida
Las hernias inguinales se deben intervenir en el momento del diagnóstico. El riesgo de incarceración es elevado durante el primer año de vida. En el caso de los hidroceles, es importante distinguir entre el «comunicante que precisa intervención», del «no comunicante» que puede desaparecer.
El diagnóstico tardío del maldescenso testicular conlleva una pérdida progresiva de la función del testículo. Es, por tanto, necesario un tratamiento precoz. Los testículos intraabdominales se asocian a atrofia testicular en un elevado número de casos, independientemente del tratamiento realizado.
La fimosis es una situación fisiológica en los lactantes. La retracción precoz e inadecuada del prepucio conlleva lesiones del mismo que provocan estenosis cicatriciales.
Si no existen infecciones urinarias, se debe retrasar la intervención hasta la retirada del pañal.
El hipospadias provoca una serie de malformaciones del pene que pueden precisar varias intervenciones quirúrgicas. Es frecuente la presencia de fístulas uretrales, a pesar de un tratamiento quirúrgico correcto.
La hernia umbilical puede cerrarse de forma espontánea, por lo que se debe esperar hasta los 2 años de vida para decidir la intervención quirúrgica.
Las hernias supraumbilicales y epigástricas nunca desaparecen, siendo más sencilla su intervención entre los 3 y 6 años de edad.
La fisura palatina y el labio leporino son una alteración del desarrollo del maxilar superior que incluye un espectro de malformaciones, ya sean del labio o del paladar, que necesitan múltiples intervenciones para su completa reparación y precisan de un equipo multidisciplinar experimentado.
Los quistes del conducto tirogloso sufren complicaciones, infección o fístulas cutáneas, en los primeros años de vida. Son difíciles de diagnosticar cuando no se encuentran en la línea media del cuello. La cirugía incompleta se asocia a un elevado número de recidivas.
Las malformaciones derivadas de los restos de los arcos branquiales provocan una serie de lesiones que deben ser tratadas siempre. En algunos casos, de forma precoz, por provocar alteraciones estéticas como los condromas. Las fístulas cervicales se encuentran bilateralmente hasta en el 30% de los casos.
La afección vascular pediátrica engloba una serie de malformaciones y tumores de diferente origen y biología que pueden ir desde mínimas lesiones autolimitadas hasta complejos síndromes con afectación multivisceral.
En muchas ocasiones, debido a su localización o volumen, el tratamiento es conservador, o se recurre a diferentes productos farmacológicos antes que a la cirugía.
Los nevus son lesiones con potencial de malignización, pero no todos precisan de intervención quirúrgica. La exposición al sol, tener nevus atípicos y un número elevado de nevus, así como tener fenotipo de riesgo y una historia familiar de melanoma, son factores predisponentes para el desarrollo del mismo.
Determinadas alteraciones estéticas, como el helix valgus (orejas de soplillo) o el pectus excavatum, por su complejidad o por que se precisa la colaboración del niño en el postoperatorio, deben ser corregidas cuando el propio paciente solicite la intervención.
La cirugía de los frenillos de la cavidad bucal es materia de controversia continua. Determinadas alteraciones funcionales asociadas a estos (defectos de succión, mala pronunciación o alteraciones en la dentición) no están debidamente documentadas.
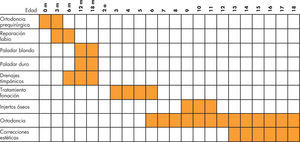
Calendario quirúrgico. Edades adecuadas para la intervención de las patologías electivas y modo de hospitalización indicado para cada caso.
| Indicaciones | Edad de intervención | Tiempo de hospitalización |
| Afección del canal inguinal | ||
| Hernia inguinal indirecta | Al diagnóstico | Ambulante |
| Hidrocele comunicante | Al diagnóstico | Ambulante |
| Hidrocele no comunicante | 2 años | Ambulante |
| Quiste de cordón | 2 años | Ambulante |
| Fimosis | 3 años | Ambulante |
| Maldescenso testicular | ||
| Criptorquidia inguinal | 2 años | Ambulante |
| Criptorquidia intraabdominal | 2 años (se hace en 2 tiempos) | 24h |
| Ectopia testicular | 2 años | Ambulante |
| Hipospadias | ||
| Meatotomía | Al diagnóstico | Ambulante |
| Uretroplastia | 2 años Según | técnica |
| Hernia epigástrica | 3 años | Ambulante |
| Hernia umbilical | > 3 años | Ambulante |
| Fisura labiopalatina | ||
| Labio leporino | 6 meses | 5 días 24/48h (hasta que logra comer) |
| Fisura palatina | 12-18 meses | 7-14 días |
| Sindactilia | 1-4 años | 5-7 días |
| Quiste tirogloso | 2 años | 24h |
| Fístulas branquiales | 2 años | 24h |
| Malformaciones vasculares | ||
| Capilares | > 2 años | Según extensión y técnica |
| Linfáticas | 2-6 | meses Según extensión y técnica |
| Hemangiomas | No cirugía | |
| Nevus | 2 años | Según extensión y técnica |
| Helix (valgus) | 5-7 años | 24h/ambulante |
| Pectus excavatum | Adolescentes | Según técnica |
| Frenillos cavidad bucal | 4 años | Ambulante |
En muchas ocasiones, podemos observar que los pacientes con malformaciones genitales o con lesiones que alteran la apariencia física (orejas en soplillo, tumoraciones visibles) presentan importantes alteraciones conductuales. Estas alteraciones y complejos suelen ser compartidas por la familia. En estos casos, las intervenciones se deben hacer lo antes posible.
Colaboración del niño en la fase postoperatoriaEn determinado tipo de intervenciones, necesitaremos que el niño conozca y comprenda el tipo de operación a la que va a ser sometido, ya que necesitaremos de su colaboración en el período postoperatorio. El ejemplo más evidente son las operaciones de tipo ortopédico.
Situación psicológica o social de los padresA menudo, diferentes situaciones influyen sobre el pediatra o el cirujano en la elección del momento de la cirugía. Esto sucede, por ejemplo, en casos de pacientes con hernia inguinal que sufren procesos de incarceración frecuentes, que hacen acudir a los padres a diferentes centros asistenciales o servicios de urgencias. El miedo o la ansiedad de algunos padres deben ser considerados antes de decidir la intervención. En otras ocasiones, la falta de medios económicos de las familias es un factor que hace que modifiquemos el calendario quirúrgico.
Patologías quirúrgicas electivas más frecuentes en pediatríaDesde el punto de vista práctico, podemos dividir la patología quirúrgica electiva en 3 grupos: funcional, estéticas y discutibles.
FuncionalLa intervención quirúrgica, en estos casos, tendría como objetivo conseguir la normalidad desde el punto de vista funcional, al tratarse de afecciones que conllevan una clara minusvalía.
EstéticaEn este grupo se incluye una serie de enfermedades cuyo tratamiento habitualmente se realiza para obtener la normalidad de la apariencia morfológica. Hay que valorar cada caso de forma individual en función de diversos parámetros como: la edad, la localización, la evolución natural de cada afección o la afectación psicológica del paciente.
DiscutiblesSon indicaciones que, a pesar de ser popularmente muy aceptadas, tienen, en muchas ocasiones, una escasa base clínica y deben ser limitadas a los casos concretos en los que realmente es necesaria la corrección quirúrgica. En el momento actual, queda reducido este apartado a los frenillos de la cavidad bucal.
Indicaciones funcionalesAfección inguinoescrotalHernia inguinalLa hernia es la protrusión de un órgano o tejido a través de una apertura anormal del abdomen. Es la afección congénita más frecuente en la infancia. Consiste en la salida del contenido intestinal a través del conducto peritoneo-vaginal, que está permeable y que, atravesando el canal inguinal, puede llegar hasta el escroto en el varón o los labios mayores en la mujer.
La incidencia de la hernia inguinal es del 1 al 3% de los recién nacidos, con mayor frecuencia en los prematuros. Un tercio de los niños es diagnosticado antes de los 6 meses, siendo la relación varón:mujer de 6 a 1. Existe predominio del lado derecho sobre el izquierdo (3/1). En el 10% de los casos, la hernia es bilateral. Puede demostrarse historia familiar de hernias hasta en el 10% de los pacientes. Hay también una mayor incidencia de hernia inguinal en pacientes que presentan procesos que aumentan la presión intraabdominal, como son ascitis y derivaciones ventrículoperitoneales.
El diagnóstico, frecuentemente, lo realizan los padres al observar una tumoración en región inguinal, que desaparece en ocasiones al presionarla. En la exploración, apreciamos una masa en zona inguinal, tensa, fija y que no suele transiluminarse. Si está reducido el contenido de la hernia, podemos notar un engrosamiento del cordón espermático o un anillo inguinal externo amplio. Puede coexistir con falta de descenso testicular. En las niñas, no es raro encontrar una masa pequeña, desplazable y de consistencia elástica, que muchas veces no se logra reducir, correspondiendo al ovario.
El diagnóstico diferencial se realiza con hidrocele y quiste de cordón en los varones, y con su equivalente en las mujeres. Las «adenopatías inguinales» pueden causar confusión diagnóstica, pero su localización, consistencia e irreductibilidad ayuda a resolver la duda. En los varones, habrá que comprobar siempre la posición y el tamaño de los testículos.
El tratamiento es siempre quirúrgico, ya que se considera que nunca cierran por sí solas.
El momento de la intervención de la hernia inguinal es al diagnóstico. La intervención de la hernia se conoce como herniorrafia. Se hace bajo anestesia general y de forma ambulatoria, excepto en prematuros de menos de 6 meses de vida, en los que es conveniente la observación en el hospital durante al menos 24h.
ComplicacionesIncarceración y estrangulamiento. Una hernia se incarcera cuando el contenido del saco no puede reintroducirse en la cavidad abdominal de forma espontánea o con presión manual. Ocurre más frecuentemente (70%) en los menores de un año de vida. Los síntomas son: irritabilidad, dolor cólico abdominal y vómitos ocasionales, que al principio son alimenticios y que rápidamente progresan a biliosos e incluso fecaloideos en casos evolucionados. Los signos son: una masa dura y fluctuante en región inguinal, inicialmente no dolorosa, pero que según va progresando el cuadro clínico aparece enrojecimiento y edema de la piel suprayacente, coexistiendo con empeoramiento del estado general.
Las hernias supraumbilicales y epigástricas nunca desaparecen, siendo más sencilla su intervención entre los 3 y 6 años de edad. Las hernias incarceradas sin evidencia de estrangulación se pueden reducir sin cirugía en el 80% de los casos. Si no se puede reducir la hernia en un intervalo de 1 o 2h, se debe intervenir quirúrgicamente como una urgencia. Una hernia estrangulada es aquella en la que la compresión del anillo herniario produce una estasis venosa, que conlleva a la disminución de flujo sanguíneo arterial y, posteriormente, a la necrosis del asa intestinal. El tratamiento es quirúrgico, extirpando el intestino afectado si no es viable, con posterior reparación de la hernia.
HidroceleEs la acumulación de líquido dentro de la capa vaginal del testículo. Existen 2 tipos: comunicantes y no comunicantes.
Cada uno de ellos tiene un diferente momento para su tratamiento quirúrgico.
Comunicante. Existe persistencia del conducto peritoneo-vaginal, con la misma fisiopatología que la hernia inguinal indirecta, pero con una apertura pequeña que evita la salida del contenido intestinal, pero que permite que el líquido peritoneal llegue hasta el escroto. Son los más frecuentes en la infancia. En la exploración, se observa una tumoración inguinoescrotal poco dolorosa, con transiluminación positiva, que varía de tamaño y consistencia a lo largo del día. Típicamente, los pacientes al levantarse presentan el escroto vacío y a lo largo del día este se va rellenando y distendiendo.
No comunicantes. En estos casos, no existe conexión con el peritoneo y no hay, por lo tanto, cambios de tamaño y consistencia. El líquido de los hidroceles es fluido peritoneal que puede acumularse en distintos segmentos del proceso vaginal. Cuando se queda atrapado líquido a la mitad del proceso, se produce una formación quística que se denomina «quiste de cordón» en los niños y «quiste de nuck» en las niñas.
Los hidroceles tienden a desaparecer entre el primer y el segundo año de vida, por lo que se prefiere una actitud expectante durante este período. Deben intervenirse a partir del segundo año si persisten, ya que, después, raramente se resuelven espontáneamente. En los casos de gran volumen o los asociados a hernias, se operan una vez diagnosticados. La intervención es similar a la de la hernia, con sección del conducto peritoneo vaginal permeable y cierre a nivel del orificio inguinal interno, dejando abierto el cabo distal, previo vaciamiento del líquido.
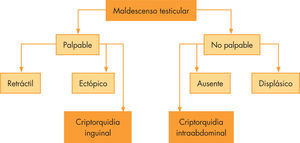
Maldescenso testicularLas alteraciones en la migración del testículo se manifiestan por diferentes situaciones clínicas, cuya característica común es que el testículo no se encuentra alojado en el escroto. Esta malformación conlleva el deterioro progresivo de la función testicular, siendo origen de infertilidad en el varón. Para evitar estas complicaciones, es importante un diagnóstico precoz (fig. 1).
El maldescenso testicular produce diferentes situaciones clínicas en función de la localización del testículo, que determinan la actitud diagnóstica y terapéutica a seguir, así como el posible pronóstico en términos de futura atrofia testicular (fig. 2).
Desde un primer momento, es determinante saber si el testículo se palpa o no.
Testículo palpableEn la mayoría de las ocasiones, el testículo no descendido se puede palpar durante la exploración; esto produce 3 situaciones clínicas diferentes.
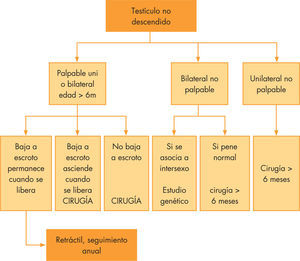
Testículo retráctilEs una situación frecuente y que se produce cuando hay un reflejo cremastérico exagerado que asciende el testículo hacia el canal inguinal al menor estímulo. En muchos casos, el testículo fue notado por los padres en el escroto durante el período neonatal o de lactante. En la exploración, el testículo se logra descender al escroto y permanece en él hasta que el niño se moviliza, momento en el cual asciende.
En los casos de testículo retráctil, la actitud es la observación, salvo cuando el teste se encuentra la mayor parte del tiempo en posición anómala, en cuyo caso, puede realizarse la fijación quirúrgica del testículo y orquidopexia.
Testículo ectópicoSe encuentra en menos del 10% de los testículos extraescrotales. Estos testículos descienden normalmente por el canal inguinal, pero posteriormente se localizan en posiciones anatómicas que van desde el periné hasta el triángulo femoral. Estos testículos son histológicamente normales. La intervención quirúrgica consiste en la colocación del testículo en el escroto y se puede realizar a partir del primer año de vida.
CriptorquidiaSe define como el testículo que se ha detenido en algún punto de su vía de descenso normal. Existe, por tanto, una gran variabilidad clínica que va desde el testículo intraabdominal (no palpable), hasta testículos palpables a lo largo de todo el canal inguinal y en la raíz del escroto. El descenso testicular es un proceso dinámico, que se completa en el 90% de los recién nacidos a término. En los prematuros, la incidencia de criptorquidia al nacimiento es de un 25%. Al año de vida, momento en el cual se considera que un testículo debe estar en el escroto, solo un 2% de los varones presentaran criptorquidia.
El tratamiento en los casos en los que el descenso testicular no es completo es la orquidopexia.
Testículo no palpableLas razones para que un testículo no pueda ser palpado son: torsión neonatal, displasia o localización intraabdominal.
Es necesario localizar un testículo no palpable, ya que las consecuencias displásicas o degenerativas son importantes. La ecografía e incluso la resonancia magnética son necesarias en ocasiones, aunque son pruebas con baja sensibilidad en el niño pequeño. El mejor método actualmente es la laparoscopia diagnóstica y terapéutica.
Los niños con testículos no palpables bilaterales tienen un riesgo elevado de presentar otras alteraciones. Estos pacientes deben ser referidos de forma precoz para investigación especializada.
Tratamiento del maldescenso testicularEl tratamiento depende de la localización del testículo, estableciéndose una pauta para cada caso. La colocación y la fijación del testículo en el escroto se conocen como orquidopexia y consiste en la movilización del testículo y sus estructuras esenciales (conducto deferente y vasos espermáticos) hasta el escroto, sin tensión. Está técnica es apropiada para el 90% de los casos, aunque cuanto más alto está el testículo, más difícil es realizarla. En algunas situaciones, como es el caso del testículo intraabdominal, se recurre a técnicas especiales, como la laparoscopia o la microcirugía.
No hay un consenso sobre cuál es la edad adecuada para la intervención, variando según los autores. Nosotros recomendamos iniciar el tratamiento del maldescenso testicular entre los 12 y 15 meses de vida.
FimosisLa fimosis es la imposibilidad de retraer el prepucio, de manera que el glande no queda descubierto.
Durante el desarrollo fetal, el epitelio interno del prepucio y el glande están en continuidad, después las células epiteliales degeneran y se descaman dando lugar a un espacio entre el prepucio y el glande. Este proceso se prolonga hasta el segundo o tercer año de vida, dando lugar a estas adherencias que, la mayoría de las veces, desaparecen espontáneamente, de manera que a los 3 años un 90% de las fimosis se han resuelto.
Si se hace antes una retracción forzada del prepucio en los lactantes, se producen fisuras y heridas en la piel que pueden dar lugar a una cicatriz y fimosis posterior. Por lo tanto, es muy importante advertir de que se evite retraer el prepucio, sino es imprescindible por alguna otra alteración, antes de los 3 años de vida.
En general, se considera como una situación fisiológica en el recién nacido y del lactante, ya que el prepucio protege el glande de la dermatitis amoniacal mientras lleva pañales. Si a partir de los 3 años de edad sigue siendo imposible la retracción, se trata de una verdadera fimosis y debe ser tratada mediante la circuncisión.
En los pacientes no tratados, son muy frecuentes los episodios recurrentes de balanitis. Esta balanitis, o infección del glande, suele producirse por la acción irritativa del esmegma retenido, que además puede infectarse. En estos casos, el prepucio se enrojece y edematiza, siendo muy doloroso. Se debe circuncidar al paciente, pero cuando el episodio de infección y edema haya desaparecido. Durante la balanitis, se pueden hacer lavados con agua bicarbonatada, en caso de tener pus en el interior del prepucio drenarlo, e incluso a veces es necesario tratamiento antibiótico.
Otra complicación posible de la fimosis es la parafimosis. Consiste en que tras una retracción forzada del prepucio este no puede volver a su sitio por existir un anillo fimótico estrecho que se agrava con la posterior edematización del prepucio y congestión del glande. Su tratamiento consiste en la reducción bajo anestesia, sujetando el prepucio con los dedos índice y medio de cada mano y empujando firmemente el glande con los pulgares. Cuando no se consigue con esta maniobra es necesario realizar un corte en el dorso del prepucio para poder reducirlo.
Se contraindica la circuncisión en presencia de infección, sobre todo de la dermatitis amoniacal y en cualquier grado de hipospadias. Tampoco se debe realizar si existen quemaduras en el pene.
La circuncisión se suele realizar bajo anestesia general y de forma ambulatoria. Consiste, básicamente, en recortar la piel prepucial hasta permitir exponer el glande con facilidad, pero intentando conservar la máxima piel prepucial posible para que el glande no esté permanentemente al descubierto.
Con el desarrollo del niño, se pueden encontrar otras anomalías del pene, como son la estrechez del prepucio, el frenillo prepucial y las adherencias prepuciales. Estas situaciones provocan un mal deslizamiento del prepucio sobre el glande y conllevan intensas molestias en la retracción prepucial de niños y adolescentes.
En ocasiones, el frenillo corto provoca incurvación del glande sobre el pene. La estrechez prepucial se manifiesta como un anillo constrictivo y se trata mediante técnicas de plastia prepucial. El frenillo peneano corto precisa de sección del frenillo. Ambas intervenciones se realizan en régimen ambulatorio. Las adherencias prepuciales son restos de la continuidad del prepucio con el pene; no tienen significado patológico. Pueden despegarse en la consulta bajo anestesia local (como EMLA), o bien dejar su propia evolución, pues la mayoría acaba desapareciendo con los años.
HipospadiasSe trata de un defecto peneano en el cual el meato uretral desemboca en la cara ventral del pene. El meato puede localizarse en cualquier punto entre la punta del glande y el periné.
Es una malformación frecuente, que se presenta de 3 a 7 de cada 1.000 recién nacidos varones. En el 87% de los casos, se presentan como formas distales sin incurvación, con un prepucio abierto ventralmente y un orificio en el glande o en el surco balanoprepucial.
La reparación de estos hipospadias puede realizarse con técnicas poco complejas, incluso de forma ambulatoria. Los casos más graves, sin embargo, requieren varias intervenciones complejas y a veces en varios tiempos. En ocasiones, el meato uretral en los hipospadias está estenótico y es preciso hacer una meatotomía de forma precoz, para favorecer la micción.
El objetivo del tratamiento debe incluir el enderezamiento del pene, la realización de un meato amplio y colocado en el extremo del glande, la obtención de una uretra uniforme y libre de estrecheces y un resultado cosmético adecuado, y que todo ello se realice en el menor número de intervenciones posibles.
La intervención se debe realizar cuando el niño ha dejado los pañales, más o menos a los 2 años, y antes de que sea consciente de su deformidad. Si el tamaño del pene es pequeño, se aplica localmente pomada de testosterona durante un mes antes de la intervención.
La tendencia actual es la intervención precoz de este tipo de malformaciones, entre los 6 y los 18 meses, aunque depende del tipo de hipospadias y de la necesidad de varias intervenciones. En ocasiones, estas intervenciones son para corregir una fístula uretral postoperatoria, siendo esta la complicación más frecuente de la cirugía.
Hernia umbilicalLa hernia umbilical es una de las afecciones más frecuentemente vistas en la infancia. No se conoce la incidencia real porque muchas se resuelven espontáneamente con el desarrollo del niño.
Sí se sabe que la raza y la prematuridad son factores predisponentes. Así, en los africanos, la incidencia es 10 veces mayor que en los caucásicos. En los prematuros, las hernias umbilicales son más frecuentes que en los niños nacidos a término, llegando a presentarse en el 75-84% de los menores de 1.500g.
La mayoría de las hernias umbilicales se reconocen poco después del nacimiento, siendo generalmente asintomáticas. El riesgo de incarceración o estrangulamiento de una hernia umbilical es muy bajo. En algunas ocasiones, la combinación de un defecto grande de la fascia, la piel umbilical redundante y la realización de esfuerzos del niño puede dar lugar a la aparición de una protuberancia tensa. Es importante avisar a los padres de que la evisceración es improbable y que la observación no conlleva riesgos para el niño. La mayoría de las hernias umbilicales desaparecen con el tiempo.
En general, el diámetro y el grosor del borde del defecto de la fascia están en relación con la posibilidad del cierre espontáneo. Cuando el diámetro es mayor de 1,5 a 2cm, es poco probable que se cierren por sí solas, y cuanto más grueso y romo es el borde de la fascia, más probable es que se cierre.
Si la hernia persiste en la edad escolar (4 o 5 años de edad), debe repararse quirúrgicamente. Si presenta signos de incarceración o produce episodios recurrentes de dolor, también debe ser reparada precozmente. Cuando el defecto es mayor de 2cm, en un paciente de 2 o 3 años de edad, también se recomienda operarla, porque es muy poco probable que se cierre espontáneamente.
Hernia epigástricaLas hernias epigástricas son el resultado de un defecto en el cierre de la línea media del abdomen, del cual se desconoce su etiología. Los defectos herniarios pueden ser múltiples y generalmente a través de su orificio solo se encuentra grasa preperitoneal.
Podemos encontrar hernias epigástricas hasta en un 5% de los niños. Se puede presentar como una tumoración visible y palpable a nivel de la línea alba, que suele ser levemente dolorosa a la palpación y no es mayor de 1cm. En otras ocasiones, solo se nota el defecto correspondiente al orificio herniario, sin ninguna tumoración palpable. Las hernias epigástricas no se resuelven espontáneamente y, por lo tanto, deben tratarse quirúrgicamente. En los lactantes, las hernias epigástricas son muy difíciles de diagnosticar, debido al panículo adiposo que estos presentan en el abdomen, por lo que en los casos de sospecha es mejor esperar hasta la edad de 3 años para decidir la intervención. La intervención, que consiste en el cierre del defecto herniario asociado a la reducción o extirpación de la grasa herniada, se realiza de forma ambulatoria, siendo las complicaciones posquirúrgicas excepcionales.
Fisura labiopalatinaLa fisura palatina y el labio leporino son una alteración del desarrollo del maxilar superior que incluye un espectro de malformaciones, ya sean del labio o del paladar, que se presentan por separado o en combinación, dando lugar a una de las malformaciones congénitas más llamativas.
Las malformaciones del macizo facial, a diferencia de otras, se ven al nacimiento y causan un impacto grande en la familia, aunque haya existido un diagnóstico prenatal. Pueden ir, desde formas simples, como el labio leporino unilateral parcial, hasta formas más complejas, como el labio leporino total con fisura palatina. La fisura labiopalatina tiene una incidencia de 1 por cada 1.000 recién nacidos, constituyendo el 15% de todas las malformaciones.
La reparación de la malformación o malformaciones se realiza de forma secuencial y programada. Habitualmente, el tiempo de intervención se establece entre los 2 y 6 meses de edad para el labio y entre 12 y 18 para el paladar (fig. 3). En algunos casos, se requiere ortopedia prequirúrgica a los 1-3 meses de vida. Otros autores prefieren reparar el labio en las primeras semanas de vida y el paladar blando de forma precoz, dejando abierta la parte anterior de la fisura para cerrarla más tarde. El retraso en el momento de la reparación provoca deformidades del maxilar que hacen que la corrección sea más difícil y con peores resultados estéticos.
Además, aparte de reparación estética y funcional de la fisura labiopalatina, estos pacientes presentan después de la intervención problemas de fonación, dentición e hipoacusia que requieren tratamiento especializado.
La fisura labiopalatina precisa, para su corrección, de unas intervenciones seriadas que deben ser realizadas por diferentes especialistas de forma organizada, según se observa en la figura 3.
Quistes y fístulas del cuelloAunque se describen habitualmente dentro de las indicaciones estéticas, estas malformaciones, debido a que con frecuencia en el transcurso de su evolución sufren complicaciones (infección, absceso, fístula) que precisan de un tratamiento específico y que son responsables de peores resultados quirúrgicos y recidivas, son una indicación quirúrgica absoluta en uno u otro momento de la infancia. Por lo tanto, pensamos que es mejor su inclusión dentro de la afección funcional.
Quiste del conducto tiroglosoEl quiste tirogloso es una malformación de tipo embrionario que se produce como consecuencia del fallo en la obliteración del tracto tirogloso en cualquier punto de su trayecto, desde la base de la lengua hasta el istmo del tiroides.
Los quistes tiroglosos pueden ser asintomáticos durante largos períodos, siendo detectados habitualmente de forma fortuita durante la exploración física.Casi siempre se presentan como una tumoraciónredondeada localizada en la línea mediadel cuello y situada sobre el hueso hioides.
Es característico que se desplacen con los movimientos de deglución. Con frecuencia, sufren procesos de infección, que dan lugar a abscesos que acaban fistulizando a la piel y que deben ser tratados con antibióticos de amplio espectro, previos a la cirugía. En algunas ocasiones, los quistes tiroglosos están en posiciones más laterales o submentonianas.
El diagnóstico es clínico y se realiza habitualmente alrededor de los 4 años de edad. En los lactantes, son difíciles de visualizar a simple vista por las características del cuello de estos.
La intervención quirúrgica se debe realizar al diagnóstico si el paciente es mayor de un año.
El tratamiento consiste en la extirpación completa de la tumoración y de su trayecto hasta la base de la lengua, incluyendo el cuerpo del hueso hioides (intervención de Sistrünk).
Restos de las hendiduras y arcos branquialesEstas malformaciones se producen como consecuencia de una persistencia anormal de los arcos y hendiduras branquiales del embrión. Debido a su estructura anatómica y a su localización, se producen diferentes defectos congénitos (quistes, fístulas, condromas), que se encuentran a nivel de la cabeza y del cuello. Los más frecuentes son los derivados de la segunda hendidura branquial, que se manifiestan como quistes y fístulas cervicales, sobre la línea anterior del músculo esternocleidomastoideo. Aunque son más raros, también podemos encontrar restos de la primera hendidura branquial, estas malformaciones asientan por delante del pabellón auricular y en la región submandibular, en estrecha relación con el nervio facial. El diagnóstico de los condromas y de las fístulas es más frecuente en el lactante, mientras que el de los quistes lo es en el niño mayor. Existe bilateralidad en el 15-30% de los casos. La complicación más habitual de estas mal- formaciones es la infección, lo cual provoca el aumento del tamaño de los quistes o la infección de los trayectos fistulosos.
No existe limitación en la edad de intervención, pero, en general, no es necesario recurrir a la cirugía antes de los 2 años de vida.
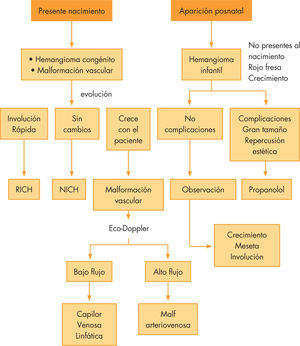
Indicaciones estéticasEnfermedad vascularSon unas de las lesiones más comunes de la infancia. Se clasifican según la ISSVA, que se basa en características clínicas, estudios radiológicos e inmunohistoquímicos. Se dividen en malformaciones vasculares y tumores vasculares.
Malformaciones vascularesSon defectos en la morfogénesis vascular, pero poseen un endotelio maduro y estable. Están, por tanto, presentes al nacimiento, pero pueden no ser clínicamente visibles. Crecen con el paciente y pueden aumentar su tamaño debido a traumatismos, infecciones o hemorragias intralesionales. No desaparecen de forma espontánea, aunque pueden permanecer asintomáticos, en cuyo caso no precisan tratamiento. Existen diferentes tipos de malformaciones vasculares, dependiendo del vaso malformado (fig. 4):
Malformaciones capilaresAparecen como lesiones visibles desde el parto, de color rojo vinoso, tanto en piel como en mucosas. Su tamaño aumenta en relación con el crecimiento del paciente y nunca desaparecen. Son las malformaciones vasculares más frecuentes. Puede asociarse al síndrome de Sturge Weber (con malformación vascular facial, afectación leptomeníngea, convulsiones). El tratamiento de este tipo de lesiones es exclusivamente estético y se realiza con láser.
Malformaciones linfáticasSon vasos linfáticos malformados asociados a quistes linfáticos. Se diferencian, según el tamaño de sus quistes, en macroquísticas (si son mayores de 1cm), microquísticas (si son menores de 1cm) o mixtas. Pueden tener cambios importantes de volumen y consistencia debido a infecciones o hemorragias intralesionales.
El tratamiento actual es la esclerosis, aunque el agente esclerosante depende del tipo de quiste: en las malformaciones macroquísticas el tratamiento de elección es el picibanil o el polidocanol con alcohol. En el caso de las microquísticas, el agente esclerosante indicado es la doxiciclina.
Malformaciones venosasSon vasos anómalos de bajo flujo, que se caracterizan por ser masas azuladas blandas, compresibles, no pulsátiles y que aumentan con las maniobras de Valsalva. Pueden producir dolor con el ejercicio, o con fenómenos de trombosis que pueden producirse en ellas. La malformación está presente desde el nacimiento y crece con el niño. Puede asociarse con síndromes como el Klippel Trenauney.
El tratamiento es la esclerosis radioguiada, con polidocanol. La cirugía se reserva para alteraciones o secuelas tras la esclerosis.
Malformaciones arterialesConstituyen las malformaciones vasculares de flujo alto. Algunas son visibles desde el parto y otras aparecen posteriormente. Son lesiones hemodinámicamente activas y progresivas, que aparecen en cualquier lugar y provocan en ocasiones complicaciones peligrosas. El diagnóstico es clínico, encontrándose signos de «shunt» y flujo sanguíneo rápido, y ecográfico en caso de dudas, y para valorar la extensión. A la palpación, la masa vascular está caliente, existiendo murmullo y temblor. Son lesiones complicadas de tratar y se recurre a embolización selectiva y posterior extirpación quirúrgica. El momento de la intervención depende de las repercusiones hemodinámicas de la lesión y su localización, solo se tratan aquellas lesiones sintomáticas (aquellas que ya presentan cambios distróficos o producen insuficiencia cardiaca).
Malformaciones complejasSe acompañan con frecuencia de otras alteraciones morfogénicas derivadas del tejido mesodérmico. Son el componente vascular de numerosos síndromes.
HemangiomasSon tumores benignos, con crecimiento endotelial aumentado. Es el tumor más frecuente en la infancia (12% de los lactantes) y afectan en mayor proporción a mujeres (4:1), y en niños pretérmino. Generalmente, no son visibles en el momento del parto, haciéndose evidentes durante las primeras semanas de vida. Se presentan como máculas eritematosas, de color rojo fresa intenso, bien circunscritas. Presentan 3 fases, una fase proliferativa, durante la cual la lesión aumenta su tamaño y adquiere una colororación rojo brillante (entre los 6-18 meses), una fase de meseta, y posteriormente una fase involutiva, donde el tumor irá disminuyendo de tamaño y consistencia, y el color es menos intenso, y posteriormente desaparecen (50% a los 5 años, y prácticamente el 100% a los 10 años). Si se localizan en la profundidad de la dermis, su color entonces es azulado. Pueden asociarse en ocasiones a otros hemangiomas de localización visceral.
Debido a su curso natural, no se recomiendan actitudes agresivas, se recurre inicialmente a observación y cuidados locales. En caso de complicaciones debido a su localización, gran tamaño o ulceraciones o sangrado, el tratamiento se realiza con propranolol sistémico a dosis de 2mg/kg/día. Si el propranolol estuviese contraindicado por enfermedad cardiaca concomitante, o no tuviese respuesta terapéutica, existen tratamientos de segunda línea como los corticoides, el interferón o la vincristina. La cirugía se reserva para aquellos hemangiomas con afectación visceral o que pueden comprometer vía aérea, y para las secuelas que puedan permanecer tras la desaparición de las lesiones de manera natural.
NevusLos nevus son defectos localizados del desarrollo cutáneo. Tienen su origen en cualquiera de los tejidos que componen la piel. Los más frecuentes son: los epiteliales o verrugosos, los sebáceos o de Jadahson y los nevus pigmentados. Las manchas cutáneas pigmentadas son muy frecuentes en el niño, debiéndose diferenciar las efélides (pecas) y los lunares, que son normales y que solo en raras ocasiones necesitan tratamiento. Los nevus pigmentados están formados por un tipo de melanocito llamado nevocitos, teniendo un origen de tipo neuroectodérmico. Los nevus congénitos se pueden observar al nacimiento en el 1% de los neonatos; se les aplica el término «gigante» cuando tienen un tamaño mayor de 4cm, y se presentan en 1 de cada 20.000. El riesgo de malignización de un nevus congénito depende del tamaño del nevus; se estima que es menor al 1% en los nevus melanocíticos congénitos pequeños (< 1cm) y medianos (entre 1-20cm), y hasta el 5% de malignización en los nevus congénitos gigantes (> 20cm). El riesgo de malignización de estos nevus es durante toda la vida y solo la mitad aparecen antes de los 5 años. El tratamiento de la mayoría de estas lesiones se realiza mediante la exéresis completa mediante cirugía o la extirpación incompleta con técnicas de curetaje en las primeras 24-48h de vida. Es importante descartar previamente la melanosis neurocutánea, donde existe proliferación de melanocitos en las leptomeninges y en el sistema nervioso central, con muy mal pronóstico. La prueba de elección es la resonancia magnética.
Un tipo de nevus especial es el nevus sebáceo de Jadahson, en el que hay abundantes glándulas sebáceas que le dan un aspecto amarillento y con algún relieve sobre la piel. Este tumor también debe ser tratado quirúrgicamente.
La exposición solar, los nevus atípicos, tener un número elevado de nevus, el fenotipo de riesgo névico y una historia familiar de melanoma son factores predisponentes para el desarrollo de melanoma. Los pediatras desempeñan un importante papel en la prevención, detección (diagnóstico precoz) y educación de padres y niños en relación con la adecuada protección solar, incluyendo el uso de cremas protectoras contra la radiación ultravioleta A y B, la utilización de ropa para protegerse y el evitar sobreexposiciones.
Quistes dermoidesSon quistes de elementos ectodérmicos situados debajo de la piel. Su contenido se compone de material sebáceo, folículos pilosos, tejido conectivo y papilas.
La localización más frecuente es a nivel del ángulo externo de la región supraorbital, conociéndose como «quiste de cola de ceja». También son frecuentes en la línea media cervical y a nivel umbilical. El quiste de cola de ceja se manifiesta como una tumoración dura adherida al plano óseo de la órbita, dejando una impronta a nivel óseo.
El tratamiento de los quistes dermoides se debe realizar a partir del año de vida, ya que el tratamiento es estético.
Helix valgusEs una malformación del desarrollo del pabellón auricular por un fallo en la formación del pliegue del antihélix, con o sin hipertrofia de la concha. Se estima que la prevalencia está en el 5% de la población, aunque, como es un defecto puramente estético, no todos los pacientes consultan.
Se deben intervenir cuando producen repercusiones psicológicas en el niño y es el propio paciente el que solicita la intervención. Esto suele ocurrir en torno a los 7-8 años.
Pectus excavatumEs la malformación torácica más frecuente. Su incidencia es de 8/1.000, con predominio de los varones. Se produce por un crecimiento de la región condrocostal, que provoca la típica deformidad cóncava del cuerpo del esternón. El pectus excavatum está presente al nacimiento y es progresivo. La indicación más frecuente es de tipo estético, aunque en ocasiones las deformidades severas pueden producir alteraciones de la función cardiorrespiratoria, por lo que es necesaria la realización de pruebas de función respiratoria y ecocardiograma, y en el caso de intervención una tomografía computarizada torácica. Esta cirugía se realiza en la pubertad (alrededor de los 15-16 años) cuando la fase de crecimiento no está aún completa.
El tratamiento de elección en el momento actual es la técnica de Nuss, la cual consiste en la introducción de una barra metálica a nivel retroesternal, que actúa como soporte del esternón durante 2-3 años y posteriormente se retira.
Indicaciones discutiblesSon afecciones de tipo funcional, pero sobre las cuales se hace una crítica debido a que la indicación quirúrgica es indiscriminada, precoz e incluso innecesaria para algunos niños. La corrección quirúrgica se debe reservar para los casos realmente necesarios y realizarla en su momento.
Frenillos de la cavidad bucalEl frenillo sublingual es un repliegue membranoso, avascular, que une la cara inferior de la lengua a la base de la encía en la línea media. En el recién nacido es frecuente que el frenillo sublingual sea corto y su inserción llegue casi hasta la punta de la lengua. Después, el crecimiento de la lengua continúa a expensas sobre todo de la porción anterior, de manera que a la edad preescolar muchos frenillos que al nacimiento eran cortos han dejado de serlo. Se debe valorar cada caso de forma individual. Las indicaciones de cirugía son: la dificultad para la lactancia, la pronunciación inadecuada de algunas consonantes o la dificultad para tocar los instrumentos de viento. Se debe valorar cada paciente de forma individual, ya que son pocos los casos en los cuales la cirugía está justificada.
La sección del frenillo sublingual es sencilla y puede realizarse, incluso sin anestesia, con la ayuda de una sonda acanalada y una tijera, ya que la porción más anterior es avascular los 6 primeros meses de vida. Si el niño es mayor de 6 meses es necesaria una anestesia general. Algo parecido ocurre con el frenillo del labio superior, y que suele verse en niños con una separación excesiva entre los incisivos superiores, pero que frecuentemente no la justifica.
El frenillo del labio superior precisa en general de reparación bajo anestesia general. No se recomienda seccionarlo hasta la aparición de los incisivos definitivos (6 años).
Conflicto de interesesLos autores declaran que no existe conflicto de intereses.