Este estudio trata de valorar la repercusión de la pandemia sobre la incidencia y la evolución clínica de la infección periamigdalina (IPA).
Material y métodosRevisamos en un seguimiento longitudinal y descriptivo retrospectivo las circunstancias de los pacientes atendidos durante 5 años, de 2017 a 2021, en dos hospitales, uno comarcal y otro terciario. Se registraron variables relacionadas con la patología de base, antecedentes de amigdalitis, tiempo de evolución, visitas previas en Atención Primaria, hallazgos en el diagnóstico, relación absceso/flemón y días de estancia hospitalaria.
ResultadosDe 2017 a 2019 la incidencia de la enfermedad osciló entre 14 y 16 casos/100.000 habitantes-año, pero en 2020 se redujo a 9,3, un 43% menos. Los pacientes con IPA que consultaron en pandemia generaron pocas visitas previas en servicios de Atención Primaria, presentaron mayor severidad de los síntomas y mayor demora en el diagnóstico. Además, hubo más abscesos que flemones y la necesidad de ingreso hospitalario superior a 24h fue del 66%. Apenas hubo causalidad con amigdalitis agudas, aunque el 66% de los pacientes padecía amigdalitis de repetición, y el 71% patología concomitante. Todos estos hallazgos mostraron diferencias estadísticamente significativas respecto a los casos prepandemia.
ConclusionesLa protección de la transmisión aérea, el distanciamiento social y el confinamiento adoptados en nuestro país son medidas que han podido modificar la evolución de la IPA, con una incidencia muy inferior, un período de recuperación mayor y mínima relación con amigdalitis aguda.
This study assessed if the healthcare system overload and the organizational changes made in response to COVID-19 may be having an impact on clinical and epidemiological characteristics of the peritonsillar infection (PTI).
Materials and methodsIn a retrospective longitudinal and descriptive follow-up, we reviewed the circumstances of the patients attended during 5 years, from 2017 to 2021, in two hospitals, one regional and other tertiary. Variables related to underlying pathology, history of tonsillitis, time of evolution, previous visits to Primary Care, diagnostic findings, abscess/phlegmon ratio, and length of hospital stay were recorded.
ResultsFrom 2017 to 2019, the incidence of the disease ranged between 14 and 16 cases/100,000 inhabitants-year, and decreased to 9.3 in 2020, a 43% less. Patients with PTI consulting in pandemic time were visited much less often in Primary Care services. They showed a greater severity of symptoms and the period of time between their appearance and diagnosis was longer. Additionally, there were more abscesses and the need for hospital admission greater than 24h was 66%. There was hardly a causal relationship with acute tonsillitis, although 66% of the patients evidenced history of recurrent tonsillitis, and 71% concomitant pathology. All these findings showed statistically significant differences with the pre-pandemic cases.
ConclusionsThe protection of airborne transmission, the social distancing and the lockdown adopted in our country are measures that seem having been able to modify the evolution of PTI, with a much lower incidence, a longer recovery period and a minimal relationship with acute tonsillitis.
La repercusión sanitaria de la pandemia de COVID-19 en nuestro país ha resultado evidente. La necesidad de reasignar recursos humanos y materiales y establecer un orden asistencial específico para pacientes con la infección por SARS-CoV-2 ha reducido notoriamente la disponibilidad de personal en Atención Primaria para la detección rápida de patología aguda en muchas especialidades1,2.
La infección periamigdalina (IPA) es una urgencia ORL que acostumbra a ser valorada inicialmente en los centros de salud. Sin embargo, los protocolos de protección y seguridad de los profesionales sanitarios durante la pandemia han limitado las maniobras de inspección de las vías aerodigestivas superiores2–4.
La sobrecarga en estos centros por los cambios organizativos implementados puede haber afectado también a la atención del paciente con IPA, pasando a ser infravalorada o menos controlada5. Es posible además que el miedo a contraer la infección en la calle o en ambientes hospitalarios haya condicionado retrasos en la búsqueda de atención y, en consecuencia, haya facilitado la progresión de la enfermedad por ausencia o ineficacia del tratamiento. Esta circunstancia ya ha sido documentada previamente3,6, y resulta evidente que, en nuestro país, la escasez de personal médico ha supuesto una ralentización asistencial en tiempos de pandemia que ha condicionado modificaciones de conducta en pacientes, profesionales de la sanidad e incluso las mismas enfermedades1,5.
La inesperada magnitud de la pandemia en nuestro medio ha consumido gran número de recursos personales y materiales, afectando indudablemente a las listas de espera quirúrgica y ambulatoria en nuestra especialidad. Aunque los procedimientos ORL hospitalarios de urgencia en España parecen haber soportado la presión asistencial, países como el Reino Unido han diseñado planes de contingencia para derivar, por ejemplo, la atención del absceso periamigdalino a nivel sanitario intermedio o ambulatorio4,7.
A la luz de todo ello, encontramos interesante y útil valorar si han acontecido variaciones en las circunstancias sanitarias de los pacientes atendidos en los últimos años en nuestra área de salud por IPA. Se ha desarrollado esta revisión intentando describir y analizar sus peculiaridades clínicas y epidemiológicas, así como sus eventuales modificaciones a lo largo de la pandemia por COVID-19.
Material y métodosSe realizó un estudio longitudinal y descriptivo retrospectivo de los pacientes diagnosticados y tratados de IPA entre enero de 2017 y diciembre de 2021. Para ello se emplearon los registros sanitarios informatizados de los dos hospitales participantes, uno comarcal y otro su centro terciario de referencia, con cobertura sobre 480.000 habitantes. En este tiempo se recogieron 336 episodios.
El diagnóstico de IPA se fundamentó en la anamnesis y la exploración física, siempre efectuadas por un médico otorrinolaringólogo. En el período de tiempo estudiado han participado 23 especialistas, de los que 18 lo han hecho al menos 3 años. La diferenciación entre flemón y absceso se efectuó mediante la obtención de pus con punción-aspiración realizada en el momento de la consulta, considerada prueba de elección para el diagnóstico8,9. Se anotaron las siguientes variables clínicas:
- •
Edad y sexo.
- •
Patología de base concomitante.
- •
Antecedentes de amigdalitis de repetición.
- •
Relación con cuadro de amigdalitis aguda.
- •
Episodios de flemones/abscesos previos.
- •
Días de evolución hasta el diagnóstico.
- •
Asistencia médica y prescripción de antibioterapia en centro de atención primaria previa al diagnóstico.
- •
Signos y síntomas en el momento del diagnóstico.
- •
Tipificación como flemón o absceso mediante punción-aspiración.
- •
Días de estancia hospitalaria cuando existió ingreso.
- •
Recurrencias del proceso.
La ausencia de información sobre estos datos obligó a la exclusión del estudio. Las opciones terapéuticas elegidas fueron homogéneas en ambos Departamentos de Salud. Siguiendo el protocolo empleado en nuestros servicios para el manejo de las IPA, a todos los pacientes atendidos se les efectuó la recomendación de drenar la colección si esta existía, hospitalización para antibioterapia, corticoterapia y analgesia intravenosas —con ingreso en observación de urgencias durante horas para recibir estos tratamientos, considerando la hospitalización tipo cirugía menor ambulatoria—. Durante los períodos de máxima ocupación hospitalaria y saturación de las salas, a los pacientes que presentaron una evidente mejoría clínica tras el drenaje y primeras dosis de tratamiento intravenoso se les planteó el alta y acudir a consultas externas en 48h para revaloración. Si el ingreso fue rechazado, este tratamiento se administró domiciliariamente por vía oral.
La mejoría clínica y en los hallazgos de laboratorio fueron los criterios bajo los cuales se procedió al alta de los pacientes. El análisis de datos se llevó a cabo con el paquete estadístico SPSS 27.0 para Windows. Se empleó ANOVA-test en la comparación de varias medias de variables cuantitativas sobre una distribución normal de la información, con independencia de casos e igualdad de varianza. La distribución chi-cuadrado se eligió en variables aleatorias independientes con distribución normal estándar expresadas como ratio.
Para la correlación entre dos variables cuantitativas, se eligió el modelo estadístico de regresión lineal para aproximar la relación de dependencia entre una dependiente y otras independientes con un término aleatorio, efectuando el cálculo de la ecuación de las rectas de regresión y del coeficiente de correlación R para determinar la calidad del ajuste. Se consideró diferencia estadísticamente significativa cualquier equiparación que ofreciera p<0,001.
ResultadosEn los 5 años revisados, 10 casos fueron descartados al carecer de los datos exigidos relativos a anamnesis o hallazgos clínicos. De la muestra restante con 318 casos se recogen las manifestaciones clínicas y hallazgos en la exploración en la tabla 1. En ella se observa que la sintomatología más habitual fue el dolor de garganta espontáneo o con la deglución, la otalgia refleja, la disfagia, así como la asimetría en velo y/o pilares en la exploración clínica, todo lo cual afectaba a más del 90% de los pacientes diagnosticados. Las alteraciones más infrecuentemente detectadas fueron la glositis, sensación disneica, disfonía y contracturas cervicales, que afectaron a menos de la cuarta parte del grupo.
Manifestaciones y hallazgos clínicos registrados en la anamnesis y exploración de los pacientes que consultaron por infección periamigdalina y porcentaje de aparición de los mismos
| Manifestaciones y hallazgos | % |
|---|---|
| Dolor de garganta | 96,2 (306) |
| Odinofagia-disfagia | 94,6 (301) |
| Otalgia refleja | 93 (295) |
| Asimetría-abombamiento veloamigdalar | 90,5 (288) |
| Quebrantamiento general | 79,5 (253) |
| Dolor a la presión en velo | 71 (226) |
| Sialorrea-babeo-atragantamientos | 68,8 (219) |
| Trismus | 63,5 (202) |
| Faringolalia | 63,2 (201) |
| Desplazamiento de úvula | 47,4 (151) |
| Edema de úvula | 44,9 (143) |
| Febrícula-fiebre | 37,4 (119) |
| Adenitis cervicales reactivas | 32 (102) |
| Halitosis | 29,2 (93) |
| Tos | 21 (67) |
| Amigdalitis pultácea uni/bilateral | 13,2 (42) |
| Lengua saburral-depapilada-escaldada | 8,1 (26) |
| Disnea | 7,2 (23) |
| Disfonía | 5,9 (19) |
| Dolor/contractura cervical-tortícolis | 5 (16) |
| Otras dislalias | 2,8 (9) |
El % resulta del cociente entre casos en los que se apreció la manifestación y el volumen total de episodios estudiados (n=318).
La tabla 2 muestra la evolución interanual de las peculiaridades clínicas y los aspectos cronobiológicos de los sujetos con IPA. En los 3 años prepandemia de COVID-19 el número de casos atendidos por IPA crecía progresivamente con una incidencia que se elevó a 15,1/100.000 habitantes-año, pero que se redujo al 10,4 en los 2 primeros años completos de pandemia. De hecho, la incidencia anual cayó en un 43% entre 2019 y 2020. En 2021 ha parecido existir tendencia al alza. Ningún paciente atendido con flemón o absceso periamigdalino presentó infección aguda por COVID-19 al diagnóstico. No se han apreciado variaciones significativas en la distribución por sexos ni edades entre pacientes, si bien los sujetos atendidos desde el inicio de la pandemia presentaron una media de edad mayor.
Evolución interanual de los datos clínicos y epidemiológicos de todos los pacientes incluídos en el estudio
| 2017 | 2018 | 2019 | 2020 | 2021 | Total | |
|---|---|---|---|---|---|---|
| N.o casos | 67 | 72 | 79 | 45 | 55 | 318 |
| Incidencia de casos/habitante-año | 13,9 | 15 | 16,4 | 9,3 | 11,4 | 13,2 |
| N.o casos COVID+ | - | - | - | 0 | 0 | 0 |
| N.o pacientes | 62 | 66 | 74 | 45 | 54 | 301 |
| N.o pacientes con ≥2 episodios | 2 | 3 | 2 | 0 | 1 | 8 |
| Edad (años) | 29,6±12,7 | 22,7±11,9 | 28,3±14,8 | 36,3±15,3 | 34,1±13,2 | 28,9±13,1 |
| Ratio sexos H/M | 1,16 (36/31) | 0,94 (35/37) | 1,19 (43/36) | 1,25 (25/20) | 0,83 (25/30) | 1,06 (164/154) |
| Días clínica/pte previo ingreso | 3,2±1,8(1-10) | 4,3±2,3 (1-9) | 3,9±2,5 (1-12) | 5,7±3,0 (1-13)* | 4,5±2,5 (1-10) | 4,4±2,6 (1-12) |
| N.o visitas/pte a Primaria prediagnóstico | 2,1±1,2 (0-5) | 1,6±0,9 (0-4) | 2,1±0,7 (0-4) | 0,5±0,6 (0-2)* | 1,2±1,2 (0-4)* | 1,3±1,1 (0-5) |
| N.o casos con tto. ATB previo al diagnóstico | 7 (10%) | 10 (13%) | 8 (10%) | 2 (4%) | 5 (9%) | 32 (10%) |
| Casos con consulta directa hospital | 5 (7%) | 10 (13%) | 9 (11%) | 23 (51%)* | 16 (29%) | 63 (20%) |
| Días estancia hospitalaria | 1,1±0,7 (0-3) | 1,2±0,6 (0-3) | 1,1±0,5 (0-2) | 1,9±1,7 (0-13)* | 1,4±0,8 (0-4) | 1,3±1,0 (0-13) |
| N.o casos con ingreso ≥24h | 9 (13%) | 15 (20%) | 12 (15%) | 30 (66%)* | 17 (30%) | 83 (26%) |
| Ratio absceso/flemón | 1,23 (37/30) | 1,05 (37/35) | 1,39 (46/33) | 3,09 (34/11)* | 2,92 (41/14)* | 1,58 (195/123) |
| N.o ítems manifestaciones-hallazgos* | 6,8±4,7 | 6,2±5,8 | 5,8±5,7 | 11,9±7,3* | 8,1±5,8 | 6,9±6,0 |
| Casos con patología concomitante | 29 (43%) | 22 (30%) | 31 (39%) | 32 (71%)* | 35 (63%)* | 149 (46%) |
| Casos con amigdalitis previa | 23 (34%) | 23 (31%) | 26 (32%) | 5 (11%)* | 15 (27%) | 92 (28%) |
| Casos con historial amigdalitis repetición | 24 (35%) | 22 (30%) | 22 (27%) | 30 (66%)* | 26 (47%) | 124 (38%) |
Las manifestaciones y hallazgos clínicos vienen referidos en la tabla 1.
ATB: antibiótico; H: hombre; M: mujer.
Adicionalmente, con el inicio de la pandemia en nuestro país, los pacientes diagnosticados mostraron mayor sintomatología y su exploración resultó más florida, como demuestra el hecho de evidenciar un número de ítems clínicos significativamente superior al de años anteriores (una media de 6/paciente en 2017, 2018 y 2019 vs. 12/paciente en 2020). El volumen de individuos con IPA que consultaron directamente en los servicios de urgencias hospitalarios sin haber sido valorados en Atención Primaria ascendió del 11% en 2019 al 51% en 2020. El porcentaje de pacientes que ya había iniciado tratamiento antibiótico antes del diagnóstico ha sido inferior en pandemia, pero sin diferencias estadísticamente significativas respecto a años atrás. En 2020, además, el período de tiempo medio con sintomatología previa al diagnóstico fue superior a los 5 días, el mayor de todos los años estudiados, y la estancia hospitalaria en pacientes con IPA en los años de pandemia resultó igualmente superior —las dos terceras partes de los sujetos tratados en 2020 precisaron más de 24h para ser dados de alta, frente al 15% en 2019—. Estos valores siempre mostraron significación estadística cuando se compararon con los de los 3 años anteriores.
En el primer año de pandemia, además, los pacientes con IPA presentaron un porcentaje significativamente mayor de patología de base concomitante, frente a los pacientes tratados antes de la misma. Igualmente, aquellos tratados durante la pandemia —año 2020— reflejaron menor relación con el padecimiento de una amigdalitis aguda, aunque el historial de amigdalitis de repetición era mucho más acusado que en años previos. Finalmente, la presentación en forma de absceso periamigdalino fue muy superior en los años de pandemia. Todas estas diferencias resultaron igualmente estadísticamente significativas.
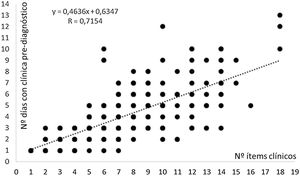
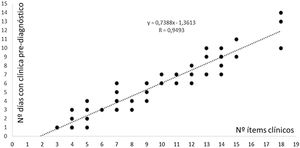
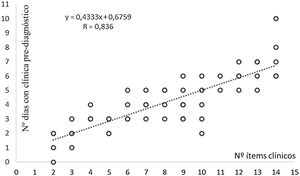
El modelo de regresión lineal para las variables cuantitativas testadas —edad, número de días con clínica, de visitas efectuadas en Atención Primaria previo al diagnóstico, duración de la estancia hospitalaria y número de ítems clínicos anotados en el momento del diagnóstico definitivo— ofreció muy bajos coeficientes R de correlación. Solo cuando se emparejó el número de ítems clínicos detectados con el número de días de clínica previa al diagnóstico en los 5 años revisados se detectó una tendencia positiva pero sin significación estadística, con R=0,7154 (fig. 1). Este modelo aplicado a las dos mismas variables en el año 2020 sí mostró correlación estadísticamente significativa con R=0,9493 y p<0,001 (fig. 2), mientras que en 2021 el coeficiente de correlación fue igualmente alto, pero no determinante, siendo R=0,836 (fig. 3).
Recta de regresión lineal y ecuación obtenida al correlacionar las variables cuantitativas «N.o ítems clínicos» (abscisas) y «N.o de días con clínica previos al diagnóstico» (ordenadas) durante el período comprendido entre 2017 y 2021, ambos inclusive. Tendencia positiva sin significación estadística.
La IPA evidencia manifestaciones clínicas y hallazgos exploratorios que permiten establecer habitualmente la sospecha diagnóstica en la primera visita. Esta, por otro lado, debe ser realizada con celeridad habida cuenta de su facilidad para evolucionar de flemón a absceso y progresar a planos cervicales profundos en caso de tratamiento incorrecto o diferido. De aquí la importancia de optimizar recursos, formación y fluidez en la comunicación entre Atención Primaria y el especialista ORL.
Aunque la incidencia de la enfermedad muestra un rango amplio entre 5 y 50 casos por cada 100.000 habitantes y año9–11, nuestros registros indican que el volumen de pacientes atendidos por IPA ha descendido desde que la pandemia apareció —un 43% entre 2019 y 2020—, algo que constatan otras series consultadas10,12,13. Una explicación razonable sería el hecho de que la infección por SARS-CoV-2 y las IPA compartirían un mecanismo de transmisión por vía respiratoria similar mediante la emisión de aerosoles y microgotículas con diámetro entre 5 y 10μm. Las actuaciones sociosanitarias desarrolladas con el objeto de prevenir la expansión del primero —empleo de mascarilla, distanciamiento social y confinamiento domiciliario— con seguridad han limitado la aparición de los segundos. Allen et al. comprobaron que la incidencia de amigdalitis se redujo hasta casi su desaparición de 2019 a 202014. Pero además el número de consultas urgentes diarias a los departamentos de la especialidad parecen haber descendido con la pandemia7,13,15, y los gobiernos con servicios sanitarios solventes no han promulgado limitaciones de acceso de emergencia para pacientes con patología ORL aguda. Algunos autores encuentran explicación no solo con los desajustes en vigilancia de la salud con cierres inesperados de centros de salud, sino también en la actitud reacia que ha adquirido la población para consultar en medios sanitarios y la eficacia de la consulta telefónica en ORL13,16.
Los hallazgos clínicos y a la exploración física del paciente con IPA están siendo más notorios desde el inicio de la pandemia. Debido a la sobrecarga asistencial en los centros de Atención Primaria y al desarrollo de la atención telefónica, la primera visita a estos pacientes se realiza en ambiente hospitalario de forma más tardía, hecho que explicaría un mayor número de abscesos que de flemones, cuadros más evolucionados y con mayor sintomatología. Llama la atención el hecho de que se trató de una población con muy bajo porcentaje de prescripción antibiótica.
Comprobamos que dolor de garganta, disfagia-odinofagia, asimetría veloamigdalar, sialorrea, faringolalia y trismus son muy habituales en casi todas las series9–11,15. Pese a que la recogida de información clínica a menudo está sometida a un componente subjetivo de paciente y explorador, se trató en general de clínica intensa y simultánea aunque en porcentajes que varían con los aportados por otros autores, coincidiendo con ellos en que su detección no supone necesariamente la presencia de colección7,9,11,17. Sin embargo, Reino Unido elaboró en 2019 el primer índice predictivo de absceso periamigdalino en base a la presencia de dolor de garganta unilateral, trismus, voz faringolálica o «de patata caliente» y desviación de úvula18 y parece haberse validado en período de pandemia sin incluir la exploración oral a la hora de identificar los pacientes con colecciones supuradas velopalatinas17.
Además de menor cantidad de antibióticos prescritos, con la aparición de la infección por SARS-CoV-2 los pacientes con IPA se han caracterizado por efectuar su primera consulta en las urgencias de hospital y presentar una mayor estancia hospitalaria media, lo cual es congruente con la mayor severidad del cuadro clínico. Las diferencias estadísticamente significativas de estas variables observadas en nuestro estudio con respecto a años anteriores nos hacen reflexionar sobre importantes desajustes en la oferta asistencial en el nivel primario ampliamente documentadas: imposibilidad para efectuar una consulta presencial urgente, diagnóstico telefónico o exploraciones de las vías altas poco exhaustivas2,3,5.
Al respecto, la Sociedad Española de Otorrinolaringología y Patología Cérvico-Facial ha publicado en 2020 y 2021 recomendaciones específicas en este sentido, considerando al paciente con IPA como una urgencia cervical sin rechazar su acceso a las prestaciones sanitarias, y haciendo énfasis en el uso de uniformidad y complementos protectores, anestesia por infiltración, drenaje por incisión sin bisturí eléctrico e ingreso en régimen de cirugía mayor ambulatoria cuando fuera posible19. En estas condiciones, solo los pacientes con mayor quebrantamiento de su estado general ingresarían, lo cual sin duda prolongó su estancia media.
La duración de los ingresos efectuados ha sido significativamente mayor durante la pandemia que antes de ella. Algunos casos precisaron incluso más de 10 días para que se les pudiera proporcionar el alta. Esta prolongación de la estancia no se correlacionó bien mediante el modelo de regresión logística empleado con la intensidad o duración de la sintomatología ni con el número de visitas que pudieron efectuarse a su médico de cabecera antes de establecer el diagnóstico definitivo. Pensamos que pudieron influir otros parámetros advertidos en la tabla de evolución. En 2020 el ratio absceso/flemón de los pacientes se elevó a 3,09, siendo de 1,39 el del año predecesor. Es muy posible que la opción terapéutica intervencionista adoptada en estos casos, punción y/o drenaje, debiera ser repetida por insuficiente o incompleta, requiriendo un abordaje cervical de los casos complicados. Ese año fue con mucho el que mayor volumen de pacientes con IPA presentó asociado a otras patologías concomitantes —diabetes, asma, alergias ambientales, insuficiencia renal o desórdenes autoinmunes— lo cual motiva una tórpida evolución clínica de los pacientes. Otras actuaciones pudieron tener que asociarse, como la amigdalectomía o la estabilización de metabolopatías o enfermedades crónicas, que igualmente tuvieron que prolongar la hospitalización.
En 2012 Costales et al. documentan su protocolo de actuación en 100 casos consecutivos de flemón y absceso periamigdalino, y refieren no ver necesidad en efectuar drenaje, siendo suficiente con la punción-aspiración junto con la terapia intravenosa unas horas y seguimiento ambulatorio y domiciliario como medidas resolutivas9, más en sintonía con el modelo de actuación norteamericano11. Europa en general no consensuó esta propuesta entonces. En la actualidad, sin embargo, Reino Unido, país con gran impacto y desajustes hospitalarios por la COVID-19, publicó en marzo de 2020 unas reglas nacionales de actuación en los exámenes de vías altas, desaconsejando procedimientos innecesarios20. En ella la similitud con la propuesta española anterior resulta muy similar. Smith et al. refieren con ello una respuesta muy satisfactoria en su revisión multicéntrica de 12 semanas en 2020 sobre 83 hospitales y 418 casos de IPA, aunque su principal objetivo era confirmar la fiabilidad de la administración intravenosa de corticoides y antibiótico frente al drenaje del absceso como herramienta para reducir ingresos por las limitaciones asistenciales de la Atención Primaria21. En general, los autores que han adoptado esta actuación no aprecian reaparición del cuadro7,21,22.
A propósito de estas medidas preventivas, con el inicio de la pandemia los pacientes con absceso o flemón periamigdalinos apenas mostraron en un pequeño porcentaje relación con el padecimiento previo de amigdalitis, mientras que en períodos anteriores esta relación interesaba a un tercio de los enfermos. Parece confirmarse la escasa influencia de la amigdalitis aguda en el mecanismo de producción de la IPA y una mayor implicación etiopatogénica de otros factores como el tabaquismo, la obstrucción de las glándulas de Weber o el estrés oxidativo del tejido linfoide10,23,24.
Creemos que el presente seguimiento brinda un informe completo de la evolución de la IPA antes y durante la pandemia. La acusada interrupción de la atención sanitaria de rutina y proximidad parece haber condicionado variaciones en el comportamiento clínico y social del paciente con esta infección. El trabajo es compacto e íntegro al proceder sus datos del ejercicio protocolizado de 23 especialistas durante 5 años consecutivos exactamente en un momento tan histórico como imprevisible. No ha sido objeto del estudio recoger información sobre parámetros fisiológicos o de laboratorio, técnicas de elección ni algoritmos de actuación.
La disminución del empleo de los servicios de urgencias al mejorar el acceso a las unidades de Atención Primaria ha sido un objetivo a largo plazo, ya referenciado en el trabajo pionero de Shortliffe et al. desde el Hartford Hospital en 195825, evidenciando que solo un discreto volumen de pacientes que visitaba el departamento de emergencia requería atención hospitalaria. En aquel momento las soluciones propuestas fueron promocionar la utilización de la atención ambulatoria y educar a los pacientes en la búsqueda de un tratamiento preliminar con sus médicos de familia. Es posible que el brote de COVID-19 empuje a nuestra sociedad actual en una dirección similar. Ciertamente, es prioritario ahora combatir la pandemia, pero con el tiempo, muchos aspectos de la atención médica deberán ser revisados.
ConclusionesLa repercusión de la pandemia COVID-19 sobre las IPA atendidas por el otorrinolaringólogo en puertas de urgencias es significativa. Se ha observado una demora en las mismas probablemente debida tanto a la reticencia de la población como a la limitación en el acceso a los servicios primarios de salud, todo ello como resultado de las medidas de aislamiento social. Han disminuido significativamente los casos que han precisado asistencia hospitalaria, gracias a las medidas preventivas frente al SARS-CoV-2, si bien es cierto que los casos atendidos han sido cuadros clínicos más evolucionados, en fase de absceso, con una mayor comorbilidad y sintomatología, lo cual justifica la mayor estancia hospitalaria.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses