Pretende‐se aferir a importância do iodo e avaliar a pertinência da suplementação na gravidez. Fez‐se uma pesquisa na Medline e submeteram‐se os artigos encontrados aos critérios de seleção previamente definidos. Obtiveram‐se 294 artigos, aos quais se aplicaram os critérios de inclusão, resultando em 13 revisões e 19 artigos originais. Conclui‐se que quer o défice quer o excesso de iodo afetam negativamente a saúde do feto/recém‐nascido, sendo as consequências do défice mais graves. Recomenda‐se informar as mulheres, avaliar a sua ingestão alimentar e fazer um screening regular dos níveis de iodo. Mais estudos serão necessários relativamente ao timing de suplementação.
We intend to access the importance of iodine and to evaluate the relevance of supplementation in pregnancy. A search in Medline was performed and the obtained articles submitted to the selection criteria. Of the 294 studies we obtained, 13 reviews and 19 original studies were selected for further analysis. We concluded that both deficit and excess iodine negatively affect fetal/newborn health, being the consequences of the deficit the worst. We recommend to inform women, to evaluate their iodine ingestion and to regularly screen their iodine levels. Further research is necessary regarding the best timing for supplementation.
O iodo é um componente essencial das hormonas tiroideias, que são importantíssimas para a vida dos mamíferos1. Esta matéria tem sido objeto de investigação, nomeadamente no que concerne à sua influência no desenvolvimento fetal e do recém‐nascido. Assim, a comunidade científica tem‐se debruçado, desde há bastante tempo, mas com especial relevo recentemente, sobre o estudo da relação entre a ingestão adequada versus ingestão deficiente de iodo e a sua influência no desenvolvimento do feto durante a gravidez, e no desenvolvimento pós‐parto, infância e, por conseguinte, vida adulta dos indivíduos.
Muito recentemente, em Portugal, a Direção Geral de Saúde emitiu uma norma de orientação clínica acerca da suplementação de iodo em grávidas, na qual recomenda a ingestão de iodo, sob a forma de iodeto de potássio, a todas as mulheres em preconceção, grávidas ou em amamentação, desde o período pré‐concecional até ao fim da amamentação2. Trata‐se de uma novidade normativa, mas com um longo passado de discussão académica e científica, que neste trabalho irá ser abordado e discutido.
Sabe‐se, inequivocamente, que o período gestacional é crítico em termos metabólicos, energéticos e nutricionais, devendo o organismo ser adequadamente suprido em todas as suas necessidades, protegendo a saúde da mãe e promovendo um adequado desenvolvimento do feto2. A par deste, o período pré‐concecional é igualmente importante em termos de adequação nutricional de certos elementos, cujo papel será essencial logo nas primeiras semanas de desenvolvimento intrauterino e cujo défice se traduzirá em prejuízo irrevogável na maturação de várias estruturas essenciais do feto, nomeadamente o sistema nervoso2. Nos seres humanos, o pico de crescimento e desenvolvimento cerebral acontece durante o período fetal, onde ocorre a proliferação e migração neuronal no córtex cerebral, hipocampo e eminência ganglionar, crescimento axonal e o início da mielinização, e continua após o nascimento3. Assim, a necessidade do pleno conhecimento destas relações justifica, por si só, a importância do tema em questão.
A Organização Mundial de Saúde (OMS) estima que 13% da população mundial está afetada por doenças cuja etiologia é a falta de iodo4. Também o International Council for the Control of Iodine Deficiency Disorders (ICCDD) refere que cerca de 2 biliões de pessoas têm um aporte deficiente de iodo, considerando que esta carência é a principal causa mundial evitável de doenças mentais e de desenvolvimento5. Por seu turno, a United Nations Children's Fund (UNICEF) sugere que 46 milhões de recém‐nascidos estão também sob risco de carência deste elemento6. Em Portugal, um estudo realizado com 3.631 grávidas em 17 maternidades revela que o aporte de iodo é insuficiente de acordo com as recomendações. Neste estudo, 83% das grávidas do continente consomem menos iodo do que é recomendado pela OMS7. Assim, trata‐se, inequivocamente, de um problema de saúde pública que merece reflexão.
IodoO iodo é um oligoelemento essencial para o organismo humano5, que existe sob várias formas químicas, das quais se destacam o iodeto, o iodato e o iodo elementar. Está presente em quantidades relativamente constantes em águas salgadas, mas a sua distribuição na terra e em águas doces é desigual5, o que nos particulariza a importância da fonte dos alimentos com iodo.
Este elemento pode ser encontrado em várias fontes, mas o seu maior aporte é através daquilo que ingerimos. O marisco e o peixe são excelentes fontes2,5, uma vez que o oceano é bastante rico em iodo. Já os peixes de água doce podem ter um conteúdo em iodo muito variável e, na grande maioria dos casos, deficiente, uma vez que traduzem o nível de iodo das águas em que crescem e dos alimentos com que são nutridos4. Os lacticínios, como queijo e leite, são, geralmente, também boas fontes deste elemento2.
O sal iodado merece especial destaque. Na verdade, o vulgar sal (cloreto de sódio) na sua forma natural não contém iodo. Porém, a adição deste elemento torna o sal iodado numa das melhores e mais eficazes formas de aumentar o consumo de iodo na população. É interessante verificar as diferenças regionais no que toca à prática de adição de iodo ao sal. Nos Estados Unidos da América os consumidores têm disponível quer sal iodado quer sal não iodado. No Canadá esta prática é obrigatória e todo o sal de mesa é iodado5. Em Portugal está já legislada a produção e comercialização de sal iodado5,8.
O iodo pode ainda ser obtido de outras fontes que não a alimentação, mas igualmente importantes pela sua frequência. Corantes alimentares, produtos de limpeza da pele, contrastes usados em métodos imagiológicos e medicamentos4, são outras formas de aporte deste elemento que os seres vivos aproveitam de forma esporádica, ainda que inconscientemente.
Iodo e tiroide – funçõesA tiroide é um órgão endócrino e modula funções centrais, através das suas hormonas, como o crescimento celular, o desenvolvimento cerebral, a maturação de órgãos centrais, o controlo da frequência cardíaca e manutenção da temperatura corporal5. Este órgão concentra 99% do iodo disponível no organismo9, pelo que a depleção de iodo é causa maior de patologia tiroideia10.
O iodo é uma parte essencial da estrutura química das hormonas da tiroide, sendo responsável pela sua biossíntese11. A tiroide produz, além de calcitonina, 2 hormonas de enorme importância: tiroxina (T4) e triiodotironina (T3). Até se tornarem ativas e disponíveis para as mais variadas funções do organismo, a estrutura base das hormonas tiroideias depende da ligação de resíduos de iodo, sendo a disponibilidade deste elemento, portanto, um passo essencial para a sua formação. A T4 é apenas produto da tiroide, tendo uma taxa de produção de 80‐100μg/dia12. A T3 é, também, produto da tiroide, mas é essencialmente produzida (cerca de 80%) em tecidos extratiroideus, a partir da deiodinação da T412, a uma taxa de 30‐40μg/dia13. Uma grande fração destas hormonas circula no sangue ligada a proteínas de transporte, especialmente à Tiroxin Binding Globulin (TBG). Trata‐se de uma glicoproteína, produzida no fígado, com uma altíssima taxa de afinidade para a T4, mas muito menor para a T3. A sua concentração sérica em indivíduos normais é de cerca de 1,5mg/dl, valor que aumenta durante a gestação13,14.
Ingestão recomendada de iodoComo acontece com todos os nutrientes, as recomendações da ingestão de iodo variam ao longo da vida. Assim, a dose diária recomendada para crianças entre os 0 e os 5 anos é de 90μg/dia, entre os 6 e os 12 anos de 120μg/dia, para os adolescentes e adultos é de 150μg/dia e para as grávidas e lactantes de 250μg/dia15,16.
Por outro lado, há evidência de que uma dose diária de iodo, em adultos, superior a 1.100μg se pode tornar prejudicial17. Já nas grávidas e lactantes o valor máximo aceitável de ingestão de iodo por dia é de 600μg18.
As patologias mais importantes e também mais vulgares de défice de iodo são o bócio e o hipotiroidismo. Porém, no que toca ao desenvolvimento fetal e infantil, e devido às importantes funções das hormonas tiroideias para as quais a quantidade de iodo adequada é essencial, as potenciais consequências são mais graves: atraso mental e cretinismo10.
Em termos obstétricos, a carência de iodo por parte da mãe aumenta a probabilidade de abortos, infertilidade e complicações na gestação4. Para o feto e recém‐nascido, a exposição insuficiente a uma quantidade adequada de hormonas tiroideias, primeiro maternas e depois do próprio, tem sido associada a um condicionamento marcado quer do seu crescimento fenotípico bem como do seu desenvolvimento cerebral4, com a perpetuação de défices cognitivos que o acompanharão durante toda a vida.
A gravidezA gravidez é um estado de grande delicadeza para a saúde quer da mãe quer do feto, devido a todas as alterações fisiológicas que a mãe sofre durante este período19.
Na verdade, a gestação é de extrema exigência metabólica e nutricional. Em termos nutricionais, há uma necessidade crescente de aumento calórico e de macronutrientes, do primeiro para o terceiro trimestre17. Metabolicamente, há uma hiperestimulação de vários sistemas, nomeadamente da função cardíaca e circulatória, renal, pulmonar e endócrina20. Nesta última a função tiroideia assume‐se como muito importante, quer pela regulação de vários efeitos metabólicos, pelo aumento da necessidade da T4 para manter o normal metabolismo da mulher, ou ainda pelo aumento da depuração renal na grávida, mas essencialmente pela transferência de T4 e iodo para o feto durante a gravidez21, ou seja, pela função direta das hormonas tiroideias no desenvolvimento intrauterino do feto e, posteriormente, do recém‐nascido.
Fisiologicamente, durante a gravidez existe um aumento para cerca do dobro de TBG, que se liga a aproximadamente a 70% das hormonas tiroideias, graças a uma grande afinidade para as mesmas22. Porém, a parcela biologicamente ativa das hormonas tiroideias é a fração livre, que não se liga a esta proteína de transporte. Portanto, um aumento de TBG traduz‐se numa maior ligação a hormonas tiroideias, o que reduz a fração livre destes elementos. Este facto elucida acerca do aumento da necessidade real de hormonas tiroideias, de modo a poder suplantar a ligação da TBG a uma maior quantidade de hormonas e a haver disponibilidade livre adequada para as mais variadas funções atrás descritas.
A gravidez acompanha‐se ainda de uma depuração aumentada de iodo, o que se reflete num défice plasmático relativo deste elemento. Este défice, conjugado com uma necessidade aumentada de hormonas tiroideias, condiciona um aumento de captação de iodo pela tiroide21. Fisiologicamente, este fenómeno leva ao aumento de volume desta glândula e ao aumento da proteína de transporte TBG, no sentido de tentar captar maior quantidade deste elemento21. Nutricionalmente, a carência de iodo inviabiliza todo o processo atrás descrito e esse acontecimento tem sido associado a um prejuízo imenso para o adequado desenvolvimento físico e psicológico do feto e recém‐nascido2,10.
Assim, é certo que o iodo é um elemento de extrema importância e que a par de outros micronutrientes, como o ácido fólico e o ferro19, desempenha um papel muito importante no adequado desenvolvimento do feto e futuro recém‐nascido. Se a suplementação efetiva em todas as mulheres já grávidas, oriundas de vários contextos socioeconómicos e com diferentes perfis nutricionais e clínicos, traduz ou não uma necessidade, ver‐se‐á mais detalhadamente ao longo desta revisão bibliográfica. Este trabalho pretende, pois, rever a evidência disponível sobre a importância do iodo no período gestacional, a repercussão da sua carência/excesso na saúde do feto ou recém‐nascido e assim avaliar a pertinência da suplementação de iodo na gravidez.
MétodosSeleção da query de pesquisaEsta revisão bibliográfica foi conduzida de acordo com métodos usuais de revisões científicas. Tendo em conta o tema em análise, selecionaram‐se as palavras que iriam incluir a query de pesquisa online, isto é, o conjunto de palavras através do qual se iria pesquisar a informação na base de dados, no sentido de obter os melhores resultados relativamente ao tema em questão. Foram utilizados termos incluídos no dicionário de sinónimos usado para indexação de artigos na PubMed, conhecidos como termos MeSH, no sentido de aumentar a objetividade da pesquisa. Escolheram‐se, inicialmente, os termos «iodine», que é termo MeSH, «supplementation» e «pregnancy». Os termos MeSH correspondentes a estas 2 últimas palavras são, respetivamente, «dietary supplements» e «gestation», pelo que se optou por construir uma query que englobasse todos os anteriores. Outras palavras‐chave foram testadas, mas não foram incluídas na query final de pesquisa, uma vez que não aumentavam a qualidade e diversidade dos estudos encontrados. Assim, construiu‐se a seguinte query: iodine AND (supplementation OR dietary supplements) AND (pregnancy OR gestation).
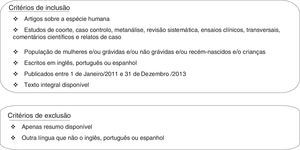
Sequência de pesquisa e aplicação do algoritmo de seleçãoComeçou‐se por introduzir a query na Medline e fazer uma pesquisa. Limitou‐se esta pesquisa a artigos sobre a espécie humana, escritos em inglês, português e espanhol, publicados entre janeiro de 2011 e dezembro de 2013, procurando assim as últimas evidências científicas sobre o tema. Optou‐se por analisar todo o tipo de artigos, à exceção de guidelines, com o intuito de conhecer o trabalho científico que o assunto tem promovido. Selecionaram‐se, assim, apenas estudos elegíveis de acordo com a query de pesquisa e os critérios de inclusão previamente definidos e apresentados na figura 1, sendo excluídos os artigos que não obedeciam a algum dos critérios.
- 1)
Aplicaram‐se estes critérios aos artigos selecionados pela query.
- 2)
Fez‐se a análise aos títulos e resumos, e os artigos selecionados foram submetidos para análise.
- 3)
Fez‐se uma pesquisa criteriosa da bibliografia usada nestes artigos, que após submissão aos critérios de inclusão e exclusão foram também alguns artigos incluídos nesta revisão. Esta opção foi tomada no sentido de encontrar artigos potencialmente relevantes, que pudessem ser incluídos no estudo, melhorando a qualidade da base de dados. Por um lado, esta inclusão permite fazer uma análise própria desses artigos, eliminando o viés dos autores que os analisaram. Por outro lado, permite analisar o artigo na íntegra, sendo possível identificar outros aspetos que os autores que usaram esses artigos não tivessem tido em conta e que fossem relevantes para esta revisão.
- 4)
Foram excluídos os que não disponibilizavam o texto integral.
O desenvolvimento desta revisão foi guiado pelas guidelines PRISMA23.
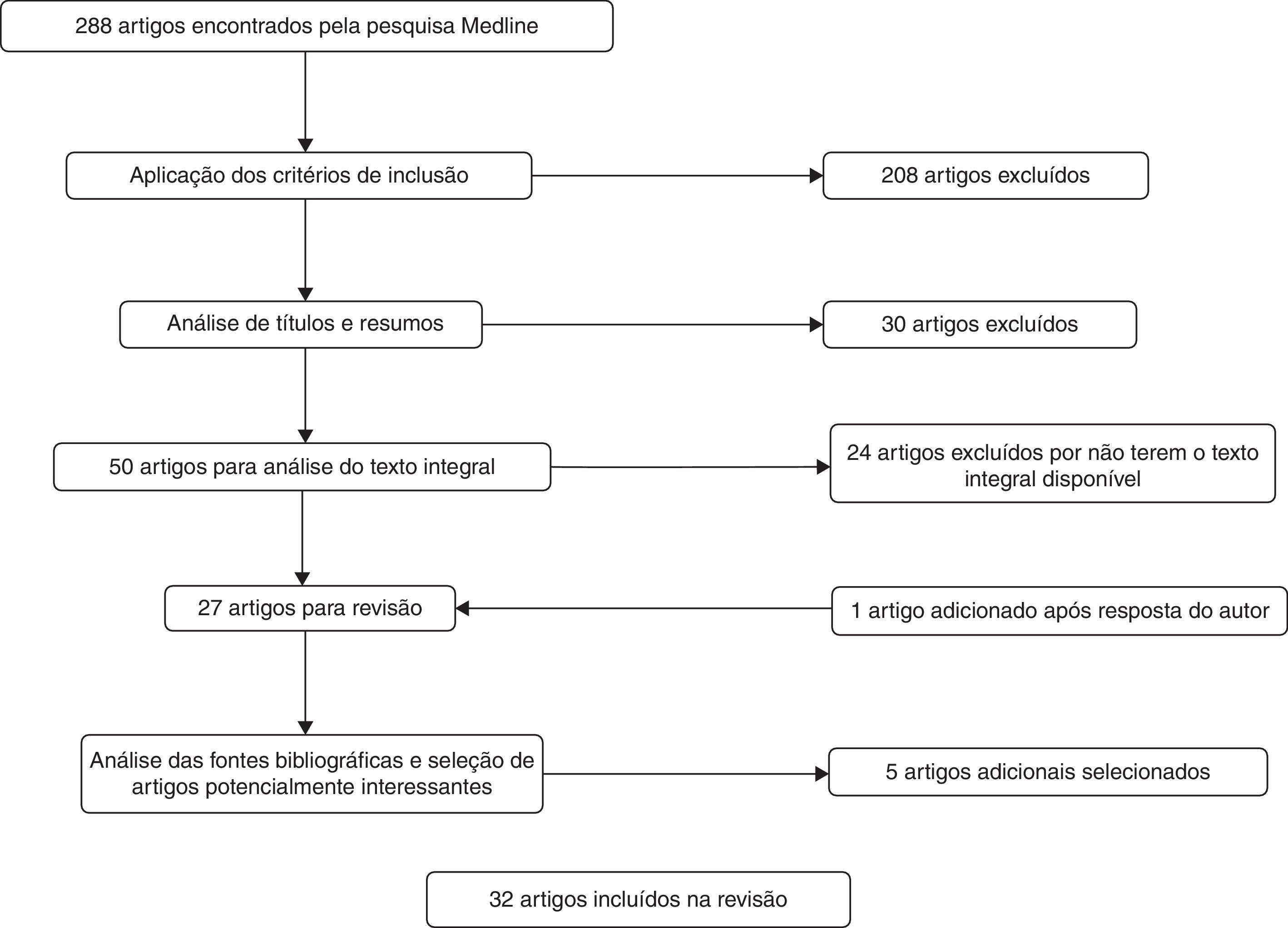
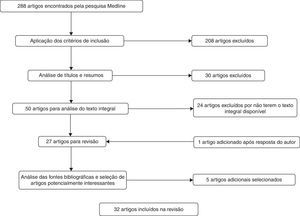
ResultadosOs resultados do processo de seleção estão descritos na figura 2. Após pesquisa com a query definida na Medline, obtiveram‐se 288 artigos. Numa primeira fase do processo de seleção aplicaram‐se os critérios de inclusão aos artigos encontrados pela query e excluíram‐se 208 artigos. De seguida fez‐se a análise aos títulos e resumos e excluíram‐se 30 artigos, tendo sido 50 artigos submetidos para análise do texto original. Infelizmente não se conseguiu obter a versão integral de todos os artigos, mesmo após cuidadosa pesquisa online na rede do Departamento de Ciências Biomédicas e Medicina da Universidade do Algarve, pelo que se excluíram 24 artigos. Desta amostra de artigos para exclusão fez‐se o contato dos autores, tendo‐se obtido apenas uma resposta, pelo que se adicionou mais esta fonte àquelas até então selecionadas. Nesta fase foram então incluídos para análise os 27 artigos selecionados e disponíveis na íntegra. Fez‐se ainda, como já referido, uma pesquisa criteriosa da bibliografia usada nestes artigos e selecionaram‐se 5 referências potencialmente relevantes, que após submissão aos critérios de inclusão e exclusão foram também incluídos nesta revisão. Totalizaram‐se, assim, 32 artigos que foram cuidadosamente analisados.
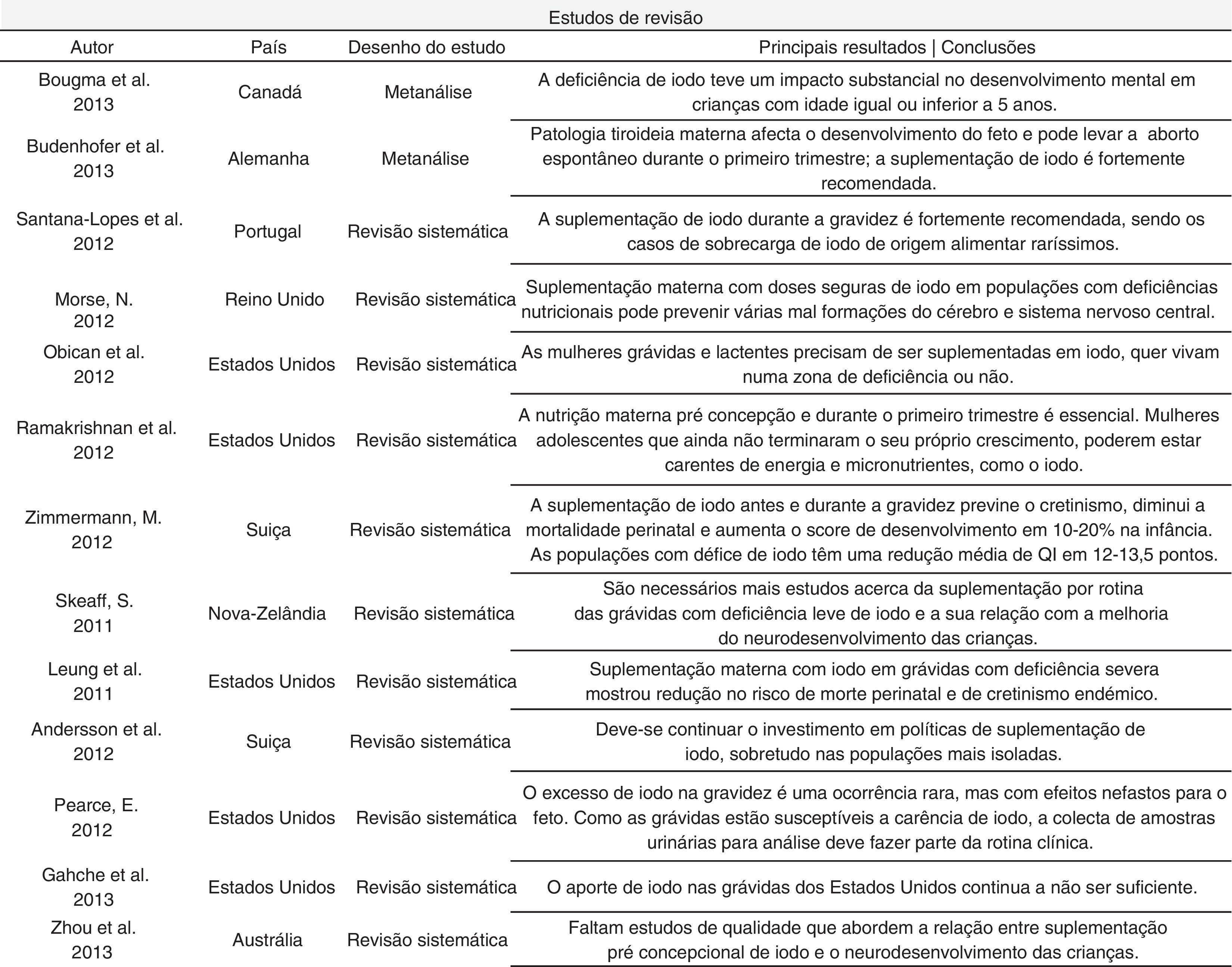
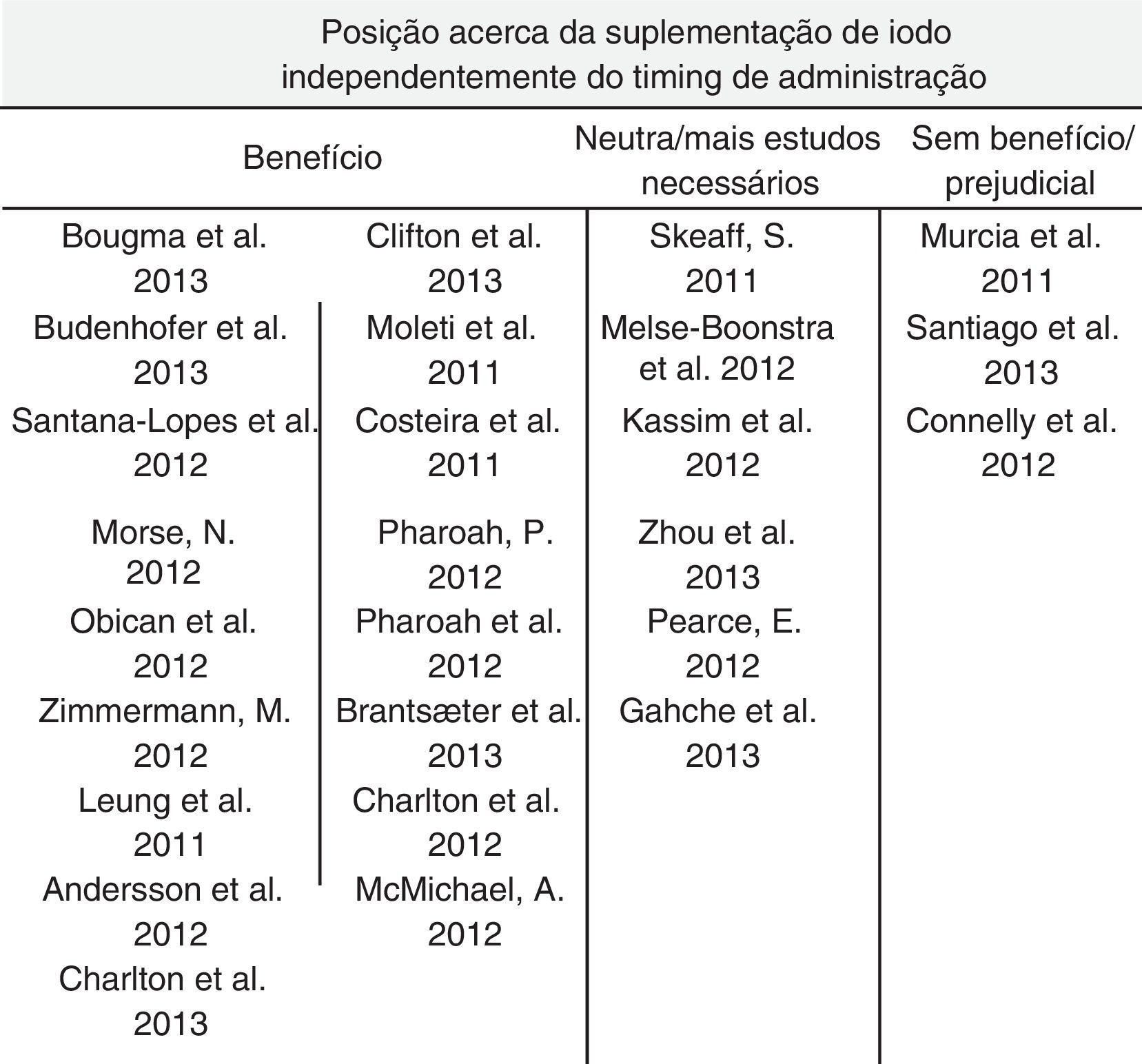
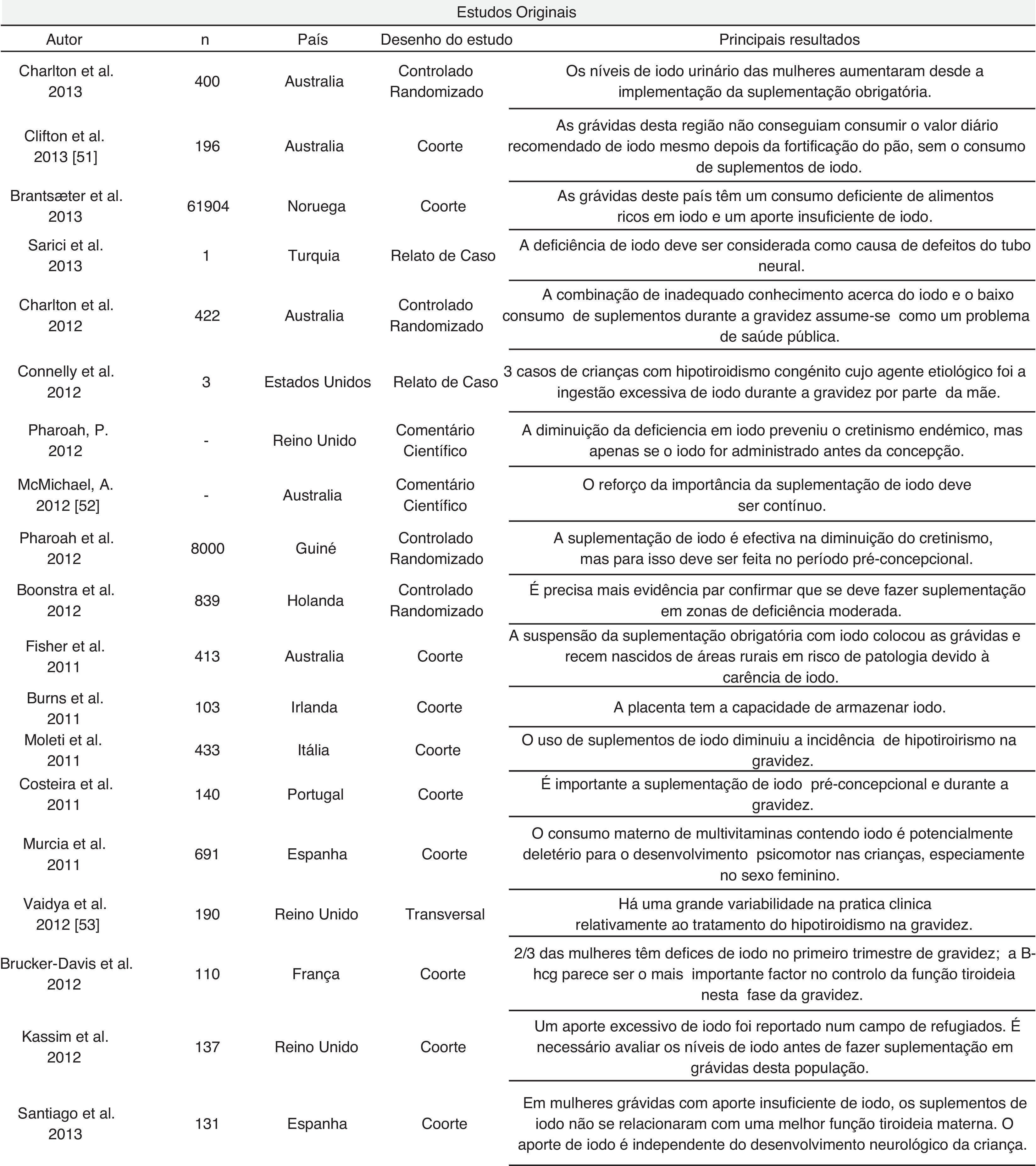
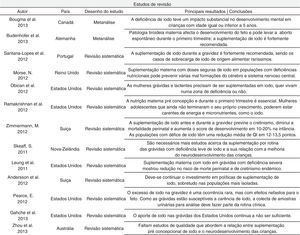
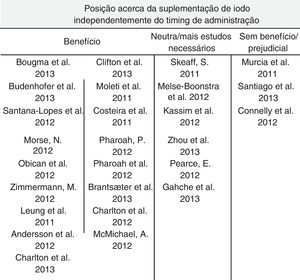
Foram encontrados 13 artigos de revisão e 19 artigos originais, apresentados nas figuras 3 e Tabela 1, respetivamente. Destes últimos, o artigo de Pharoah e de McMichael estão escritos sob a forma de comentário científico, pelo que não apresentam o número de indivíduos estudados. Na figura 4 estão resumidas as conclusões, acerca da suplementação de iodo, dos autores que se debruçaram sobre este tema nos estudos analisados. O timing da suplementação, isto é, antes, durante ou depois da gravidez, não foi tido em conta nesta tabela. A figura 5 resume a influência que os vários níveis de deficiência de iodo têm na saúde do feto e/ou recém‐nascido, segundo os autores.
DiscussãoA importância do iodo na gravidez tem estado na ordem do dia em termos de produção científica, como se pode verificar pelo número de trabalhos encontrados. Sabe‐se inequivocamente que as hormonas tiroideias têm funções essenciais, não só modulando o metabolismo dos lípidos, hidratos de carbono e proteínas, bem como regulando o consumo de oxigénio por parte das células ou ainda fazendo o controlo da temperatura corporal24. Além disso, são essenciais para o desenvolvimento do sistema nervoso, cardiovascular, imune e reprodutor24.
Como referido anteriormente nesta revisão, o período gestacional é de grande exigência fisiológica e metabólica, pelo que ocorre um aumento das necessidades quer de macronutrientes quer de micronutrientes. Neste particular, as necessidades de iodo estão também aumentadas devido a 3 fatores essenciais: um aumento da produção de T4 pela tiroide da mãe para manter a sua função tiroideia normal e assim poder transferir adequadamente hormonas tiroideias para o feto; transferência de iodo da mãe para o feto; e aumento da clearance renal de iodo por parte da mãe25.
Se por um lado se sabe da importância deste elemento, cujas particularidades serão aqui discutidas, também se sabe que existe um défice global no seu consumo. Atualmente ainda 1,88 biliões de pessoas, incluindo 241 milhões de crianças em idade escolar, tem ingestão insuficiente de iodo26. Na verdade, este défice global está provavelmente associado a um desconhecimento generalizado acerca do tema na população em geral e nas grávidas em particular. Charlton et al. avaliaram os conhecimentos de mulheres grávidas e lactentes da Austrália acerca da nutrição do iodo e concluíram que em todos os questionários aplicados existia um conhecimento insuficiente acerca deste elemento e das suas funções. Além disso, as mulheres não conseguiam identificar se a sua dieta fornecia as quantidades adequadas de iodo que elas e os seus filhos precisam25. Curiosamente, neste estudo as mulheres mostraram‐se muito mais confiantes acerca de conhecimentos relacionados com outros aspetos da nutrição, como comer saudavelmente, informação acerca da contaminação de alimentos e ainda domínio sobre as temáticas do folato, do cálcio e do ferro25.
Défice de iodo e impacto na saúde do feto e do recém‐nascidoO estudo desta relação é uma atualidade em termos de investigação científica e as abordagens ao tema são várias. Budenhofer et al. referem que alterações da tiroide maternas, especialmente o hipotiroidismo, afetam negativamente o desenvolvimento fetal e são causa maior quer de abortos no primeiro trimestre de gravidez quer de alterações gestacionais27. Assim, este estudo realça a importância de que as mulheres em idade fértil devem ser vigiadas no que toca à função tiroideia, não apenas por ginecologistas, mas também por médicos de família, sendo a suplementação de iodo e o ajuste da hormona tirostimulante (TSH) em mulheres com hipotiroidismo altamente recomendada27. É de salientar que, em Portugal, a avaliação da função tiroideia nas grávidas não consta do plano de vigilância preconizado pela Direção Geral de Saúde. Esta necessidade de uma boa função tiroideia durante a gravidez foi também documentada por Leung et al., que demonstraram que uma adequada nutrição durante a gravidez e lactação é necessária para a síntese de hormonas tiroideias e normal desenvolvimento do feto28. Estes autores referem ainda que experiências de suplementação materna com iodo em mulheres com deficiência severa deste elemento se associaram a reduções da taxa de mortalidade fetal e de cretinismo28. Zhou et al., na sua revisão sistemática, mostraram também que a suplementação de iodo na gravidez ou período pré‐concecional, em regiões de deficiência severa de iodo, reduziu o risco de cretinismo29. Por outro lado, a suplementação em mulheres residentes em áreas associadas a moderada deficiência mostrou uma diminuição do volume da tiroide e dos níveis de TSH e em áreas de baixa deficiência relacionou‐se com melhorias nos parâmetros neurocognitivos das crianças28.
Na verdade, as melhorias nos parâmetros de desenvolvimento neurocognitivo do feto e do recém‐nascido após suplementação das mães com iodo em áreas de deficiência severa deste elemento estão bem estabelecidas. Porém, em áreas de moderada a baixa deficiência de iodo, a evidência científica não é tão consistente. Zimmermann refere na sua revisão, onde analisa os efeitos da deficiência de iodo na gravidez e infância, que a deficiência moderada de iodo pode causar disfunção da tiroide materna e fetal. Porém, conclui que a relação desse facto com a função cognitiva e neurológica do recém‐nascido ainda não é clara30. Skeaff analisou estudos que avaliaram o neurodesenvolvimento tanto pela Neonatal Behavioral Assessment Scale, como por scores de desenvolvimento motor e cognitivo tendo concluído que, nas zonas de deficiência baixa a moderada de iodo, não há evidências de atrasos no neurodesenvolvimento das crianças3. Também Melse‐Boonstra et al. referem que a deficiência severa de iodo é causa de cretinismo no recém‐nascido. Os autores usaram, também, a escala Neonatal Behavioral Assessment, aplicada às 6 semanas de idade, para avaliar este resultado. Por seu turno, referem também que níveis de deficiência baixa a moderada carecem de mais investigação no que diz respeito à sua influência no desenvolvimento neurocognitivo31. Murcia et al. referem mesmo que no seu estudo, onde foram avaliadas 691 crianças, a hipertirotropinemia materna (TSH aumentada) no final do primeiro trimestre de gravidez está associada com um pior desenvolvimento psicomotor32. Referem ainda que a suplementação de grávidas com níveis adequados de iodo ou com baixa deficiência se relacionou com um pior desenvolvimento neurológico das crianças, especialmente nas raparigas32. Estes dados sugerem e alertam para que, antes de se fazer suplementação das mulheres no período gestacional, deve‐se avaliar cuidadosamente o estado nutricional. Por contraste, um estudo de coorte que analisou 168 mulheres residentes numa área de pequena a moderada deficiência de iodo, mostrou que o uso de suplementos que contêm este elemento mostrou ser efetivo na redução do risco de níveis de T4 perigosamente baixos durante a gravidez33.
Um dos motivos para a falta de consenso no que toca à deficiência leve a moderada de iodo e a sua influência, ou falta dela, na saúde do feto ou do recém‐nascido pode ter a ver com os achados de Burns et al. no seu estudo, onde analisaram 103 placentas provenientes de mulheres com função tiroideia normal. Aqui, os autores verificam que a placenta tem a capacidade de armazenar iodo, o que pode explicar porque é que grávidas com défice de ingestão de iodo não lesam o feto34. Sabe‐se que o organismo humano preserva aspetos primários de sobrevivência, pelo que esta função e a capacidade de armazenamento de iodo pela placenta poderá existir para garantir um adequado desenvolvimento do feto e pode ser mais uma prova de que este elemento é essencial no seu neurodesenvolvimento. Burns et al. consideram ainda que a excreção urinária pode não refletir fiavelmente os níveis de iodo no organismo devido a esta fração armazenada na placenta, apesar de os estímulos para a sua libertação permanecerem desconhecidos, necessitando de mais investigações nesse sentido34. Também Skeaff et al. mostram que os níveis de iodo de um indivíduo não podem ser determinados por uma amostra casual de urina, dada a grande variabilidade que existe nesta medição3. Esta preocupação acerca de uma fiável medição dos níveis de iodo parece ser comum a vários autores, uma vez que também Gahche et al., no estudo NHANES 1999‐2006, referem que o iodo urinário é um bom marcador agudo da ingestão de iodo, sendo influenciado pela ingestão recente, e não da ingestão crónica, pelo que consideram ser importante monitorizar e avaliar a exposição crónica a este elemento35. Assim, o armazenamento de iodo pela placenta (e que vai sendo libertado) poderá, de certa forma, mascarar a real quantidade de iodo armazenada/disponível, o que realça a importância de se encontrar uma medida da quantidade de iodo disponível no organismo que tenha em conta todos os seus locais de armazenamento34.
Neste aspeto, também os estudos em análise nesta revisão adotam várias metodologias com o intuito de aferir os níveis de iodo, desde a história alimentar ao iodo sanguíneo e urinário. Esta ampla variabilidade de metodologia é fonte de intensa discussão científica atualmente, pelo que mais estudos esclarecedores serão necessários para encontrar um método fiável e consensual de medição do iodo corporal ingerido e armazenado. A partir daí poder‐se‐á avaliar ainda mais objetivamente a influência da suplementação na saúde do feto e do recém‐nascido.
A relação entre quociente de inteligência (QI) e deficiência de iodo tem sido, também, amplamente estudada. Morse descreveu no seu artigo de revisão que vários estudos mostram que uma deficiência severa em iodo materno pode resultar em menor desenvolvimento mental do recém‐nascido, o que inclui um significativa redução do QI36. Ao contrário da influência do défice ligeiro a moderado de iodo no neurodesenvolvimento fetal, cuja relação na literatura ainda é discutível, neste estudo de Morse verificasse que também a deficiência baixa a moderada deste elemento afeta negativamente o QI, a capacidade de leitura e a performance escolar36.
Também Zimmermann refere, na sua revisão sobre o tema, que populações com défice no aporte de iodo veem o seu QI reduzido entre 12‐13,5 pontos30. Bougma et al., no seu trabalho de revisão sistemática recentemente publicado, constataram também que a deficiência de iodo tem um impacto biológico importante no desenvolvimento mental das crianças. Assim, referem que as crianças com défice de iodo têm entre 6,9‐7,2 pontos de QI mais baixos do que as crianças com níveis de iodo adequados37.
Porém, Bougma et al. alertam que, nalguns estudos analisados, em que eram fornecidos suplementos de iodo às mães, outras consequências positivas da suplementação materna com iodo não foram consideradas em nenhum dos artigos analisados. Estas incluem alterações comportamentais nas mães que podem afetar o estado mental nas suas crianças (mães com melhor quantidade de iodo, e por conseguinte melhor função tiroideia, poderão estar mais enérgicas e menos deprimidas). Isto pode levar a interações mais positivas e estimulantes com as suas crianças e influenciar o seu desenvolvimento psicossocial. Porém, como nenhum destes estudos abordou o comportamento da mãe após o parto, não se pode determinar qual o peso do adequado nível de iodo na criança versus a estimulação positiva pela mãe nas alterações de QI evidenciadas nos artigos analisados37. Também Ramakrishnan et al. identificam outros fatores que podem influenciar o estado nutricional das mulheres e confundirem os resultados do estudo, como mulheres adolescentes que ainda não terminaram o seu próprio crescimento, poderem estar carentes de energia e micronutrientes, como o iodo38. Zhou et al. revelaram, contrariamente ao acima descrito, que em regiões de deficiência severa de iodo a suplementação com este elemento não melhorou a inteligência das crianças, nem o crescimento, nem o desenvolvimento geral, apesar de ter havido uma melhoria nalgumas funções motoras, mas consideram que mais estudos são necessários para reforçar estas hipóteses29.
Assim, a relação entre função tiroideia materna/fetal, níveis de iodo e QI carece de mais investigações, no sentido de avaliar o verdadeiro impacto deste elemento na inteligência das crianças, sem variáveis confundidoras que alterem a perceção dos resultados obtidos.
A relação entre deficiência de iodo e possíveis defeitos do tubo neural é uma novidade científica que recentemente começou a ser encarada de forma séria. Sarici et al. reportam o caso de um recém‐nascido com defeito do tubo neural, a quem foi diagnosticado défice de iodo, bem como à sua mãe, tendo como causa a baixa ingestão por viverem numa zona de deficiência endémica deste elemento. Após posterior investigação acerca da etiologia, os autores identificaram um hipotiroidismo por deficiência de iodo, considerando que a deficiência de iodo pode ser uma causa de defeitos do tubo neural, que deve ser acrescentada às outras causas possíveis desta entidade clínica. Consideram, porém, que mais estudos são necessários para validar esta hipótese39.
Um outro aspeto que gera grande discussão científica prende‐se com o timing da ingestão de iodo, sendo o debate ocupado pela dicotomia «aporte ideal de iodo durante a gravidez» versus «aporte ideal de iodo antes da gravidez». A ingestão deste elemento preocupa as autoridades de saúde, dada a prevalência de um baixo consumo não só pela população em geral, como já foi referido, mas pelas mulheres em particular. Brantsæter et al. avaliaram, numa população de 61.904 mulheres norueguesas, a prevalência de carência de iodo e concluíram que 16,1% tinham uma ingestão de iodo abaixo dos 100 microgramas por dia, 42% tinham uma ingestão abaixo de 150 microgramas por dia e apenas 21,7% atingiam as recomendações da OMS/UNICEF/ICCDD de 250 μg por dia40. A correção deste défice de ingestão de iodo divide opiniões.
Ramakrishnan et al. consideram que a nutrição da mulher no período pré‐concecional desempenha um papel essencial no primeiro trimestre de gravidez (quando muitas mulheres ainda não sabem que estão grávidas e tendo em conta que é neste período que ocorre o desenvolvimento de estruturas essenciais do feto)38. Este achado é confirmado por Pharoah et al., que realizaram um ensaio clínico que avaliou os recém‐nascidos de mães tratadas com iodo versus recém‐nascidos de mães não tratadas com iodo, tendo verificado que as mães tratadas com iodo deram à luz recém‐nascidos com cretinismo. Porém, os autores consideram que o facto de as mulheres já estarem grávidas quando lhes foi administrado o suplemento de iodo assume crucial importância. Pharoah et al. consideram, assim, que a deficiência de iodo materno durante o primeiro trimestre de gravidez é, provavelmente, o principal fator etiológico de cretinismo41. Os mesmos autores consideram, num outro estudo, que a diminuição da deficiência de iodo nas mulheres permitiu prevenir o cretinismo endémico numa zona onde este problema era muito prevalente. Porém, esta prevenção apenas surtia efeito se o iodo fosse administrado antes da conceção42. Também Moleti et al., num estudo de coorte que englobou 168 mulheres de uma zona de baixa a moderada deficiência de iodo, verificaram que o uso regular de suplementos de iodo é eficaz na redução do risco de níveis baixos de T4 durante a gravidez. Assim, Moleti et al. recomendam que as mulheres que considerem engravidar devem ser aconselhadas a ingerir suplementos que contenham iodo vários meses antes da gravidez33. Deste modo, os autores acima descritos realçam a importância de uma ótima quantidade de iodo antes da conceção, promovendo um estado eutiroideu materno, permitindo às hormonas maternas estarem disponíveis para o primeiro trimestre de gravidez, onde vão ser essenciais para o neurodesenvolvimento fetal.
Ainda relativamente à importância do timing para uma ótima quantidade de iodo no organismo, um estudo realizado em Portugal por Costeira et al. revela que a relação entre o estado da tiroide neonatal e o desenvolvimento do recém‐nascido é fraca e não consistente. Assim, o maior impacto das hormonas tiroideias parece ser durante a vida fetal, especialmente antes do início do funcionamento da função tiroideia fetal, que se dá por volta da 20.a semana de gestação e, portanto já durante o segundo trimestre de gravidez43. Estas observações realçam, assim, a importância de fazer um acompanhamento da função tiroideia materna no primeiro trimestre da gravidez, sendo este achado consistente com o acima descrito noutros trabalhos33,38,41,42.
Fisiologicamente, a disponibilidade materna de T4 para desenvolvimento do cérebro fetal é mais importante que a disponibilidade de T3, dado que a hormona T3 fetal é inteiramente gerada localmente a partir da T4 materna. De facto, considerando que a função tiroideia fetal apenas é considerável a partir das 20 semanas de gestação, atingindo quantidades apreciáveis no terceiro trimestre de gestação, mas os recetores para hormonas tiroideias estão no cérebro fetal a partir das 10 semanas de gestação, é de considerar que os níveis de T3 fetal dependem dos níveis de T4 séricos. Por sua vez, os níveis de T4 séricos dependem da quantidade de T4 materno que atravessa a barreira placentária43. Estes mecanismos fisiológicos mostram que as hormonas tiroideias maternas são, então, importantes enquanto a função tiroideia fetal não é apreciável, ou seja, durante o primeiro e parte do segundo trimestre de gestação.
Tendo em conta o mecanismo acima descrito, em termos fisiopatológicos, Costeira et al. consideram que a hipotiroxinemia (T4 baixa) materna está assim associada a um risco acrescido de atrasos psicomotores nas crianças, avaliado através da Bayley Scale of Infant Development. Por outro lado, referem que a função tiroideia à nascença não se relacionou com alterações no desenvolvimento futuro da criança43.
Um estudo recente de Santiago et al., que avaliou 131 mulheres grávidas no primeiro trimestre de gestação, refuta aspetos encontrados nos estudos supracitados (que referem que o consumo de iodo é importante antes da gravidez, tendo em conta a necessidade deste elemento nos primeiros meses de gestação). Nesse trabalho, Santiago et al. referem que o desenvolvimento neurológico das crianças não está significativamente associado com o consumo de suplementos de iodo desde pelo menos um ano antes de engravidar44. Os autores concluem, também, que em mulheres grávidas com insuficiente aporte de iodo a toma deste elemento durante a gravidez não altera a função tiroideia materna44. Este achado pode ir de encontro ao trabalho de Brucker‐Davis et al., onde se refere que 66% das mulheres grávidas com função tiroideia normal tem um pequeno défice de iodo durante o primeiro trimestre. Porém, nas análises realizadas neste estudo, a gonadotrofina coriónica humana correlacionou‐se fortemente com os testes da tiroide45. Assim, esta hormona poderá ser a atriz principal que controla a função tiroideia materna no primeiro trimestre. Também Obican et al. apresentam resultados semelhantes e classificam este agente fisiológico como importante na função da tiroide, ao considerar que o seu aumento durante o primeiro trimestre. Consequentemente, há também um aumento de T3 e T4 e uma diminuição proporcional na produção hipofisária de TSH24. Mais estudos serão necessários para melhor compreender esta relação.
Santiago et al. consideram, porém, que a toma de iodo antes de as mulheres engravidarem está, essa sim, associada a uma melhor função tiroideia materna44, o que vai de encontro ao encontrado noutras publicações33,41,42. Santiago et al. abrem, contudo, a discussão a outro campo dentro deste tema. Ao considerarem, como já referido, que o consumo de suplementos de iodo desde pelo menos um ano antes da conceção não afeta o desenvolvimento neurológico das crianças e que a toma deste elemento antes da gravidez apenas melhora a função tiroideia materna, assumem assim que o desenvolvimento neurológico é independente da toma de suplementos de iodo e que estes apenas afetam a função tiroideia da mãe. Porém, outros estudos mostraram já a importante influência da função tiroideia materna no neurodesenvolvimento fetal28,32. Mais estudos são necessários para esclarecer este ponto.
Excesso de iodo e impacto na saúde do feto e recém‐nascidoSe a carência de iodo é causa de uma ampla investigação e evidência científica, como acima descrito, alguns autores têm alertado para o perigo que o excesso de iodo pode trazer às populações e particularmente às mulheres grávidas. Na realidade, a sobrecarga de iodo é raríssima, sendo que a maioria das pessoas pode tolerar por dia 1.000 microgramas sem efeitos adversos4. Existem, de facto, situações onde podem existir danos provocados pelo excesso de iodo, como no hipertiroidismo induzido pelo excesso de iodo nos indivíduos com doença nodular da tiroide, ou ainda no hipotiroidismo por bloqueio da capacidade da glândula tiroide em produzir hormonas. Outros casos podem surgir em doentes com patologia autoimune, como a doença de Graves ou tiroidite de Hashimoto4. Santana‐Lopes et al. referem, no seu artigo, que a elevada ingestão de iodo numa população está associada a um aumento de novos casos de doença autoimune da tiroide4. Também Pearce refere que o excesso de iodo na gravidez, apesar de ser um problema muito pouco comum, pode ter efeitos fetais adversos. Porém, o autor considera que o limite superior seguro de ingestão de iodo ainda não está bem definido e que mais investigação é necessária para se determinar este patamar com confiança46.
Por outro lado, Connelly et al. estudaram 3 casos de crianças cujas mães estavam a ingerir um suplemento em que a quantidade de iodo superava claramente as necessidades diárias deste elemento. Os autores referem que uma ingestão excessiva e crónica de iodo pode provocar uma diminuição de produção de hormonas tiroideias, conhecido fisiologicamente como o efeito de Chaikoff, no sentido de proteger contra a produção excessiva destas hormonas, na presença de iodo em grandes quantidades. Nestes 3 casos, após aprofundar a história clínica materna, Connelly et al. concluíram que as 3 crianças estiveram expostas a altos níveis de iodo durante a gravidez, tendo desenvolvido hipotiroidismo congénito secundário ao excesso de iodo materno47.
Além dos efeitos nefastos para os quais o caso acima descrito alerta, importa chamar a atenção também para os critérios em que se faz a suplementação das grávidas. De facto, o uso de suplementos está‐se a massificar, tendo em conta os resultados das investigações que vão chegando à população em geral através de todos os meios. Perante este fato, importa apurar junto das mulheres a toma desses suplementos, avaliando a sua segurança em termos de quantidade e qualidade de iodo contido, evitando expor a mãe e o feto a possíveis sobredosagens nefastas para ambos e que estão relacionadas com o aparecimento de hipotiroidismo congénito nos recém‐nascidos47. Por outro lado, esse controlo deve ser feito também para que as mulheres e/ou grávidas possam ter acesso a uma suplementação segura e eficaz, ingerindo apenas o indispensável para uma boa saúde tiroideia e um ótimo neurodesenvolvimento fetal.
Assim, existem já estratégias de saúde implementadas no sentido de melhorar o aporte de iodo na população e que revelam algum sucesso. Charlton et al. mostram no seu estudo que os níveis de iodo urinário das mulheres melhoraram cerca de 2‐3 anos após a introdução de um programa obrigatório de suplementação deste elemento, na Austrália48. Os autores identificaram também uma falta de informação nutricional acerca do iodo48, facto que já tinha sido descrito por Charlton et al. noutro estudo acima referido25. Concluem, porém, que o estudo reforça a importância do acompanhamento das grávidas que foram suplementadas, monitorizando o seu status de iodo, no sentido de serem atingidos níveis ótimos deste elemento, evitando os riscos nefastos do seu excesso48. No entanto, Fisher et al. mostraram num coorte prospetivo que o sal iodado, uma das formas utilizadas para aumentar a ingestão de iodo na população, era menos usado em mulheres com menos literacia, o que sugeriu que as estratégias de saúde neste campo não estavam a chegar às mulheres com menos formação. Sugerem, também, que o custo de comprar alimentos ricos neste elemento pode diminuir o seu uso49. Logo, mesmo em termos de estratégias de incentivo ao aumento do consumo de alimentos ricos em iodo é necessária a devida cautela, uma vez que nem todos os alimentos são acessíveis a todos os indivíduos. Relativamente a esta matéria, Brantsæter et al. mostraram no seu trabalho que a prevalência de ingestão inadequada de iodo diminuiu com o aumento do consumo de leite e iogurtes. Diminuiu, igualmente, com o aumento da ingestão de pescado. Concluíram, assim, que a ingestão de suplementos que contenham iodo é vital para assegurar um aporte correto deste elemento e é ainda mais importante para mulheres que não incluem os alimentos acima referidos na sua alimentação40. Este dado é importante em termos estratégicos. Na verdade, nem todos os indivíduos têm acesso aos alimentos referidos e que são uma ótima fonte de iodo. Desta forma, quer para prevenir o défice de iodo na gravidez e seus efeitos deletérios descritos ao longo deste trabalho quer para evitar que indivíduos excedam o seu consumo e se exponham a si e ao feto à toxicidade deste elemento, a suplementação com iodo será, nesta perspetiva, a medida mais razoável em termos de saúde pública e da mulher. Brantsæter et al. consideram, assim, que uma dieta adequada, que inclua leite/derivados e peixe, é muito importante na gravidez, mas referem que mulheres com baixa ingestão destes alimentos devem fazer suplementação de iodo40.
Um estudo de Kassim et al. mostrou que no contexto particular de zonas de deficiência e escassez alimentar, que beneficiam de ajuda alimentar, ainda que a priori sejam classificadas como zonas de défice de iodo, se verificou que o sal iodado contido nos mantimentos disponibilizados era em grande quantidade, pelo que estas populações estavam, pelo contrário, em risco de excesso de iodo50. Esta evidência é mais um alerta para o facto de que os níveis de ingestão de iodo devem ser minuciosamente aferidos, uma vez que potenciais deficitários de iodo, que façam uma alimentação baseada, por exemplo, em enlatados, podem pelo contrário ter um bom aporte deste elemento e a suplementação, nestes casos, não ser realmente necessária.
Forças/fraquezas do trabalho e principais conclusõesA revisão dos avanços científicos dos últimos 3 anos permitiu obter as evidências mais recentes acerca do tema em análise, tendo sido incluídos artigos que ainda não constam de outras revisões encontradas. O facto de se terem incluído todo o tipo de estudos permitiu não só cruzar factos como também opiniões de autores, o que enriqueceu indiscutivelmente esta discussão. Contudo, teria sido potencialmente mais esclarecedor um maior número de estudos originais que fornecesse novos dados para serem incluídos e discutidos juntamente com os restantes encontrados.
Em conclusão,
- ‐
verifica‐se que os défices de ingestão materna de iodo afetam negativamente a saúde do feto e do recém‐nascido, com consequências que perdurarão toda a vida. Porém, o timing em que uma quantidade ótima de iodo é essencial para exercer as suas funções precisa de ser mais estudado;
- ‐
a ingestão excessiva deste elemento pode, por outro lado, acarretar efeitos nefastos para o recém‐nascido. No entanto, a evidência sugere que os casos de toxicidade por excesso são raros e que a gravidade das lesões que a deficiência de iodo promove é claramente pior do que as provocadas pela ingestão excessiva deste elemento;
- ‐
assim, a suplementação de mulheres com iodo é recomendada, mas à luz dos achados desta revisão, a suplementação deverá seguir um percurso lógico, uma vez que a real necessidade de suplementar mulheres com défice baixo a moderado de iodo não é ainda consensual, sendo a suplementação das mulheres em deficiência severa a que reúne opiniões maioritariamente favoráveis;
- ‐
deve‐se, antes de mais, informar as mulheres acerca do iodo, dotando‐as de conhecimentos acerca deste elemento, como as suas fontes alimentares e funções no organismo. Depois, deve‐se avaliar o tipo de ingestão alimentar que a mulher faz, aferindo os níveis de aporte de iodo tendo em conta o seu padrão alimentar. Deste modo, poderá ser suplementada apenas com a quantidade necessária, adequada e personalizada para ter benefícios, sem ter riscos de toxicidade;
- ‐
idealmente deve ser feito um acompanhamento clínico continuado, a começar idealmente no período pré‐gestacional, bem como uma monitorização regular dos níveis de iodo. Contudo, o método ideal para esta monitorização não está ainda determinado, com base nos estudos analisados;
- ‐
permanece a dúvida acerca do benefício/falta de benefício em suplementar mulheres já grávidas, pelo que mais estudos serão necessários para esclarecer este ponto de particular importância.
Os autores declaram não haver conflitos de interesses.