La casualidad en el descubrimiento de nuevos fármacos
Es opinión generalizada que la farmacia introduce los medicamentos a partir de una investigación programada hasta en los más pequeños detalles, en la que nada queda al azar. Sin embargo, muchos medicamentos se deben a una serie de casualidades y coincidencias, sin que hubiera un plan diseñado para obtenerlos ni un experimento realizado para comprobar su eficacia. Desde hace unos años, se ha puesto de moda el término serendipia para referirse a los descubrimientos accidentales en la ciencia. La historia de la farmacia es pródiga en descubrimientos serendípicos, es decir, debidos al azar.
Grabado de Edward Jenner, pionero de la profilaxis antiinfecciosa moderna.
En 1754, sir Horace Mann recibió una carta de su amigo el escritor Horace Walpole en la que éste utilizaba por vez primera el nombre serendipity, que en castellano se ha traducido como serendipia. Walpole usó el término para describir sus propios descubrimientos accidentales. Un descubrimiento serendípico es aquél en el que se encuentra algo valioso que no ha sido buscado, un descubrimiento afortunado e inesperado por accidente. Hasta hace unas décadas la serendipia no había sido objeto de especial atención. El optimismo científico se avergonzaba del azar y la ciencia no veía con agrado su dependencia de la casualidad. En la actualidad, la fatiga del modelo científico y la amplia difusión del pensamiento blando hacen que el azar y la casualidad estén de moda y que se vea con satisfacción su papel en la historia de la ciencia.
Se deben al azar la ley de la gravedad, el descubrimiento de América, el velcro, la penicilina, el teflón, la dinamita, la vacuna antivariólica y la estructura del benceno, entre otras muchas casualidades que permiten trazar una historia serendípica de la técnica, muy al gusto de los tiempos actuales. El azar es frecuente en farmacia: la penicilina se descubrió a partir de la contaminación accidental de una placa de cultivo, y el minoxidilo, utilizado contra la hipertensión, hizo crecer el cabello de un paciente calvo, por lo que en la actualidad se utiliza para fomentar el crecimiento de cabello nuevo. También el interferón, empleado contra el cáncer, se emplea hoy como antiartrítico al descubrirse casualmente que los enfermos de cáncer tratados con interferón mejoraban de su artrosis. Por último, la novocaína, un anestésico local, se utiliza como antiarrítmico tras observarse casualmente que los perros anestesiados con esta sustancia y que tenían arritmias, mejoraban espectacularmente de esta dolencia.
La quina y el indio enfermo
La introducción de la quina está plagada de anécdotas, ninguna de ellas suficientemente contrastada. Una versión muy divulgada es que la esposa del virrey de Perú, la condesa de Chinchón, estaba enferma de malaria y que se curó empleando la corteza de un árbol peruano, el de la quina, y que fue ella la que introdujo las cortezas de quina en España contra el paludismo. La historia de la condesa debía de tener mucho predicamento, pues Linneo llamó Cinchona al género de los árboles de los que se obtenía la corteza medicinal. Sin embargo, parece ser que la condesa nunca tuvo malaria y que no llegó a España, pues murió precisamente en el trayecto de regreso a la península, en Cartagena de Indias. Sí está documentado que los jesuitas emplearon corteza de quina para curar la malaria en Lima, en 1630, por lo que también se la conoce como «corteza de los jesuitas». Se ignora si los indios utilizaban la quina y los jesuitas copiaron su empleo o si la introdujeron por vez primera, pero una leyenda atribuye a un indio el origen del empleo de la corteza de quina, de forma totalmente fortuita, en lo que sería una de las primeras relaciones importantes entre la farmacia y la serendipia.
Quiere la leyenda que un indio gravemente enfermo de malaria se perdió en la jungla, encontró una charca de agua y se lanzó al suelo de la orilla para beber. El agua sabía amarga porque habían caído en ella varios árboles de la quina. El indio prefirió aplacar su sed a los riesgos de beber un agua acaso intoxicada y bebió, restableciéndose. Contó la historia a sus parientes, que usaron también ellos la corteza de la quina para curar la malaria. A partir de ese descubrimiento casual los indios utilizaron mucho la corteza de quina y los jesuitas lo advirtieron y también la emplearon, iniciándose un desarrollo comercial de grandes dimensiones.
La Corona española financió varias expediciones a América para localizar la quina, clasificar las diferentes especies del árbol, seleccionar la mejor y transplantarla a España. En Nueva Granada (actual Colombia) la Corona financió la expedición dirigida por el botánico José Celestino Mutis (1732-1808), autor de El arcano de la quina. El ambicioso proyecto fracasó y la quina siguió cultivándose en un territorio de difícil acceso, que encarecía su transporte. De ello se beneficiaron los comerciantes holandeses, que transplantaron el árbol a Java y desde allí dominaron el mercado mundial de la quina, en perjuicio de los españoles y a pesar de crecer el árbol en los territorios españoles de Ultramar.
Retrato de José Celestino Mutis del pintor Álvarez de Machado, conservado en el Jardín Botáncio de Madrid.
En 1820, los químicos Caventou y Pelletier aislaron la quinina de la corteza del árbol. La fórmula química no se descubrió hasta 1908, y hubo que esperar a 1944 para lograr su síntesis en el laboratorio.
Gracias a las vacas
La viruela era una enfermedad muy frecuente, contra la que no había tratamiento. En China e India se procedía de forma empírica, sin teoría alguna que lo justificase, a la inoculación preventiva contra la viruela. Se buscaba voluntariamente un contagio leve o se inoculaba pus obtenido de un enfermo que padeciera una manifestación benigna de la enfermedad. Estas medidas suscitaban muchas polémicas, y aunque había casos en los que se conseguía la inmunización, en otros el contagio resultaba mortal, por lo que la inoculación tenía partidarios pero también muchos detractores.
La inoculación fue defendida por La Condamine, autor de una disertación sobre el tema, que se intentó publicar en España. El permiso fue solicitado por Rafael Osorio y el dictamen lo realizó en 1757 Andrés Piquer, en nombre del Protomedicato, al Supremo Consejo de Castilla.
Edward Jenner (1794-1823), discípulo de John Hunter, el mejor cirujano inglés de su época, observó por azar que las ordeñadoras afectadas por la viruela de las vacas no enfermaban de la viruela humana, de modo que decidió inocular viruela vacuna a las personas, tras comprobar que ésta adopta en el hombre formas benignas. Era el inicio de la profilaxis antiinfecciosa moderna. En 1796, Jenner inoculó a un niño sano, James Phipp, viruela vacuna procedente de una ordeñadora, Sarah Nelmes. El niño, a pesar de que estaba expuesto al contagio de la viruela humana, quedó protegido y no la desarrolló: había sido inmunizado. En realidad, Jenner no utilizó el término vacuna, sino el de inoculación. Fue Louis Pasteur quien sugirió, en homenaje a Jenner, el término de vacunación, en honor de la casual relación entre las vacas y la viruela humana.
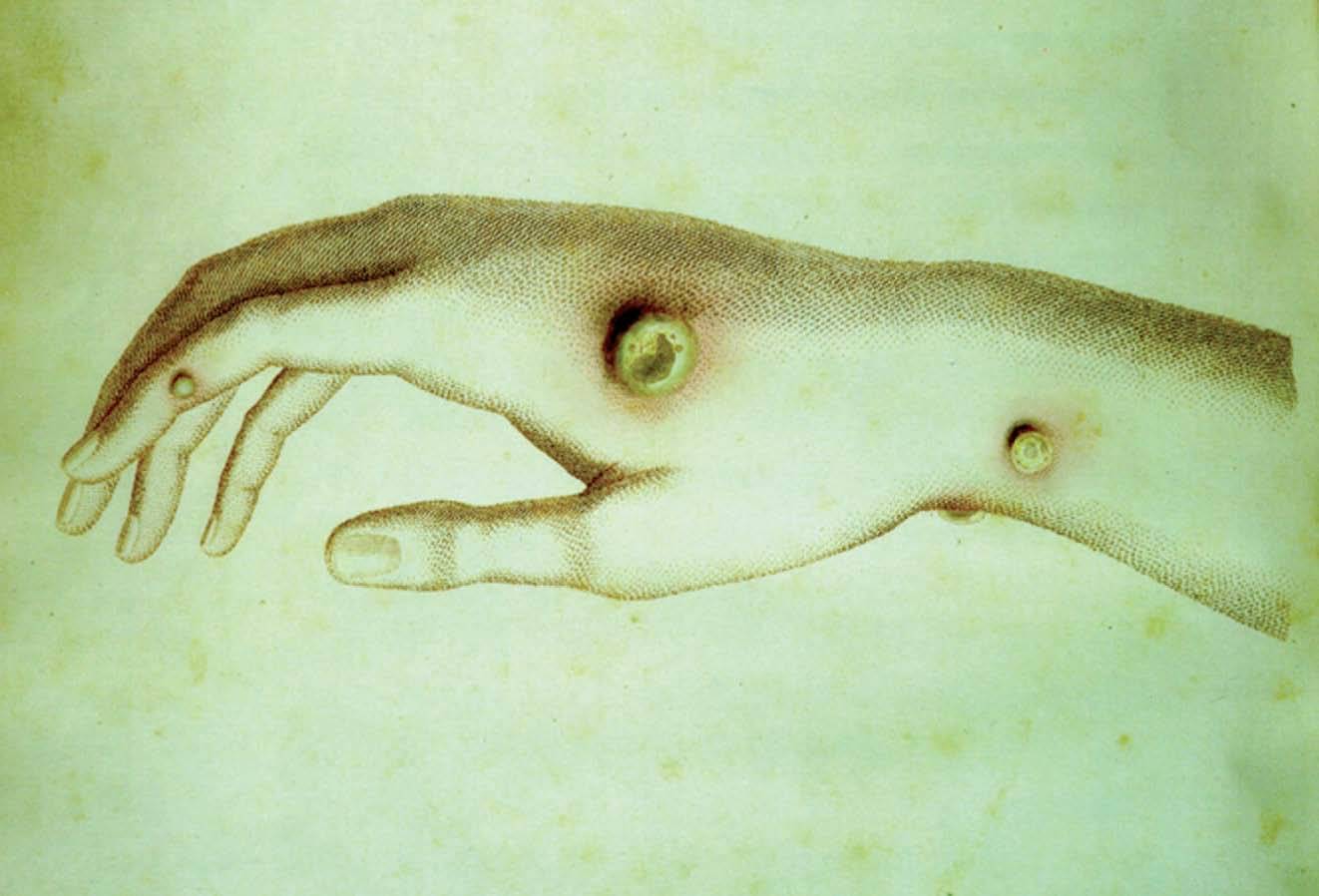
Dibujo de la mano pustulada de Sarah Nelmes, realizado en 1798 por William Skelton para la primera edición de An Inquiry into the Causes and Effects of Variolae Vaccinae, de Edward Jenner.
Tras un movimiento inicial de rechazo, Jenner recibió el apoyo gubernamental y el Parlamento británico aprobó dos donativos de carácter nacional a favor de Jenner, en 1802 y 1807, como reconocimiento a su obra.
Óleo de Robert A. Thom que representa la primera inoculación de la varicela vacuna realizada por Jenner en 1796 al niño James Phipp.
Francisco Piguillem fue el primer defensor de la vacunación en España, con su obra La vacuna en España o cartas familiares sobre esta nueva inoculación (1801). España contribuyó a combatir la viruela con la organización de una expedición que partió hacia Canarias, Puerto Rico, Venezuela, Centroamérica, los virreinatos meridionales, Filipinas, Macao y Cantón. Su director era el médico alicantino Francisco Javier de Balmis (1753-1819) y la expedición zarpó en 1803 con destino a los territorios de Ultramar, donde realizó numerosas vacunaciones, con éxito.
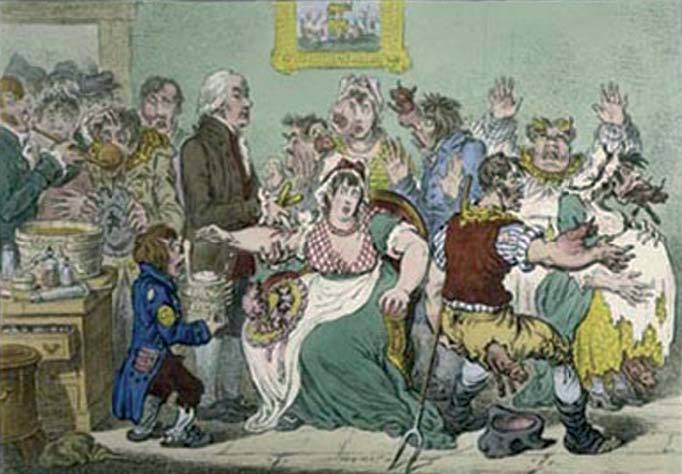
The cowpock (La viruela vacuna), ilustración satírica de James Gillray realizada en 1802.
Yodo a partir de algas
Bernard Courtois descubrió accidentalmente el yodo buscando una fuente de potasio más barata que la que utilizaba habitualmente, la ceniza de la madera. Courtois fabricaba salitre (nitrato potásico) para fabricar la munición que requería Napoleón. Las algas fueron la solución, de forma totalmente fortuita. Los depósitos usados de la extracción de potasio de la ceniza de alga generaban un sedimento fangoso que debía limpiarse con ácido. Un día aparecieron unos vapores de color violeta y se depositaron unos cristales de apariencia metálica. Courtois los recogió para examinarlos, pero no llegó a ninguna conclusión importante y se los envió a dos amigos del Instituto Politécnico de París. Desormes y Clement, que así se llamaban los dos amigos de Courtois, describieron el material en 1813. Gay-Lussac se enteró del descubrimiento y obtuvo una muestra de los cristales. Propuso el nombre de iode («violeta» en griego). Davy confirmó que se trataba de un nuevo elemento y propuso el nombre de iodine.
En 1820, Jean François Coindet, un médico de Ginebra que trataba el bocio con cenizas de esponjas, llegó a la conclusión de que éstas contenían yodo y que la curación se debía a su administración. El análisis de las cenizas de esponjas confirmó que contenían yodo y Coindet se decidió a utilizar directamente el yodo de las algas marinas contra el hipertiroidismo.
El gas de la risa
La cirugía necesita antisépticos, asepsia y analgésicos. En condiciones de dolor insoportable es imposible operar y las intervenciones quirúrgicas complejas sólo pueden realizarse en total ausencia de dolor y conciencia. Hasta bien avanzado el siglo XIX sólo se disponía de un número reducido de anestésicos: el opio, la mandrágora y el cáñamo indiano, además del empleo de la acupuntura, el hielo y el alcohol a dosis altas. En la década de los años cuarenta del siglo XIX se introdujeron el éter, el óxido nitroso o gas hilarante y el cloroformo, el más eficaz de los tres y el anestésico de elección durante décadas.
James Young Simpson (1811-1870), profesor de Obstetricia en la Universidad de Edimburgo, utilizó con éxito el cloroformo en 1847. Hizo público su descubrimiento en Informe sobre un nuevo anestésico. Los sectores más conservadores de la sociedad británica consideraron inadecuado el uso del cloroformo porque se oponía a la condena bíblica: Jehová, después del pecado original de Adán y Eva, condenó al primero al trabajo y a la segunda parir sus hijos con dolor. El cloroformo permitía el parto sin dolor y los sectores integristas desaprobaron su uso. Para vencer a sus detractores, Simpson argumentó que el texto bíblico no decía que Eva debía parir con dolor, sino que el sentido original, más tarde erróneamente traducido, era que Eva debería dar a luz con esfuerzo, literalmente con esfuerzo muscular. Simpson explicó, sin convencer a sus adversarios, que el cloroformo impedía el dolor, pero que no eliminaba los esfuerzos musculares y las contracciones, y que, por tanto, su empleo no iba contra la voluntad divina. Las reticencias contra el uso del cloroformo como anestésico no desaparecieron hasta que la reina Victoria, en 1853 y 1857, recurrió al uso del cloroformo en sus partos.
Petaca de cristal usada por James Young Simpson para administrar cloroformo.
Con anterioridad se emplearon el éter y el óxido nitroso o gas hilarante. En 1799, Humphry Davy descubrió que una inhalación prolongada de óxido nitroso producía una inconsciencia temporal. Inhaló 18 l del gas durante 7 min y se sintió totalmente ausente e intoxicado. Davy sugirió que el óxido nitroso podía emplearse en operaciones quirúrgicas, pero no le hicieron caso, de modo que sólo se usaba como entretenimiento en demostraciones públicas: resultaba divertido ver los efectos en las personas de la inhalación de un gas que los dejaba inconscientes y que al mismo tiempo contraía sus músculos risorios. En 1844, Colton pidió voluntarios para inhalar el gas. Entre los que lo hicieron estaba Samuel Cooley, que había ido acompañado de un amigo que era dentista, Horacio Wells. Este se dio cuenta de que su amigo permanecía insensible a pesar de haber sufrido una herida que le causó abundante pérdida de sangre. Wells llego a la conclusión de que si el gas dejaba insensible a su amigo, podría utilizarlo como calmante para extraer de forma indolora los dientes de sus clientes. Decidió probar el agente anestésico en sí mismo y como tenía una muela careada le dijo a un colega que se la extrajera después de que él hubiera inhalado óxido nitroso. La operación tuvo éxito y Wells decidió ganarse a la opinión pública mediante una demostración en el anfiteatro del Hospital General de de Boston (Massachussets). Un paciente aceptó inhalar el gas y que Wells le extrajera un diente careado. Wells se precipitó y se lo extrajo cuando la anestesia aún no había surtido efecto y el paciente huyó lanzando gritos de dolor. Wells cayó en desgracia, víctima de los caprichos del gas hilarante, que actualmente es consumido por los jóvenes en las discotecas, ignorantes de los apuros del desafortunado Wells.
Humphry Davy descubrió, en 1799, que una inhalación prolongada de óxido nitroso (conocido como «el gas de la risa») causaba una inconsciencia temporal, por lo que se podía aplicar como anestésico dental.
Retrato al óleo de Louis Pasteur.
De la insulina a la píldora anticonceptiva
En 1899, Joseph von Mering y Oscar Minkowski extirparon el páncreas a un perro y quedaron sorprendidos al ver que un enjambre de moscas revoloteaba alrededor de la orina del animal. La analizaron y vieron que contenía abundante glucosa, que atraía a las moscas. Los investigadores relacionaron el páncreas con la diabetes y demostraron que el páncreas produce una secreción que controla las constantes del azúcar y que, en ausencia de esa sustancia, se desarrolla la diabetes.
En 1921, dos investigadores extrajeron la secreción a partir de los páncreas de perros y, al inyectar el extracto a los perros diabéticos, éstos recuperaron sus niveles normales de glucosa. MacLeod sugirió el término «insulina» para la secreción, al descubrir que se producía en las células de los islotes de Langerhans del páncreas. A continuación se ensayaron en humanos los extractos purificados de páncreas de vaca, con excelentes resultados. En 1922, la insulina se empleó por vez primera en clínica. Banting y MacLeod aislaron y utilizaron la insulina en humanos en 1922 y obtuvieron al año siguiente el Premio Nobel de Fisiología y Medicina por su trascendental descubrimiento, que tuvo su origen en un enjambre de moscas atraídas por la glucosa de la orina de un perro diabético como resultado de la extracción de su páncreas.
La píldora anticonceptiva, uno de los medicamentos más importantes del siglo XX, fue resultado de los trabajos del empresario Russell E. Marker, miembro de la Facultad de Química de la Universidad de Pensilvania. Marker descubrió que la progesterona podía obtenerse a partir de unos esteroides, las sapogeninas. La progesterona era útil en los desarreglos menstruales y para prevenir abortos indeseados. Sólo la fabricaban las compañías farmacéuticas europeas y el procedimiento era muy laborioso y costoso. Marker fue informado de que las sapogeninas abundan en algunas especies de batatas que crecen en México. No obtuvo financiación para desarrollar su proyecto de adquirir batatas y obtener progesterona, de modo que renunció a su trabajo de profesor universitario y viajó a lomo de mula por México. Recogió 10 toneladas de batatas y aisló la sapogenina buscada, la diosgenina. De nuevo en Estados Unidos, sintetizó mediante su procedimiento 2 kg de progesterona, que valía en el mercado farmacéutico 160.000 dólares. Se instaló de nuevo en México y encontró socios para fabricar más progesterona. Llamaron Sintex a su compañía. Maker abandonó la compañía a los 2 años por discrepancias con sus socios mexicanos, que contrataron entonces a un químico cubano, George Rosenkranz, que no sólo obtuvo progesterona de las batatas mexicanas, sino también la hormona masculina, testosterona. Sintex se impuso en el mercado, desplazó a las industrias europeas y el precio de las hormonas bajó espectacularmente de 80 dólares el gramo a 1 dólar.
Sintex también comercializó otra hormona, la cortisona. En 1949 encargaron a Carl Djerassi que produjese cortisona, descubierta unos años antes por E.C. Kendall. Djerassi tenía como objetivo fabricar cortisona, pero además produjo accidentalmente la 19-norprogesterona, que contiene un átomo de carbono menos en su molécula que la progesterona y que es más potente que la hormona natural, si bien sólo podía administrarse por vía intravenosa.
Los químicos de Sintex modificaron la 19-norprogesterona para que fuese posible su administración por vía oral. Descubrieron la noretindrona, tan activa como la progesterona, pero con la peculiaridad de ser estable en el estómago, por lo que podía administrarse oralmente. Había nacido la píldora, el primer anticonceptivo oral, un medicamento que ha revolucionado las costumbres sexuales del siglo y que ha emancipado a las mujeres al permitir la planificación de la maternidad y disminuir los porcentajes de embarazos indeseados y de los consiguientes abortos.
Lodo, aguas residuales y antibióticos
La ineficacia de la penicilina G en el tratamiento de los microorganismos gramnegativos impulsó la búsqueda de antibióticos efectivos contra ese tipo de gérmenes. El resultado fue la introducción de la estreptomicina, que se usó contra la tuberculosis y fue obtenida por Waksman, quien en 1942 definió al antibiótico como «la sustancia producida por un microbio que es capaz de inhibir de forma selectiva el crecimiento de otros microbios».
Waksman estaba interesado en el antagonismo entre gérmenes saprofitos y patógenos del suelo. Examinó gran número de actinomicetes, entre ellos Streptomyces griseus, que describió en 1915. Dubos, discípulo de Waksman, aisló en 1939 la gramicidina del Bacillus brevis a partir de una muestra de suelo de un pantano de Nueva Jersey, y aunque resultó ser tóxico para el hombre, abrió una línea de investigación a partir de los microorganismos del suelo.
Entre 1939 y 1942, Waksman y sus colaboradores examinaron muchos actinomicetes, algunos de los cuales contenían antibióticos muy potentes pero tóxicos. Waksman estudió de nuevo el Streptomyces griseus y en 1943 aisló una cepa que producía un antibiótico que denominó estreptomicina. La publicación apareció en 1943 y la estreptomicina demostró ser activa frente a microbios grampositivos y gramnegativos, de modo que se aplicó como antituberculoso con excelentes resultados. Más tarde su empleo se redujo al observar su toxicidad y la aparición de resistencias.
La antibioterapia había iniciado su camino con la penicilina y la estreptomicina. Era preciso encontrar antibióticos que combatiesen agentes patógenos que eran inmunes a estos antibióticos, como las rickettsias y Salmonella typhi. P. Burkholder y J. Ehrlich ailaron en 1947 un actinomiceto de una muestra de tierra de los alrededores de Caracas, Streptomyces venezuelae, que producía una sustancia que inhibía el crecimiento de microbios grampositivos y gramnegativos y era eficaz contra las rickettsias y algunas enfermedades virales. Bartz separó una sustancia cristalina de gran actividad antibiótica, la cloromicetina. Se consiguió su síntesis y en 1947 el cloranfenicol inició su andadura junto a la penicilina y la estreptomicina. Se utilizó con éxito en Bolivia para combatir una epidemia de fiebre tifoidea. Los lodos americanos resultaron fructíferos. También lo fueron las aguas residuales de Cerdeña, de las que Giuseppe Brotzu (1895-1976), un bacteriólogo de Cagliari, aisló una sustancia producida por un hongo que autopurificaba las aguas contaminadas vertidas al mar. Brotzu había observado que las aguas residuales se clarificaban de forma espontánea en algunas zonas y cultivó esa agua autopurificada para ver qué contenía. La sustancia era producida por el hongo Cephaloporium acremonium. Brotzu hizo experimentos por su cuenta y administró a humanos con fiebre tifoidea la sustancia; los enfermos mejoraron. Publicó sus resultados en 1948 y para ello editó una revista, Trabajos del Instituto de la Higiene de Cagliari, de la que salió un solo número, pero que él presentó, para darle mayor realce, como si fuera una publicación consolidada. Los resultados fueron publicados en un artículo escrito en italiano, por lo que lógicamente nadie se enteró de la publicación, pero al mismo tiempo lo comunicó a un ex funcionario de la salud pública británica en Cerdeña, que a su vez lo hizo saber a sir Edward Abraham, de la Escuela de Patología de Oxford. Los científicos de Oxford aislaron varios tipos de cefalosporina y abrieron una nueva línea en el desarrollo de la antibioterapia.
Giuseppe Brotzu.
El azaroso descubrimiento de la penicilina
Como en el caso de la penicilina, la observación sobre el poder microbicida de la lisozima se debió a una contaminación de la placa de cultivo. Fleming llamó al microorganismo Coccus A.F. Más tarde se denominó Mycrococcus lysodeikticus y finalmente lisozima, es decir, «enzima que rompe». Las investigaciones de Fleming sobre la lisozima no tuvieron repercusión. Años después, Fleming trabajó en el mismo sentido pero con la penicilina, y sus trabajos supusieron el inicio de la antibioterapia.
Alexander Fleming, descubridor de la penicilina.
Los antiguos habían empleado sustancias naturales por sus efectos antibióticos, de forma empírica. Los papiros egipcios recomiendan como remedio contra las infecciones dérmicas pomadas con levadura de cerveza y la ingestión de arcillas, de las que más tarde se aisló, en el siglo XX, la estreptomicina. En España se administraba, en los medios rurales, pan enmohecido (conocido popularmente como «pan de preñadas») a las mujeres aquejadas de fiebres puerperales. En 1928, a Fleming se le había contaminado accidentalmente uno de sus cultivos de estafilococos. El hongo contaminante activaba un proceso de lisis de las colonias vecinas de estafilococos y formaba a su alrededor un halo de inhibición. Fleming aplicó a su estudio las técnicas anteriormente empleadas para estudiar el efecto de la lisozima y observó que el moho era capaz de inhibir el crecimiento de microorganismos grampositivos, especialmente estafilococos, estreptococos y bacilos diftéricos. Denominó penicilina a la sustancia responsable de la inhibición bacteriana y el micólogo del hospital identificó el moho como Penicillum rubrum. La penicilina era activa en diluciones extremadamente altas y casi carecía de toxicidad. El paso siguiente fue tratar de aislar y purificar la penicilina, pero Fleming no lo consiguió y la publicación de sus trabajos en 1929 pasó relativamente desapercibida, como un estudio más sobre el fenómeno de la antibiosis sin aplicaciones terapéuticas.
El bioquímico Raistrick y sus colaboradores intentaron aislar la penicilina y entre 1930 y 1932 mejoraron el caldo de cultivo del Penicillum, que había sido identificado como Penicillum notatum, pero no consiguió extraer el principio activo. Al finalizar la década de los años treinta, varios equipos de investigadores intentaron encontrar sustancias naturales con actividad antimicrobiana. Dos científicos de Oxford, Florey y Chain, buscaban compuestos antimicrobianos de origen natural. Les llamó la atención los trabajos de Fleming sobre la lisozima y la penicilina, y con la ayuda de la Fundación Rockefeller obtuvieron penicilina y comprobaron su inestabilidad, que impedía su utilización. Chain obtuvo la sal sódica de la penicilina y la concentración del producto se consiguió por liofilización. El resultado fue esperanzador: un polvo rico en penicilina estable y de bastante pureza.
H. W. Florey, profesor de patología, realizó los ensayos en animales y confirmó las observaciones de Fleming sobre la baja toxicidad de la penicilina y su amplio espectro de actividad antimicrobiana. Heatley se incorporó al equipo de Chain y Florey y, junto con éste, perfeccionó el método de purificación y consiguieron un producto mil veces más activo que el inicial y que era diez veces más activo que las sulfonamidas. En 1940, el equipo de Oxford publicó sus resultados; en febrero de 1941 disponían de penicilina suficiente para ensayarla en un hombre, y el 12 de febrero se trató al primer paciente, un policía afectado por una septicemia que no había respondido al tratamiento con sulfamidas. El paciente agonizaba cuando se le administró la primera inyección intravenosa de penicilina; al cuarto día la fiebre había descendido, pero el paciente falleció porque no se disponía de penicilina para proseguir el tratamiento. Para aprovechar al máximo la penicilina disponible, se recuperó la que se excretaba por la orina del enfermo.