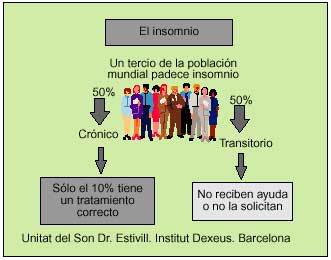
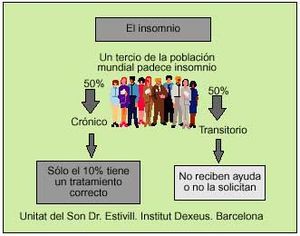
El insomnio es una alteración con alta prevalencia (fig. 1). En la población general cuando se trata de insomnio crónico es de un 10% y si contabilizamos el insomnio crónico junto con el transitorio las cifras llegan hasta el 34%. El impacto social y sanitario es elevado, de ahí la importancia de realizar un tratamiento adecuado.
Fig. 1. Características epidemiológicas generales del insomnio.
El término insomnio hace referencia a la incapacidad para dormir o a la falta total de sueño, lo que en términos clínicos constituye una percepción subjetiva de insatisfacción con la cantidad y/o calidad del sueño que incluye una dificultad para iniciar o mantener el sueño y/o despertar temprana y que va asociada con una queja de sueño no reparador acompañado de un mal funcionamiento diurno.
Clasificación del insomnio
Existen múltiples definiciones y clasificaciones del insomnio; sin embargo, en la práctica esta clasificación puede hacerse atendiendo a varios conceptos: a saber, por la duración, por la gravedad y por la forma de presentación.
Atendiendo a sus características se pueden distinguir distintos tipos de insomnio:
1. Según su duración: transitorio o agudo: menos de 4 semanas. A corto plazo o subagudo: más de 4 semanas pero menos de 3-6 meses. A largo plazo o crónico: más de 3-6 meses.
2. Según su intensidad: leve o ligero: casi cada noche. Asociado con un mínimo deterioro de la calidad de vida. Moderado: cada noche. Asociado con un moderado deterioro de la calidad de vida, con síntomas asociados (irritabilidad, fatiga, ansiedad, etc.). Grave: cada noche. Asociado con un importante deterioro de la calidad de vida con síntomas asociados (irritabilidad, fatiga, ansiedad, etc.) intensos.
3. Según su forma de presentación: insomnio de inicio o de conciliación; de mantenimiento, y del final de sueño.
Etiología del insomnio
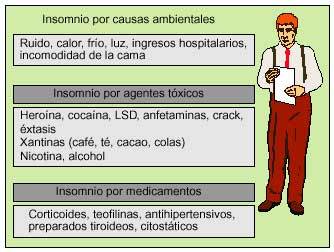
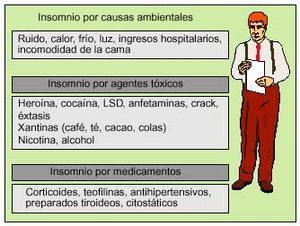
Las causas de insomnio son muy numerosas y variadas y pueden agruparse en tres categoría diferentes: las de pendientes del propio paciente o causas intrínsecas, las relacionadas con el entorno del paciente o causas extrínsecas y las denominadas causas circadianas, por alteración del ciclo vigilia-sueño. Dentro de estas categoría se incluye una serie de trastornos específicos que se realacionan en la tabla 1.
Síndrome de las piernas inquietas
Este tipo de alteración está caracterizada por una desagradable sensación de incomodidad en las piernas durante los períodos de reposo y, generalmente, antes del inicio del sueño. Es característico que estas molestias disminuyan o desaparezcan con el movimiento de las extremidades inferiores. Esto ocasiona dificultades para iniciar el sueño y da lugar a un insomnio de inicio. De forma muy frecuente se asocia con un mioclonus nocturno (sacudidas de las extremidades) y precisamente por un despertar nocturno puede volver a aparecer la sensación de «piernas inquietas». Es muy importante entender que «no son rampas, ni dolor, ni problemas en la circulación» sino una sensación real de «inquietud». Es vital para los pacientes la necesidad de movilizar las piernas con el fin de mejorar esta desagradable sensación. Este trastorno puede llegar a ser grave cuando alcanza una fase avanzada, ya que la persona no puede estar acostada para dormir, y lo que en un principio
pueden ser molestias, termina convirtiéndose en un dolor.
La intensidad varía según los casos. Puede aparecer de forma ocasional, incluso en formas gravísimas que conducen a una incapacitación, ya que al no poder conciliar el sueño, a pesar de la «gran cantidad de sueño que se acumula», el paciente llega a ser tildado de «enfermo psiquiátrico» cuando no se conoce este síntoma.
Normalmente es observable en distintos miembros de una familia, y ocasionalmente también se manifiesta durante el día (aunque siempre de forma más llamativa durante la noche). Durante el día es mucho más llevadero porque la sensación de inquietud no modifica la vigilia. Simplemente, el paciente se levanta de donde está y realiza unos cuantos pasos, lo que hace ceder la sensación desagradable.
Diagnóstico
Para el diagnóstico del insomnio disponemos de unos procedimientos básicos y otros opcionales. Entre los primeros están la historia clínica, la historia del sueño y la exploración física y las pruebas complementarias básicas. Entre los segundos están las agendas de sueño,
la polisomnografía, los tests de latencias múltiples (MSLT), la actigrafía, la consulta al especialista en medicina del sueño y otros.
Historia clínica
En la historia clínica (tabla 2) deberán constatarse las dificultades para el inicio y/o mantenimiento del sueño, así como la alteración o distrés que provoca en el funcionamiento diurno. También será importante investigar las enfermedades concomitantes, tratamientos farmacológicos y la historia de abuso de sustancias.
Historia de sueño
La historia de sueño deberá comprender los datos referentes a los parámetros de sueño (latencias, despertares, etc.), frecuencia y tiempo de evolución, factores desencadenantes, efectos residuales, higiene del sueño (siestas, horarios, etc.) y respuesta a tratamientos anteriores.
Polisomnografía
Consiste en realizar un estudio de sueño nocturno. No está indicada para el diagnóstico de rutina del insomnio. No obstante, deberá realizarse si tras la historia clínica, de sueño, y la exploración física se sospecha la presencia de: alteración respiratoria relacionada con el sueño; trastorno neuromuscular; narcolepsia; algunas parasomnias; epilepsia relacionada con el sueño; sospecha de mioclonus nocturno y/o síndrome de piernas inquietas, y otras afecciones diagnosticables mediante polisomnografía.
Fig. 2. Factores ambientales que pueden causar insomnio.
Tratamiento
Las posibilidades de abordaje del insomnio giran alrededor de dos tipos de medidas, generalmente complementarias: biológicas (psicofarmacológicas y cronobiológicas) y psicológicas (cognitivas y conductuales) de forma que se puede utilizar varios tipos de recursos que incluyen:
1. Tratamiento etiológico. Implica el diagnóstico diferencial de las causas del insomnio ya que su etiología determinará su tratamiento.
2. Intervenciones psicológicas y educativas. Incluyen medidas de higiene del sueño, técnicas de control de estímulos, técnicas de relajación, restricción de sueño y terapias cognitivas.
3. Farmacología. Hipnóticos, antidepresivos, neurolépticos, ansiolíticos, entre otros.
4. Cronoterapia y fototerapia.
5. Medidas específicas. Como norma general al iniciar un tratamiento con fármacos hipnóticos, deben asociarse siempre medidas de higiene del sueño. Sin embargo, el tipo de tratamiento dependerá del tipo de insomnio:
Insomnio transitorio: el tratamiento hipnótico puede estar indicado desde el principio del síntoma.
Insomnio subagudo: el tratamiento hipnótico puede estar también indicado desde el inicio del síntoma debiendo recomendar tratamiento cognitivo-conductual.
Insomnio crónico: si se administra medicación hipnótica deberá ser de manera temporal e intermitente. Debe realizarse siempre terapia cognitivo-conductual que constituirá la piedra angular del tratamiento.
En pacientes cuyo insomnio es secundario a otra afección, en concreto psiquiátrica (ansiedad, depresión, esquizofrenia, demencia), se dará prioridad al tratamiento de ésta con antidepresivos, ansiolíticos, entre otros.
En pacientes con EPOC y con SAOS los fármacos benzodiacepínicos están contraindicados.
Otros tratamientos
Antihistamínicos
La doxilamina y la difenhibramina son antihistamínicos usados habitualmente como inductores de sueño, a pesar de que producen sedación diurna, deterioro psicomotor y efectos adversos anticolinérgicos. No son recomendables por su larga duración.
Valeriana
Como hipnótico, los estudios son escasos y poco concluyentes. Utilizada durante el día puede ser útil para mejorar el sueño debido a su efecto ansiolítico.
Melatonina
Se ha demostrado su implicación en la regulación del ciclo sueño-vigilia, su eficacia terapéutica para disminuir el jet-lag y el síndrome de fase retrasada de sueño. Los estudios sobre eficacia hipnótica no son concluyentes. En España no esta disponible para prescripción.
Antidepresivos
Están indicados en el tratamiento del insomnio secundario a la depresión, pero hay pocos datos que apoyen su uso en otros insomnios. Posibilidad de efectos adversos.
Etanol
Su uso está contraindicado como tratamiento del insomnio.
Homeopatía
Aunque es ampliamente utilizada, no existen datos que avalen ni contradigan su eficacia terapéutica.
Por último, el tratamiento del paciente con insomnio debe incluir una serie de consejos prácticos dirigidos a conseguir una mejor noche y un mejor día, que se relacionan en la tabla 3.
Bibliografía recomendada
Kryger M, Roth T, Dement W. Principles and Practice of Sleep Medicine. Philadelphia: Saunders, 1994.
Culebras A. La medicina del sueño. Barcelona: Ancora, 1994.
Estivill E, De Béjar S. Necesito dormir. Barcelona: Plaza y Janes, 1999.