La correcta identificación del paciente con alergia es un punto crítico para su seguridad, ya que supone un riesgo potencial de que ocurra un evento adverso (EA) grave. En una Urgencia Pediátrica con un sistema integrado de gestión de calidad y gestión de riesgos enfocado a la mejora continua de la calidad asistencial y de la seguridad del paciente, los sistemas de notificación de incidentes permitieron identificar un riesgo potencial derivado del registro de alergias en las nuevas aplicaciones informáticas. Como barrera de seguridad se implantó un procedimiento de identificación de pacientes con alergia, mediante una pegatina colocada en la pulsera identificativa (ROJA: alergia; BLANCA: no-alergias).
Material y métodosSe realizó un estudio descriptivo para evaluar, mediante observación directa, la correcta identificación de pacientes con alergia aplicando este nuevo protocolo y se analizaron las notificaciones de incidentes relacionadas con dicho procedimiento.
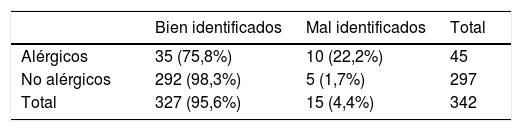
ResultadosSe incluyeron 342 pacientes de los cuales 327 (95,6%; IC 95%: 93,4-97,8%) se identificaron correctamente. Los errores de identificación fueron más frecuentes en el grupo de pacientes con alergias (10 de 45; 22,2%; IC 95%: 10,1-34,4%) frente al grupo sin alergias: 5 de 297; 1,7%; IC 95%: 0,2-3,2; p<0,001. No se notificó ningún EA. Se identificaron dos cuasi-incidentes antes de alcanzar al paciente gracias a la aplicación del protocolo.
ConclusionesEste procedimiento es una barrera de seguridad útil y fácilmente exportable a otras unidades. Es necesario seguir trabajando para fomentar la adhesión de los profesionales al protocolo y mejorar la correcta identificación del paciente con alergia.
Correct identification of the patient with an allergy is critical for patient safety, since it involves a potential risk of a serious adverse event (AE).
Our Emergency Pediatric department has an integrated quality management and risk management system focused on the continuous improvement of patient care quality and safety, which incident reporting system could identified a potential risk arising from the registration of allergies in new computer softwares. As a safety barrier, an allergy identification procedure was implemented, using a sticker placed on the identification bracelet (RED: allergy; WHITE: non-allergies).
Materials and methodsA descriptive study was conducted to evaluate, by direct observation, the correct identification of patients with allergy using this new protocol. The reports of incidents related to this procedure were analyzed.
ResultsOf the 342 patients included, 327 (95.6% (95%:93.4-97.8%)) were correctly identified. Identification errors were most common in the group of patients with allergies [10 of 45; 22.2% (95%:10.1-34.4%) than in the non-allergic group: 5 of 297; 1.7% (95%:0.2-3.2); p<0.001)]. No AEs were reported. 2 quasi-incidents detected before reaching the patient were reported thanks of the protocol application.
ConclusionsThis procedure is a useful safety barrier and can be easily exported to other units. Further work is needed to promote the professional's adherence to the protocol and improve the correct identification of the patient with allergy.
La correcta identificación del paciente con alergia es un punto crítico para su seguridad1, ya que supone un riesgo potencial de que ocurra un (EA) grave.
La incorporación de nuevas tecnologías al cuidado de la Salud como el registro electrónico de la historia clínica o la prescripción terapéutica, han supuesto una gran transformación de los procesos asistenciales, pero existen algunas circunstancias que pueden limitar su utilidad en la práctica clínica diaria (situaciones de emergencia vital, caídas del sistema, fallos en la integración de aplicaciones informáticas).
En una unidad de Urgencias Pediátricas (UP) de un hospital terciario que cuenta con un sistema integrado de gestión de calidad y gestión de riesgos enfocado a la mejora continua de la calidad asistencial y de la seguridad del paciente en el entorno sanitario (certificación AENOR ISO 9001:2015 y UNE 179003:2013), los sistemas de notificación de incidentes permitieron identificar un riesgo potencial derivado del registro de alergias en las nuevas aplicaciones informáticas.
Asumiendo que el error humano es inherente a la asistencia sanitaria1 y basándose en el modelo de Reason2, según el cual un EA es el resultado de una cadena de errores que han atravesado los «agujeros» del sistema, cuyos filtros de seguridad no han sido capaces de detectar y bloquear antes de que alcancen al paciente, parece razonable la necesidad de implantar una barrera en la última fase del proceso de prescripción/administración de tratamiento/alimentación, un elemento visual para alertar a los profesionales de que el paciente presenta alguna alergia alimentaria/medicamentosa justo antes de administrarle cualquier fármaco o alimento.
En 2018 se implantó un procedimiento de identificación de pacientes con alergia integrado en el protocolo transversal de identificación inequívoca del paciente3.
El objetivo del estudio fue evaluar la correcta identificación de pacientes con alergia mediante este nuevo protocolo y, como objetivo secundario, analizar los incidentes relacionados con dicho procedimiento notificados durante el periodo de estudio.
Material y métodosSe realizó un estudio observacional descriptivo de corte transversal en el servicio de UP de un hospital terciario entre diciembre de 2018 y noviembre de 2019.
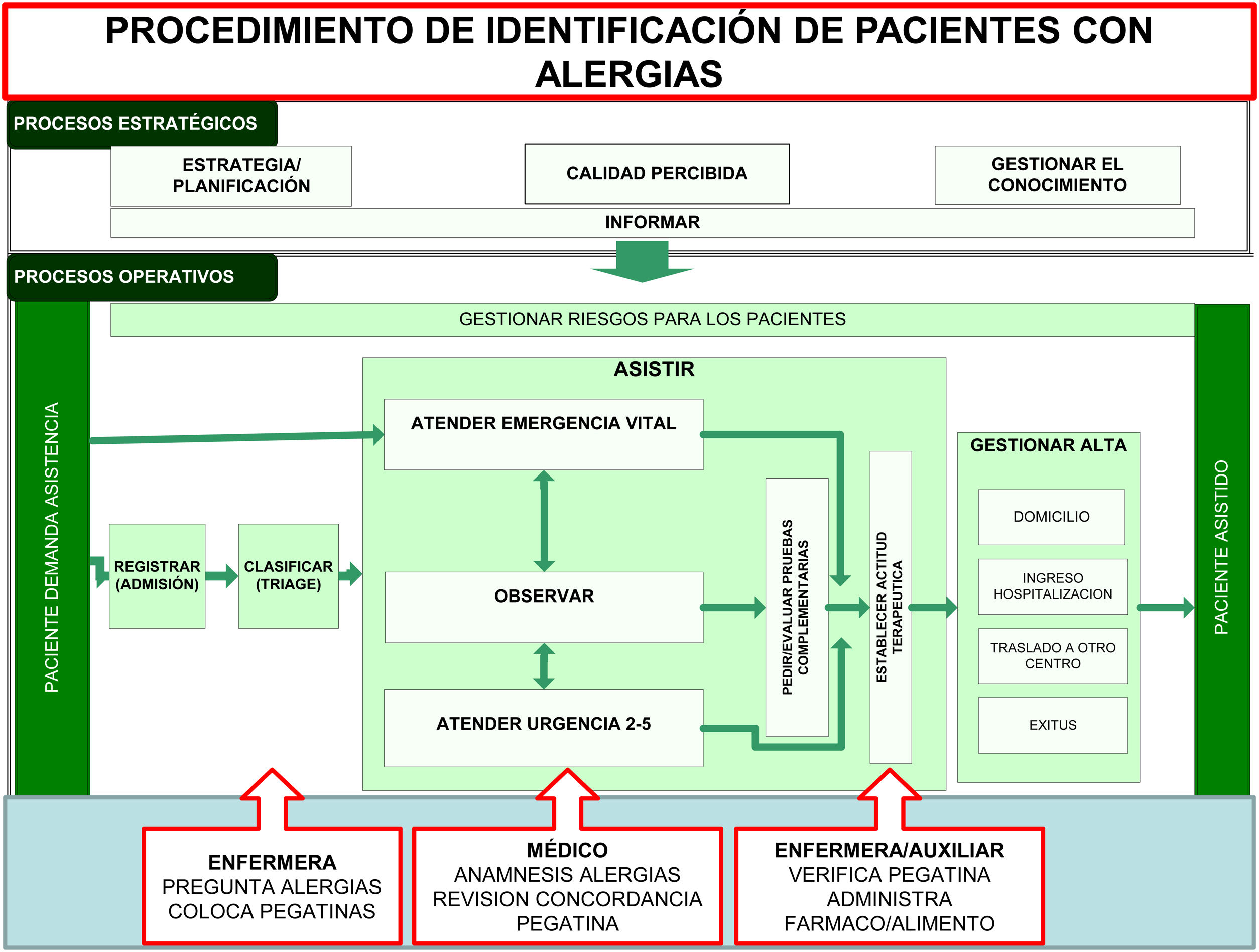
En octubre de 2018 se implantó un procedimiento de detección de pacientes con alergia mediante una pegatina ROJA (pacientes con alguna alergia alimentarias, medicamentosas o látex) o BLANCA (sin alergias) en la pulsera identificativa del paciente. Según el procedimiento la enfermera de triaje, una vez realizada la identificación inequívoca del paciente, le preguntaba a éste o a sus acompañantes acerca de posibles alergias (alimentarias, medicamentosas o látex) y colocaba en su pulsera identificativa la pegatina correspondiente, posteriormente el médico que valoraba al paciente comprobaba la concordancia de la pegatina con las alergias referidas en la anamnesis y registradas en la historia clínica y finalmente se verificaba la pegatina antes de administrar al paciente cualquier fármaco o alimento (fig. 1).
Durante un año se realizó un muestreo por conveniencia seleccionando de forma aleatoria un día al mes (incluyendo festivos) en el que se encontraba de guardia un médico adjunto de la unidad de UP, referente de seguridad y miembro del equipo investigador. Todos los pacientes atendidos por el investigador o bien atendidos por médicos residentes bajo su supervisión, durante las 24 horas de guardia en el servicio de UP, independientemente de su destino al alta, fueron incluidos en el estudio. Se comprobó la correcta identificación de los pacientes con alergia mediante observación directa por parte del investigador, de la concordancia de la pegatina con los antecedentes de alergias recogidos en la anamnesis, durante la atención médica al paciente. Se consideró identificación incorrecta la ausencia de pegatina o la colocación de pegatina no concordante con las alergias del paciente. El estudio fue ciego para el personal de enfermería responsable de la colocación de pegatinas.
Este procedimiento de identificación de pacientes con alergia estaba incluido en la planificación de objetivos del año 2018, en el contexto del sistema de gestión de calidad y seguridad del paciente. El presente estudio estaba enmarcado en la evaluación de la implantación de dichos objetivos, como requisito imprescindible del sistema de gestión. Su evaluación no requirió el acceso a datos clínicos de pacientes.
Se recogieron las siguientes variables: total de pacientes atendidos en el periodo de estudio, número de observaciones realizadas, pacientes incluidos con al menos una alergia alimentaria/medicamentosa, pacientes incluidos sin alergias, pacientes correcta/incorrectamente identificados (global y desglosado por grupos: con alergias/sin alergias).
Se analizó la proporción de pacientes correctamente identificados de forma global y se comparó dicha proporción desglosada por grupos (pacientes con alergias y sin alergias).
En la planificación de la implantación del procedimiento se estableció como valor umbral para su evaluación que al menos el 90% de pacientes con alergia estuviesen correctamente identificados.
Se revisaron los incidentes notificados a través del sistema electrónico de notificación voluntaria y anónima de incidentes de la Comunidad de Madrid (CISEM) durante el periodo de estudio, en cuya descripción estuviesen recogidos aspectos relacionados con el procedimiento de identificación de pacientes con alergias.
El análisis estadístico se realizó con el programa SPSS versión 21.0.
Las variables categóricas se describieron como frecuencias absolutas y porcentajes.
La asociación entre variables cualitativas se estudió mediante el test de X2. Se consideraron estadísticamente significativos aquellos resultados con una p<0,05.
ResultadosDurante el periodo de estudio se atendieron 1.826 pacientes en Urgencias y se realizaron 342 observaciones (18%). La prevalencia de alergias en los pacientes incluidos en el estudio fue del 13%.
En el análisis global, 327 (95,6%; IC 95%: 93,4-97,8%) pacientes fueron correctamente identificados. De los 45 pacientes con alergias, se detectaron 10 que no estaban correctamente identificados: 22,2% (IC 95%: 10,1-34,4%) de los cuales nueve tenían una pegatina incorrecta y uno no tenía pegatina. En el grupo de pacientes sin alergia (n = 297) se detectaron cinco pacientes identificados de forma incorrecta 1,7% (IC 95%: 0,2-3,2%) de los cuales uno tenía una pegatina incorrecta y cuatro no tenían pegatina. Al comparar ambos grupos se detectaron más errores de identificación en el grupo de pacientes con alergias (p<0,001) (tabla 1). No se encontraron diferencias en el tiempo transcurrido desde la implantación del protocolo (p = 0,871).
Durante el periodo del estudio no se notificó en CISEM ningún EA grave relacionado con alergias a medicamentos o alimentos. En el mismo sistema se notificaron dos cuasi-incidentes relacionados con el registro erróneo de alergias en las hojas de prescripción terapéutica, que no llegaron al paciente gracias a la aplicación del protocolo de identificación de alergias3.
DiscusiónLa utilización de alertas visuales para identificar pacientes con alergias en el lugar de administración es un ítem clave en la seguridad del paciente4. El empleo de pulseras identificativas de diferentes colores para alertar sobre determinadas características de los pacientes ha sido ampliamente utilizado y estudiado1,4-7. No se han identificado publicaciones previas en nuestro medio sobre la utilización de estos sistemas de identificación en población pediátrica.
La mayoría de los pacientes de nuestro trabajo fueron identificados adecuadamente. En trabajos previos se reportaba una sensibilidad del 74% y una especificidad del 93% en la detección de alergias7. Si nos centramos en los pacientes con alergias, el 22% habían sido identificados de forma incorrecta y, por lo tanto, no se ha logrado alcanzar el valor fijado en la planificación del procedimiento para su evaluación (≥ 90% pacientes alérgicos correctamente identificados). No obstante, nuestros resultados mejoran los reportados en el estudio de Clark5 en el que hasta el 75% de los pacientes no tenían correctamente identificadas las alergias. Estos resultados reflejan la importancia de seguir trabajando en un ciclo de mejora continua, desplegando diferentes estrategias (formación, concienciación) para optimizar la adhesión de los profesionales a este procedimiento.
No se notificó ningún EA grave, la aplicación del protocolo de identificación de pacientes con alergia por parte de los profesionales evitó que dos cuasi-incidentes notificados en CISEM alcanzasen al paciente y le produjesen daño. Teniendo en cuenta la infranotificación de los cuasi-incidentes, consideramos que el impacto del procedimiento en la reducción del riesgo de ocurrencia de un EA grave es probablemente mayor.
Nuestro estudio tiene una serie de limitaciones. No se realizó aleatorización de los sujetos a estudio, sin embargo, dado que se incluyen días festivos y todos los turnos de trabajo no resta validez al mismo. Además, el estudio es ciego para el personal que coloca la pegatina. Se trata de un estudio unicéntrico y los resultados deben extrapolarse con cautela otros servicios de UP.
Actualmente, este protocolo de identificación de alergias ha sido exportado e implantado con éxito de forma transversal en todos los servicios clínicos del hospital.
Son necesarios más estudios para evaluar la utilidad de uno de los dispositivos visuales para la identificación de pacientes con alergia y sería necesario implantar una estandarización del color rojo como señal de alergia a nivel nacional.
ConclusionesEl procedimiento de identificación del paciente con alergia es una barrera de seguridad útil para minimizar el riesgo de que ocurra un EA grave durante la asistencia sanitaria y es fácilmente exportable a otros servicios. Puesto que no se ha alcanzado el objetivo deseado en la evaluación el procedimiento, es necesario seguir trabajando para fomentar la adhesión de los profesionales al protocolo y mejorar la correcta identificación del paciente con alergia.
FinanciaciónEste trabajo no ha recibido ningún tipo de financiación.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.