Las causas de mortalidad a nivel mundial se codifican a partir de la Clasificación Internacional de Enfermedades, que apenas incluye diagnósticos relacionados con errores médicos1. En la actualidad, no existe un sistema unificado de detección y registro de errores médicos y, por ello, cuando nos referimos a mortalidad por errores médicos se trata de estimaciones. En 1999 el informe To err is human estimaba que se producían entre 44.000 y 98.000 muertes anuales por errores médicos en Estados Unidos (EE. UU.)2. A raíz de dicho informe se desarrollaron e implementaron numerosos programas de seguridad del paciente en todo el mundo. Sin embargo, años después, Makary et al. estimaron que en el año 2013 se produjeron 251.454 muertes en EE. UU. debidas a errores médicos, lo que suponía la tercera causa de mortalidad del país3. ¿Realmente ha aumentado la mortalidad por errores médicos? El objetivo de este trabajo es hacer una revisión narrativa crítica del artículo Medical error, the third leading cause of death in the US.
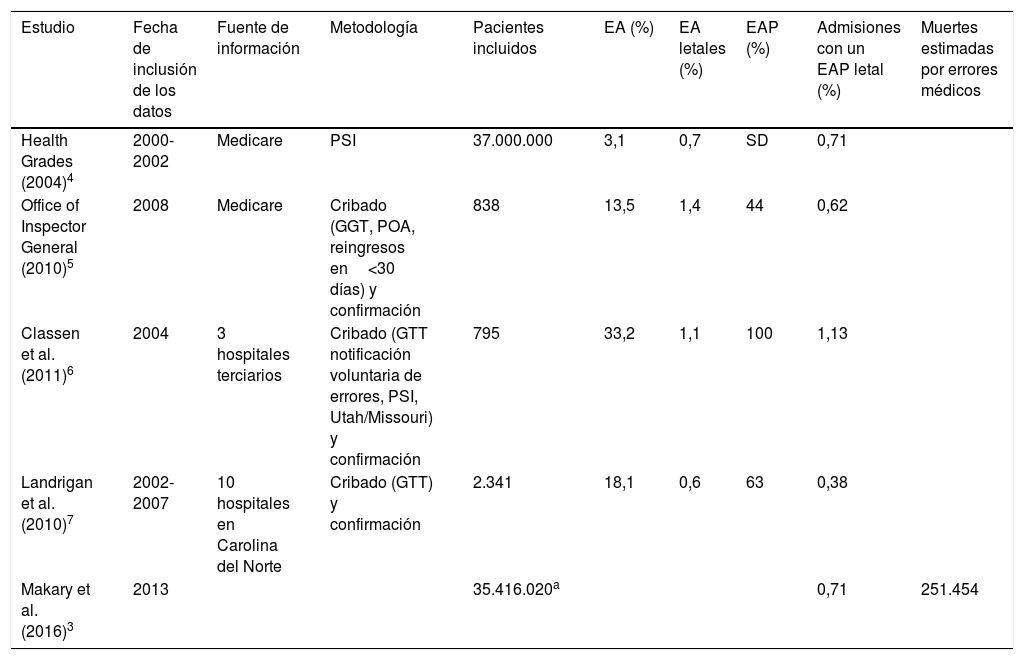
Para realizar dicha estimación los autores parten de 4estudios de cohortes retrospectivas desarrollados entre los años 2000 y 2010 en los que se analizaba la incidencia de eventos adversos (EA) en pacientes hospitalizados4-7. Se define como EA cualquier daño físico inintencionado derivado o agravado por la atención sanitaria, que requiere una monitorización, tratamiento, hospitalización adicional o que contribuye o causa la muerte del paciente, dependiendo de la gravedad de sus consecuencias8. Los estudios detectan EA a partir de la revisión de historias clínicas en 2etapas: una primera de cribado y una segunda de confirmación. Para el cribado emplean diferentes métodos: reingresos a los 30 días del alta hospitalaria, uso de sistemas de notificación voluntaria de incidentes, Patient safety indicators (PSI), Present on admission conditions (POA) y la herramienta Global trigger tool (GTT). Asimismo, diferencian entre EA no prevenibles y EA prevenibles (EAP). Estas herramientas son muy diferentes entre sí, tanto en metodología como en sensibilidad. De entre ellas, la GTT destaca como el método más efectivo, con una detección de entre el 785 y el 90%6 de los EA, mientras que los POA detectaron el 61%, los PSI un 9% y los sistemas de notificación voluntaria de incidentes apenas el 1%. En la tabla 1 se detallan los métodos de cribado utilizados y los resultados de los 4estudios analizados.
Comparativa de los estudios empleados para estimar la mortalidad por errores médicos
| Estudio | Fecha de inclusión de los datos | Fuente de información | Metodología | Pacientes incluidos | EA (%) | EA letales (%) | EAP (%) | Admisiones con un EAP letal (%) | Muertes estimadas por errores médicos |
|---|---|---|---|---|---|---|---|---|---|
| Health Grades (2004)4 | 2000-2002 | Medicare | PSI | 37.000.000 | 3,1 | 0,7 | SD | 0,71 | |
| Office of Inspector General (2010)5 | 2008 | Medicare | Cribado (GGT, POA, reingresos en<30 días) y confirmación | 838 | 13,5 | 1,4 | 44 | 0,62 | |
| Classen et al. (2011)6 | 2004 | 3 hospitales terciarios | Cribado (GTT notificación voluntaria de errores, PSI, Utah/Missouri) y confirmación | 795 | 33,2 | 1,1 | 100 | 1,13 | |
| Landrigan et al. (2010)7 | 2002-2007 | 10 hospitales en Carolina del Norte | Cribado (GTT) y confirmación | 2.341 | 18,1 | 0,6 | 63 | 0,38 | |
| Makary et al. (2016)3 | 2013 | 35.416.020a | 0,71 | 251.454 |
EA: evento adverso; EAP: evento adverso prevenible; GGT: Global trigger tool; POA: Present on admission conditions; PSI: Patient safety indicators; SD: sin datos.
Total de ingresos en hospitales de agudos en el año 2013 en Estados Unidos.
Fuente: Adaptado de Makary et al.3.
A partir de estos datos, Makary et al. estimaron la mortalidad mediante el siguiente procedimiento:
- •
Para cada estudio, se calculó el porcentaje de EAP letales, multiplicando la tasa de EA letales por el porcentaje de EAP, suponiendo que los EAP se distribuyen de forma homogénea entre los que resultan mortales y los que no. Por ejemplo, en el estudio de Landrigan et al., este porcentaje sería 0,6×0,63=0,38.
- •
Se calculó el porcentaje medio de EAP letales a partir de los 4 estudios, sin ponderar por el tamaño muestral de cada estudio: (0,71+0,62+1,13+0,28)/4=0,71.
- •
Se consideró que el concepto EAP letales es equiparable a errores médicos mortales.
- •
Se calculó el número de muertes por errores médicos multiplicando la cifra de ingresos hospitalarios del año 2013 en EE. UU. por el porcentaje medio de EAP letales (35.416.020×0,71=251.454).
Estimar la mortalidad por errores médicos de toda la población estadounidense con base en estos estudios presenta limitaciones. Para empezar, Makary et al. no describen los criterios de selección empleados a la hora de seleccionar dichos trabajos. Además, los estudios emplean metodologías distintas, en poblaciones y periodos de tiempo diferentes, con unos resultados muy dispares. Algunos incluyen hospitales con una alta cultura de seguridad del paciente, lo cual puede influir tanto disminuyendo la incidencia de EA como aumentando su detección. Tampoco existen criterios consensuados para determinar si un EA es o no prevenible; de hecho, cabe destacar que Classen et al. suponen que todos los EA son EAP. Además, en el estudio Health Grades se presupone que, en todo paciente en el que se detecte un indicador PSI, se ha producido un EA, sin comprobarlo. Por estos motivos, difícilmente son equiparables los estudios. Un último aspecto que considerar radica en el uso de la terminología: Makary et al. suponen que los EAP se deben siempre al error, lo cual no es necesariamente así. También es cuestionable el uso del término «médicos», dado el carácter multidisciplinar de los sistemas sanitarios.
A pesar de estas limitaciones, posiblemente la estimación realizada infraestima la magnitud del problema: todos los métodos descritos son retrospectivos y se basan en registros hospitalarios de agudos, lo cual constituye únicamente una parte del sistema sanitario. Además, se focalizan en la detección de errores de comisión, otorgando menos peso a otro tipo de errores, como los de omisión. Asimismo, a pesar de las mejoras en materia de seguridad del paciente, factores como la creciente tecnificación de la sanidad, el aumento de las resistencias bacterianas y el envejecimiento de la población pueden haber incrementado la incidencia de EA9. El artículo de Makary et al. pone, por tanto, de relieve la trascendencia de una problemática que aún está lejos de ser resuelta. De hecho, ni siquiera disponemos de sistemas de vigilancia de EA sensibles y estandarizados, ni tampoco hay consenso acerca de cómo caracterizar si los EA son prevenibles o no. Sin embargo, a pesar de ello, posiblemente en la actualidad, la mejor herramienta de la que se dispone sea la GTT.
La mejora de la seguridad del paciente es una cuestión intrínsecamente ética y debe ser de alta prioridad en cualquier centro sanitario. Se trata de un problema complejo, multifactorial, y, en gran medida, aún desconocido. Las herramientas descritas, a pesar de sus limitaciones, constituyen instrumentos útiles de detección de EA; sin embargo, en la actualidad son poco empleadas. Es necesario implementar sistemas de vigilancia de EA para caracterizar mejor esta problemática y desarrollar intervenciones de mejora de la práctica clínica.
FinanciaciónLas autoras declaran que el presente estudio no ha recibido financiación.
Conflicto de interesesLas autoras declaran no tener ningún conflicto de intereses.