Las precauciones de aislamiento son eficaces para evitar la diseminación de microorganismos multirresistentes (MMR). Su aplicación es compleja y puede incrementar algunos riesgos. El objetivo del estudio es determinar si el aislamiento representa un riesgo para la seguridad del paciente crítico.
Material y métodosEstudio observacional retrospectivo que incluyó pacientes ingresados del 1/3/2013 al 31/03/2015 en una UCI de un hospital universitario que requirieron aislamiento durante más de 48h. La fuente de datos fue la historia clínica electrónica. Como instrumento de valoración se utilizaron los cuestionarios Modular Review Form (MRF1 y MRF2). Se cuantificaron los incidentes relacionados con la seguridad del paciente (IRSP) durante los periodos con y sin aislamiento y se analizó el tipo de IRSP, su gravedad, probabilidad de prevención y relación con la asistencia.
ResultadosSe incluyeron 76 pacientes de los cuales 74 presentaron al menos un IRSP. Se detectaron 798 IRSP (511 durante el aislamiento), 599 fueron incidentes sin daño (ISD) y 199 eventos adversos (EA). Los incidentes más frecuentes estuvieron asociados con la medicación (316) y los cuidados (279). La mayoría fueron moderada o altamente evitables. La densidad de incidencia durante los periodos con y sin aislamiento fue de 27,3 (DE 33,8) y 29 (DE 39,6) IRSP por cada 100 pacientes-día, respectivamente.
ConclusionesLos IRSP en UCI son frecuentes, siendo la mayoría evitables. La aplicación de precauciones de aislamiento no modifica el riesgo de padecer IRSP. Mejorar la cultura de seguridad sigue siendo una estrategia preventiva necesaria.
Isolation precautions are an effective measure to prevent the spread of multi-resistant microorganisms (MMR). However, its implementation is complex and can increase some risks to the patient. The aim of this study is to determine whether the implementation of isolation precautions increase the risk of patient safety incidents (PSI) in critically ill patients.
Material and methodsA retrospective observational study was conducted involving patients admitted to the ICU of a University Hospital, and that required isolation for more than 48h. Period of study: two years (from 2013/03/01 to 2015/03/31). Data source was the electronic medical record. The tools for evaluation were the Modular Review Form questionnaires (MRF1 and MRF2). An analysis was made of PSI and adverse events (AEs) during periods with and without isolation precautions, including the PSI type, severity, and preventability.
ResultsThe study included a total of 76 patients, 74 of whom had at least one PSI. A total of 798 PSI were detected (511 during isolation period), 599 were a No harm incident (NHI) and 199 were adverse AEs. The most frequent PSIs were associated with medication (316) and patient health care (279). Most of them were moderately or highly preventable. The incidence of PSI during periods with and without isolation was 27.3 (SD 33.8) and 29 (39.6) per 100 patient-days, respectively.
ConclusionsPSIs in ICU are frequent, and the most of them are preventable. The adoption of isolation precautions does not constitute a risk factor for PSI. Improving patient safety culture is essential for an adequate prevention strategy.
El uso generalizado e indiscriminado de antimicrobianos ha contribuido a incrementar la incidencia de infecciones asociadas a la atención sanitaria provocadas por microorganismos multirresistentes (MMR)1,2. Una de las principales medidas de control de estas infecciones en la atención sanitaria es la aplicación de precauciones de aislamiento de pacientes. Estas medidas se usan para interrumpir o reducir el riesgo de transmisión de patógenos, y son recomendadas, desde hace años, por los principales organismos de control de infecciones3-6.
Por la gravedad de los pacientes atendidos y el grado de instrumentalización invasiva que requiere su cuidado, las Unidades de Cuidados Intensivos (UCI) son ámbitos hospitalarios con un elevado riesgo de incidentes relacionados con la seguridad del paciente (IRSP) y eventos adversos (EA)7-12 y de modo particular de infecciones relacionadas con la asistencia sanitaria (IRAS)13-17.
Las distintas Sociedades de Medicina Intensiva han desarrollado múltiples proyectos con la finalidad de minimizar este problema. Iniciativas destacadas en este sentido han sido en España los proyectos Neumonía Zero15 y Bacteriemia Zero16. Estos han contribuido a promover la cultura de la seguridad del paciente y a una gestión proactiva del riesgo en las UCI. En esta misma línea se desarrolla actualmente el proyecto Resistencia Zero17 con la finalidad de controlar el problema de IRAS por MMR en este ámbito, lo que condiciona un aumento del número de pacientes que requieren aplicación de medidas de aislamiento.
El aislamiento comporta una serie de acciones proactivas, como el uso de guantes, batas y mascarilla (barreras físicas), limitar la circulación del paciente y reducir el número de visitas18. A pesar de su aparente factibilidad, sencillez e inocuidad, estas medidas pueden suponer un estímulo disuasorio a la hora de interactuar y cuidar al paciente aislado, ya que a la mayor carga de trabajo y falta de motivación para utilizar las barreras físicas puede añadirse el temor al contagio y la falta de formación y entrenamiento.
Se han descrito problemas de seguridad en los pacientes aislados, como el impacto negativo en su bienestar psicológico, o el empleo de menos tiempo en el cuidado de los pacientes, más registros clínicos incompletos o más días sin anotaciones en la evolución. Algunos estudios señalan que el paciente aislado tiene el doble de riesgo de padecer EA que el no aislado18-20.
El objetivo de este estudio es evaluar si la aplicación de medidas de aislamiento en pacientes con infección o colonización por MMR modifica el riesgo de padecer IRSP y EA.
Material y métodosÁmbito y diseño del estudio. Estudio de cohortes retrospectivo realizado en la Unidad de Medicina Intensiva del Hospital Clínico Universitario Lozano Blesa de Zaragoza.
Criterios de inclusión. Pacientes mayores de 18 años ingresados en cualquiera de las 34 camas de la UCI desde el 1 de marzo de 2013 al 31 de marzo de 2015 a quienes se aplicaron, a lo largo de su estancia, precauciones de aislamiento durante más de 48h por haberse aislado durante su ingreso un MMR. En este grupo se cuantificó la aparición de IRSP incluyendo tanto los incidentes sin daño (ISD) como los EA acontecidos en cualquier momento de la estancia en UCI. Posteriormente se comparó la frecuencia de ISD, IRSP y EA y los factores asociados en los periodos con y sin aislamiento.
Fuente de datos. Revisión de la historia clínica electrónica (HCE) mediante el sistema ICIP (Intellivue Clinical Information Portfolio®), donde se encuentran disponibles todos los datos clínicos, analíticos y radiológicos del paciente durante su estancia en la UCI.
Instrumentos. Para valorar la existencia de IRSP y EA se utilizaron dos cuestionarios previamente validados y utilizados en otros estudios: el Modular Review Form (MRF1) como guía de cribado y el Modular Review Form 2 (MRF2) como cuestionario de confirmación21.
Variable exposición. Haber requerido precauciones de aislamiento con una duración superior a 48h por estar colonizado o infectado por un MMR.
Otras variables estudiadas fueron: edad, sexo, duración de la estancia, días en aislamiento, gravedad estimada mediante escala APACHE II, pronóstico estimado mediante el índice de Charlson, diagnóstico principal según la clasificación CIE-10, tipo de pacientes según la clasificación del estudio SYREC (médico, quirúrgico, coronario, politraumatizado, séptico y respiratorio), factores de riesgo extrínsecos, incluyendo todo tipo de instrumentalización, y factores de riesgo intrínsecos o comorbilidades indicadas en el MRF121.
De acuerdo con la Clasificación Internacional de Seguridad del Paciente y con otros estudios recientes21-23, se consideró IRSP todo aquel evento o circunstancia que ocasionó o podría haber ocasionado un daño innecesario a un paciente, ISD aquel que no llegó a causar daño, y EA cualquier incidente que produjo daño a un paciente.
De cada incidente se recogió la naturaleza, gravedad, relación con la asistencia y evitabilidad, en función de los criterios indicados en el cuestionario MRF2.
Un solo evaluador, previamente entrenado y con experiencia clínica, efectuó todas las revisiones de casos.
Análisis estadístico. Se llevó a cabo un análisis descriptivo estimando la densidad de incidencia de la variable de resultados (casos por cada 100 días de estancia). La descripción de variables cuantitativas se realizó por medio de la media y la desviación estándar. En el caso de variables cualitativas se valoró la distribución de frecuencias mediante un análisis bivariante (test χ2), utilizando los test t de Student y U de Mann-Whitney.
Este trabajo fue aprobado previamente por el Comité de Ética de Investigación Clínica de Aragón.
ResultadosSe estudiaron 76 pacientes que en algún momento habían sido aislados por estar infectados o colonizados por un MMR, los cuales generaron en total 2.863 estancias (37,7 días de estancia media). El 65% de los días de estancia (1.872) trascurrieron bajo precauciones de aislamiento y el 35% (991) sin esas medidas; 19 pacientes permanecieron aislados durante toda su estancia en UCI.
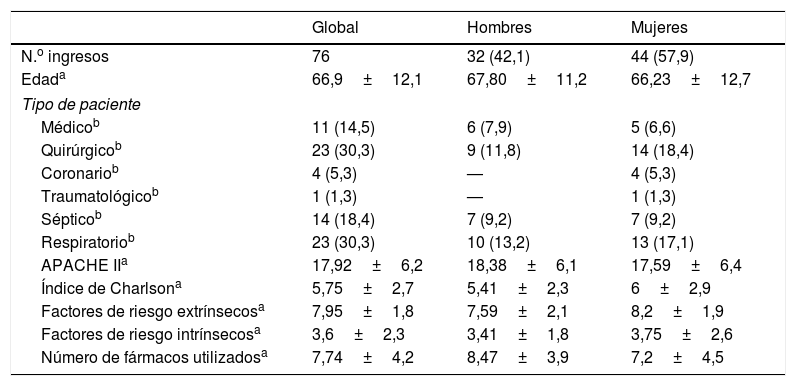
La puntuación media de los pacientes en la escala APACHE fue de 17,9 (DE 6,2). Otras características clínicas de los pacientes se describen en la tabla 1.
Características de la muestra estudiada por sexo, tipo de paciente y variables analizadas
| Global | Hombres | Mujeres | |
|---|---|---|---|
| N.o ingresos | 76 | 32 (42,1) | 44 (57,9) |
| Edada | 66,9±12,1 | 67,80±11,2 | 66,23±12,7 |
| Tipo de paciente | |||
| Médicob | 11 (14,5) | 6 (7,9) | 5 (6,6) |
| Quirúrgicob | 23 (30,3) | 9 (11,8) | 14 (18,4) |
| Coronariob | 4 (5,3) | — | 4 (5,3) |
| Traumatológicob | 1 (1,3) | — | 1 (1,3) |
| Sépticob | 14 (18,4) | 7 (9,2) | 7 (9,2) |
| Respiratoriob | 23 (30,3) | 10 (13,2) | 13 (17,1) |
| APACHE IIa | 17,92±6,2 | 18,38±6,1 | 17,59±6,4 |
| Índice de Charlsona | 5,75±2,7 | 5,41±2,3 | 6±2,9 |
| Factores de riesgo extrínsecosa | 7,95±1,8 | 7,59±2,1 | 8,2±1,9 |
| Factores de riesgo intrínsecosa | 3,6±2,3 | 3,41±1,8 | 3,75±2,6 |
| Número de fármacos utilizadosa | 7,74±4,2 | 8,47±3,9 | 7,2±4,5 |
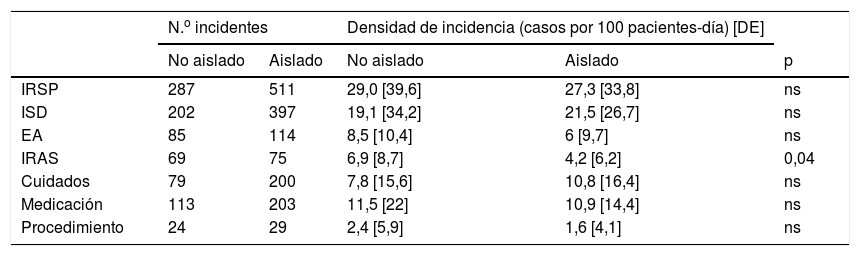
Se detectaron 798 IRSP. De ellos, 511 (64%) ocurrieron durante el periodo de aislamiento y 287 en los días sin aislamiento. La densidad de incidencia de IRSP no fue superior durante el periodo con precauciones de aislamiento (29,0 casos por cada 100 estancias en no aislados vs. 27,3 por 100 en los aislados) (tabla 2).
Distribución de frecuencias y riesgo de presentar incidentes relacionados con la seguridad del paciente durante los periodos con y sin aislamiento
| N.o incidentes | Densidad de incidencia (casos por 100 pacientes-día) [DE] | ||||
|---|---|---|---|---|---|
| No aislado | Aislado | No aislado | Aislado | p | |
| IRSP | 287 | 511 | 29,0 [39,6] | 27,3 [33,8] | ns |
| ISD | 202 | 397 | 19,1 [34,2] | 21,5 [26,7] | ns |
| EA | 85 | 114 | 8,5 [10,4] | 6 [9,7] | ns |
| IRAS | 69 | 75 | 6,9 [8,7] | 4,2 [6,2] | 0,04 |
| Cuidados | 79 | 200 | 7,8 [15,6] | 10,8 [16,4] | ns |
| Medicación | 113 | 203 | 11,5 [22] | 10,9 [14,4] | ns |
| Procedimiento | 24 | 29 | 2,4 [5,9] | 1,6 [4,1] | ns |
DE: desviación estándar; EA: eventos adversos; IRAS: infecciones relacionadas con la asistencia sanitaria; IRSP: incidentes relacionados con la seguridad del paciente; ISD: incidentes sin daño; ns: no significativo; p: nivel de significación.
Los IRSP más frecuentes en ambos periodos fueron los relacionados con la medicación (316, el 39,5%) y los asociados con los cuidados (279, el 35%). En total, 144 de los IRSP fueron IRAS, con una densidad de incidencia significativamente superior en los periodos de no aislamiento (tabla 2). El tipo de IRAS más frecuente fue la neumonía asociada a ventilación mecánica (46%).
El 90% de los incidentes (717) presentaron una moderada o alta posibilidad de prevención, sin que hubiera diferencias significativas entre ambos periodos analizados.
El 75% de los casos fueron clasificados como ISD, incluyendo en esta categoría incidentes relacionados con medicación, vía aérea y ventilación mecánica, accesos vasculares, sondas y drenajes, aparatos y pruebas diagnósticas. El 25% de los IRSP fueron EA por IRAS, errores diagnósticos y casos asociados con procedimientos y técnicas quirúrgicas.
El 97,4% de los pacientes presentaron al menos un IRSP y el 88,2% presentaron más de un IRSP.
DiscusiónNuestro estudio presenta resultados similares a otros publicados sobre seguridad del paciente crítico6-11. Las cifras de 28 casos de IRSP por cada 100 días de estancia, y que prácticamente el 100% de los pacientes tuvieran algún IRSP a lo largo de su estancia en la UCI, indican que la atención intensiva sigue siendo un ámbito asistencial de riesgo elevado.
En nuestro estudio, los pacientes críticos aislados tienen un elevado número de incidentes, estancias prolongadas y una gravedad superiores a las registradas en el proyecto ENVIN-HELICS 201524.
El estudio SYREC12 sobre EA en cuidados intensivos, realizado en 2007 en 79 UCI de hospitales españoles, registró también una elevada incidencia de ISRP por cada 100 estancias (estimada en 144 casos) en el grupo de hospitales de más 500 camas. En cualquier caso, las diferencias metodológicas (el SYREC realizó un estudio prospectivo durante 24h) no permiten comparar stricto sensu los resultados.
No hemos encontrado diferencias de riesgos para los pacientes por el hecho de estar aislados o no debido a infecciones o colonizaciones por MMR, como tampoco las encontramos en un estudio previo exploratorio sobre pacientes aislados por gripe25.
Los resultados publicados hasta ahora sobre este tema han mostrado resultados contrapuestos entre trabajos26-28 en los que el aislamiento sí se asoció a más errores relacionados con la medicación, neumonías, caídas o úlceras por presión, y otros en que no se encontraron esas diferencias29.
Aunque la mayor parte de los incidentes en nuestro trabajo son ISD, su frecuencia muestra un elevado número de oportunidades de mejora. A pesar de que la UCI es un entorno de máxima vigilancia, también lo es de máxima intervención6,7,30,31. Los factores de tecnología, de personal experto, o de la intensidad de la atención, pueden llevar asociados también otros como los factores humanos observados en muchos problemas de seguridad (el exceso de confianza en la tecnología y en las personas, la jerarquía mal entendida, la sobrecarga de trabajo, los sesgos cognitivos, etc.)8-11.
Un aspecto a destacar del estudio viene dado por la metodología, ya que en muchos casos el mismo paciente fue a la vez expuesto y no expuesto a la variable explicativa (el aislamiento), lo cual no ha permitido analizar si las características clínicas de los pacientes se comportan como factores explicativos.
Si bien fue un solo evaluador, previamente entrenado y con experiencia clínica, quien efectuó todas las revisiones de casos, entre las limitaciones del estudio debemos destacar el hecho de analizar únicamente el periodo de hospitalización en UCI, lo que ha podido subestimar la frecuencia de IRSP y particularmente de EA que aparecen una vez el paciente es trasladado a hospitalización general. Así mismo, debe considerarse la posible pérdida de información producida por la revisión retrospectiva de los casos, basada únicamente en el contenido de la HCE y particularmente para los ISD que no quedan reflejados en la historia clínica.
Además de la repercusión emocional que tiene para el paciente y sus familiares la implementación de medidas de aislamiento, es indudable que el adecuado cumplimiento de las mismas supone una mayor carga de trabajo para los profesionales.
A pesar de ello, en función de los resultados de nuestro estudio, podemos concluir que el paciente que requiere medidas de aislamiento es un paciente con mayor vulnerabilidad, lo que no debería implicar un mayor riesgo si los medios humanos, recursos materiales y estructura física de las UCI son adecuadas y se promueve una cultura proactiva de seguridad entre los profesionales del paciente crítico.
FinanciaciónEl presente estudio forma parte de los desarrollados en el marco del PI13/02161 financiado por el Instituto de Salud Carlos III y por el Fondo de Desarrollo Regional (FEDER) «Una manera de hacer Europa» (Efecto de las precauciones de aislamiento sobre la seguridad del paciente hospitalizado y valoración de la idoneidad del paciente como fuente para la identificación de incidentes y eventos adversos).
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.