La hidatidosis es una zoonosis causada por la larva del cestodo Echinococcus granulosus. La afectación cerebral en el ser humano es inusual, solo en el 1-2% de los casos se observa compromiso encefálico. Este cuadro se presenta fundamentalmente en población pediátrica y se caracteriza por la presencia de quistes únicos y uniloculares. A continuación, se presenta el caso de una paciente de 29 años que acude a urgencias por una cefalea invalidante de varias semanas de evolución. El estudio cerebral mediante imagen, revela la presencia de una masa de origen desconocido, siendo el diagnóstico final de quiste hidatídico bilobulado. A propósito de este caso, se revisarán los aspectos clínico-epidemiológicos, los diagnósticos y los tratamientos de la hidatidosis cerebral.
Echinococcosis is a zoonosis caused by the larval form of the cestode Echinococcus granulosus. The cerebral affectation in the human is uncommon; only in 1–2% cases is observed encephalic involvement. This condition occurs mainly in the pediatric population and it is characterized by the presence of single and unilocular cysts. We report a case of a 29-year-old patient who came to the emergency department with a disabling headache of several weeks of evolution. In the brain imaging study a mass of unknown origin was visualized, finally it turned out to be a bilobed hydatid cyst. Regarding this case, the clinic-epidemiological, diagnostics and treatments aspects of cerebral hydatid disease will be reviewed.
La hidatidosis o equinococosis quística es una zoonosis causada por el estadio larvario del parásito Echinococcus granulosus (E. granulosus), del cual se han identificado 10 genotipos diferentes. Otras especies clínicamente relevantes son: Echinococcus multilocularis (E. multilocularis), agente causal de la equinococosis alveolar, y Echinococcus vogeli y Echinococcus oligarthrus, agentes causales de la equinococosis neotropical poliquística y uniquística, respectivamente1. Su hospedador definitivo son los perros y otros cánidos salvajes, y como hospedador intermediario predomina el ganado ovino; el ser humano actúa como intermediario accidental2. En el hombre, los órganos afectados con mayor frecuencia son el hígado y el pulmón, únicamente en el 1-2% existe afectación encefálica3.
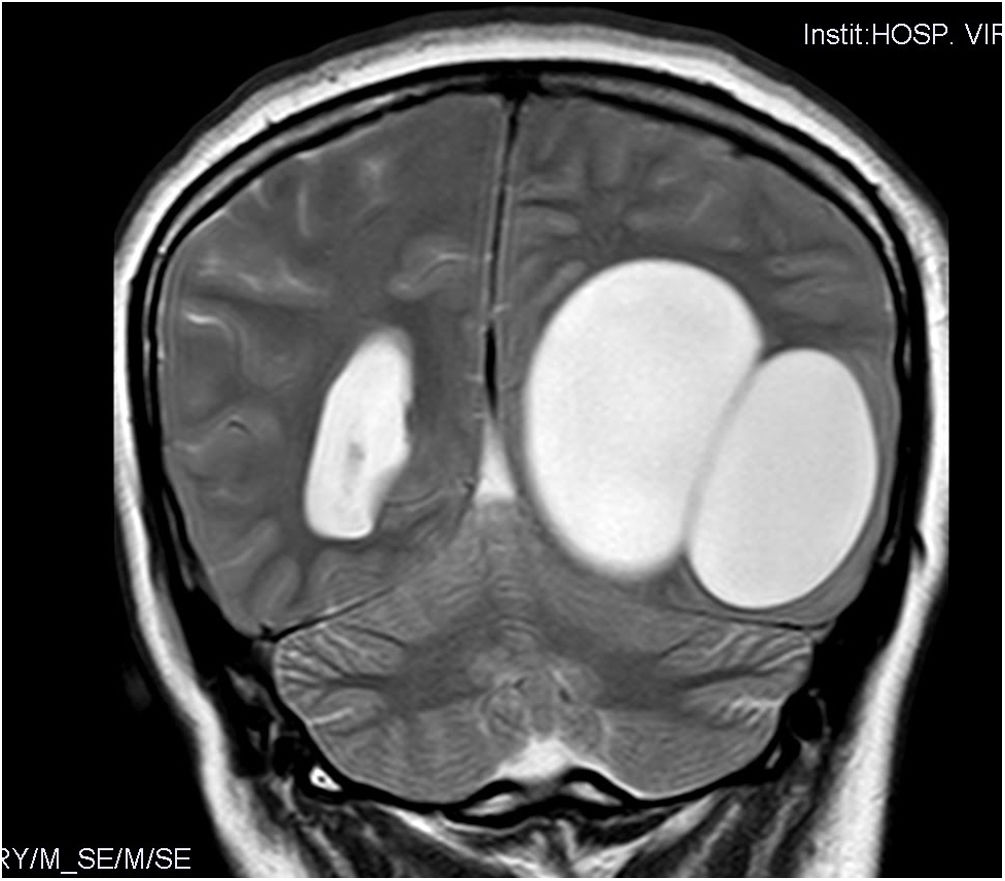
Caso clínicoMujer de 29 años procedente de Europa del Este (Rumanía), que acude al Servicio de Urgencias con un cuadro de cefalea intensa occipital izquierda, irradiada a la nuca, de varias semanas de evolución. Refiere una intensificación de la misma durante la última semana hasta hacerse invalidante, acompañada con vómitos. En la anamnesis dirigida describe pérdida de visión progresiva de 4meses de duración, detectándose en la exploración física una hemianopsia homónima derecha. Se le realizó un estudio de neuroimagen mediante tomografía computarizada (TC), observándose una gran estructura quística de localización temporo-occipital izquierda (fig. 1).
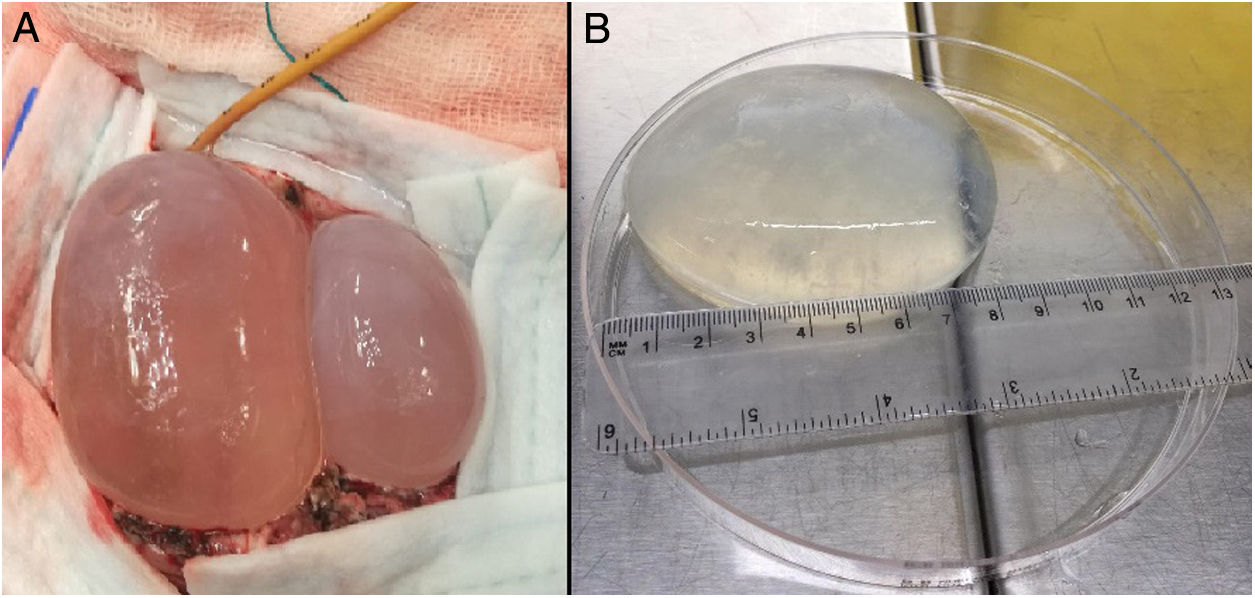
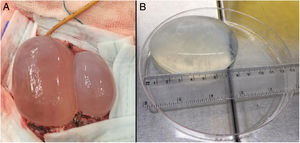
Durante su estancia en el hospital se completó el estudio de imagen con una resonancia magnética (RM), donde se observó una lesión quística polilobulada parietooccipital izquierda sin edema alrededor. Posteriormente, se objetiva otra masa a nivel del mediastino. Ante la sospecha diagnóstica de hidatidosis se le realizó una serología de anticuerpos frente a E. granulosus mediante hemaglutinación indirecta, cuyo resultado fue negativo. La paciente fue intervenida extirpándose 2quistes cerebrales. La técnica de exéresis se llevó a cabo mediante la realización de una cortectomía lineal craneal al límite superior de los quistes y, posterior resección de la banda de parénquima cerebral malácico que cubría el polo posterior de los mismos, consiguiendo de esta manera la exposición de ambos. El siguiente paso fue la disección de ambos quistes de las adherencias de su cara profunda al cerebro. Para ello se utilizó la «técnica de Dowling», consistente en la inserción de un catéter en el plano virtual entre el cerebro y el quiste, para una vez ubicado realizar la inyección progresiva de suero fisiológico por el catéter y así conseguir la separación paulatina del quiste (fig. 2). Mediante esta técnica se pudo resecar ambos quistes sin la rotura de ninguno. Uno de ellos se envió al laboratorio de Parasitología para un diagnóstico de certeza (fig. 2).
A) Disección de quistes hidatídicos mediante técnica de Dowling (obsérvese el catéter en la parte superior de la imagen, el cual está ubicado en el plano profundo entre el quiste medial y el cerebro) B) Aspecto macroscópico del quiste hidatídico cerebral de mayor tamaño. Medidas: 8,5cm de longitud y 110ml de volumen.
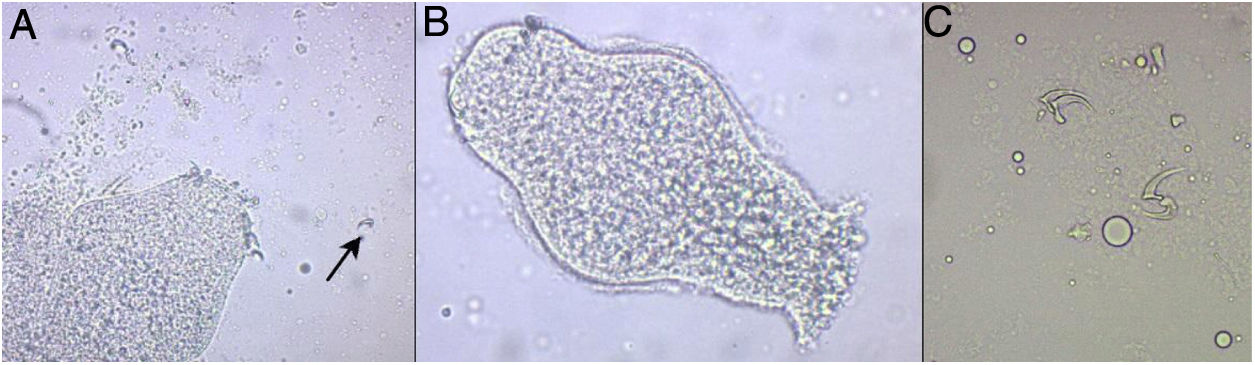
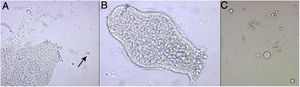
Mediante punción del quiste, se extrajo parte del contenido líquido para su estudio al microscopio en una visión directa, observándose protoescólices con ganchos y ventosas, confirmando así el diagnóstico de hidatidosis cerebral por E. granulosus (fig. 3).
Estudio microscópico del contenido del quiste hidatídico. A) Protoescólice de Echinococcus granulosus (E. granulosus), donde se observan ganchos (señalado con la flecha) (20×) B) Protoescólice evaginado de E. granulosus de 220μm, donde se intuye la corona de ganchos y las ventosas (20×) C) Detalle de los ganchos ampliados (40×).
Tras confirmar el diagnóstico, después de la cirugía, se instauró tratamiento con albendazol 400mg cada 12 h durante 3 meses y dexametasona 1mg cada 4 h durante 3 días. La paciente evolucionó favorablemente, siendo dada de alta al mes; una semana después la paciente reingresa para la extracción del quiste a nivel de mediastino, la cual se lleva a cabo sin complicaciones por esternotomía media. En el contexto del quiste cerebral, dicha lesión fue diagnosticada como hidatídica mediante imágenes. En las posteriores citas a lo largo del sucesivo año, las lesiones quísticas (cerebral y mediastínica) se resolvieron sin recidivas visibles.
DiscusiónLa hidatidosis o equinococosis quística es una enfermedad parasitaria que se desarrolla en el hombre a raíz de la infección accidental causada por la larva del cestodo E. granulosus2. La hidatidosis tiene una distribución universal, con mayor prevalencia en climas templados, siendo la prevalencia en Rumanía, país de origen de la paciente, del 0,41% según los datos obtenidos del proyecto HERACLES. Dicho proyecto tiene como objetivo dar visibilidad a la magnitud real de esta enfermedad y evitar así su infradiagnóstico en regiones de alta prevalencia4. En 2019, la Unión Europea notificó una tasa de 0,18 casos/100.000 habitantes, de los cuales el 73,5% correspondía a E. granulosus5. En España es una enfermedad de declaración obligatoria, así los datos recopilados por la Red Nacional de Vigilancia Epidemiológica entre 1985 y 2018, muestran una disminución progresiva de la incidencia debido a los programas de control y erradicación de la enfermedad, reduciéndose de 2,52 casos/100.000 habitantes hasta 0,15 casos/100.000 habitantes6. Actualmente, existe una vacuna para el ganado basada en el antígeno recombinante EG95, que parece aportar un elevado grado de protección7,8.
El ciclo biológico ocurre entre el perro u otros cánidos, que actúan como hospedador definitivo, y el hospedador intermediario, entre los que se encuentran el ganado ovino, vacuno y caprino, entre otros. Esta infección en el ser humano se produce mediante la ingesta de agua o alimentos contaminados con huevos del cestodo. En España, la transmisión ocurre principalmente entre el perro, el ganado ovino y el hombre. Una vez ingeridos, el huevo eclosiona liberando la oncosfera, que es un estado larvario del cestodo. Dicha larva atraviesa el intestino hasta alcanzar los vasos sanguíneos estableciéndose en cualquier órgano o tejido y desarrollando el quiste hidatídico1,8. Estructuralmente está compuesto por diferentes capas; del exterior al interior, nos encontramos con el periquiste, la capa laminada y la capa germinal, donde se producen las vesículas hijas2. Los órganos más frecuentemente afectados son el hígado (59-75%) y el pulmón (8-43%); únicamente en el 1-2% de los casos se observa compromiso encefálico3. La localización más común, dentro de la hidatidosis cerebral, son los hemisferios (90-95%). Se ha calculado que la velocidad de crecimiento de los quistes cerebrales supera a los hepáticos en proporción 3:1; dicha diferencia está facilitada por encontrarse rodeado por un órgano compresible9. La hidatidosis cerebral se ha descrito mayoritariamente en población pediátrica (50-75%), caracterizándose por la presencia de quistes únicos y, por lo general, uniloculares3. Sin embargo, este caso se presenta como una lesión multilobulada de localización múltiple en un paciente adulto. La diseminación multifocal se puede atribuir a la formación de fístulas por roturas espontáneas o iatrogénicas, lo cual da lugar a quistes secundarios9,10.
Generalmente, los huéspedes permanecen asintomáticos durante años hasta la aparición de complicaciones. Los síntomas manifestados varían según la localización, siendo los más habituales las cefaleas y los vómitos (87%), y la hemiparesia (30%). Otros menos frecuentes son trastornos visuales, ataxia cerebelosa, afasia y convulsiones11. También puede producirse afectación de los órganos adyacentes debido a la comprensión mecánica y en el caso de rotura puede desencadenar la aparición de fiebre, eosinofilia, urticaria, diseminación y, como presentación más grave, shock anafiláctico (1-7,5%)10.
El diagnóstico de la hidatidosis humana se basa en criterios clínicos-epidemiológicos, técnicas de imagen y estudios microbiológicos2. Aun teniendo una distribución universal, hay zonas geográficas establecidas como endémicas, en cuyo caso, en pacientes procedentes de Asia central, del norte y este de África, Australia, América del Sur y la cuenca mediterránea europea se refuerza la necesidad de mantener una sospecha elevada12. Los quistes porencefálicos y aracnoides, los tumores y otros quistes de origen infeccioso (abscesos, neurocisticercosis) son afectaciones susceptibles de ser confundidas con los quistes hidatídicos, en consecuencia, es importante realizar un buen diagnóstico diferencial. Los quistes porencefálicos y aracnoides no tienen forma esférica y no se encuentran rodeados completamente de material cerebral. Los quistes tumorales presentan tejido blando, el cual se ve realzado con el contraste. Y, por último, en otros quistes de causa infecciosa, como en el caso de abscesos producidos por bacterias como Streptococcus pyogenes, aparecería edema cerebral y lesiones satélites. No obstante, existen ocasiones donde diferenciar de manera preoperatoria es realmente complicado, como es el caso de la neurocisticercosis9,11,13,14.
El estudio de imagen se compone de TC y RM, como las principales técnicas utilizadas en la afectación cerebral. También existe la posibilidad de realizar una radiografía convencional, aunque con esta técnica solo se podrá detectar la presencia de quistes calcificados, que aparecen aproximadamente en el 1% de los casos15. En el examen por TC y RM, los quistes presentan clásicamente una apariencia esférica, ocasionalmente ovoide, con una pared clara, blanda y elástica, y en su interior se aprecia un líquido cuya densidad se asemeja a la del líquido cefalorraquídeo. Se caracterizan, además, por no presentar realce tras la inyección de contraste ni asociarse con edema perifocal9,15. La Organización Mundial de la Salud establece una clasificación, donde ordena el estadio del quiste en función de su actividad y así ayudar a la elección de la estrategia terapéutica y seguimiento; esta clasificación se utiliza sobre todo en casos de hidatidosis hepática, donde el diagnóstico puede realizarse mediante ecografía abdominal2.
Dentro de los estudios de diagnóstico microbiológico, la microscopia proporciona la confirmación del agente etiológico. La visualización del líquido hidatídico permite la observación de vesículas prolígeras, protoescólices y ganchos16. Sin embargo, su obtención conlleva un elevado riesgo de extravasación y el consiguiente riesgo de anafilaxia si no se extrae una vez retirado el quiste, por tanto, su adquisición directa queda restringida a casos concretos17. Adicionalmente, se dispone de ensayos de inmunodiagnóstico, los cuales no solo apoyan la resolución del diagnóstico, sino que pueden ser utilizados en el seguimiento postratamiento18. Entre las técnicas presentes en el mercado actual destacan los enzimoinmunoanálisiss (ELISA), la hemaglutinación indirecta, la aglutinación en látex y el inmunoblot; también hay disponibles técnicas basadas en la inmunocromatografía, inmunofluorescencia e inmunoelectroforesis (arco 5 de doble difusión). La fuente de obtención de antígenos ha sido tradicionalmente el líquido hidatídico, pero el uso de esta mezcla compleja de proteínas derivadas del parásito muestra una especificidad y una sensibilidad limitadas. Actualmente, las proteínas recombinantes o péptidos sintéticos de antígenos derivados del líquido hidatídico, en particular las lipoproteínas Ag B y Ag 5, son utilizados en múltiples test comercializados debido a su elevada inmunogenicidad7,18. Otros antígenos a estudio con potencial serodiagnóstico son los obtenidos a partir de extractos somáticos o productos de excreción-secreción de protoescólex y adultos19. Todas estas pruebas serológicas tienen una sensibilidad y una especificidad muy variable, ya que dependen sobre todo del origen, la pureza y la calidad del extracto antigénico utilizado, del órgano afectado, del número de quistes y de la etapa evolutiva de la enfermedad2,20. En el caso específico del quiste cerebral la respuesta de anticuerpos es baja o nula, siendo positiva en menos del 10% de los casos11. Sin embargo, en otras afectaciones, como la hepática y la pulmonar, la sensibilidad puede llegar a aumentar hasta el 100%, según algunos estudios7,18. Es importante descartar posibles falsos positivos por reacciones cruzadas con otros helmintos, como E. multilocularis o Taenia solium, en algunos tipos de cáncer y en presencia de cirrosis hepática2,7. En la actualidad, son escasas las publicaciones donde se examinen la sensibilidad y la especificidad de las diferentes técnicas serológicas presentes en el mercado frente a sueros procedentes, específicamente, de pacientes con hidatidosis cerebral debido a su baja reactividad. Con respecto a la detección mediante técnicas de biología molecular, como la reacción en cadena de la polimerasa, su uso queda relegado a laboratorios de investigación o algunos centros de tercer nivel. Su aplicabilidad es, en mayor medida, la caracterización molecular de los genotipos16.
El tratamiento se basa en la cirugía, la técnica de drenaje PAIR (punción, aspiración, inyección y reaspiración) o la quimioterapia con benzimidazólicos (albendazol, mebendazol); según la situación clínica y el estadio de los quistes se optará por la opción más beneficiosa21. En el caso del quiste cerebral, la primera opción terapéutica es la cirugía con la retirada intacta del mismo, mediante la técnica de Dowling, seguida de un tratamiento con fármacos antihelmínticos; dicha combinación ha demostrado ser efectiva, aunque también existe la posibilidad de su administración previa a la operación cuando el agente etiológico es conocido. El albendazol es el benzimidazólico más usado debido a su mayor absorción y biodisponibilidad, con una dosificación de 10mg/kg/día, mínimo durante un mes15,21. En aquellas operaciones donde se produzca la rotura del quiste, el procedimiento a realizar será la aspiración rápida del contenido quístico y el lavado del lecho quirúrgico con solución salina hipertónica. La tasa de mortalidad poscirugía se encuentra entre el 10 y el 12%13. La técnica de drenaje queda relegada a quistes inoperables o en recidivas no respondedoras; esta consiste en la punción y la aspiración del contenido interno, para posteriormente, inyectar suero salino hipertónico asociado a etanol 95% y proceder a la reaspiración del mismo. Como agente escolicida se pueden utilizar otras combinaciones21.
La hidatidosis cerebral es un cuadro grave poco común, siendo conveniente su consideración ante la presencia de lesiones quísticas cerebrales compatibles. Actualmente, las técnicas de imagen junto con las pruebas microbiológicas comparten un papel fundamental en la orientación del diagnóstico, siendo la microscopia herramienta crucial para obtener la confirmación etiológica, sobre todo en el caso de afectación cerebral.
Conflicto de interesesLos autores declaran no tener conflicto de interés.