Estimar la epidemiología (incidencia y prevalencia) de la neuropatía óptica de Leber (NOHL) en la comunidad autónoma de Madrid (CM).
Material y métodosLos neuroftalmólogos que trabajan en los hospitales públicos de la CAM fueron entrevistados telefónicamente. Se les preguntó por el número de pacientes con NOHL que habían diagnosticados durante el tiempo que han sido responsables de la consulta de neuroftalmología de ese hospital público. El tiempo trabajado y la población atendida por el hospital se utilizaron para calcular el número de habitantes-años en seguimiento por cada centro durante el periodo correspondiente y estimar la incidencia en cada área. La prevalencia estimada a partir de la incidencia (PEI) se calculó considerando que un paciente con NOHL vive unos 40 años con la enfermedad. Se registró la información básica de cada caso cuando estaba disponible (sexo, fecha de nacimiento, mutación, fecha de la pérdida visual) para evitar duplicaciones.
ResultadosNuestro trabajo estima una incidencia global de 2,34 casos por cada 10.000.000 habitantes-año y una PEI de 1 caso por cada 106.682 habitantes. Esta prevalencia es inferior a la referida por otros estudios.
ConclusiónEste trabajo constituye la primera aproximación a la epidemiología de esta enfermedad en España. La prevalencia estimada de la NOHL en la CM es probablemente inferior a la reportada en la literatura en otras regiones. La prevalencia y la incidencia fueron homogéneamente bajas en las 26 áreas estudiadas.
To estimate the epidemiology of Leber's optic neuropathy (NOHL) in the Region of Madrid.
Material and methodsThe neuro-ophthalmologists who work at public hospitals of the CAM were interviewed by telephone. They were asked about the number of patients with NOHL that they had diagnosed during the time that they had been responsible for the neuro-ophthalmology department of that public hospital. The time worked and the population attended by the hospital were used to calculate the number of patient-years in follow-up by each center during the corresponding period. The basic information of each case (date of birth, mutation, and date of visual loss) was registered to avoid duplications.
ResultsOur work estimates a global incidence of 2.34 cases for 10,000,000 inhabitants-year and a prevalence estimated from incidence of one case for each 106,682 inhabitants. This prevalence was very similar in all the studied areas and considerably lower than that reported by other studies.
ConclusionThis work constitutes the first approach to the epidemiology of this disease in Spain. The prevalence of NOHL in the region of Madrid is probably lower than that reported in the literature in other regions. The prevalence and the incidence were homogeneously low in the 26 studied areas.
Las estimaciones acerca de la prevalencia de la neuropatía óptica hereditaria de Leber (NOHL) se basan en estudios realizados fundamentalmente en países nórdicos1,2. Se han publicado estudios epidemiológicos realizados en Italia, Inglaterra, Holanda, Finlandia, Dinamarca1-5, en el sur de Europa6 y en Japón7-8, pero, hasta la fecha, ningún trabajo ha evaluado epidemiológicamente esta patología en España. Un metaanálisis, estimaba que en Europa la prevalencia de esta enfermedad es del orden de 1/50.0001.
Conocer la epidemiología es importante para organizar los servicios sanitarios ante el desarrollo de nuevas terapias. Determinar la prevalencia y la incidencia es difícil porque no existe un registro oficial en España y los pacientes con NOHL, conscientes de su cronicidad e irreversibilidad, en muchos casos dejan de acudir a las revisiones.
El objetivo del presente estudio es utilizar el número de casos diagnosticados en cada área de salud para estimar la incidencia en cada una de estas demarcaciones y realizar una estimación global de la incidencia en la mencionada región.
Material y métodosPoblación de estudioSe utilizó como referencia la memoria de la comunidad autónoma de Madrid (CM) disponible en internet, que en 2018 establecía una población de 6.659.606 habitantes9. Existen un total de 26 hospitales públicos que atienden, preferentemente, pacientes de una determinada área (8 centros pertenecen al grupo1, 12 al grupo2 y 6 al grupo3). Existen, además, 2 hospitales pediátricos (Hospital Pediátrico del Hospital Universitario La Paz y Hospital Niño Jesús), que no tienen adscrita un área definida9. Los hospitales de apoyo no pediátricos que no tienen un área definida (Hospital de la Cruz Roja y Hospital Santa Cristina) no fueron incluidos en el presente estudio. Para calcular las incidencias se utilizó la población que este documento asignaba a cada área de salud9.
El responsable de la sección de Neuroftalmología del servicio de Oftalmología de cada hospital (o la persona con un mayor interés en la neuroftalmología) fue contactado por teléfono/correo electrónico y se le preguntó por el número de pacientes diagnosticados en el hospital en el que ahora ejerce la neuroftalmología, así como por el tiempo que lleva ejerciendo en esa institución. Esta información se complementó con la información obtenida a través de la Asociación de atrofia óptica de Leber (ASANOL, organización que agrupa a los pacientes afectos de esta enfermedad).
Período de estudioDado que en febrero de 2008 se inauguraron varios hospitales en esta región, se reorganizaron las áreas de salud y se produjo una movilización de profesionales, se consideró el 28 de febrero de 2008 como punto de partida del estudio. Los pacientes con un diagnóstico previo no fueron incluidos. En febrero de 2023 los profesionales fueron consultados por segunda vez. Por ello hemos considerado el 28 de febrero de 2023 la fecha de cierre del estudio.
VariablesUna vez identificados los pacientes, se procedió a determinar cuáles residían en su actual área de salud y cuáles eran casos importados. En caso de proceder de fuera de la CM, el paciente fue excluido. En caso de proceder de otra área de la CM, fue adscrito a dicha área para la realización de los cálculos de incidencia, en caso de haber sido diagnosticado durante el periodo de ejercicio profesional del neuroftalmólogo responsable de esa área. En caso contrario, el paciente era excluido.
Los neuroftalmólogos recibieron dos llamadas, una durante febrero de 2022 y otra durante febrero de 2023, y se recogió la información básica de cada paciente: fecha de nacimiento, fecha del debut de la pérdida visual, sexo, mutación. La fecha de nacimiento se utilizó como control para evitar duplicaciones.
AnálisisEl momento de inicio del neuroftalmólogo en su actividad laboral en la sección de Neuroftalmología del hospital correspondiente se utilizó para determinar el tiempo ejercido en el mencionado hospital. Esta información se multiplicó por el número de habitantes asignados en esa área de salud para determinar el número de habitantes-año seguidos en esa área.
Una vez calculado el número de pacientes-año seguidos por cada neuroftalmólogo en su hospital, se procedió a calcular la incidencia dividiendo el número de casos diagnosticados procedentes de ese área entre el número de pacientes-año seguidos en esta y se calculó la incidencia en el área correspondiente. Solo se consideraron incluibles aquellos pacientes cuyo debut de la enfermedad se produjo durante el periodo de tiempo que el responsable de la sección de Neuroftalmología trabajó en esa área de salud. Los casos con un debut previo a esa fecha fueron excluidos. Se realizó asimismo un cálculo de incidencia prospectiva correspondiente al año 2022.
El cálculo de la prevalencia estimada se realizó del siguiente modo. La prevalencia depende de la incidencia de la enfermedad y del periodo de tiempo que el paciente está vivo con la mencionada enfermedad. En Madrid la esperanza de vida se sitúa por encima de los 80años10. A efectos de simulación, se consideró que un paciente con NOHL vive unos 40años con la enfermedad, debuta en torno a los 30años4 y tiene una esperanza de vida de unos 70años11. Por ello la prevalencia se calculó multiplicando por 40 la incidencia.
Aspectos éticosEl estudio se ha realizado siguiendo los principios de la declaración de Helsinki y ha obtenido aprobación por parte del comité de bioética de la Universidad Francisco de Vitoria (código de identificación: 30/2019).
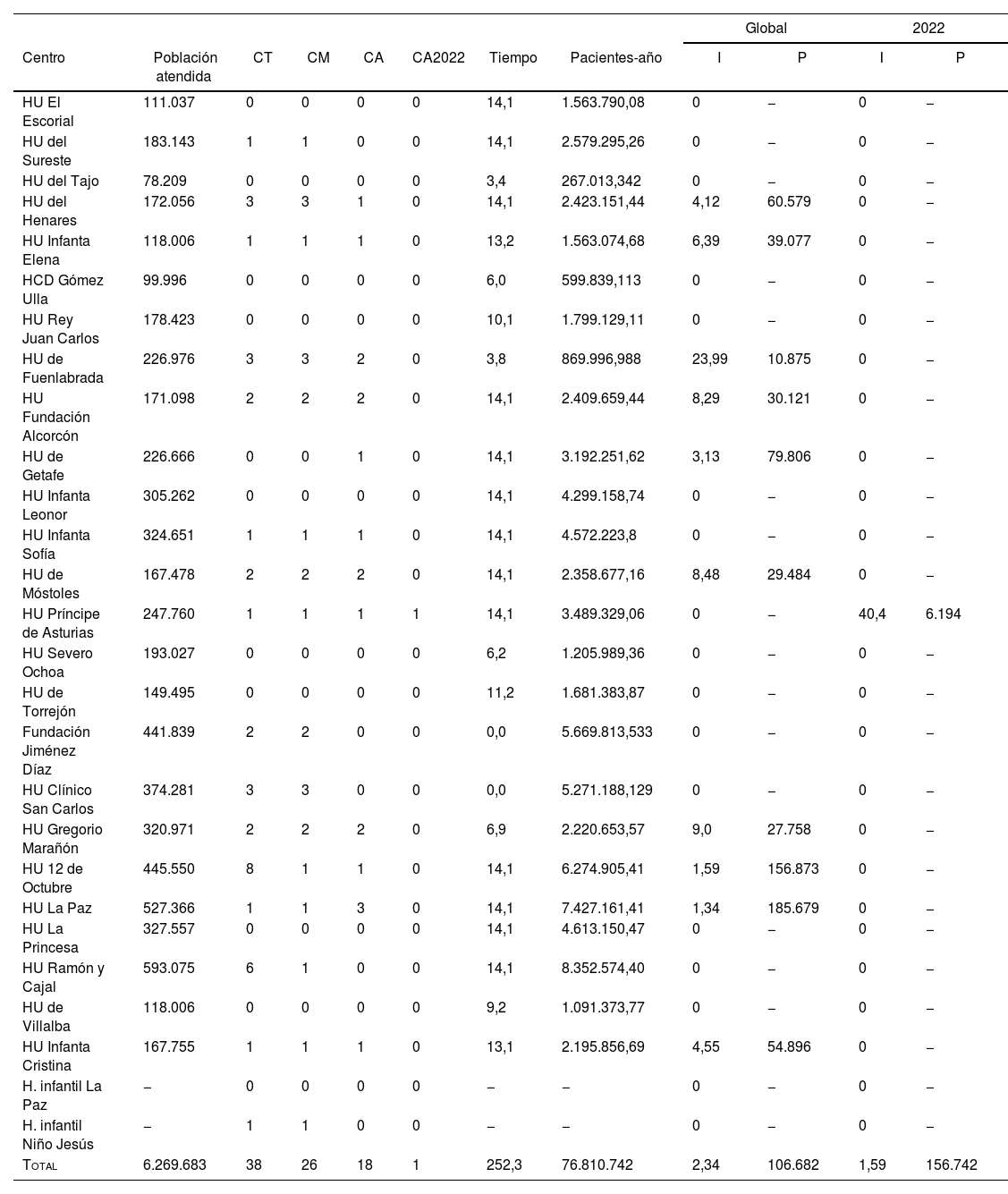
ResultadosEstimaciones globales (ambispectivas)Todos los oftalmólogos encuestados aceptaron participar en el trabajo, excepto el neuroftalmólogo del hospital Puerta de Hierro, por lo que esta población fue excluida, y los cálculos se realizaron sobre 6.269.683 habitantes. La mayor parte de las áreas de salud estudiadas no cuentan con ningún caso propio, por lo que la incidencia en la mayor parte de las áreas de salud estudiadas es cero (tabla 1). En los grandes hospitales de la CM la mayor parte de los casos son importados. El hospital de Fuenlabrada fue el que registró una mayor incidencia. En este se han diagnosticado tres casos (dos del área y uno procedente del área atendida por el de Getafe en los últimos años). Este hospital, con 24 casos por cada 10 millones de pacientes-año, constituye el centro con una incidencia más elevada.
Resumen del número de casos de NOHL valorados en cada hospital
| Global | 2022 | ||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|
| Centro | Población atendida | CT | CM | CA | CA2022 | Tiempo | Pacientes-año | I | P | I | P |
| HU El Escorial | 111.037 | 0 | 0 | 0 | 0 | 14,1 | 1.563.790,08 | 0 | − | 0 | − |
| HU del Sureste | 183.143 | 1 | 1 | 0 | 0 | 14,1 | 2.579.295,26 | 0 | − | 0 | − |
| HU del Tajo | 78.209 | 0 | 0 | 0 | 0 | 3,4 | 267.013,342 | 0 | − | 0 | − |
| HU del Henares | 172.056 | 3 | 3 | 1 | 0 | 14,1 | 2.423.151,44 | 4,12 | 60.579 | 0 | − |
| HU Infanta Elena | 118.006 | 1 | 1 | 1 | 0 | 13,2 | 1.563.074,68 | 6,39 | 39.077 | 0 | − |
| HCD Gómez Ulla | 99.996 | 0 | 0 | 0 | 0 | 6,0 | 599.839,113 | 0 | − | 0 | − |
| HU Rey Juan Carlos | 178.423 | 0 | 0 | 0 | 0 | 10,1 | 1.799.129,11 | 0 | − | 0 | − |
| HU de Fuenlabrada | 226.976 | 3 | 3 | 2 | 0 | 3,8 | 869.996,988 | 23,99 | 10.875 | 0 | − |
| HU Fundación Alcorcón | 171.098 | 2 | 2 | 2 | 0 | 14,1 | 2.409.659,44 | 8,29 | 30.121 | 0 | − |
| HU de Getafe | 226.666 | 0 | 0 | 1 | 0 | 14,1 | 3.192.251,62 | 3,13 | 79.806 | 0 | − |
| HU Infanta Leonor | 305.262 | 0 | 0 | 0 | 0 | 14,1 | 4.299.158,74 | 0 | − | 0 | − |
| HU Infanta Sofía | 324.651 | 1 | 1 | 1 | 0 | 14,1 | 4.572.223,8 | 0 | − | 0 | − |
| HU de Móstoles | 167.478 | 2 | 2 | 2 | 0 | 14,1 | 2.358.677,16 | 8,48 | 29.484 | 0 | − |
| HU Príncipe de Asturias | 247.760 | 1 | 1 | 1 | 1 | 14,1 | 3.489.329,06 | 0 | − | 40,4 | 6.194 |
| HU Severo Ochoa | 193.027 | 0 | 0 | 0 | 0 | 6,2 | 1.205.989,36 | 0 | − | 0 | − |
| HU de Torrejón | 149.495 | 0 | 0 | 0 | 0 | 11,2 | 1.681.383,87 | 0 | − | 0 | − |
| Fundación Jiménez Díaz | 441.839 | 2 | 2 | 0 | 0 | 0,0 | 5.669.813,533 | 0 | − | 0 | − |
| HU Clínico San Carlos | 374.281 | 3 | 3 | 0 | 0 | 0,0 | 5.271.188,129 | 0 | − | 0 | − |
| HU Gregorio Marañón | 320.971 | 2 | 2 | 2 | 0 | 6,9 | 2.220.653,57 | 9,0 | 27.758 | 0 | − |
| HU 12 de Octubre | 445.550 | 8 | 1 | 1 | 0 | 14,1 | 6.274.905,41 | 1,59 | 156.873 | 0 | − |
| HU La Paz | 527.366 | 1 | 1 | 3 | 0 | 14,1 | 7.427.161,41 | 1,34 | 185.679 | 0 | − |
| HU La Princesa | 327.557 | 0 | 0 | 0 | 0 | 14,1 | 4.613.150,47 | 0 | − | 0 | − |
| HU Ramón y Cajal | 593.075 | 6 | 1 | 0 | 0 | 14,1 | 8.352.574,40 | 0 | − | 0 | − |
| HU de Villalba | 118.006 | 0 | 0 | 0 | 0 | 9,2 | 1.091.373,77 | 0 | − | 0 | − |
| HU Infanta Cristina | 167.755 | 1 | 1 | 1 | 0 | 13,1 | 2.195.856,69 | 4,55 | 54.896 | 0 | − |
| H. infantil La Paz | − | 0 | 0 | 0 | 0 | − | − | 0 | − | 0 | − |
| H. infantil Niño Jesús | − | 1 | 1 | 0 | 0 | − | − | 0 | − | 0 | − |
| Total | 6.269.683 | 38 | 26 | 18 | 1 | 252,3 | 76.810.742 | 2,34 | 106.682 | 1,59 | 156.742 |
CA: casos del área atendida por ese hospital valorados en ese hospital durante el período de estudio; CM: casos de la Comunidad de Madrid atendidos en ese hospital (no limitados al período estudiado); CT: casos totales valorados en ese hospital (no limitado a la CM ni al período de estudio); HU: Hospital Universitario; I: incidencia expresada en casos por cada 10.000.000 pacientes-año; P: prevalencia suponiendo supervivencia media de 40 años a partir del momento del diagnóstico, expresada en caso por número de habitantes.
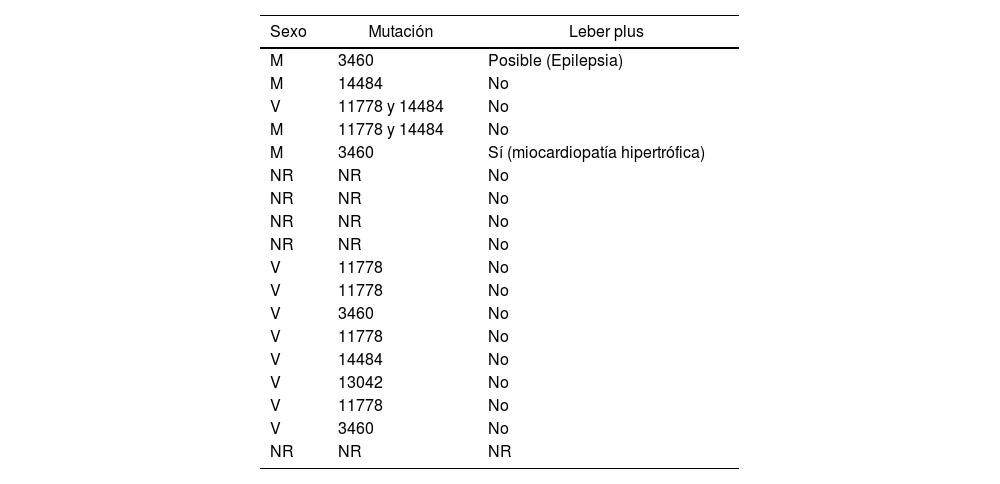
La incidencia global en la CM fue 2,34 casos por cada 10 millones de pacientes-año. Teniendo en cuenta una supervivencia de unos 40años con la enfermedad, la prevalencia sería de 1caso por cada 106.682 pacientes (tabla 1). En 5 de los 18 casos el neuroftalmólogo no fue capaz de proporcionar detalles acerca del caso. Los datos básicos de los restantes 13 casos (mutación y sexo) aparecen resumidos en la tabla 2. Solo dos pacientes presentaron manifestaciones compatibles con Leber plus.
Datos epidemiológicos de los pacientes estudiados
| Sexo | Mutación | Leber plus |
|---|---|---|
| M | 3460 | Posible (Epilepsia) |
| M | 14484 | No |
| V | 11778 y 14484 | No |
| M | 11778 y 14484 | No |
| M | 3460 | Sí (miocardiopatía hipertrófica) |
| NR | NR | No |
| NR | NR | No |
| NR | NR | No |
| NR | NR | No |
| V | 11778 | No |
| V | 11778 | No |
| V | 3460 | No |
| V | 11778 | No |
| V | 14484 | No |
| V | 13042 | No |
| V | 11778 | No |
| V | 3460 | No |
| NR | NR | NR |
M: mujer; NR: no reportado; V: varón.
Durante el último año se ha diagnosticado un solo caso de NOHL en pacientes residentes en la CM. Esta cifra supondría una incidencia de 1,59 casos por cada 10 millones de habitantes-año. Considerando una supervivencia de unos 40años desde el diagnóstico de la enfermedad, esta incidencia implicaría una prevalencia estimada a partir de la incidencia (PEI) de un caso por cada 156.742 habitantes.
En 5 casos el profesional no fue capaz de recuperar los datos del caso. En los 13 casos restantes, 9 eran varones y 4 mujeres (tabla 2).
DiscusiónAun con todas las limitaciones, se trata del primer trabajo que intenta estimar la epidemiología de la NOHL en España y uno de los pocos realizados a nivel mundial. Hemos estimado una incidencia de 2,34 casos por cada 10 millones de pacientes-año y una prevalencia 1caso por cada 106.682 habitantes, inferiores a las referidas en la literatura previa.
En España no existe un centro de referencia en neuropatías ópticas hereditarias, pero tres hospitales madrileños han agrupado un mayor número de casos. Estos hospitales son el Hospital 12 de Octubre (centro de referencia en enfermedades mitocondriales), la Fundación Jiménez Díaz, que cuenta con un potente departamento de genética clínica, y el hospital Ramón y Cajal, que ha participado en ensayos clínicos internacionales en relación con esta enfermedad. Como puede apreciarse en la tabla 1, la mayor parte de casos atendidos en los hospitales terciarios son importados de otras regiones españolas.
En los últimos años se han publicado casos de esta enfermedad en relación con el aumento del consumo de alcohol durante el confinamiento. Sin embargo, en la CM no parece haberse producido un aumento de incidencia12. En uno de los pacientes la conversión se produjo en 2021 tras ser vacunado contra el SARS-CoV-2 (caso ya publicado)13. Estas cifras no sugieren que la COVID ni las vacunas hayan tenido impacto en la incidencia de la enfermedad.
Para hacer nuestros resultados comparables con la literatura, decidimos estimar prevalencias. Existen estimaciones precisas de la edad media de inicio de la enfermedad (25años en varones y 33años en mujeres)11. Sin embargo, no existen datos publicados acerca de la esperanza de vida de estos pacientes, si bien una reciente comunicación demuestra que estos pacientes tienen un riesgo más alto de presentar enfermedades cardiacas, aterosclerosis, ictus, demencia, epilepsia, trastornos desmielinizantes, neuropatía y trastornos relacionados con el consumo de alcohol. Por ello parece probable que presenten una longevidad algo menor que la de la población general4.
Este es uno de los pocos trabajos que ofrece cifras de incidencia. La mayor parte de los estudios epidemiológicos comunican prevalencias. Las cifras de incidencia permitirían entender la influencia que los factores ambientales tienen sobre la penetrancia de la enfermedad, además de ayudar a organizar los recursos sanitarios, dado que se cree que existe un periodo ventana para la aplicación de las terapias actuales.
Hemos considerado algunos datos básicos del paciente (fecha de nacimiento, sexo, mutación) para tratar de evitar duplicaciones. El paciente afecto de una enfermedad grave y rara puede acudir a diversos hospitales, ser registrado varias veces y entrar duplicado en las estadísticas. En Japón se ha referido una reducción de la prevalencia de la enfermedad que se cree que podría explicarse porque inicialmente no se tuvieron en cuenta estas duplicaciones7,8.
Existe una falta importante de homogeneidad en la forma en la que estos estudios se han realizado y en la que esta información ha sido comunicada. Las series publicadas proceden en muchos casos de centros de referencia14. Con esta metodología, ciertos pacientes no referidos a estos centros podrían no llegar a ser registrados, conduciendo a una infraestimación de las cifras.
Cuando se estima la prevalencia solo a partir de la información procedente de un único centro hospitalario14,15, podría existir una tendencia a incluir todos los casos diagnosticados en el hospital, y esto no siempre es correcto, porque un hospital de referencia atrae casos de otras áreas. Los familiares del caso índice de un pedigrí que residen en otras localizaciones pueden acudir a ese hospital, y esto podría conducir a una sobrestimación de las cifras. En el apartado de metodología de la mayor parte de los artículos no queda muy claro si se ha considerado el lugar de residencia del paciente diagnosticado o si se ha incluido directamente a todos los miembros de un pedigrí. Este sesgo de atracción puede llevar a sobreestimar las prevalencias. Por ejemplo, en nuestro estudio, de no haber excluido los pacientes procedentes de otras comunidades ni los casos duplicados, hubiéramos localizado un total de 38 pacientes en vez de 18, duplicándose las cifras de incidencia y de prevalencia obtenidas y situándonos en cifras mucho más próximas a las comunicadas por la literatura.
Hemos encontrado una homogeneidad alta en las tasas de incidencia en las distintas áreas estudiadas. El hecho de que el estudio se haya realizado en una comunidad autónoma con una buena dotación de recursos sanitarios, de haber tenido en cuenta los casos tanto en los hospitales que oficiosamente funcionan como centros de referencia como en los hospitales de origen, y de haber encontrado cifras homogéneamente bajas de incidencia, nos hace pensar que la incidencia y la prevalencia de esta enfermedad en nuestra región son menores que las referidas en la literatura.
También es posible que el interés por la enfermedad sea más alto en aquellas poblaciones que tienen incidencias mayores y que exista un cierto sesgo de publicación en la literatura. Por ello es posible que la literatura sobreestime la frecuencia de esta patología. En poblaciones más meridionales determinados factores ambientales podrían condicionar una menor incidencia2,3, y es posible que la reducción del hábito tabáquico y la moderación del consumo de alcohol estén favoreciendo un descenso de la incidencia.
Puede argumentarse que la naturaleza retrospectiva de nuestro estudio conduce a una infraestimación de las apreciaciones. Sin embargo, creemos que las incidencias estimadas durante el año 2022 han sido prospectivas, ya que los oftalmólogos fueron contactados tanto a principios de 2022 como a principios de 2023. En esta estimación es probable que los sesgos de memoria hayan tenido muy poca influencia. Durante ese año 2022 se produjo el debut de un solo caso de NOHL en la CM, y una incidencia de esta magnitud justificaría una prevalencia (suponiendo una supervivencia de 40años con la enfermedad) de tan solo un caso por cada 166.490 habitantes.
Una posible limitación de nuestro estudio es que solo se ha encuestado a oftalmólogos. Esta enfermedad es diagnosticada y seguida por neurólogos y oftalmólogos. Sin embargo, creemos que, dado que el paciente precisa para su diagnóstico de un campo visual y de exámenes de tomografía de coherencia óptica, y esta tecnología está habitualmente disponible en los servicios de oftalmología y no de neurología, es raro que la enfermedad se llegue a diagnosticar sin la participación del oftalmólogo. Del mismo modo, creemos que la no inclusión de hospitales privados no es una limitación importante, pues ante enfermedades graves cuyo tratamiento es caro y crónico, el paciente en España suele acudir al sistema público.
Resulta muy llamativo que la incidencia del último año sea tan baja. Hoy en día es mucho mayor el conocimiento de la enfermedad por parte de oftalmólogos y neurólogos. La mejora de la tecnología diagnóstica, un más fácil acceso a las pruebas genéticas, así como la ola de interés suscitada por la disponibilidad de nuevas terapias, deberían haber conducido a un aumento de la incidencia de esta enfermedad, que sin embargo no se ha producido.
Estudios recientes tienden a considerar que las mutaciones que producen la NOHL son mucho más frecuentes de lo que previamente se pensaba, y que la penetrancia de la enfermedad es muy baja16,17. Se tiende a pensar que la penetrancia de una mutación en la población general es mucho menor que en aquellas familias que presentan la mutación y existe algún miembro afecto16,17. Este hecho se cree debido a que determinados genes o haplotipos podrían favorecer la conversión. Algunos investigadores sugieren que la distribución de haplotipos podría justificar las bajas prevalencias registradas en algunas regiones6. Hemos encontrado una proporción mayor de mujeres (4 de los 13 casos identificados) de la habitual. Esta sobrerrepresentación femenina podría deberse a cambios en los roles y comportamientos de hombres y mujeres (descenso del hábito tabáquico en los varones y aumento en las mujeres), pero es difícil especular acerca de este hecho, siendo tan bajo el número de casos recogidos.
En resumen, nuestro estudio estima cifras de incidencia y de prevalencia inferiores a las publicadas en otros países. Es posible que este gap sea atribuible al infradiagnóstico, pero creemos que en nuestro medio este no debería ser mayor que en otras regiones. Ni la COVID ni la masiva campaña de vacunación, llevada a cabo para luchar contra esta enfermedad, ni el interés suscitado por la aparición de nuevas terapias parecen haber incrementado la incidencia de esta enfermedad en nuestro medio. Esperamos que estas cifras sirvan como punto de partida para la realización de nuevos estudios epidemiológicos1.
FinanciaciónEste trabajo cuenta con financiación de la Organización Nacional de Ciegos Españoles (ONCE): beca 2020/1519.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Los autores desean agradecer la colaboración de ASANOL (Asociación de Atrofia del Nervio Óptico de Leber) y a todos los profesionales que, aunque no figuren como autores, han participado en el trabajo. A continuación, se enumera la totalidad de profesionales que fueron encuestados para la realización del presente trabajo: Julio González-Martín-Moro (MD, PhD, Departamento de Oftalmología, Hospital Universitario del Henares, Madrid; Departamento de Ciencias de la Salud, Universidad Francisco de Vitoria, Madrid); María Luisa Luque Valentín Fernández (Departamento de Ciencias de la Salud, Universidad Francisco de Vitoria, Madrid; Departamento de Oftalmología, Hospital Universitario del Escorial, Madrid); Elena del Fresno (Departamento de Oftalmología, Hospital Universitario del Tajo, Madrid); María Castro Rebollo (Departamento de Oftalmología, Hospital Universitario del Henares, Madrid); Paula Bañeros Rojas (Departamento de Oftalmología, Hospital Central de la Defensa Gómez Ulla, Madrid); Ester Arranz (Departamento de Oftalmología, Hospital Universitario Rey Juan Carlos, Madrid); Borja Maroto Rodríguez (Departamento de Oftalmología, Hospital Universitario de Fuenlabrada, Madrid); Julio Yangüela (Departamento de Oftalmología, Hospital Universitario Fundación de Alcorcón, Madrid); Estrella López Carril (Departamento de Oftalmología, Hospital Universitario de Getafe, Madrid); Icíar Irache (Departamento de Oftalmología, Hospital Universitario Infanta Leonor, Madrid); Isabel Cortés (Departamento de Oftalmología, Hospital Universitario Infanta Sofía, Madrid); Mar González Manrique (Departamento de Oftalmología, Hospital Universitario de Móstoles, Madrid); Consuelo Gutiérrez Ortiz (Departamento de Oftalmología, Hospital Universitario Príncipe de Asturias, Madrid); Cristina Montón Jiménez (Departamento de Oftalmología, Hospital Universitario de Severo Ochoa, Madrid); Irene Canal Fontcuberta (Departamento de Oftalmología, Hospital Universitario de Torrejón, Madrid); Laura Cabrejas Martínez (Departamento de Oftalmología, Hospital Universitario Fundación Jiménez Diaz, Madrid); Blanca Domingo Gordo (Departamento de Oftalmología, Hospital Universitario Clínico San Carlos, Madrid); Enrique Santos Bueso (Departamento de Oftalmología, Hospital Universitario Clínico San Carlos, Madrid); Pilar Rojas (Departamento de Oftalmología, Hospital Universitario Gregorio Marañón, Madrid); Alberto Reche (Departamento de Oftalmología, Hospital Universitario Doce de Octubre, Madrid); Teresa Gracia (Departamento de Oftalmología, Hospital Universitario Doce de Octubre, Madrid); Jesús Fraile Maya (Departamento de Oftalmología, Hospital Universitario La Paz, Madrid); Susana Noval (Departamento de Oftalmología, Hospital Universitario La Paz, Madrid); Andrés Pérez Casas (Departamento de Oftalmología, Hospital Universitario de La Princesa, Madrid); Francisco Muñoz Negrete (Departamento de Oftalmología, Hospital Universitario Ramón y Cajal, Madrid); Germán Ancochea Díaz (Departamento de Oftalmología, Hospital Universitario Infanta Cristina, Madrid); Natalia Blanco Calvo (Departamento de Oftalmología, Hospital Niño Jesús, Madrid); Carolina Rabanaque (Departamento de Oftalmología, Hospital Universitario del Sureste, Madrid).