Valorar la eficacia del abordaje laparoscópico en los casos de adenocarcinoma endometrioide de endometrio.
Material y métodoEstudio observacional, retrospectivo, mediante los registros de la historias clínicas de los casos de adenocarcinoma endometriode de endometrio diagnosticados en nuestro hospital entre los meses de enero de 2005 y diciembre de 2009 y tratados mediante cirugía laparoscópica. Los parámetros fundamentalmente evaluados fueron la tasa de complicaciones quirúrgicas y la tasa de supervivencia.
ResultadosDe los 60 casos de adenocarcinoma endometrioide diagnosticados, 52 (86,7%) fueron tratados mediante cirugía primaria por vía laparoscópica. Se produjeron un 5% de complicaciones intra y postoperatorias inmediatas y la tasa de supervivencia en el momento del análisis fue del 93,3%.
ConclusionesEl abordaje laparoscópico de la cirugía del adenocarcinoma endometrioide de endometrio es factible, seguro y presenta unas tasas de éxito similares a la vía abdominal clásica.
To assess the efficacy of the laparoscopic approach in cases of endometrioid carcinoma of the corpus uteri.
Material and methodsWe performed an observational, retrospective study of cases of endometrial carcinoma diagnosed in our hospital between January 2005 and December 2009 and treated by laparoscopic surgery. The main variables analyzed were the rates of surgical complications and survival.
ResultsOf the 60 cases of endometrial endometrioid adenocarcinoma diagnosed, 52 (86.7%) were treated with the laparoscopic approach. The rate of intra- and immediate postoperative complications was 5% and the overall survival rate at the time of the analysis was 93.3%.
ConclusionsIn endometrial endometrioid carcinoma, the laparoscopic approach is safe and provides similar success rates to the classical abdominal approach.
El cáncer de endometrio es el más frecuente entre los tumores genitales femeninos1 estimándose su incidencia en 17 casos/100.000 habitantes/año y su mortalidad en 7/100.000/año2. La mayoría de los casos se diagnostican en mujeres postmenopáusicas, entre 55-65 años; solo el 25% de los mismos se presentan en mujeres premenopáusicas y el 5% en mujeres menores de 40 años3.
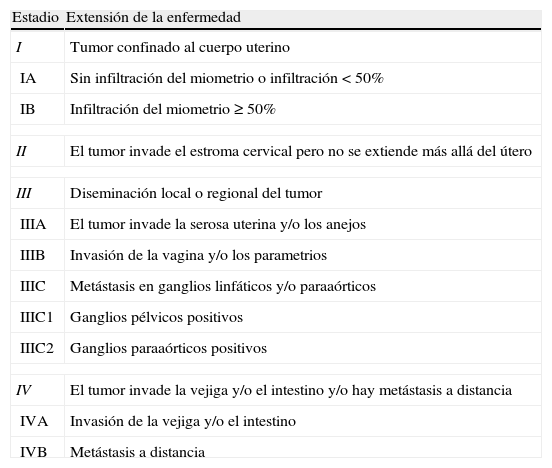
El tipo histológico más frecuente es el adenocarcinoma endometrioide, que constituye el 80% de los carcinomas endometriales. Otros tipos histológicos son: mucinoso, células claras, seroso, microcítico e indiferenciado4. Recientemente, la estadificación de los tumores endometriales ha sufrido una modificación (tabla 1)5.
Estadios del cáncer de endometrio (FIGO 2009)
| Estadio | Extensión de la enfermedad |
| I | Tumor confinado al cuerpo uterino |
| IA | Sin infiltración del miometrio o infiltración < 50% |
| IB | Infiltración del miometrio ≥ 50% |
| II | El tumor invade el estroma cervical pero no se extiende más allá del útero |
| III | Diseminación local o regional del tumor |
| IIIA | El tumor invade la serosa uterina y/o los anejos |
| IIIB | Invasión de la vagina y/o los parametrios |
| IIIC | Metástasis en ganglios linfáticos y/o paraaórticos |
| IIIC1 | Ganglios pélvicos positivos |
| IIIC2 | Ganglios paraaórticos positivos |
| IV | El tumor invade la vejiga y/o el intestino y/o hay metástasis a distancia |
| IVA | Invasión de la vejiga y/o el intestino |
| IVB | Metástasis a distancia |
Fuente: Tomado de Pecorelli S5.
El tratamiento primario del cáncer de endometrio es quirúrgico e implica la realización de histerectomía total extrafascial con doble anexectomía para estudio de anatomía patológica y lavado peritoneal para estudio citológico. La linfadenectomía pélvica debe realizarse siempre, excepto en las siguientes situaciones:
- a.
Paciente no apta para cirugía extensa por razones médico-anestésicas y/o técnicas (obesidad).
- b.
Adenocarcinoma endometrioide grado 1 sin invasión miometrial (según valoración clínica por ecografía transvaginal y/o resonancia magnética). En caso de histología desfavorable (células claras, seroso papilar) debe hacerse aún en ausencia de infiltración miometrial.
En los casos de enfermedad más avanzada o potencialmente más agresiva, y siguiendo las recomendaciones postuladas por la FIGO6 se debe de realizar, además, una linfadenectomía paraaórtica.
Respecto a la vía de abordaje quirúrgico del cáncer de endometrio, cada día existe mayor consenso en la idoneidad del abordaje laparoscópico que ha demostrado resultados similares, en cuanto a supervivencia y recurrencias, que la vía abdominal clásica7. Por ello, desde hace 5 años, introdujimos en el protocolo de tratamiento del cáncer de endometrio, en nuestro hospital, el abordaje laparoscópico y hemos querido revisar y analizar nuestros resultados.
Material y métodosHemos realizado un estudio observacional, retrospectivo, de los casos de cáncer de endometrio diagnosticados en nuestro hospital entre los meses de enero de 2005 y diciembre de 2009 con el objetivo de conocer la tasa de supervivencia de las mujeres diagnosticadas de adenocarcinoma endometrioide de endometrio y sometidas a cirugía. El protocolo diagnóstico ante la sospecha de cáncer de endometrio incluye: historia clínica, exploración física, ecografía endovaginal y biopsia de endometrio. En las ocasiones en las que con este protocolo no se consigue llegar a un diagnóstico, a pesar de la existencia de una alta sospecha de cáncer, se realiza histeroscopia diagnóstica con toma de muestra endometrial. Tras el diagnóstico de cáncer de endometrio, y antes de la intervención quirúrgica, se realiza una prueba de imagen, habitualmente una resonancia magnética nuclear (RMN) aunque en pacientes que refieren claustrofobia se solicita una tomografía computarizada (TAC), debido a que la exploración dura menos tiempo. También solicitamos marcadores tumorales en sangre, básicamente el Ca 125.
El abordaje quirúrgico del cáncer de endometrio en nuestro centro se realiza, cuando no existen contraindicaciones, por vía laparoscópica e incluye el lavado y aspiración del líquido peritoneal para toma citológica, la linfadenectomía pélvica bilateral del territorio de los vasos ilíacos externos y fosa obturatriz y la histerectomía total con doble anexectomía. En los casos clasificados preoperatoriamente como estadio IA, se solicita biopsia intraoperatoria del útero y solo cuando la extensión del tumor o el grado histológico son superiores al estadio IB G1 se realiza linfadenectomía pélvica. En casos de estadios III o IV, tumores con grado histológico tres o tumores con histología de alto riesgo se ha realizado, además, una linfadenectomía preaórtica.
Para la recogida de los datos se procedió al análisis individual de las historias clínicas de las pacientes diagnosticadas de cáncer de endometrio durante este período de tiempo y los parámetros seleccionados: edad, estadio, tipo de intervención quirúrgica, tratamientos adyuvantes y supervivencia, fueron recogidos en una hoja de datos Excel y posteriormente introducidos en una base de datos específica confeccionada con el programa Access de Microsoft. Los resultados fueron analizados mediante el paquete estadístico SPSS y se presentan en forma de números absolutos y porcentajes.
ResultadosEn el período analizado se diagnosticaron 70 cánceres del cuerpo uterino; 60 adenocarcinomas endometrioides (85,7%) y 10 tumores (14,3%) de otra estirpe histológica: 4 sarcomas, dos adenocarcinomas seroso-papilares, un adenocarcinoma villoglandular, un carcinoma mixto y dos carcinomas de origen desconocido. La edad media de las pacientes en el momento del diagnóstico fue de 65,3 años (rango: 42-86).
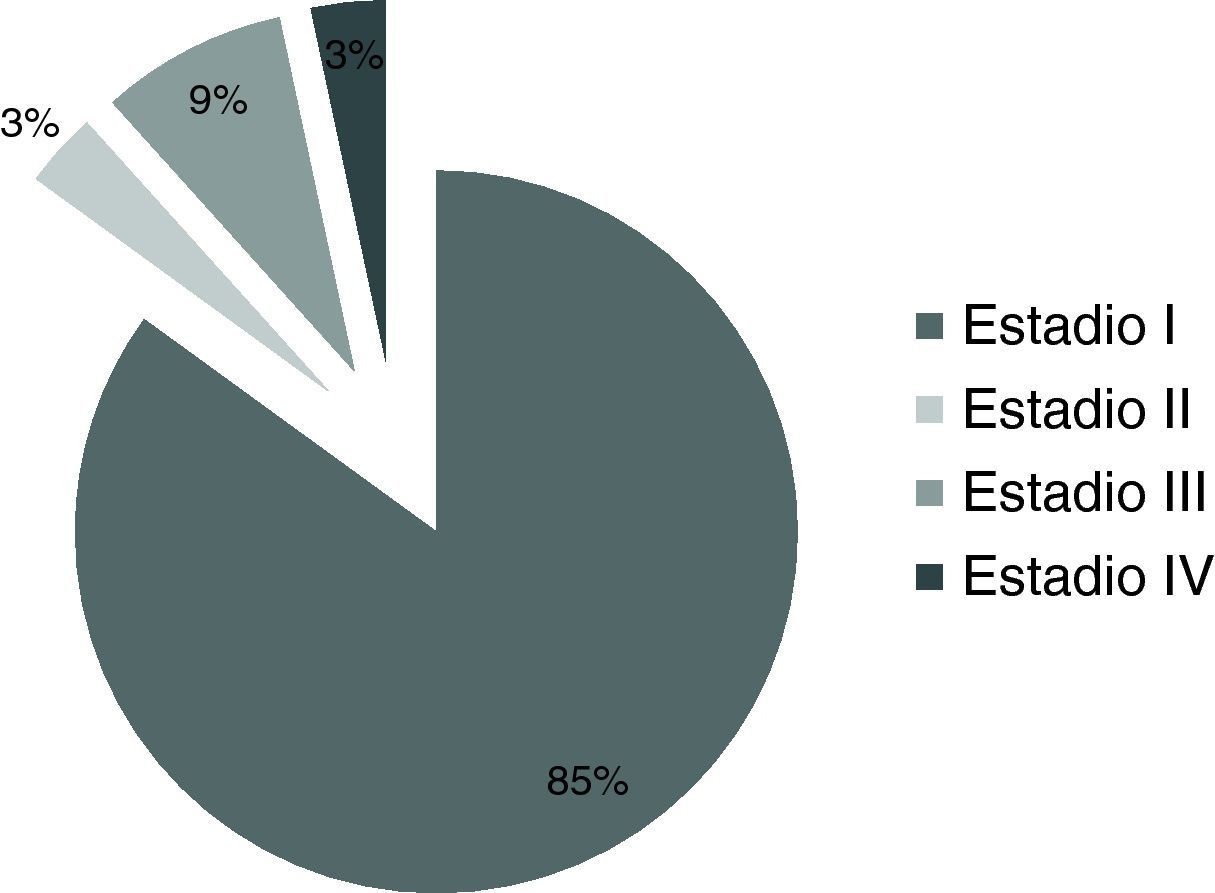
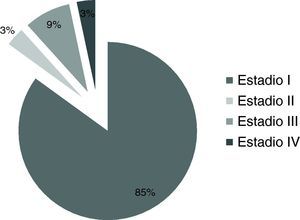
En la figura 1 se muestran los adenocarcinomas endometrioides clasificados en función del estadio en el que fueron diagnosticados. En la tabla 2 se muestran los adenocarcinomas en función de la extensión que presentaban en el momento del diagnóstico, siendo el estadio IB el estadio más frecuente en el que hemos diagnosticado este tipo de tumores.
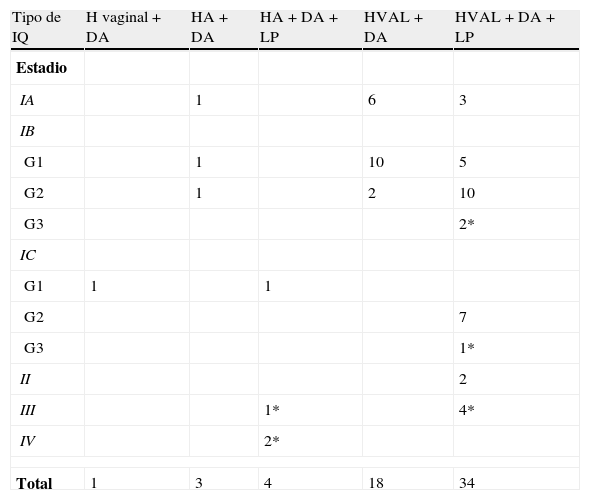
Los 60 adenocarcinomas endometrioides fueron tratados, inicialmente, mediante cirugía: en 52 ocasiones (86,7%) se utilizó el abordaje laparoscópico, en 7 (11,7%) se optó por realizar una laparotomía y en un caso (1,6%) se realizó una histerectomía por vía vaginal. En la tabla 3 se aprecia el tipo de cirugía realizada en función del estadio del tumor. En 38 de las intervenciones quirúrgicas se realizó una linfadenectomía pélvica: 34 por vía laparoscópica y 4 por vía abdominal. Además, en 10 casos se realizó una linfadenectomía paraaórtica. Obtuvimos una media de 12 ganglios (rango: 2–35) por paciente. Solo en un caso de los 60 recogidos, se produjo una complicación intraoperatoria (1,66%) que consistió en una lesión intestinal producida en el momento de la inserción del trocar umbilical. Durante el postoperatorio inmediato se registraron dos complicaciones: en un caso se produjo un hemoperitoneo que obligó a realizar una nueva laparoscopia el mismo día de la primera intervención y en el otro caso la paciente presentó a las 24 horas de la intervención un cuadro de accidente cerebrovascular que fue relacionado con una fibrilación auricular. El número total de complicaciones habidas fue, por tanto, de tres con un porcentaje del 5% (fig. 1).
Tipo de cirugía realizada según el estadio del tumor. Clasificación de la FIGO previa al año 2009
| Tipo de IQ | H vaginal+DA | HA+DA | HA+DA+LP | HVAL+DA | HVAL+DA+LP |
| Estadio | |||||
| IA | 1 | 6 | 3 | ||
| IB | |||||
| G1 | 1 | 10 | 5 | ||
| G2 | 1 | 2 | 10 | ||
| G3 | 2* | ||||
| IC | |||||
| G1 | 1 | 1 | |||
| G2 | 7 | ||||
| G3 | 1* | ||||
| II | 2 | ||||
| III | 1* | 4* | |||
| IV | 2* | ||||
| Total | 1 | 3 | 4 | 18 | 34 |
DA:doble anexectomía; HA:histerectomía abdominal; Hvaginal:histerectomía vaginal; HVAL:histerectomía vaginal asistida por laparoscopia; IQ:intervención quirúrgica; LP:linfadenectomía pélvica. *Linfadenectomía paraaórtica.
El tiempo quirúrgico necesario para completar el procedimiento cuando éste fue realizado por vía laparoscópica, fue de 131±25 minutos. La estancia media hospitalaria fue de 3,41 días.
Treinta y cuatro pacientes (56,6%) recibieron radioterapia adyuvante, bien en forma de radioterapia externa, bien en forma de braquiterapia.
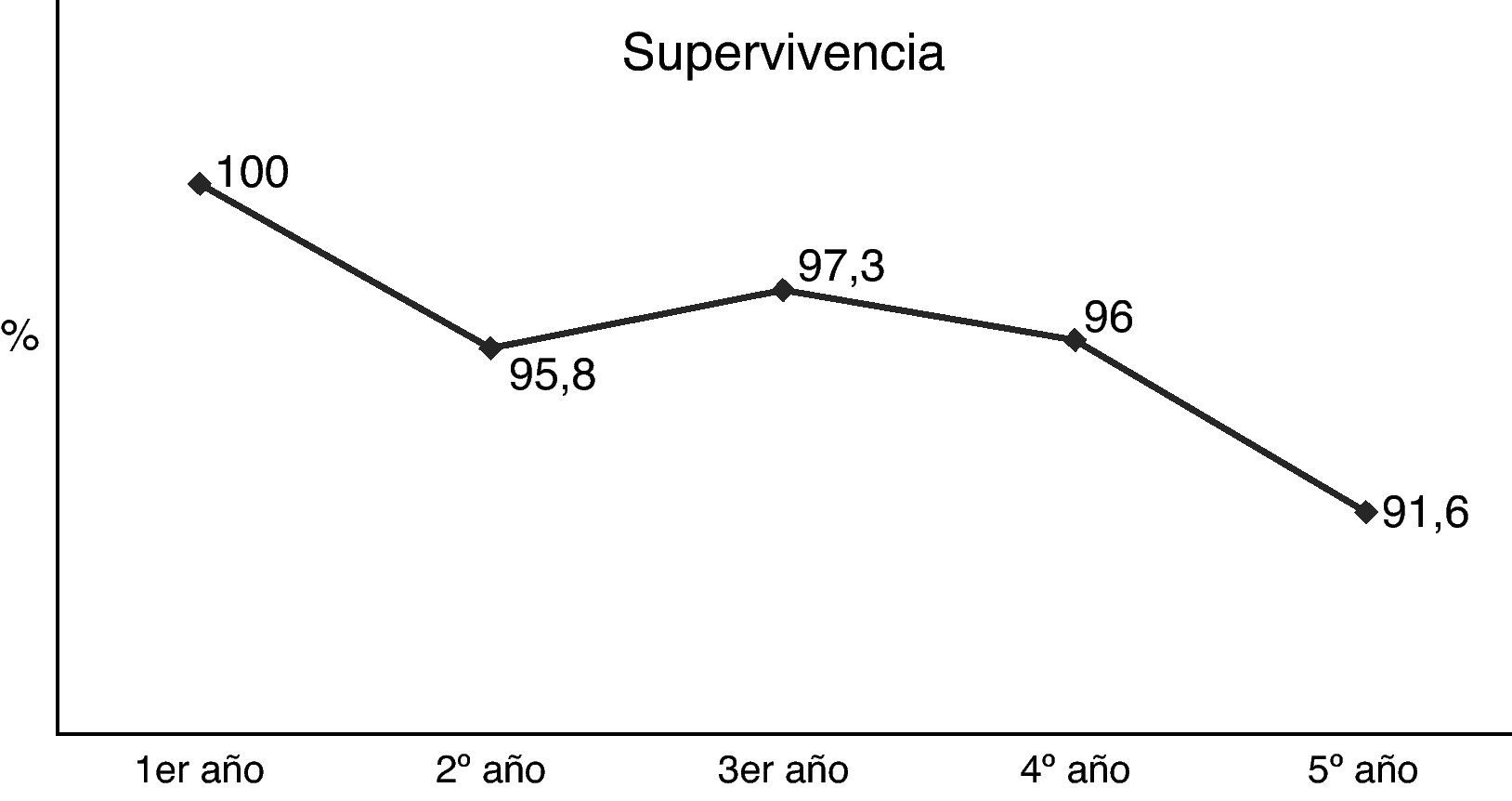
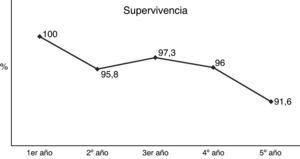
De las 60 mujeres diagnosticadas de adenocarcinoma endometrioide, 4 (6,66%) han fallecido durante el período de seguimiento, tres (5%) han presentado una recidiva, mientras que las 53 restantes (88,33%) continuaban viviendo, libres de enfermedad, en el momento del estudio (fig. 2).
DiscusiónSi bien está universalmente aceptado que el tratamiento primario del carcinoma de endometrio se basa en la cirugía, no ocurre lo mismo con la realización de la linfadenectomía. Así, existen estudios que han demostrado una mayor supervivencia en pacientes a las que se ha realizado una linfadenectomía8, especialmente en estadios IBG3 o superiores9, de la misma manera que se ha demostrado que en estadios iniciales de la enfermedad la linfadenectomía no mejora la supervivencia y, por el contrario, incrementa la morbilidad10. Parece evidente que existe una controversia científica y clínica sobre el papel de la linfadenectomía en el tratamiento del cáncer de endometrio que deberá de ser resuelta con la realización de ensayos clínicos randomizados11.
Tanto el estudio ASTEC12 en el que se randomizaron 1.408 pacientes con diagnóstico preoperatorio de adenocarcinoma de endometrio en estadio I para ser sometidas a cirugía estándar (histerectomía total+doble anexectomía) o cirugía estándar más linfadenectomía pélvica, como el estudio de Panici13, no pudieron concluir que la linfadenectomía pélvica aporte beneficios añadidos en pacientes con cáncer de endometrio en estadios iniciales.
En nuestra serie 51 de los 60 casos (85%) de adenocarcinoma endometrioide fueron diagnosticados en estadio I, porcentaje muy similar al habitualmente informado por otros autores14. A pesar de ello, y atendiendo las recomendaciones entonces vigentes, realizamos linfadenectomía pélvica a 29 pacientes.
No obstante, el objetivo primario de nuestro estudio era el de valorar si el abordaje laparoscópico de los casos de carcinoma de endometrio podía asegurar los mismos resultados, en complicaciones y supervivencia, que el abordaje clásico por laparotomía.
El primer estudio que incluyó una amplia muestra de mujeres con cáncer de endometrio sometidas a cirugía por vía laparoscópica fue publicado en 199315. En este estudio se incluyeron 29 mujeres con cáncer endometrial de las que 27 (93%) pudieron ser operadas mediante abordaje mínimamente invasivo. Los resultados en cuanto a complicaciones y posterior supervivencia de estas pacientes, fueron equiparables a los resultados ya conocidos cuando el abordaje se realiza por vía abdominal. Con posterioridad multitud de estudios han analizado la idoneidad de utilizar el abordaje laparoscópico, versus el abdominal, en este tipo de pacientes. Los resultados han sido, en general, favorables al abordaje laparoscópico16,17 y existe una tendencia cada vez más consolidada a realizar el tratamiento quirúrgico por vía laparoscópica18.
En el estudio eVALuate, el mayor estudio randomizado realizado para evaluar los resultados de las diferentes técnicas de histerectomía, en el que se randomizaron 1.346 mujeres que fueron sometidas a histerectomía, la tasa bruta de complicaciones en el grupo de histerectomía laparoscópicas fue de 20,9%19. Es probable que esta alta tasa de complicaciones asociadas a la histerectomía laparoscópica pueda ser explicada por la relativamente reciente introducción de la técnica en los centros participantes y que los resultados puedan estar afectados por el impacto de la curva de aprendizaje20. Estudios posteriores, directamente diseñados para analizar los resultados en casos de tratamiento laparoscópico del cáncer de endometrio, han reportado tasas de complicaciones intraoperatorias sustancialmente inferiores (2,5–2,7%)12,13. Nuestra tasa global de complicaciones fue del 5%, superior a las anteriormente mencionadas, pero entendemos que esta diferencia se debe, básicamente, a las muestras de pacientes manejadas. En nuestro caso fueron 60 pacientes frente a las 1.945 pacientes incluidas en la revisión Cochrane11.
Uno de los factores a considerar cuando se indica la cirugía laparoscópica es la duración del tiempo quirúrgico. En este sentido los datos publicados son muy dispares con duraciones que oscilan desde los 82 minutos21 hasta los 179 minutos22. Estas diferencias tan amplias obedecen a los diferentes tipos de histerectomía realizados y al diferente entrenamiento de los cirujanos implicados de manera que, a mayor entrenamiento, menor tiempo quirúrgico necesario23. Resulta evidente que cuando a la histerectomía se suma otro procedimiento, como la linfadenectomía pélvica en los casos de adenocarcinoma de endometrio, los tiempos quirúrgicos se prolongan en aproximadamente 60 minutos18. En nuestra experiencia el tiempo necesario para realizar una linfadenectomía pélvica con histerectomía total y doble anexectomía es algo superior a las dos horas, en consonancia con los tiempos que reportan otros autores12,13,18.
No tenemos experiencia en el uso de la robótica en cirugía ginecológica, si bien la utilización de robots en cirugía convencional encarece el proceso y prolonga los tiempos quirúrgicos24. Además algunos estudios de farmacoeconomía han demostrado que la histerectomía laparoscópica es más barata que la abdominal y que la que se realiza con la ayuda de la robótica24. Es probable que la mayor barrera para un uso extensivo de la vía laparoscópica sea la propia inexperiencia de los cirujanos, más que la idoneidad del procedimiento, que precisa de una curva de aprendizaje algo más elevada que otras técnicas20.
En nuestra serie las tasas de supervivencia global y de supervivencia libre de enfermedad han sido equiparables, ajustadas por estadio de la enfermedad, a las informadas en series más amplias25.
Nuestro estudio tiene algunas limitaciones que queremos poner de manifiesto. Se trata de un estudio observacional en el que no hemos comparado, directamente, el abordaje laparoscópico con el abordaje clásico por vía abdominal, por lo que nuestros resultados deben de ser analizados y comparados con los de otros estudios con diseños diferentes y muestras de población, también, diferentes. Además, el período de seguimiento de nuestras pacientes es corto (media de tiempo de seguimiento: 2,5 años), lo que nos impide obtener conclusiones a largo plazo y la muestra de pacientes, comparada con la de otros estudios es pequeña.
A pesar de las limitaciones consideramos que nuestro estudio puede aportar a la actualidad ginecológica española, dos reflexiones básicas.
La primera reflexión que debe de suscitarnos la modificación de los estadios realizada por la FIGO en el año 2009 es que, en muchos casos, debemos de modificar los protocolos actualmente establecidos para el tratamiento de esta patología de manera que deberemos de dejar de realizar linfadenectomías pélvicas en los estadios más iniciales de la enfermedad y deberemos de proceder a realizar más linfadenectomías paraaórticas.
La segunda reflexión, que como clínicos debemos realizar, es que el abordaje quirúrgico del adenocarcinoma de endometrio es posible, con buenos resultados, por vía laparoscópica y nuestros esfuerzos deben de ir encaminados a ofrecer a las pacientes este tipo de cirugía que conlleva, en general, un mejor postoperatorio.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.