El papel de enfermería en el cribado del delirium resulta fundamental. Pocos trabajos analizan la validez de herramientas de pregunta única.
ObjetivosComprobar la validez de una «pregunta única» como herramienta de cribado de delirium en una unidad de hospitalización de oncología médica y analizar los factores relacionados con la presencia de cribado positivo.
MetodologíaEstudio descriptivo transversal de validez de una prueba de cribado. Criterios de inclusión: mayores de 18 años, con presencia de un tumor sólido y que estuvieran ingresados al menos 3 días. Se comparó una pregunta única por parte de enfermería con un patrón oro a través del CAM y los criterios de DSM-IV por parte de medicina, midiendo la relación con otras variables.
ResultadosIncluidos 42 pacientes. Varón de 61 años con localización digestiva con intención paliativa como más frecuente. Prevalencia de un 14% de delirium según CAM (26% cribado positivo), con alta concordancia, sensibilidad, especificidad y valor predictivo negativo. Asociación con uso de opioides.
ConclusiónUna herramienta de «pregunta única» sería útil para el cribado del delirium.
The role of nursing in the process of delirium screening is fundamental. Few studies analyze the validity of the single question tool.
ObjectivesTo verify the validity of the single question as a delirium screening tool in a Medical Oncology inpatient unit and analyze the factors linked to the presence of a positive screening.
MethodologyCross-sectional descriptive study of the single question screening validity. Inclusion criteria: Older than 18 years old, with presence of a solid tumour and hospitalized for at least 3 days. The single question by the nursing team was compared with a gold standard through CAM and DMS-IV criteria by the medical team, measuring the relation to other variables.
Results42 patients included. Sixty-one-year-old male with a digestive tract location treated with palliative intention as the most frequent. Prevalence of 14% of delirium by CAM (26% positive screening), with high concordance, sensitivity, specificity and negative predictive value. Association with opioid usage.
ConclusionA single question tool would be useful in the delirium screening.
El delirium puede ser definido como «un síndrome caracterizado por un estado confusional agudo que resulta de una disfunción orgánica cerebral difusa y que se caracteriza por alteraciones en el nivel de la conciencia y atención asociándose alteraciones cognitivas y de la percepción»1. Dicho síndrome provoca un impacto en la capacidad de comunicación del paciente, en la capacidad de tomar decisiones, la capacidad funcional y la calidad de vida. Se produce en un corto periodo de tiempo y tiende a fluctuar a lo largo del día2,3. Es la complicación neuropsiquiátrica más seria y común que se ve en los pacientes con cáncer, y su presencia puede interferir en el reconocimiento y control de otros síntomas como el dolor4.
El delirium se puede clasificar en tres subtipos en función de la alteración psicomotora que presente el paciente: hiperactivo, hipoactivo y mixto3,5,6. El delirium hiperactivo es el que suele presentar mejor pronóstico3. Se describen diversos factores precipitantes del delirium como son las medicaciones psicoactivas7, cambios de medicación8, la deshidratación7,8, factores intracraneales (como puede ser un tumor cerebral)7, la retirada del alcohol o de otras drogas7, la encefalopatía hipóxica7,8, factores metabólicos7, factores hematológicos7 e infecciones8.
El delirium tiene una importante prevalencia en pacientes de 65 años o mayores9. No obstante, el delirium es, a su vez, una complicación neuropsiquiátrica muy frecuente en pacientes con cáncer avanzado3,7. Su prevalencia en pacientes con cáncer en una planta de hospitalización se engloba en torno al 10-30%4,10,11. También es posible identificar un aumento de la prevalencia de delirium en pacientes con cáncer muy avanzado, aumentando en situación de últimos días de vida hasta cifras del 80-90%1–3,8,10,12–14. En consecuencia, cabría afirmar que la incidencia de delirium aumenta con el deterioro de la condición general del enfermo y es mayor cuanto más terminal es la situación del paciente.
Aproximadamente, el 50% de los episodios de delirium en pacientes con cáncer avanzado son reversibles3,5–7,14. Ello implica que posiblemente el factor precipitante más frecuente sea el farmacológico (por ejemplo, un opioide) o alguna alteración metabólica3. La detección temprana de este síndrome puede conducir a una rápida mejoría del paciente, disminuyendo el tiempo de ingreso y las complicaciones a largo plazo8.
El delirium se asocia con un incremento de la morbilidad y de la mortalidad, alarga las estancias hospitalarias y tiene efectos negativos en los cuidados de los profesionales11. Por ello, su detección y tratamiento precoz son la clave del éxito de su abordaje.
La falta de entrenamiento por parte de los profesionales para la detección de delirium hace que en ocasiones no se diagnostique en los pacientes que lo sufren, o se confunda con otros síntomas o patologías como la astenia o la depresión. En este estudio de Bruera et al.2, se describe que un tercio de los casos de delirium en pacientes remitidos a una Unidad de Cuidados Paliativos fue diagnosticado a su ingreso, con un 61% de ellos sin diagnosticar por parte de su equipo de referencia primaria. La modalidad hipoactiva fue la que más pérdidas de diagnóstico presentó2.
Los registros de enfermería son la fuente más relevante de información, dado que muestran el estado del paciente durante las 24 h. Por ello, se podría sugerir que para el cribado del delirium se deberían combinar diferentes pruebas cognitivas con la lectura del registro de enfermería. Esto es importante debido a la fluctuación del delirium15. Por ello, el papel de enfermería en el triaje del delirium se intuye fundamental. De este modo, es posible apreciar que existen diversos artículos que proponen distintas herramientas de cribado, como el Confussion Assesment Method (CAM)3,5,8,13,16, el Delirium Rating Scale5,13 o el Memorial Delirium Asessment Scale3,5,13 entre otros. No obstante, también existen otros autores que difieren de los modelos mencionados y defienden la validez de herramientas más sencillas, incluyendo aquellas denominadas de «pregunta única», para la realización de un correcto cribado por parte de enfermería11,17.
En el artículo de Sands et al.11 se describe el alto valor predictivo negativo y la alta especificidad de una herramienta de pregunta única, reforzándose su uso en un entorno de Oncología. Esto sugiere que esta herramienta podría ser útil dentro de los cuidados diarios que se les realizan a los pacientes11. Sin embargo, las propiedades psicométricas fueron evaluadas en una muestra pequeña formada por 19 personas por lo que se debería realizar en muestras más grandes para valorar su utilidad17. Por todo esto, creemos que son necesarios más estudios que profundicen en su validez y en posibles factores de confusión.
El objetivo de nuestro estudio es comprobar la validez de una «pregunta única» como herramienta de cribado de delirium en pacientes de distinto perfil oncológico (curativo y paliativo) en una unidad de hospitalización de oncología médica y analizar los factores relacionados con la presencia de cribado positivo.
MetodologíaPara el diseño del estudio y la formulación de la pregunta de investigación, se realizó una búsqueda bibliográfica en la base de datos Pubmed, utilizando como términos de la búsqueda los siguientes términos MESH: delirium, clinical oncology or oncology service/hospital, palliative care y nursing assessment. El algoritmo de la búsqueda inicial fue el de nursing assessment y delirium utilizando el booleano AND. Se encontraron 242 artículos por lo que se procedió a la utilización de filtros para acotar la búsqueda. Los filtros usados fueron los siguientes: realizado en humanos, publicados en los últimos 10 años y que estuvieran publicados en inglés. De este modo se encontraron 82 artículos. Se revisaron los títulos de todos ellos, seleccionando aquellos que estuvieran directamente relacionados con el objetivo del estudio para la revisión del resumen. Finalmente, se obtuvieron los textos íntegros para su revisión y se incluyeron en la bibliografía final.
Tras la revisión, se decidió que el mejor diseño para la respuesta de nuestra pregunta era un estudio descriptivo transversal de validación de una prueba diagnóstica. La población del estudio fue todos los pacientes ingresados en la Unidad de Oncología Médica del Hospital de Navarra a cargo de esta especialidad durante el periodo comprendido entre el 23 de febrero de 2016 hasta el 16 de marzo de ese mismo año. Esta unidad es la que da cobertura a la mayoría de los pacientes con cáncer que precisan ingreso en Navarra. Es atendida tanto por el Servicio de Oncología Médica como por el Servicio de Oncología Radioterápica.
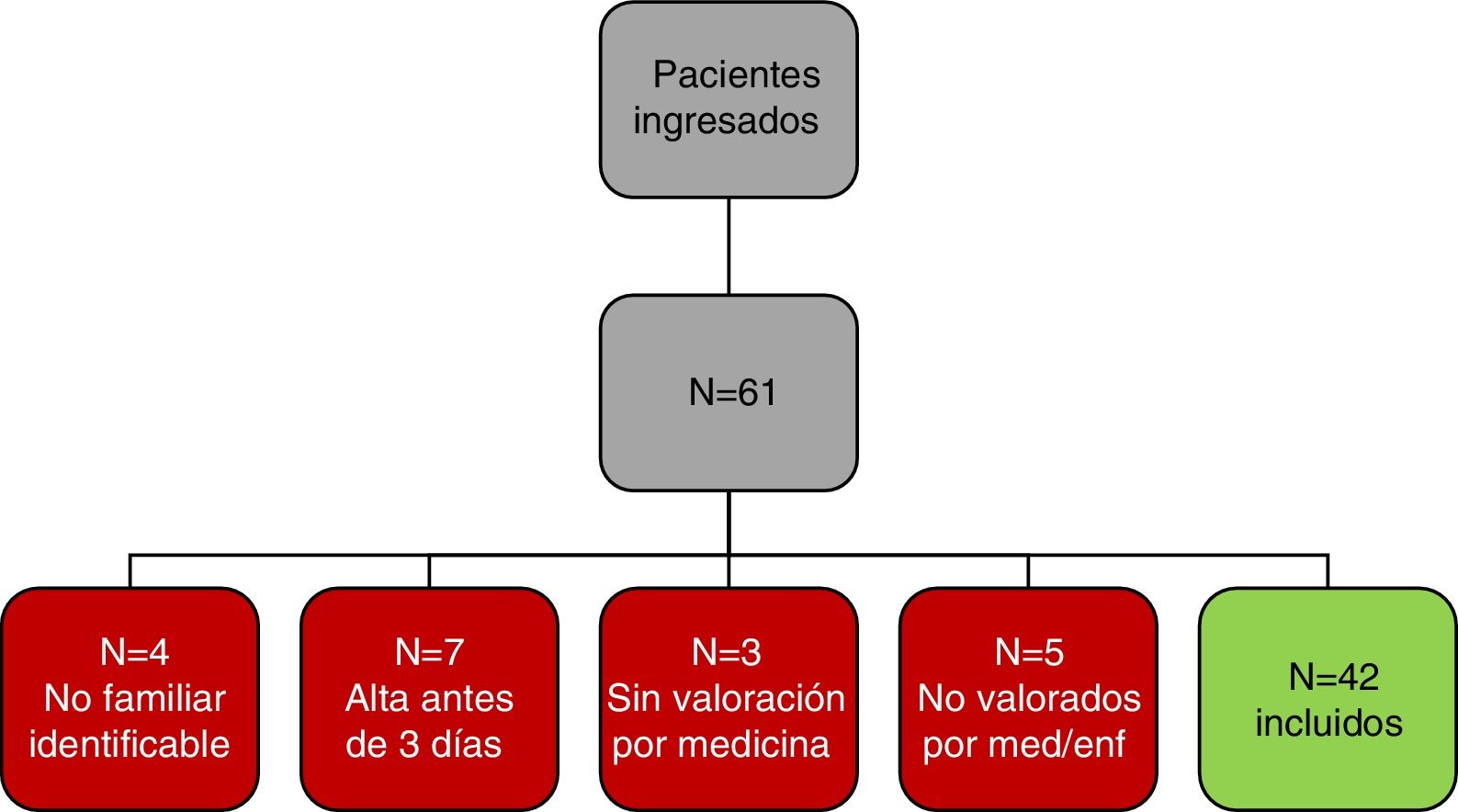
Los criterios de inclusión fueron la edad (mayores de 18 años), que presentasen un tumor sólido y que estuvieran ingresados al menos 3 días para poder hacer el trabajo de campo y la doble valoración que se realiza más adelante. Se excluyeron a los menores de 18 años, así como a los que presentaban neoplasias hematológicas o sin familiar presente o identificable. Una vez cumplidos los criterios mencionados, los pacientes entraron a formar parte de la muestra firmando previamente un consentimiento informado a partir del tercer día de ingreso.
La recogida de variables, así como la autorización e información mediante consentimiento de los pacientes, fue llevada a cabo por la investigadora principal. La confirmación diagnóstica de delirium, así como la resolución de las dudas que surgieron a lo largo del estudio, se realizó por parte de dos investigadores independientes, miembros del equipo de oncología con entrenamiento en el uso del CAM y el diagnóstico de delirium mediante los criterios DSM-IV. El protocolo del estudio, así como el permiso para el uso de datos con fines de investigación, se consultó con el Comité de Ética de Investigación de Navarra para su aprobación.
Dentro de las variables sociodemográficas, se recogieron la edad y el sexo del paciente. Como variables clínicas se recogió la localización primaria del tumor primario. Se llevó a cabo una diferenciación entre los mismos, en virtud de si estos estaban siendo sometidos a un abordaje curativo, o por el contrario se trataba de un abordaje paliativo. Con el término el abordaje curativo, se hace referencia al supuesto en el que el equipo que trata al paciente considera que hay posibilidades de curación o de remisión completa. Por el contrario, el abordaje paliativo sería aquel caso en el que el equipo que le trata considera que las opciones terapéuticas no incluyen la curación, aunque es posible que reciban tratamientos activos, tales como, quimioterapia, radioterapia u hormonoterapia, con la intención de mejorar la calidad de vida o con el objetivo de alargar la supervivencia. El registro de esta variable se hizo mediante la revisión de historias clínicas, y en aquellos en los que había dudas, se confirmó con el equipo consultor.
En lo referente a factores predisponentes o desencadenantes de delirium se recogieron los antecedentes de deterioro cognitivo y de patología cerebral. Para ello, fue necesario revisar las historias clínicas en busca de antecedentes tales como deterioro cognitivo, deterioro cognitivo asociado a la edad, demencia senil, enfermedad de Alzheimer, demencia frontotemporal, demencia vascular o demencia por cuerpos de Lewy y, por otro lado, antecedentes de ictus o metástasis cerebrales. Además, se recogieron las alteraciones sensoriales (visuales o auditivas) de los pacientes incluidos en la muestra, mediante revisión de las historias clínicas de los pacientes y se consideró que existía dicha alteración cuando, en las mismas, estaba catalogada como moderada, precisaba de prótesis o interfería en la anamnesis.
Se valoró si el paciente tenía pautado tratamiento con opioides. En el caso de precisar dicha medicación, se calculó la dosis prescrita transformándola en la dosis equivalente de morfina. Para su consecución se ha usado una aplicación de móvil, llamada Opioid Calc, que ha permitido la realización de dicha conversión. Por último, se ha descrito si empezó con el tratamiento de opioides durante el ingreso o si ya lo precisaba previamente.
Se tuvieron en cuenta los posibles indicios de infección, los cuales se valoraron mediante la revisión del tratamiento médico del paciente, considerándolo como positivo en el caso de que se le estuviese administrando tratamiento antibiótico.
Se registró un mal control del dolor, considerándolo así cuando el paciente ha precisado tres o más rescates de medicación analgésica en al menos 24 de las últimas 48 h, según conste registrado en la historia clínica.
Para analizar la influencia de la hipoxemia como factor desencadenante de delirium se comprobó si la saturación del paciente era la correcta, es decir, se ajustaba a los parámetros médicos, en las últimas 48 h. Para ello se valoró que hubiera presentado saturaciones mayores de 90% sin necesidad de aporte complementario de oxígeno.
Por último, se registró si el paciente pasó más de tres días sin realizar deposiciones o si sufrió retención aguda de orina en las últimas 48 h, ambos posibles desencadenantes demostrados de delirium.
En lo referente a la información, se analizó si el paciente conocía el diagnóstico de la enfermedad y el pronóstico de la misma. Para ellos se ha consultado su historia clínica y en caso de dudas, se contrastó con los médicos que lo estaban valorando, o en su defecto, con el equipo consultor.
A todos los pacientes se les ha realizado la «Scala Palliative Perfomance Status» (PPS), que permite la medición del estado funcional del paciente a lo que se le asocia el nivel de conciencia, la extensión de la enfermedad y el grado de disfagia. Consta de 11 ítems, siendo un 100% totalmente independiente y un 0% fallecido.
En lo referente a la pregunta de cribado, se formuló, en base a los estudios previos11,17 la siguiente pregunta de respuesta dicotómica (sí/no): «¿Ha percibido usted algún cambio significativo en la conducta, personalidad o pensamiento de su familiar en las últimas cuarenta y ocho horas?». Esta pregunta era formulada al acompañante que más conocía al paciente y que hubiera permanecido junto a él al menos la mayor parte del tiempo de las últimas 48 horas. En las 24 horas siguientes a la realización de la pregunta antes mencionada por parte de la investigadora principal, el equipo consultor realizó un diagnóstico de delirium mediante el CAM y los criterios DSM-IV registrados de forma independiente. Los resultados se analizaron conjuntamente al final del estudio de manera que la valoración fue ciega. La versión validada en español que se utilizó del CAM es la de Gonzalez18 de 2003, basada en el original de Inouye et al.19 de 1990.
El análisis estadístico constó de un análisis descriptivo de las variables sociodemográficas y clínicas. Se tomó como «gold standard» de prevalencia de delirium la valoración por el equipo consultor. Se analizó el grado de concordancia entre el cribado positivo y el «gold standard», así como el de la respuesta del familiar y la interpretación del profesional, mediante el índice de kappa.
Se registraron como variables tanto la respuesta del familiar a la pregunta de cribado como la interpretación de la investigadora principal de la misma, en base a la anamnesis. El diagnóstico de delirium elaborado por parte del equipo consultor se comparó tanto con la respuesta del familiar como la interpretación del profesional. Se registraron las dos variables por dos razones: en primer lugar, para evitar los falsos negativos que, a partir de la anamnesis, pudieran indicar una respuesta positiva a la pregunta cuando el familiar hubiera respondido negativamente a la misma; y, en segundo lugar, para poder evaluar si la pregunta de cribado era válida directamente como la respuesta del familiar, o necesitaba de la interpretación de la profesional a través de la anamnesis. El análisis se hizo con ambas opciones, y para ello se estudió el índice de concordancia entre ambas.
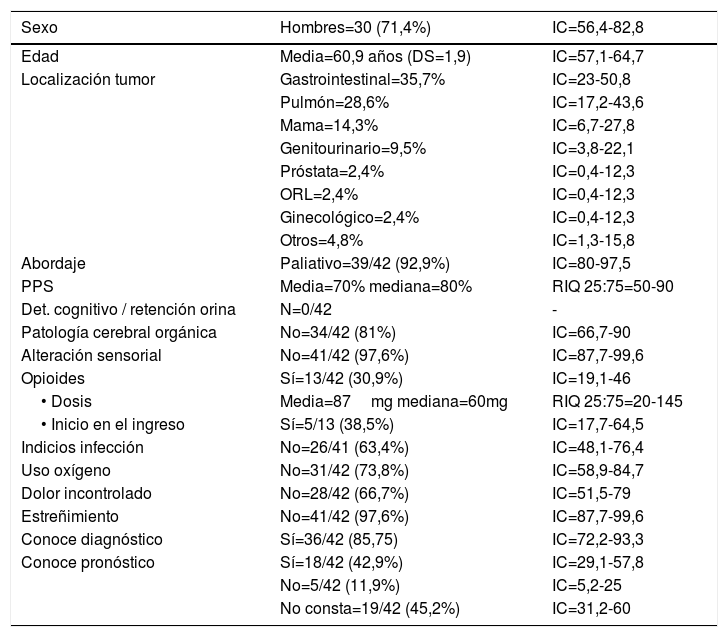
ResultadosDurante el período de estudio, ingresaron en la unidad 61 pacientes, quedando excluidos 19 pacientes y 42 incluidos (fig. 1). Se realizó un estudio descriptivo de la muestra. Para las variables categóricas (sexo, localización de tumor primario, tipo de abordaje, antecedentes de deterioro cognitivo o patología cerebral, alteración sensorial, indicios de infección, uso de oxígeno, mal control del dolor, uso de opioides, estreñimiento, retención aguda de orina, conocimiento de diagnóstico o de pronóstico, respuesta a la pregunta de cribado, interpretación del profesional y delirium según CAM) se presentan las frecuencias absolutas, con su intervalo de confianza al 95%. La variable cuantitativa «edad» se presenta con media y desviación estándar. Las variables, «PPS» y «dosis de opioide» no siguen una distribución normal (análisis gráfico mediante histogramas, y estadístico mediante el test de Kolmogorov-Smirnov, altamente significativo). Por lo tanto, su descripción se presenta mediante la mediana y el rango intercuartílico (RIQ) (P25; P75). Los resultados del análisis descriptivo se presentan en la tabla 1.
Resultados descriptivos
| Sexo | Hombres=30 (71,4%) | IC=56,4-82,8 |
|---|---|---|
| Edad | Media=60,9 años (DS=1,9) | IC=57,1-64,7 |
| Localización tumor | Gastrointestinal=35,7% | IC=23-50,8 |
| Pulmón=28,6% | IC=17,2-43,6 | |
| Mama=14,3% | IC=6,7-27,8 | |
| Genitourinario=9,5% | IC=3,8-22,1 | |
| Próstata=2,4% | IC=0,4-12,3 | |
| ORL=2,4% | IC=0,4-12,3 | |
| Ginecológico=2,4% | IC=0,4-12,3 | |
| Otros=4,8% | IC=1,3-15,8 | |
| Abordaje | Paliativo=39/42 (92,9%) | IC=80-97,5 |
| PPS | Media=70% mediana=80% | RIQ 25:75=50-90 |
| Det. cognitivo / retención orina | N=0/42 | - |
| Patología cerebral orgánica | No=34/42 (81%) | IC=66,7-90 |
| Alteración sensorial | No=41/42 (97,6%) | IC=87,7-99,6 |
| Opioides | Sí=13/42 (30,9%) | IC=19,1-46 |
| • Dosis | Media=87mg mediana=60mg | RIQ 25:75=20-145 |
| • Inicio en el ingreso | Sí=5/13 (38,5%) | IC=17,7-64,5 |
| Indicios infección | No=26/41 (63,4%) | IC=48,1-76,4 |
| Uso oxígeno | No=31/42 (73,8%) | IC=58,9-84,7 |
| Dolor incontrolado | No=28/42 (66,7%) | IC=51,5-79 |
| Estreñimiento | No=41/42 (97,6%) | IC=87,7-99,6 |
| Conoce diagnóstico | Sí=36/42 (85,75) | IC=72,2-93,3 |
| Conoce pronóstico | Sí=18/42 (42,9%) | IC=29,1-57,8 |
| No=5/42 (11,9%) | IC=5,2-25 | |
| No consta=19/42 (45,2%) | IC=31,2-60 |
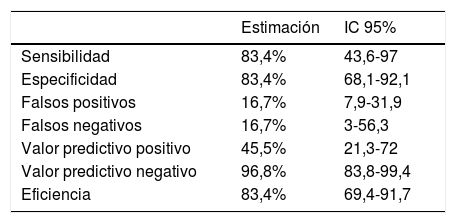
En la tabla 2, se presentan los valores en referencia a la pregunta de cribado. La concordancia entre la respuesta del familiar y la interpretación de la misma por parte del profesional es muy alta (acuerdo global de 95,2%), con un índice de Kappa de 0,88 (p<0,00001). Del 4,8% de desacuerdo, no se observó sesgo ni dirección del mismo. La prevalencia de delirium según el CAM es del 14%, con 6 casos confirmados de 11 detectados por la pregunta de cribado. Los parámetros de validez de la misma se presentan en la tabla 3, con una especificidad y valor predictivo negativo muy elevados. El valor de la eficiencia de la prueba globalmente es también superior al 80%, junto con una likelihood ratio positiva adecuada, y una negativa de 0,2. Todo esto refuerza la validez de la pregunta única propuesta en este estudio como herramienta de cribado para delirium en esta población. En la tabla 4 se recogen los valores predictivos según distintas hipotéticas prevalencias, con datos muy favorables a la utilidad de la prueba de cribado.
Parámetros de validez de la prueba
| Estimación | IC 95% | |
|---|---|---|
| Sensibilidad | 83,4% | 43,6-97 |
| Especificidad | 83,4% | 68,1-92,1 |
| Falsos positivos | 16,7% | 7,9-31,9 |
| Falsos negativos | 16,7% | 3-56,3 |
| Valor predictivo positivo | 45,5% | 21,3-72 |
| Valor predictivo negativo | 96,8% | 83,8-99,4 |
| Eficiencia | 83,4% | 69,4-91,7 |
Likelihood ratio: positiva=5; negativa=0,2.
Se analizó la variable delirium según el CAM y su relación con el resto de parámetros medidos. De ellos, solo el uso de opioides, en relación con el CAM, presentó significación unilateral y bilateral mediante la prueba exacta de Fisher (p=0,007). A la luz de este resultado, se estudió la validez de la pregunta única estratificando a los pacientes según el uso o no de opioides, manteniendo en ambas poblaciones valores de sensibilidad y especificidad igualmente elevados, y con valores predictivos negativos mayores de 80%. Esto refuerza la validez de la prueba independientemente del uso o no de opioides. No se demostró relación con la dosis equivalente de morfina. Por último, se observan diferencias significativas en el valor del PPS según el CAM (mediana de 80% en los negativos frente a 55% en los positivos), con la prueba de Mann-Whitney positiva (p<0,033). No hay muestra suficiente para realizar una regresión logística.
DiscusiónLos resultados de este estudio confirman la hipótesis inicial de los investigadores, reforzando la idea de que una herramienta de «pregunta única» puede ser válida para el cribado de delirium en pacientes con cáncer. Los valores de especificidad y valor predictivo negativo tan elevados sugieren que la herramienta puede mejorar la evaluación de esta entidad tan compleja, y facilitar el abordaje interdisciplinar de la misma.
En los hombres, el tumor que mayor incidencia presenta es el tumor de pulmón y en las mujeres destaca el tumor de mama20. En los datos recogidos en el estudio, las neoplasias que mayor prevalencia han presentado en los hombres han sido las gastrointestinales con 12 casos, seguidos del cáncer de pulmón con 11 casos. A pesar de que se ha detectado una mayor prevalencia de los tumores gastrointestinales, puesto que este grupo incluye varias neoplasias distintas, el carcinoma broncogénico sería el más frecuente considerando tipos tumorales concretos. En las mujeres, el tumor que mayor prevalencia ha tenido ha sido el de mama con 6 casos. Estos datos coinciden con la literatura reforzando la idea de que los resultados de nuestro trabajo son extrapolables a otras unidades.
De los resultados obtenidos en el estudio, se debe contextualizar que solo tres pacientes de los 42 que han participado recibían un abordaje curativo. Ello implica que, por ejemplo, de los 6 casos de tumores de mama que participaron en el estudio, a 5 de ellas se les aplicaba un abordaje paliativo. De esta forma, se podría inferir que el índice de mortalidad para estos tumores es mayor que el descrito en la bibliografía. Sin embargo, creemos que deben tenerse en cuenta otros factores que influyan en nuestro resultado. Por ejemplo, es muy probable que las mujeres que están recibiendo un abordaje curativo sean tratadas más en un hospital de día que en una unidad de hospitalización, disminuyendo el número de ingresos de las pacientes con abordaje curativo, y que eso explique en parte nuestros datos, sin poder descartar otros factores.
De los datos recogidos en nuestra muestra, destaca que ninguno de ellos estaba diagnosticado de deterioro cognitivo. La prevalencia del delirium aumenta en personas de 65 años o mayores9, al igual que la demencia21. Existe una asociación entre el delirium y la demencia, aunque las causas y los efectos de su relación no están establecidas9. Dos tercios de casos de delirium ocurren en personas con demencia9. La media de edad de la población estudiada era de 60,9 años, por lo que había varios pacientes en riesgo de padecer demencia. Sin embargo, no había constancia de que se les hubiera realizado ninguna evaluación a este respecto en las historias clínicas consultadas, como, por ejemplo, el test del Minimental State Examination o el Breve examen del estado mental de Pfeiffer, el cual es el test de rastreo cognitivo más conocido y utilizado en la actualidad22. La realización de este test hubiera facilitado examinar la relación entre el delirium y el deterioro cognitivo. Esto puede haber influido en la baja prevalencia de deterioro cognitivo en una población vulnerable al mismo, como lo demuestran los resultados de la bibliografía.
Existió especial dificultad a la hora de recoger los datos sobre el conocimiento del diagnóstico y el pronóstico de la enfermedad por parte de los pacientes. Solo en dos historias de las revisadas se aclaraba que el paciente conocía su diagnóstico, pero por petición de la familia no se había informado del pronóstico. En la mayoría de los casos, se obtuvo esta información a través del equipo consultor, y en alguno en contacto con el mismo médico del paciente. A pesar de esto, los datos a este respecto encontrados en nuestra población son congruentes con la bibliografía consultada23, en la línea de que la información sobre el diagnóstico es mucho más extendida que sobre el pronóstico. Esto sugiere también que, a pesar de las dificultades mencionadas, los datos probablemente muestren la realidad de la población estudiada, ya que son coincidentes con otras unidades similares a la nuestra.
La prevalencia de delirium en nuestra muestra fue del 14%, utilizando el «CAM» y los criterios DSM-IV como herramienta de diagnóstico. De este modo y puesto que la bibliografía describe que la prevalencia de delirium en plantas de hospitalización es del 10-30%4,10,11, cabe afirmar que el resultado que se ha obtenido en el estudio resulta fiable al encontrarse dentro de los parámetros descritos entre otros trabajos.
De los 6 pacientes que presentaron delirium, 5 de ellos estaban en tratamiento con opioide y de estos, 2 comenzaron el tratamiento de opioide durante el ingreso. A su vez, de estos 5 pacientes, 3 de ellos presentaron mal control del dolor en las últimas 48h, precisando dos de ellos rescates de opioides. Como se describe en la bibliografía, aproximadamente, el 50% de los episodios de delirium en estos pacientes pueden ser reversibles3,5–7,14, y uno de los factores precipitantes puede ser un opioide3. Por tanto, no se puede descartar que la presencia de estos fármacos haya desencadenado los episodios de delirium, aunque por la metodología del estudio no se pueda establecer relación causal entre ambos.
De los 8 pacientes que presentaban antecedentes de patología cerebral, solo uno de ellos desarrolló delirium. Este paciente presentaba metástasis cerebrales, lo cual, según indica la bibliografía, podría suponer un factor de riesgo de desarrollar delirium6. No obstante, también estaba en tratamiento con opioides, posible factor precipitante del delirium3, y el PPS que presentaba era del 40%, pudiendo indicar una supervivencia menor de un mes y ser esto mismo factor de riesgo de delirium. Por todo esto, no se pudo establecer si la presencia de patología cerebral es un factor de riesgo de delirium en nuestra población, siendo necesarios más estudios en esta línea.
A la luz de la alta especificidad y valor predictivo negativo, cabe afirmar la validez de la pregunta única como herramienta de cribado de delirium en la población de pacientes oncológicos. Además, uno de los trabajos encontrados en esta misma línea de pregunta única presenta resultados congruentes11. La comprobación de la estabilidad de dichos valores a distintas prevalencias (como se muestra en el rango consultado en la bibliografía entre 10 y 30% en unidades de oncología) refuerza más aún nuestra hipótesis, incluso a pesar de la baja potencia estadística de nuestro estudio debida a su baja muestra. Otros autores, con resultados también favorables al uso de la pregunta única en este contexto, apuntan, por otro lado, que esta herramienta puede ser insuficiente debido a las fluctuaciones que realiza el delirium17. Creemos que esto podría incidir en la periodicidad con la que se usara esta herramienta (cada 48 h, cada 24 h o incluso por turno), incluso en la idoneidad o no de intercalarla en distintos turnos para rodear esta posible barrera. Sin embargo, no creemos que cuestione la validez misma de la herramienta, aunque sí sugiera futuras líneas de investigación, fundamentalmente de carácter prospectivo.
Con la pregunta de cribado se detectaron 11 casos positivos, 6 de los cuales fueron confirmados mediante el CAM. Fue detectado únicamente un solo falso negativo, el cual pudo deberse a una mala elección del acompañante. En este supuesto, la pregunta le fue realizada al hijo del paciente, el cual pasaba pocas horas al día con su padre. Durante la realización de la pregunta estuvo presente la enfermera responsable del paciente, quien señaló que la respuesta a la pregunta objeto de estudio debería haber sido afirmativa. Esto apunta la importancia de la buena elección del informante, lo cual suele ser más acertado cuando se hace por el equipo que le trata habitualmente, y más aún si se cuenta con el seguimiento continuo durante 24 horas.
Respecto a la relación con el uso o no de opioides, la herramienta no mostró mayor o menor validez en las distintas poblaciones. Esto es congruente con otros trabajos consultados, aunque en varios de ellos no se realizó dicho análisis por separado. Todo esto refuerza la utilidad de esta herramienta independientemente de otros factores farmacológicos.
Como limitaciones del estudio, se debe destacar que la muestra del trabajo ha sido pequeña. Esto podría influir en la validez externa de los resultados, aunque, al ser muy equiparables a los encontrados en la bibliografía, creemos que no producen un sesgo significativo, y se mantendrían con una mayor potencia estadística. La metodología transversal, que permitió una gran validación en el mismo tiempo por parte de los dos investigadores, quizá pudiera infraestimar los datos de delirium frente a otros estudios de seguimiento de cohortes, aunque nuestra muestra esté incluida en rango. En algunos casos, se pudo apreciar en algunos entrevistados que había cierta dificultad a la hora de entender la pregunta, por lo que hubo que explicarla exponiendo para ello varios ejemplos. Estos hechos podrían suscitar bien la necesidad de modificar la formulación de la pregunta o, por el contrario, añadir a la misma, en todas las ocasiones en las que vaya a ser realizada, las explicaciones pertinentes que permitan su rápida y fácil comprensión. Sin embargo, el alto índice de concordancia entre la respuesta del familiar y la interpretación del profesional posterior a las explicaciones sugiere que la respuesta del familiar tiene validez en sí misma. En los casos en los que la respuesta de la familia no concordaba con los argumentos que exponía se tuvo presente la interpretación del profesional para el registro de la respuesta, lo cual podría poner en duda la validez de la respuesta del familiar en sí misma. Sin embargo, ambas respuestas (la de la familia y la interpretación del profesional) presentaron alta concordancia, lo cual creemos que valida los resultados. Por último, ha quedado clara la importancia de la buena elección del acompañante que responde a la pregunta de cribado, a la luz del único falso negativo de la muestra.
ConclusiónPodemos afirmar que una herramienta de «pregunta única» puede ser útil para el cribado de delirium en pacientes con cáncer. A pesar de tratarse de una muestra pequeña, los datos obtenidos concuerdan con lo descrito en la bibliografía. Sin embargo, es necesaria más investigación al respecto, preferiblemente de carácter prospectivo y de cohortes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Se agrace la colaboración a la Unidad de Oncología Médica del Hospital de Navarra por la ayuda prestada, en especial a su supervisora de enfermería, Carmen Zubeldía, sin la cual no hubiese sido posible el desarrollo de este estudio. También se agradece la enorme contribución de Hugo Arasanz y Alejandra Lacalle, que dieron otra dimensión al proyecto. Por último, agradecer al tutor del proyecto, Claudio Calvo, su dirección y la continua ayuda que me ha proporcionado.