INTRODUCCIÓN
Un ejemplar del Journal (edición española) de hipertensión1 contenía un artículo que comparaba la utilidad de los diferentes métodos de medida de la distensibilidad arterial (DA) para predecir las alteraciones cardiovasculares. Muchos artículos de este tipo ya se han publicado desde entonces y otros están en camino, es evidente el protagonismo que está tomando dicha medida como marcador a la hora de determinar la participación vascular en la hipertensión y en otras enfermedades que afectan al sistema cardiovascular. De tal manera que en su 17.º congreso anual la Sociedad Europea de Hipertensión (ESH) al elaborar la Guía de Hipertensión Arterial, realizada conjuntamente entre la ESH y la Sociedad Europea de Cardiología (ESC), ha incluido la DA como parámetro para valorar el daño vascular2.
Merced a los últimos ensayos clínicos se ha acumulado una gran cantidad de información fisiopatológica, farmacológica y terapéutica al respecto. Dos de esas técnicas, concretamente la medición de la velocidad de la onda del pulso (VOP) y el aparato de medición del índice de ascenso del pulso (Sphygmocor), se han desarrollado y mejorado posteriormente para su posible uso con fines diagnósticos. Ambas son interesantes, sobre todo si se tiene en cuenta que la presión arterial aórtica (y, por tanto, la presión ejercida sobre el corazón y el cerebro) puede ser distinta de la que habitualmente se mide en el brazo3.
Los distintos métodos para estudiar el daño orgánico, y en concreto la onda del pulso radial con tonometría computarizada (Sphygmocor), tienen su interés no sólo en la estimación del riesgo cardiovascular, sino también en el seguimiento de los pacientes y en la posible utilización de objetivos de tratamiento adicionales para valorar sus resultados.
Por todo lo comentado se podría decir que:
1) La utilización diagnóstica de la evaluación de la mecánica arterial provee al clínico de datos que no son posibles de obtener mediante simples tomas de tensión arterial.
2) La instauración de una terapéutica farmacológica debe estar acompañada de la evaluación de las propiedades intrínsecas de la pared arterial y de la relación existente entre la presión de pulso (PP) y la DA3,4.
3) Los valores de presión arterial con brazalete no se superponen con los valores encontrados a nivel de la arteria aorta, lo que supone un interrogante importante a la hora del comportamiento de los diferentes grupos farmacológicos utilizados en el tratamiento de la hipertensión, y sobre todo en la cuantificación del riesgo cardiovascular.
HEMODINÁMICA ARTERIAL
El sistema arterial puede definirse como una red compleja de tubos elásticos ramificados que, tras recibir la sangre procedente de las contracciones rítmicas del corazón, consigue, mediante un efecto de amortiguado (efecto Wind-kessel), obtener un flujo continuo en arteriolas y capilares.
La hemodinámica es la parte de la biofísica que estudia el flujo de la sangre en el sistema circulatorio, basándose en los principios físicos de la dinámica de fluidos.
Podemos definir la circulación de la sangre en el sistema arterial como la de un fluido real, no newtoniano, en régimen pulsátil en las grandes arterias y prácticamente estacionario y laminar en arteriolas y capilares. Este flujo es susceptible de desarrollar turbulencias de forma fisiológica en las bifurcaciones y, patológicamente, por efectos de estenosis5.
Viscosidad. Líquidos ideales y reales
El concepto de líquido ideal se utiliza en el estudio de la hidrodinámica para hacer referencia a un fluido imaginario que no ofrece resistencia al desplazamiento. En él, todas las láminas del fluido se desplazan a la misma velocidad. Se dice que el movimiento es de Bernouilli o sin rozamiento.
Los líquidos reales, por el contrario, ofrecen cierta resistencia al desplazamiento de unas láminas sobre otras. Éstas se desplazan de forma similar a como se extiende una baraja de naipes sobre la mesa.
Esta resistencia o viscosidad se define como la fuerza necesaria para desplazar una capa de líquido con una velocidad dada.
La resistencia al flujo por efecto de la viscosidad es máxima en las proximidades del fluido a la pared de la conducción y mínima en el centro de la misma. Este fenómeno condiciona un perfil de flujo parabólico característico6.
Fluidos no newtonianos
Se considera que un fluido es newtoniano cuando el coeficiente de viscosidad se mantiene constante a lo largo de la conducción. Sin embargo, este fenómeno, que podríamos considerar cierto para fluidos como el agua, no sucede en la práctica en el sistema arterial.
Este fenómeno, característico de los fluidos no newtonianos, puede explicarse por el alineamiento relativo de las partículas en suspensión (elementos formes de la sangre) a medida que aumenta la velocidad6,7.
La disminución del coeficiente de viscosidad constituye el objetivo de determinados tratamientos hemorreológicos (hemodilución, expansores del plasma, antiagregación plaquetaria o aumento de la deformabilidad de los hematíes).
Flujo estacionario. Flujo pulsátil. Onda de pulso
El flujo sanguíneo en arterias de gran y mediano calibre presenta un carácter pulsátil sincrónico con la contracción cardíaca. Sin embargo, este efecto sufre un proceso de amortiguado a lo largo del lecho capilar hasta hacerse prácticamente inapreciable en el territorio venoso poscapilar, donde se transforma en un flujo continuo o estacionario: aquel en el que la velocidad con que circula el fluido en cada punto de la conducción se mantiene constante en el tiempo (aunque ésta pueda variar de un punto a otro de la misma)4.
La contracción cardíaca genera una onda de pulso (onda de presión) que se transmite a lo largo de las arterias gracias a su consistencia elástica.
La velocidad de propagación de la onda de pulso depende de la presión arterial, del radio de la arteria por la que se propaga y del espesor de su pared. La velocidad con que se transmite la onda aumenta a medida que disminuye la compliance. Así pues, aunque a primera vista pueda resultar paradójico, la onda de pulso se transmite con mayor rapidez en las arterias “rígidas” que en las “jóvenes”6.
Turbulencia. Número de Reynolds
El régimen laminar se mantiene únicamente hasta ciertos límites de velocidad, a partir de los cuales el líquido no se desliza en forma de láminas paralelas, sino que éstas se entrecruzan formando remolinos con las partículas del líquido desplazándose en todas las direcciones. En este caso se dice que el régimen es “turbulento”. El punto en el cual se produce el cambio de régimen laminar a turbulento viene definido por el número de Reynolds (NR). En la sangre se considera que el NR para alcanzar dicha velocidad crítica es de 2.000, lo cual sólo tiene lugar de forma fisiológica durante la sístole en la aorta ascendente y a la salida de algunas bifurcaciones, así como de forma patológica a la salida de una estenosis7.
RIGIDEZ ARTERIAL
Conceptualmente la rigidez arterial o arterial stiffness es la relación entre tensión y deformación de la arteria, o módulo elástico de Young (la pendiente de esa relación). A mayor módulo elástico mayor rigidez. No es más que una pérdida de la elasticidad de los vasos sanguíneos, que se incrementa con la edad y es perceptible a través de las ondas de pulso, pero que también se acelera con diversos procesos morbosos como la hipertensión arterial, la diabetes mellitus, la dislipemia y la enfermedad renal terminal, entre otros8.
La PP y la VOP reemplazan en la práctica a la medición de la rigidez arterial. La verdadera rigidez arterial está confinada a estudios experimentales o fisiológicos. Los cambios en la rigidez resultan marcadores tempranos de los signos clínicos de las enfermedades vasculares, como es la arteriosclerosis o la hipertensión sistólica aislada9.
Con el desarrollo tecnológico se cuantificó la presión arterial dejando de lado el estudio de la onda de pulso, hasta que ésta se reivindica en esta época actual, así como los parámetros que nos van a medir la rigidez vascular (PP, VOP, etc.), quedando atrás índices como el módulo elástico de Peterson, etc.
Distensibilidad arterial
Concepto
La DA es la capacidad que tienen los vasos sanguíneos para distenderse y contraerse apropiadamente en respuesta a los cambios de volumen y de presión. Además, lo que añade una cierta complejidad es que la relación volumen/presión dentro de las arterias difiere en función del valor de la presión arterial, y por tanto es difícil interpretar completamente el valor de la DA sin ajustar al mismo tiempo la presión dentro del vaso10,11. Existen dos tipos:
1) Distensibilidad capacitiva (C1): refleja las arterias grandes.
2) Distensibilidad oscilatoria o reflexiva (C2): refleja las arterias más pequeñas y arteriolas localizadas periféricamente.
Importancia clínica
Su importancia clínica radica en que es un marcador de alteraciones cardiovasculares. Dada la naturaleza técnica de los conceptos que rodean a la DA, a los métodos variados usados para medirla, puede ser ilustrativo relacionar las medidas de DA con otros índices de riesgo cardiovascular. En un estudio se ha evaluado las relaciones entre tres métodos diferentes de determinar la DA y algunos marcadores de riesgo, como la edad (que se sabe que aumenta la rigidez arterial), la creatinina sérica (un índice de función renal), el colesterol ligado a lipoproteínas de alta densidad y el tabaco12,13.
Debemos destacar que estos factores determinantes conocidos del pronóstico cardiovascular se encontraron claramente asociados con dichos indicadores sencillos de la DA, como la PP y la VOP (que aumenta en función de la rigidez arterial y, por tanto, es una medida útil de la alteración de las arterias). Por otra parte, otro método diferente pero respetado para valorar las arterias, es decir, los reflejos de la onda de la carótida que dependen principal-mente del grado de rigidez de la circulación arterial periférica, no parece estar asociado con los otros factores de riesgo cardiovascular.
En otro artículo reciente que analizó las medidas de la rigidez arterial, dependientes e independientes de la presión arterial, se encontró que estos procedimientos diferentes no eran igualmente predictivos de las medidas ecocardiográficas del ventrículo izquierdo14. Seguramente no debería ser sorprendente que las distintas técnicas que examinan partes diferentes de la circulación, como las arterias carótidas, la aorta, las arterias braquiales y la radial, den medidas diferentes y aparentemente no constantes de la DA15.
Es obvio que esta multiplicidad de métodos puede producir confusión, pero al mismo tiempo demuestra el interés creciente sobre todo lo que rodea a la DA como comentábamos en la introducción.
Existe una relación íntima entre capacitancia (compliance) y distensibilidad, pero son diferentes. Así los vasos pequeños tienen una buena distensibilidad pero con escasa capacidad de almacenamiento, mientras que los vasos grandes tienen mayor capacidad de almacenamiento con menor capacidad de distensión, siempre refiriéndonos a las arterias, ya que el sistema venoso tiene veinticuatro veces mayor capacitancia en relación al arterial, ya que tiene ocho veces mayor su distensibilidad y tres veces mayor su volumen16.
Realización de la distensibilidad arterial de forma sistemática
No deberíamos desalentarnos por la diversidad de métodos que existen actualmente, y que detallaré en otro capítulo a continuación, para medir la DA, ni tampoco por las aparentes inconsistencias entre estos procedimientos. Al aumentar nuestro conocimiento sobre estos métodos y su uso comprobaremos que cada uno de ellos nos enseña algo diferente y potencialmente valioso sobre el sistema cardiovascular.
Por todo lo que estamos viendo podríamos sacar las siguientes conclusiones:
1) La DA es un sistema práctico e importante para la valoración del sistema cardiovascular, pues nos puede ayudar al diagnóstico de algunas enfermedades como la hipertensión y, a su vez, determinar el grado de afectación vascular de la misma.
2) Esta arma diagnóstica nos puede servir para estimar el progreso del tratamiento en cada paciente y la información que nos puede dar sobre fármacos en estudio (ensayos clínicos).
La onda de pulso
La distensión de la porción inicial de la aorta, que se produce en la sístole ventricular, se propaga rápidamente a lo largo de las paredes arteriales en forma de una onda. Esta onda de distensión es el pulso arterial, que llega hasta las pequeñas arterias y es perceptible por palpación hasta las arterias de mediano calibre, como, por ejemplo, en la arteria radial.
La amplitud de la onda del pulso es directamente proporcional al grado de distensión de la arteria. La onda del pulso, registrada gráficamente (esfigmograma), se caracteriza por una rama ascendente con incisura anacrota y una rama descendente con una incisura dicrota, que corresponde con el cierre de las válvulas sigmoideas, acontecimiento que marca el final de la sístole y que en ocasiones se sigue de una pequeña onda secundaria u onda dicrota16,17.
A continuación, y ya durante la diástole, la caída es más suave, hasta alcanzar su punto más declive que corresponde a la presión mínima o presión diastólica, donde la onda del pulso termina para iniciar un nuevo ascenso con la consiguiente contracción ventricular. La cúspide de la onda representa la presión máxima o presión sistólica. La primera corresponde a la expansión y la segunda a la retracción de la pared arterial18.
Velocidad de la onda de pulso
La sangre expulsada en cada latido por el ventrículo izquierdo genera ondas de presión y flujo que son transmitidas hacia todo el árbol arterial. La propagación de las ondas de presión y de flujo a través de un vaso sanguíneo está controlada por principios físicos.
La velocidad con la cual estas ondas se desplazan, o VOP, y los cambios que sufren en sus formas y amplitudes están determinados por la viscosidad sanguínea, la elasticidad de los vasos, la distribución de las ramificaciones y la diferencia de longitudes y distensibilidades a lo largo del sistema19.
El estudio de la VOP no debe considerase un avance moderno, al contrario, las primeras determinaciones las hizo Tigersted en estados normales y patológicos a finales del siglo XIX.
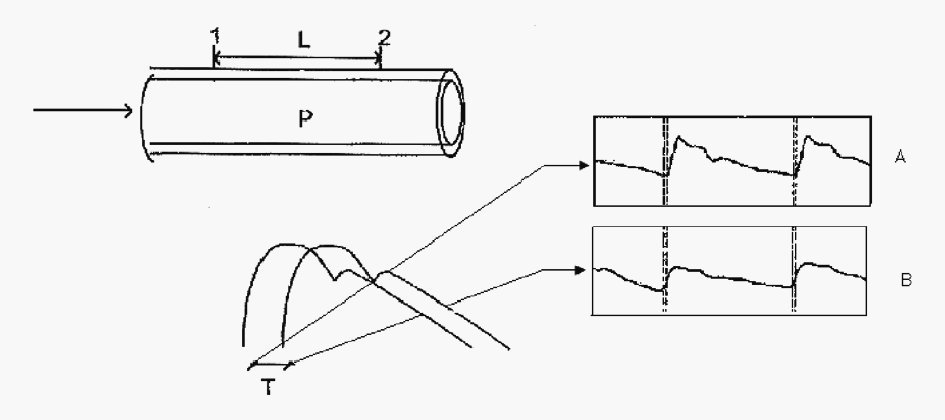
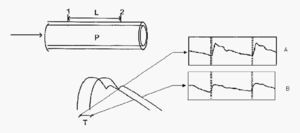
La determinación de la VOP se realiza mediante la toma de dos señales de presión de dos arterias (carótida y femoral) en un mismo trayecto: se mide el tiempo transcurrido entre los comienzos de estas señales de presión y la distancia que separa los dos sitios de medición (fig. 1). La velocidad de propagación es de 8-10 m/seg, de manera que la onda llega a las arterias más alejadas del corazón antes de que haya terminado el período de evacuación ventricular17,19.
Figura 1. Velocidad de la onda del pulso (VOP). VOP: longitud en metros/tiempo en segundos; L = longitud entre transductores 1 y 2, carotídeo y femoral, respectivamente; T = tiempo transcurrido entre ambos pies de la onda. Se mide la distancia entre los pies de ondas de presión arterial obtenidas a nivel carotídeo (A) y femoral (B). P: pulso.
Esta medición y otras semejantes permiten dilucidar el estado intrínseco de la pared arterial, ya que los cambios estructurales, como la ruptura de la lámina elástica, el depósito de colágeno y/o la calcinosis producen rigidez en la misma. En patologías como la hipertensión arterial se observa un aumento de la VOP, lo cual se traduce en un desajuste en la interrelación del ventrículo izquierdo y la carga arterial18. De tal forma, la Guía de la Sociedad Europea de Hipertensión Arterial de 2007 da un valor de más de 12 m/seg para considerarla positiva y como un factor más de riesgo cardiovascular2.
La presión del pulso
La PP se define como la diferencia entre la presión arterial sistólica (PAS) y la presión arterial diastólica (PAD) y refleja la circulación sanguínea pulsátil, al contrario que la presión arterial media, que refleja la circulación sanguínea constante, se expresa en mmHg y se considera un indicador de la DA1,20. A partir de estudios observacionales, como el de Framingham, hemos sabido que la PP aumenta con la edad, tanto en hombres como en mujeres, de forma paralela al aumento de la PAS, sobre todo en la población mayor de 60 años.
Este hallazgo se fundamenta en el hecho demostrado de que con la edad se producen cambios en la evolución de la PAS y la PAD de tal manera que el componente sistólico de la presión arterial aumenta lentamente entre los 50 y 59 años y muy rápidamente después, mientras que el componente diastólico aumenta hasta los 50 años y posterior-mente tiende a disminuir. Estos cambios de comportamiento, basados en alteraciones hemodinámicas propias del incremento de la edad, originarían el aumento progresivo y lento de la PAS y de la PP20. La importancia de ambas se puso de manifiesto en investigaciones realizadas con la cohorte del estudio de Framingham que evidenciaron un riesgo superior y creciente para la PAS, en comparación con la PAD elevada, en individuos mayores de 55 años.
Aunque en la actualidad no es posible definir la PP normal, diferentes estudios poblacionales han puesto de manifiesto que una PP superior a 65 mmHg se asocia a una mayor morbimortalidad cardiovascular, constituyendo un marcador independiente de riesgo cardiovascular4,11,21.
Desde el punto de vista fisiopatológico, la PP va a estar ligada al envejecimiento y su incremento con la edad responde, como causa más frecuente, al progresivo endurecimiento de las arterias principales.
Otros mecanismos que pueden estar implicados en el incremento de la PP son: la hipertonía simpática (causa de aumento de PP en los más jóvenes), la insuficiencia aórtica y determinadas situaciones hiperdinámicas como la tirotoxicosis. Considerando que la PP es una medida que refleja la influencia de la elasticidad vascular sobre la presión arterial, debemos ser conscientes de que la hipertensión arterial no tratada puede acelerar estos procesos degenerativos al favorecer el endurecimiento arterial.
Hacen falta más datos que confirmen hallazgos previos que relacionan el incremento de la PP con repercusión temprana de órganos diana, como puede ser con la aparición de microalbuminuria, con el aumento de la masa ventricular izquierda o con la ateromatosis carotídea22.
Desacople elástico
Un conducto vascular tiene una elasticidad determinada; si se trata de una vena tiene un valor que la caracteriza y si es una arteria tendrá un valor diferente. En el caso de la patología cardiovascular hay que sumar otros elementos, tales como prótesis endovasculares2.
Durante un ciclo cardíaco el impulso de la eyección ventricular se transmite, y si en el trayecto se encuentra un tubo de politetrafluoroetileno expandido se habla de un elastic mismatch o desacople elástico. Lo mismo ocurre si se encuentra un trayecto esclerosado o un stent2. De tal manera que los reemplazos vasculares o usos de stents deben evaluarse cuidadosamente a la luz de los problemas ocasionados por el desacople elástico.
Este desacople se puede calcular para la elasticidad arterial, para la compliance y sus unidades dependerán del índice utilizado.
La tabla 1 define brevemente los diferentes conceptos que hemos expuesto en este apartado sobre la rigidez arterial.
MÉTODOS PARA MEDIR LA DISTENSIBILIDAD ARTERIAL
La DA la podemos medir de las siguientes formas:
1) Distensibilidad aórtica por resonancia magnética.
2) Análisis de las ondas de pulso arterial computarizado (Sphygmocor).
3) Cociente volumen sistólico/PP.
4) Otras: estudios de flujo por eco-doppler, velocidad de las ondas de flujo, combinación de índices de Korotkoff con electrocardiograma, etc.
Nos vamos a centrar única y exclusivamente en el análisis de ondas de pulso arterial, ya que además de ser un método que permite determinaciones correctas de la DA para una buena evaluación de la función vascular, su simplicidad tecnológica es idónea para su realización en Atención Primaria.
ANÁLISIS DE LAS ONDAS DE PULSO ARTERIAL COMPUTARIZADO MEDIANTE SISTEMA SPHYGMOCOR Px-Vx
El sistema Sphygmocor Px proporciona presiones arteriales centrales y parámetros clave de la función cardíaca para la evaluación y gestión del riesgo cardiovascular y de las enfermedades cardiovasculares. Este sistema deriva la forma de onda de la presión arterial calibrada en la aorta ascendente de un registro transcutáneo de la forma de onda de presión arterial radial23.
A partir de la forma de onda de la presión aórtica el sistema calcula una serie de índices de rigidez arterial, interacción ventrículo-arterial y función cardíaca (tabla 2), tales como:
1) Presión sistólica aórtica, que puede diferir en gran medida de la presión sistólica braquial.
2) Carga ventricular izquierda y estrés sistólico, parámetros clave que afectan al riesgo de hipertrofia ventricular izquierda.
3) Presión de perfusión diastólica e índice de reserva cardíaca, parámetros clave que afectan al riesgo de isquemia miocárdica.
4) Índice de aumento aórtico, una medida de la rigidez arterial sistémica.
5) PP central, una medida mejorada del riesgo de accidente vasculocerebral.
6) Duración de eyección e índice de viabilidad subendocárdica, parámetro clave para distinguir entre la disfunción sistólica y diastólica, y para la gestión de la eficacia de la terapia en la insuficiencia cardíaca congestiva.
La variante Sphygmocor Vx mide en forma no invasiva la velocidad (m/seg) de la onda de presión entre dos puntos del sistema arterial. La onda de presión viaja con mayor velocidad a través de un vaso más rígido, por tanto la VOP es una medida muy importante de la rigidez de ese segmento arterial. Además lleva incorporado un electro-cardiograma de 3 tomas. Este sistema se puede agregar al Sphygmocor Px a la hora de poder obtener mayor número de opciones que valoren conjuntamente parámetros de la DA, hablando en términos globales24.
Según se desprende de los resultados de dos estudios presentados a la American Heart Association, esta medida de la tensión central es más eficiente para medir la presión sanguínea y evaluar los riesgos cardiovasculares que un sistema de medición mediante brazalete, al margen de que nos proporciona más parámetros a la hora de valorar la rigidez arterial. Por un lado el estudio Conduit Artery Functional Endpoint (CAFE) descubrió que en Sphygmocor se mostraron efectos en la presión sanguínea central que no se revelaban con un sistema de medición con brazalete en tratamientos con amlodipino/peridonpril y atenolol/diltiazem8.
En el segundo estudio, Strong concluyó que la presión sistólica aórtica central medida con sistemas no invasivos constituye una predicción de la incidencia de enfermedades cardiovasculares, mientras que estas enfermedades no estaban relacionadas con la presión sistólica braquial.
El informe clínico del paciente incluye formas de onda aórtica central promediada, imagen paralela de la forma de onda de pulso periférico registrada y de la forma de onda de pulso aórtico central calculada en forma simultánea, medición de sístole y diástole e índices centrales derivados de la dinámica de la interacción ventrículo-vascular24.
El software que integra todo este proceso permite que la función de exportación analice todos los datos con Excel y SPSS. La base de datos de los pacientes está en formato Microsoft Access. Se pueden observar los análisis de pacientes y tendencias de parámetros mirando formas de onda promedio seleccionadas en secuencia cronológica.
Una vez expuestos todos los rasgos tecnológicos se resume brevemente cómo se debe realizar el proceso con un paciente determinado, siendo los pasos los siguientes:
1) Dejar al paciente en reposo durante 5 minutos. Mientras el investigador aprovecha para introducir los datos del paciente en el ordenador siguiendo las instrucciones del manual.
2) Medir la presión arterial al paciente e introducir este valor en el ordenador siguiendo las instrucciones del manual.
3) Dejar al paciente en reposo durante 2 minutos.
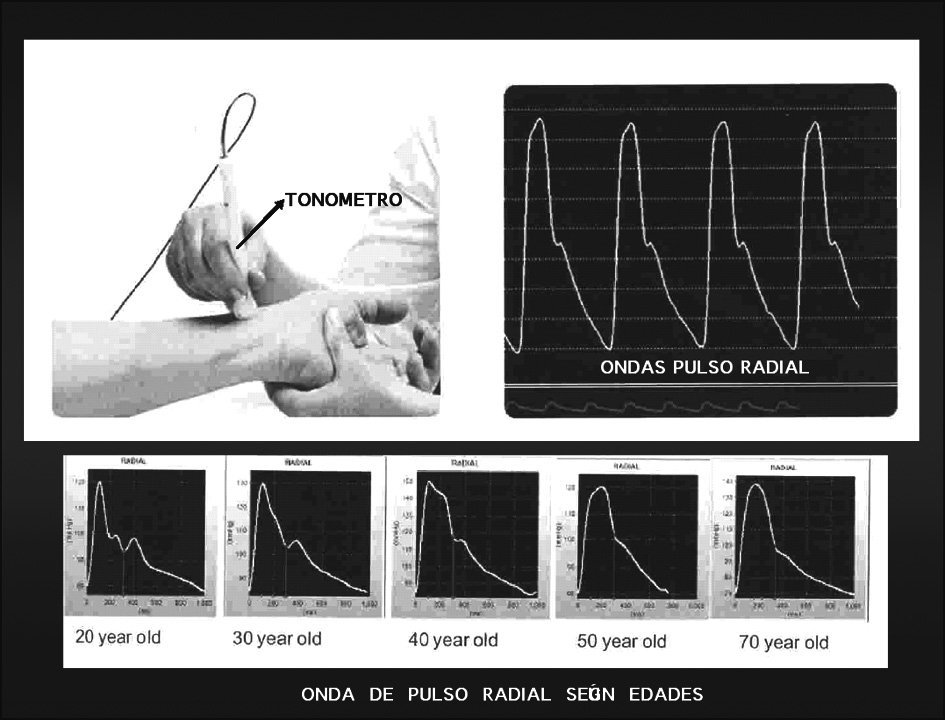
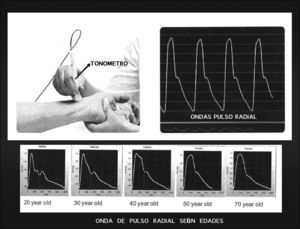
4) Tomar la medida de onda de pulso: colocar al paciente sentado y con el brazo estirado encima de una mesa y con la palma de la mano hacia arriba en posición de dorsiflexión. Buscar en la muñeca del paciente el lugar con más pulso en la arteria radial. Colocar el tonómetro en ese lugar perpendicular a la piel (fig. 2).
Figura 2. Esquema de cómo se realiza la tonometría radial, así como la onda de pulso radial en el monitor o pantalla de ordenador y cómo se modifica ésta con los años.
Se puede tomar la presión arterial y la onda de pulso en el brazo derecho o izquierdo, pero ambas cosas se deben hacer usando el mismo brazo. El brazo a usar debe ser aquel con la presión diastólica en sedestación más alta.
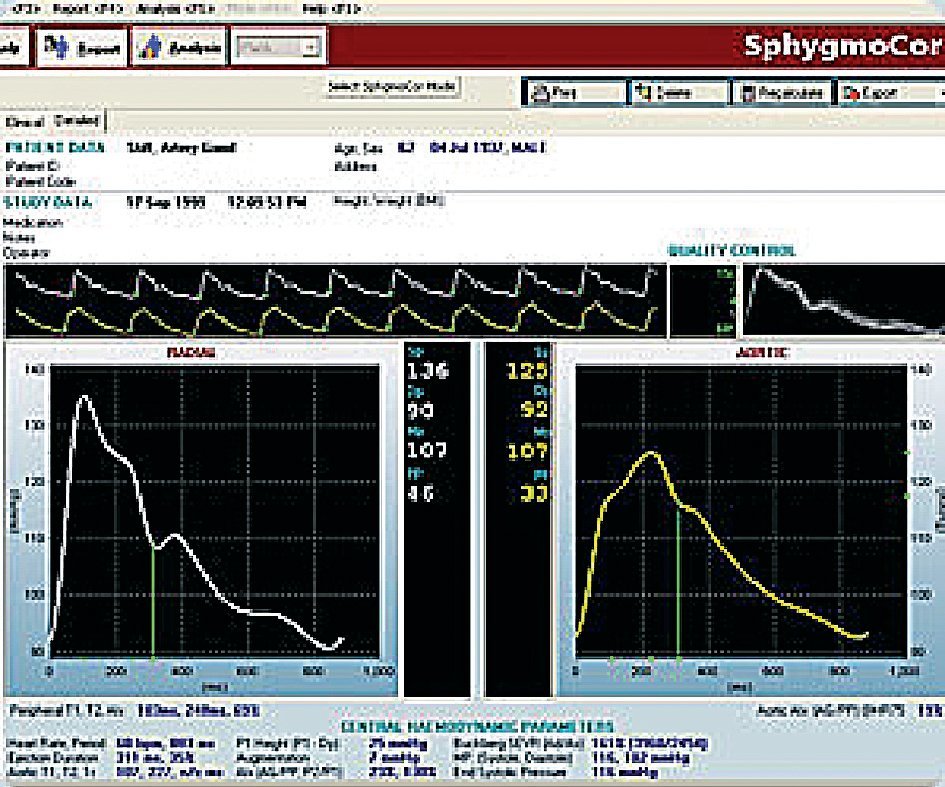
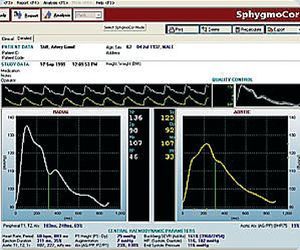
5) Observar las ondas que aparecen en la pantalla del ordenador y ajustar la presión del tonómetro a la muñeca hasta que se vean bien. Una vez que se consideren correctas, mantener el tonómetro en la muñeca como mínimo durante 12 segundos. Finalmente apretar space para que se graben los datos en el ordenador (fig. 3).
Figura 3. Tras realizar la técnica y apretar space, el programa nos trata los datos y éstos aparecen en pantalla numéricamente y morfológicamente con dos ondas, en trazo blanco (radial) y en amarillo (aórtica).
6) Ver el control de calidad para saber si se debe aceptar o no esa medición: ver el manual del investigador. Serán aceptables si se cumplen los siguientes requisitos. Si falla en alguna de las 3 ya no es aceptable:
– Operator index mayor o igual a 80.
– Valores de control de calidad dentro de los límites (estarán en verde si la medición fue satisfactoria y en rojo si hay que repetirla). Hay que conseguir dos medidas aceptables en cada medición. Si después de dos medidas:
– Operator index de cada una es mayor o igual a 90: es correcto.
– Si una o las dos están entre 80 y 89: se deben conseguir dos medidas aceptables más (en total serían 4 que tendrían que ser mayor o igual a 80).
En resumen, un sistema sencillo que nos proporciona un registro no invasivo a partir de un tonómetro de aplanación, situado en la arteria radial, de tal manera que la señal de onda que se capta se introduce en un ordenador, en el cual se obtienen las morfologías de las ondas radial y de aorta central (derivada de una función de transferencia de la onda radial) (fig. 3). En estas ondas de pulso de la arteria radial y de la aorta central se analizan: la presión sistólica, diastólica, diferencial, la onda refleja central y la VOP25.
Correspondencia: J.M. Sáez-Pérez.
Avda. Ausias March 14-3. 46111 Rocafort. Valencia. España. Correo electrónico: navidadespiritu@hotmail.com
Recibido el 02-10-07; aceptado para su publicación el 11-02-08.