La furunculosis recurrente puede considerarse como la aparición secuencial de varios furúnculos en un período de meses o incluso años en el mismo paciente. La mayoría de los casos (hasta un 75%) son atribuibles a Staphylococcus aureus, ya sean en su forma sensible (SASM) o resistente a meticilina (SARM)1,2. Este tipo de infecciones pueden aparecer en el contexto de infecciones producidas por SARM comunitarios (SARM-AC), ya que son las infecciones de piel y partes blandas las manifestaciones clínicas más comunes causadas por este tipo de cepas1.
Presentamos el caso de un varón que mostraba un absceso doloroso en el primer dedo de la mano derecha. Se realizó drenaje de la lesión y se pautó tratamiento con amoxicilina-clavulánico. Regresó al día siguiente con aparición de otros abscesos en diferentes localizaciones. Tras nuevo drenaje se pautó cloxacilina. Seis días más tarde presentó malestar general con astenia, picos febriles de hasta 39°C y lesiones abscesificadas y ulceradas en el muslo, pierna y abdomen. Se realizó cultivo de las lesiones y se decidió pautar levofloxacino ante la falta de respuesta al tratamiento previo.
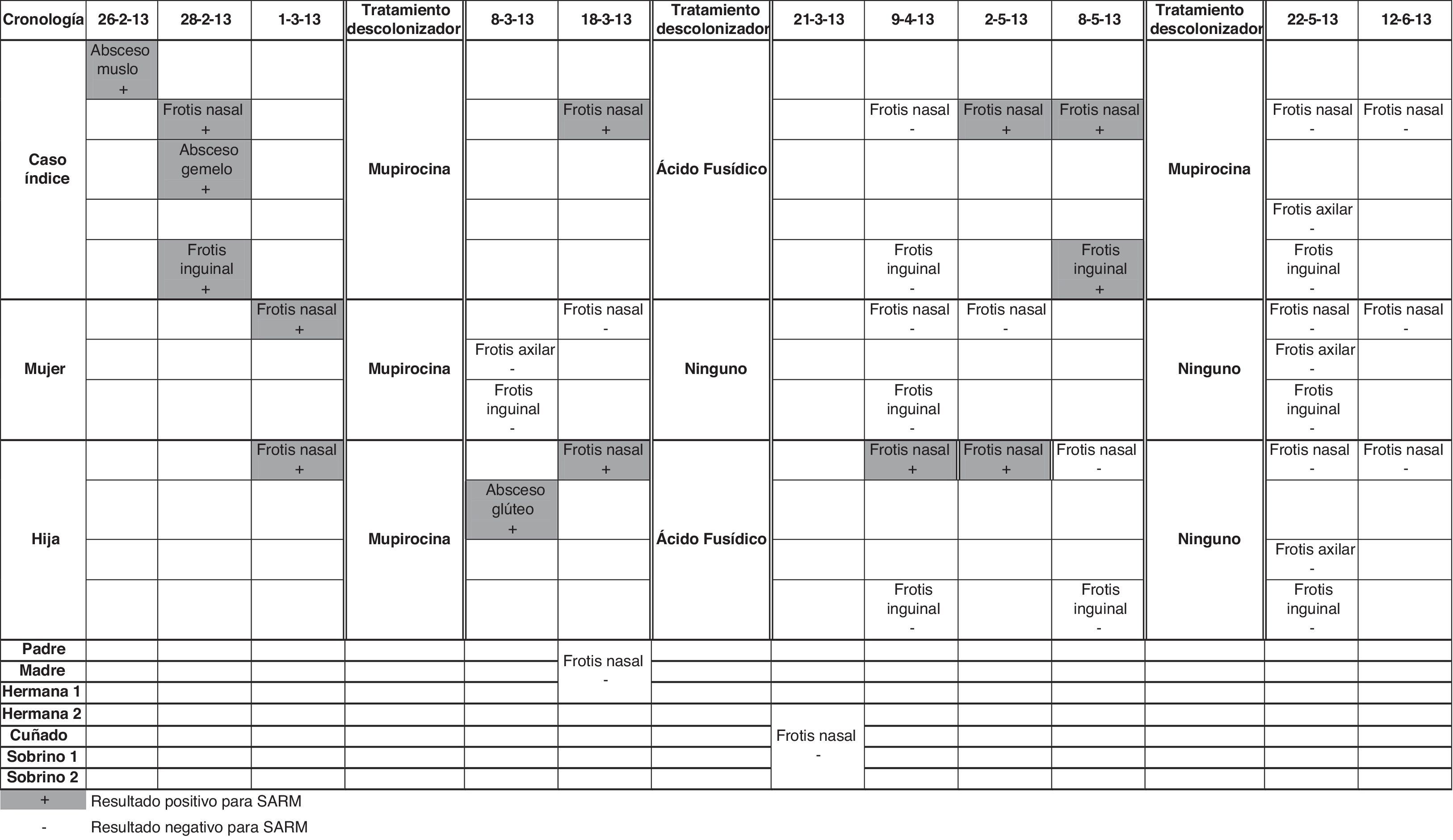
En el cultivo se aisló SARM, que además presentaba resistencia a quinolonas, eritromicina y cotrimoxazol, siendo sensible al resto de antimicrobianos (mupirocina, ácido fusídico, tetraciclinas, clindamicina, etc.). Posteriormente se tomaron muestras cutáneas y nasales, tanto del paciente como de su familia más cercana (mujer e hija), las cuales fueron positivas para SARM, y muestras nasales de otros miembros de su familia con contacto menos habitual, siendo estas negativas (fig. 1).
El estudio de las cepas demostró que todas poseían la leucocidina de Panton-Valentine (LPV) y otros genes de virulencia, como cna. Dichas cepas fueron tipificadas como ST30/t021, agr tipoiii. Albergaban múltiples genes de resistencia (blaZ, mecA, msrA, msrB, mphC, dfrA y dfrG) y todas ellas presentaban el clúster de evasión inmune (IEC) tipo B.
Tras obtener estos resultados, al paciente se le pautó doxiciclina durante 10días, mupirocina nasal durante 5días y lavados con jabón de clorhexidina, observándose mejoría clínica. La familia del paciente fue descolonizada con mupirocina nasal. Siete días después de iniciar la descolonización la hija presentó un furúnculo en glúteo —que requirió visita al pediatra y drenaje local—, y el cultivo de control de las fosas nasales de padre e hija fue nuevamente positivo para SARM, iniciándose otro tratamiento descolonizador (fig. 1). A partir del mes siguiente todos los controles fueron negativos y no se registraron nuevos abscesos.
La prevalencia de SARM-AC en Europa es baja, pero creciente, existiendo numerosas líneas clonales3. Se estima que la prevalencia en España se sitúa entre el 1 y el 2%. Las cepas incluidas en el ST8 son las más habituales, aunque también se han observado representantes del ST80, ST88, ST1/SCCmecIV (CC1) o ST30/SCCmecIV (CC30)4-7.
El hecho de ser portador nasal de S.aureus y la continua exposición a la fuente de infección (p.ej., contacto cercano entre convivientes) han sido identificados como factores de riesgo para la furunculosis recurrente2. S.aureus posee una gran variedad de factores de virulencia que ayudan en la evasión de las defensas inmunes del huésped. Además, se ha descrito que la presencia de LPV está asociada a infecciones cutáneas foliculares y recurrentes2.
En cuanto al manejo de las lesiones cutáneas, generalmente abscesos, es fundamental el drenaje de las mismas8. El papel coadyuvante de la terapia antimicrobiana en el tratamiento es incierto9. Los pacientes con enfermedad localizada pueden ser tratados con terapia oral de forma ambulatoria con cotrimoxazol, doxiciclina, minociclina o bien clindamicina o linezolid, que además inhiben la expresión de la LPV8. En nuestro caso, el paciente fue tratado en varias ocasiones con antibióticos a los que la bacteria era resistente, y a pesar de que se procedió al drenaje de los abscesos en todas ellas, el cuadro recidivó. Pensamos que esta falta de acierto en las terapias empíricas, junto con la colonización nasal y cutánea, pudo influir en el retraso de la curación y en la recurrencia de las lesiones. Este tipo de cuadros no debe menospreciarse, pues causan preocupación en los pacientes y pueden llegar a ser tan contagiosos que incluso se ha publicado la implicación de todo un pueblo10. Recalcamos la importancia de realizar cultivo de las lesiones recidivantes antes de pautar tratamientos antibióticos, ya que si se trata de una cepa de SARM comunitario, puede beneficiarse de un tratamiento tópico de descontaminación y de una terapia oral dirigida, además de identificar a otros sujetos portadores que pueden desarrollar infección posteriormente y contribuir a su diseminación.
FinanciaciónLa investigación llevada a cabo en la Universidad de La Rioja ha sido financiada por el proyecto SAF2012-35734 del Ministerio de Economía y Competitividad y fondos FEDER. D. Benito posee una beca predoctoral FPI del Ministerio de Economía y Competitividad.
Agradecemos a la Dra. Carmen Torres Manrique y a la Dra. Rosa Martínez Álvarez su importante contribución a este trabajo.