La cirugía supone una de las áreas de alto riesgo para la aparición de efectos adversos (EA). El objetivo de este estudio es conocer el porcentaje de EA en hospitalización que se detectan mediante la metodología «Global Trigger Tool» en pacientes de cirugía general, las características de los mismos y la validez de la herramienta.
Material y métodosEstudio retrospectivo, observacional y descriptivo sobre pacientes ingresados en cirugía general de un hospital de tercer nivel, sometidos a intervención quirúrgica durante el año 2012. La identificación de EA se lleva a cabo mediante una revisión de historias clínicas empleando una adaptación de la metodología «Global Trigger Tool» Una vez identificado el EA, se le asignó una categoría de daño y se determinó el grado en el que este podría haber sido evitado así como su relación con el procedimiento quirúrgico.
ResultadosLa prevalencia de EA fue de 36,8%. Con un número de EA por paciente de 0,5. El 56,2% se consideraron evitables. Y un 69,3% se relacionaron directamente con el procedimiento quirúrgico. La herramienta demostró una sensibilidad del 86% y una especificidad del 93,6%. El valor predictivo positivo fue de 89%, el valor predictivo negativo de 92%.
ConclusionesLa prevalencia de EA es más alta de lo estimado en otros estudios. La mayoría de los EA detectados están relacionados con el procedimiento quirúrgico, y más de la mitad son evitables.
La metodología «Global Trigger Tool» adaptada ha demostrado ser altamente eficaz y eficiente para la detección de EA en cirugía, identificando todos los EA graves y con pocos falsos negativos.
Surgery is one of the high-risk areas for the occurrence of adverse events (AE). The purpose of this study is to know the percentage of hospitalisation-related AE that are detected by the «Global Trigger Tool» methodology in surgical patients, their characteristics and the tool validity.
Material and methodsRetrospective, observational study on patients admitted to a general surgery department, who underwent a surgical operation in a third level hospital during the year 2012. The identification of AE was carried out by patient record review using an adaptation of «Global Trigger Tool» methodology. Once an AE was identified, a harm category was assigned, including the grade in which the AE could have been avoided and its relation with the surgical procedure.
ResultsThe prevalence of AE was 36,8%. There were 0,5 AE per patient. 56,2% were deemed preventable. 69,3% were directly related to the surgical procedure. The tool had a sensitivity of 86% and a specificity of 93,6%. The positive predictive value was 89% and the negative predictive value 92%.
ConclusionsPrevalence of AE is greater than the estimate of other studies. In most cases the AE detected were related to the surgical procedure and more than half were also preventable.
The adapted «Global Trigger Tool» methodology has demonstrated to be highly effective and efficient for detecting AE in surgical patients, identifying all the serious AE with few false negative results.
Efecto adverso (EA) se define como el daño causado a un paciente como consecuencia de la asistencia médica, no directamente condicionado por la enfermedad que padece1. Los EA son un motivo de preocupación debido a las tasas elevadas observadas en pacientes hospitalizados2–9. Además, aproximadamente la mitad se consideran prevenibles4,5,10.
Las especialidades quirúrgicas concentran un mayor número de EA4–6,9. En cirugía general se han descrito tasas desde el 7%, en el Harvard Medical Practice Study2, hasta el 30,3% en el estudio de Healey et al.10. En el estudio poblacional sobre efectos adversos en pacientes hospitalizados realizado en España (ENEAS), la incidencia de EA en cirugía general fue del 10,3%9.
Históricamente, los sistemas de identificación de EA se han basado en notificaciones voluntarias de incidentes, rastreo de errores, información obtenida de bases clínico-administrativas (CMBD) y reclamaciones. La mayoría infraestiman la incidencia real de EA11,12. Recientemente se han desarrollado diferentes herramientas basadas en la revisión de historias clínicas para su cribado y posterior revisión para la detección de EA.
El «Institute for Healthcare Improvement» (IHI), ha desarrollado el «IHI Global Trigger Tool» para la medición de EA13. Este sistema nació en los años 90, utilizado al principio solo en relación con las reacciones adversas a fármacos, más tarde se adaptó para el uso en unidades de cuidados intensivos, perinatales y quirúrgicas. Se basa en la selección de historias clínicas que, con alta probabilidad, se asocian a EA mediante la identificación de sucesos alarma («triggers»). Las historias en las que se halla algún «trigger», se revisan detalladamente en busca de EA. Esta herramienta ha demostrado ser altamente eficaz y eficiente detectando incluso diez veces más EA que otros sistemas14.
Parece interesante el desarrollo de una herramienta capaz de identificar EA en pacientes quirúrgicos de manera fiable y eficaz y a bajo coste.
El objetivo principal de este estudio es conocer el porcentaje de EA en hospitalización que se detectan mediante la aplicación de la metodología «Global Trigger-Tool», adaptada a pacientes de cirugía general, conocer sus características y conocer la validez de la herramienta en nuestro medio.
Material y métodosDiseño del estudioRealizamos un estudio observacional, descriptivo, retrospectivo.
Se incluyeron pacientes ingresados en cirugía general de un hospital de tercer nivel durante el período del uno de enero de 2012 al 31 de diciembre de 2012.
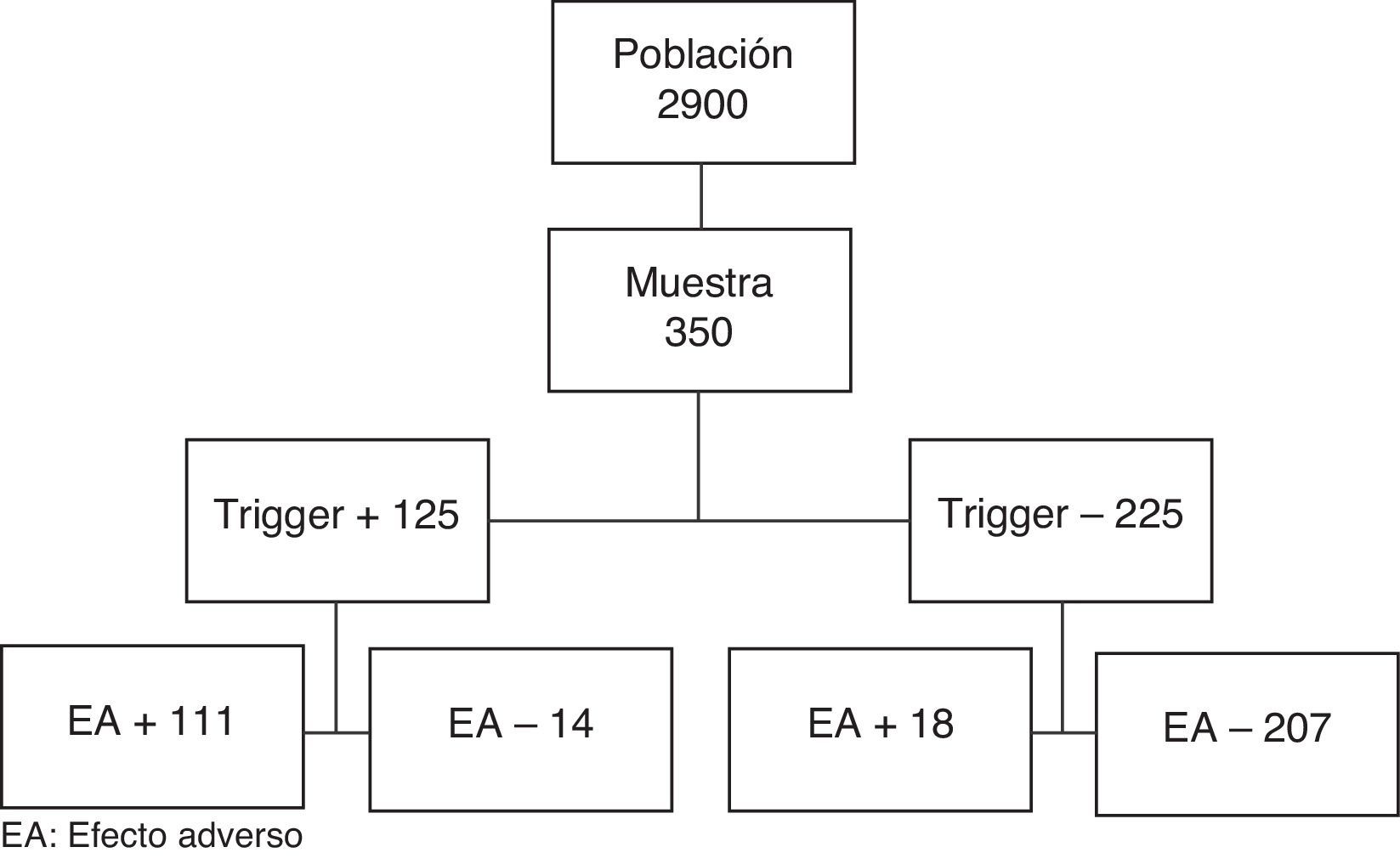
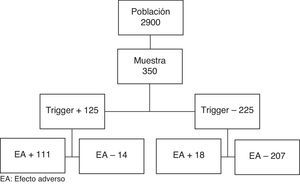
El cálculo del tamaño de la muestra se realizó sobre una población de 2.900 casos, tomando como referencia los datos del Estudio ENEAS (incidencia de 10,3%), con un nivel de confianza del 95% y una precisión del 0,03. La muestra se compuso de 350 pacientes. El reclutamiento se realizó de forma aleatoria simple.
Criterios de inclusión: pacientes ≥ 18 años sometidos a un procedimiento quirúrgico urgente o programado; episodios clínicos completos y cerrados; ingreso administrativo en cirugía general con carácter urgente o programado.
Criterios de exclusión: pacientes psiquiátricos o en rehabilitación; derivados de forma no programada de otros centros; cirugías de trasplante visceral.
Cuando un paciente no cumplió los criterios de inclusión, se recogió el siguiente de la lista de pacientes intervenidos.
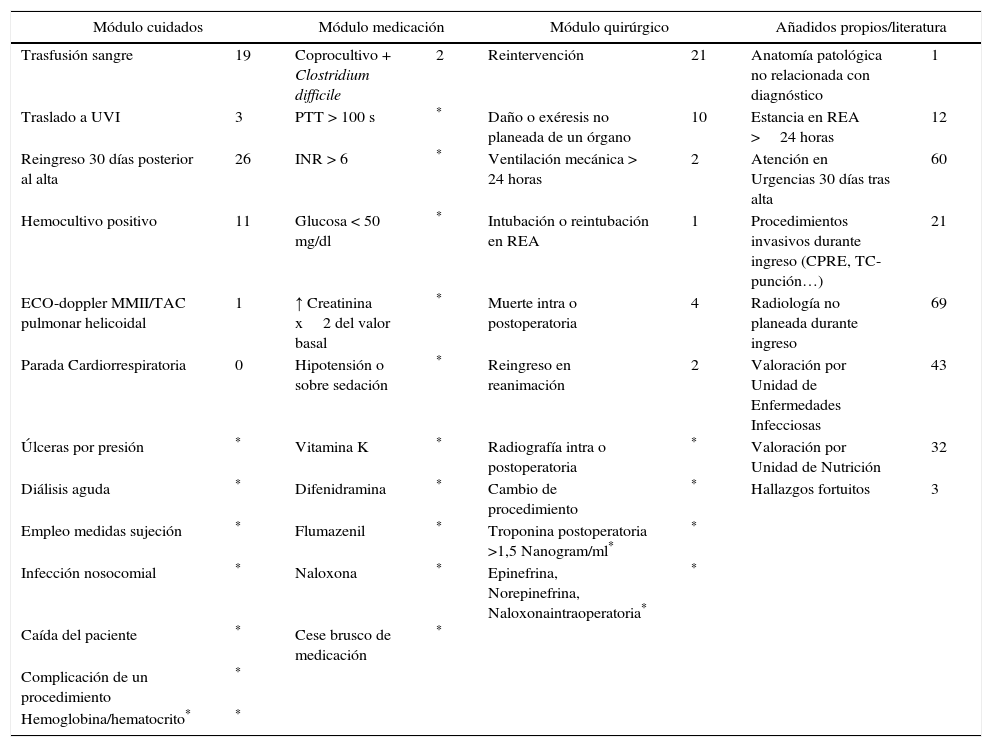
InstrumentalizaciónSe realizó una adaptación de la herramienta y del listado de «triggers» tras una revisión exhaustiva de la literatura y teniendo en cuenta las características de los sistemas de información del hospital. El IHI propone un listado de «triggers» agrupados en 6 módulos: cuidados generales, medicación, quirúrgico, cuidados intensivos, perinatal y departamento de emergencias. Se seleccionaron, dentro de los tres primeros módulos, el panel de «triggers» adecuados para su detección en la red interna informática del propio hospital. Se descartaron aquellos que no pudiesen ser detectados mediante este sistema y se añadieron otros (tabla 1).
«Triggers» encontrados y frecuencia de aparición
| Módulo cuidados | Módulo medicación | Módulo quirúrgico | Añadidos propios/literatura | ||||
|---|---|---|---|---|---|---|---|
| Trasfusión sangre | 19 | Coprocultivo + Clostridium difficile | 2 | Reintervención | 21 | Anatomía patológica no relacionada con diagnóstico | 1 |
| Traslado a UVI | 3 | PTT > 100 s | * | Daño o exéresis no planeada de un órgano | 10 | Estancia en REA >24 horas | 12 |
| Reingreso 30 días posterior al alta | 26 | INR > 6 | * | Ventilación mecánica > 24 horas | 2 | Atención en Urgencias 30 días tras alta | 60 |
| Hemocultivo positivo | 11 | Glucosa < 50 mg/dl | * | Intubación o reintubación en REA | 1 | Procedimientos invasivos durante ingreso (CPRE, TC-punción…) | 21 |
| ECO-doppler MMII/TAC pulmonar helicoidal | 1 | ↑ Creatinina x2 del valor basal | * | Muerte intra o postoperatoria | 4 | Radiología no planeada durante ingreso | 69 |
| Parada Cardiorrespiratoria | 0 | Hipotensión o sobre sedación | * | Reingreso en reanimación | 2 | Valoración por Unidad de Enfermedades Infecciosas | 43 |
| Úlceras por presión | * | Vitamina K | * | Radiografía intra o postoperatoria | * | Valoración por Unidad de Nutrición | 32 |
| Diálisis aguda | * | Difenidramina | * | Cambio de procedimiento | * | Hallazgos fortuitos | 3 |
| Empleo medidas sujeción | * | Flumazenil | * | Troponina postoperatoria >1,5 Nanogram/ml* | * | ||
| Infección nosocomial | * | Naloxona | * | Epinefrina, Norepinefrina, Naloxonaintraoperatoria* | * | ||
| Caída del paciente | * | Cese brusco de medicación | * | ||||
| Complicación de un procedimiento | * | ||||||
| Hemoglobina/hematocrito* | * | ||||||
CPRE: colangiopancreatografía retrógrada endoscópica; INR: «internacional normalized ratio prothrombin time»; MMII: miembros inferiores; PTT tiempo de tromboplastina parcial; REA: unidad de reanimación postquirúrgica; TAC: tomografía axial computerizada; TC: tomografía computerizada; UVI: unidad de vigilancia intensiva.
Para la categoría de daño asignada a cada EA, se empleó clasificación de la «National Coordinating Council for Medication Error Reporting and Prevention»15, empleada habitualmente en la metodología «Global Trigger-Tool».
Proceso de revisión. (fig. 1)- 1.
Equipo de revisión
Constó de dos revisores, médicos internos residentes y un cirujano sénior como consultor. Previamente a la fase de cribado, los revisores realizaron un período de entrenamiento, revisando 20 historias clínicas.
- 2.
Fase de cribado
Ambos revisores cribaron todas las historias en busca de «triggers» para seleccionar aquéllas que pasaban al proceso de revisión. Se diseñó una guía de cribado específica para este trabajo que incluía las variables a estudio de cada paciente y los «triggers» seleccionados. Se midió el tiempo de cribado de las historias clínicas.
- 3.
Detección y caracterización de EA
Se consideró EA todo aquel «suceso nocivo e inintencionado que le ocurre al paciente como consecuencia del ejercicio de la atención sanitaria no relacionado con su enfermedad»1.
Las fuentes de información para la búsqueda de EA fueron informes clínicos de alta, protocolos de intervención quirúrgica y comentarios de evolución médicos y de enfermería desde el ingreso del paciente hasta 30 días posteriores al alta, incluyendo comentarios de consultas externas. Todos ellos estaban disponibles en formato electrónico.
Al detectar un EA se le adjudicó una categoría de daño y se valoró el grado en el que ese suceso podría haber sido evitado
Para la determinación del carácter evitable del EA se adaptó la clasificación empleada en el estudio ENEAS4, considerando evitable los EA con puntuación igual o mayor a 4.
Para minimizar el carácter subjetivo de los revisores en la clasificación de EA evitables y la valoración del grado de complejidad del procedimiento quirúrgico, se aplicó un cuestionario a 20 cirujanos sénior. Estos categorizaron cada EA según la clasificación previa y cada procedimiento quirúrgico según una puntuación de uno a 4, considerando uno como grado de complejidad mínima y 4 como grado de complejidad máxima. Se adjudicó a cada EA y a cada procedimiento quirúrgico un valor medio. El revisor posteriormente pudo modificar la puntuación ajustándola a cada caso.
Las historias en las que no se detectó ningún «trigger» fueron revisadas de la misma manera que las cribadas positivamente para la búsqueda de EA, empleando las mismas fuentes de información.
Se recogieron además las variables: edad, sexo, categoría ASA, diagnóstico principal, procedimiento quirúrgico, estancia en días, cirugía urgente o programada, complejidad del procedimiento quirúrgico.
Análisis de datosSe realizó un análisis descriptivo mediante media, mediana y desviación típica para variables continuas y mediante distribución de frecuencias para variables categóricas.
La comparación entre las principales variables según EA se realizó mediante el contraste no paramétrico U de Mann-Whitney o con el contraste chi-cuadrado o test de Fisher según fuese la variable continua o categórica.
Para medir la validez de la herramienta para detectar la presencia de un EA, se utilizó la sensibilidad y especificidad de la prueba diagnóstica, así como el valor predictivo positivo (VPP) y el valor predictivo negativo.
Finalmente el modelo de predicción se realizó mediante regresión logística binaria, con el método forward conditional, introduciendo como variable dependiente la aparición de EA y como variables independientes las que obtuvieron significación estadística en el análisis bivariante o podían tener una implicación clínicamente plausible. El análisis de la calibración del modelo se realizó mediante el estadístico de Hosmer-Lemeshow. El poder discriminatorio del modelo se evaluó mediante el área bajo la curva ROC (receiver-operator characteristics) obtenida analizando la probabilidad del valor pronosticado por el modelo multivariable. Los resultados del modelo se presentan en forma de odds ratio (intervalo de confianza [IC] del 95%).
El programa estadístico utilizado fue STATA/SE v10.0. Se consideraron estadísticamente significativos aquellos p-valores<0,05 para todos los análisis.
ResultadosEn la fase de entrenamiento los revisores alcanzaron una concordancia del 100%.
Se cribaron 350 historias, 14 fueron descartadas por no cumplir los criterios de inclusión (8 trasplantes hepáticos, 3 quimioembolizaciones hepáticas y 3 pacientes con historia clínica incompleta) y sustituidas según el método. El tiempo empleado en el cribado de las historias fue inferior a tres minutos de media.
La edad media fue 58 años, mediana de 60. El 47,7% eran mujeres. Doscientos cincuenta y cinco pacientes fueron intervenidos de forma programada (73%) y 95 de forma urgente (27%). La colecistectomía supuso el 22% de los procedimientos, la apendicectomía el 13%, colectomías el 11%, hernioplastias el 9% y tiroidectomías el 8%. El resto de los procedimientos representó menos del 5% individualmente.
Se detectaron 340 «triggers» (tabla 1) en 125 pacientes. En 111 de los 125 pacientes seleccionados por la herramienta encontramos al menos un EA. Hubo 14 falsos positivos. El VPP de la herramienta fue de 89%. Se detectaron 31 pacientes con un segundo EA, 15 con un tercero, tres con un cuarto y uno con un quinto. El total de EA detectados por la herramienta fue de 161.
Tras la revisión de las historias clínicas en las que no se detectaron «triggers», se observaron 18 EA en 18 pacientes, 5 flebitis de acceso venoso periférico, 4 hipocalcemias postoperatorias, 2 reacciones alérgicas, 2 seromas y un hematoma de herida quirúrgica, una retención aguda de orina y 3 anulaciones de quirófano.
La prevalencia real de EA fue del 36,8% (IC: 31,7-41,9%). Excluyendo los casos de flebitis como único EA, 35,4%. Hubo 51,1 EA por cada 100 pacientes y 5,57 EA por cada 100 pacientes-día.
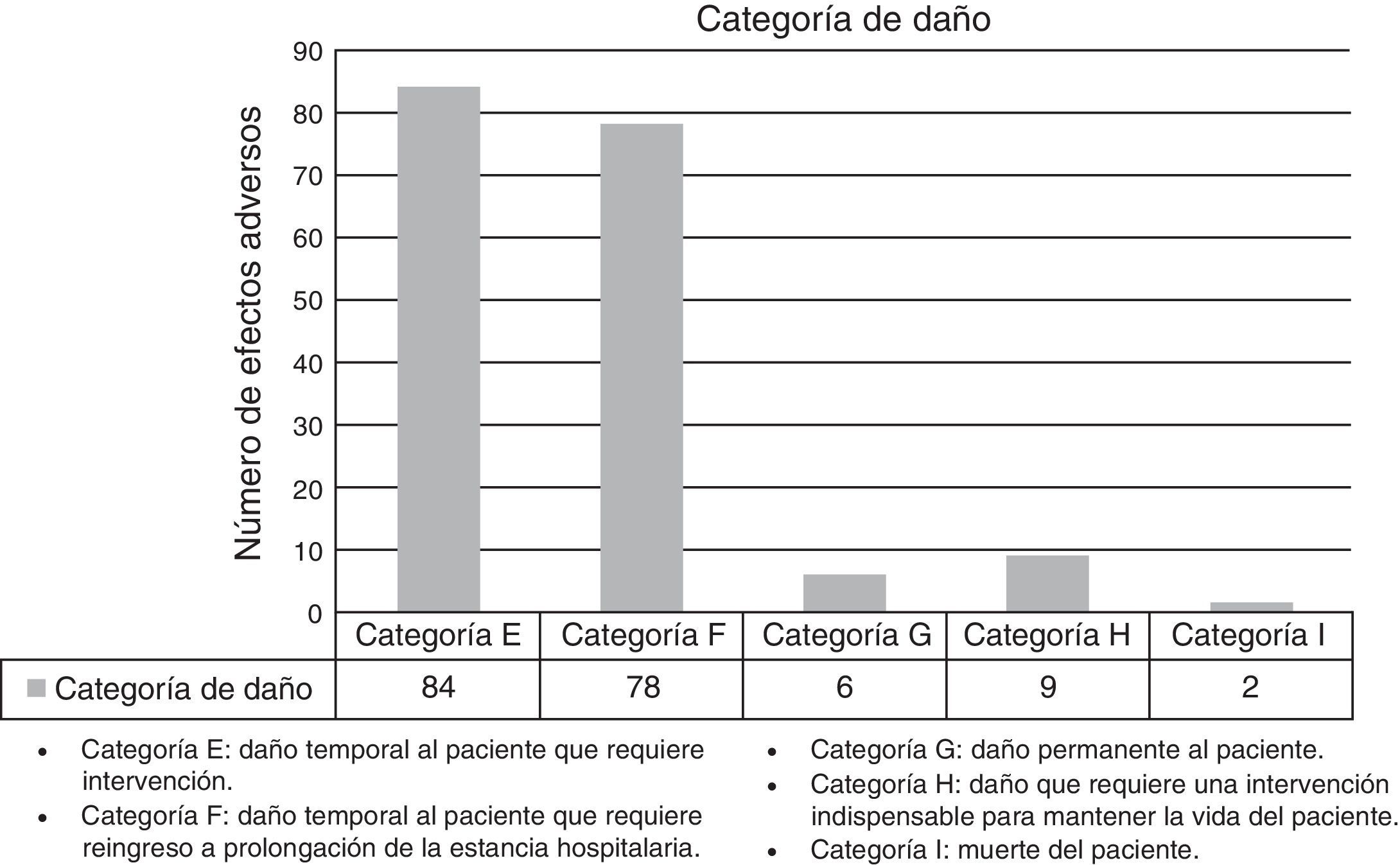
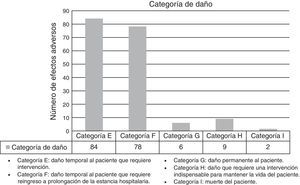
La categoría de daño de los EA detectados se expone en la figura 2.
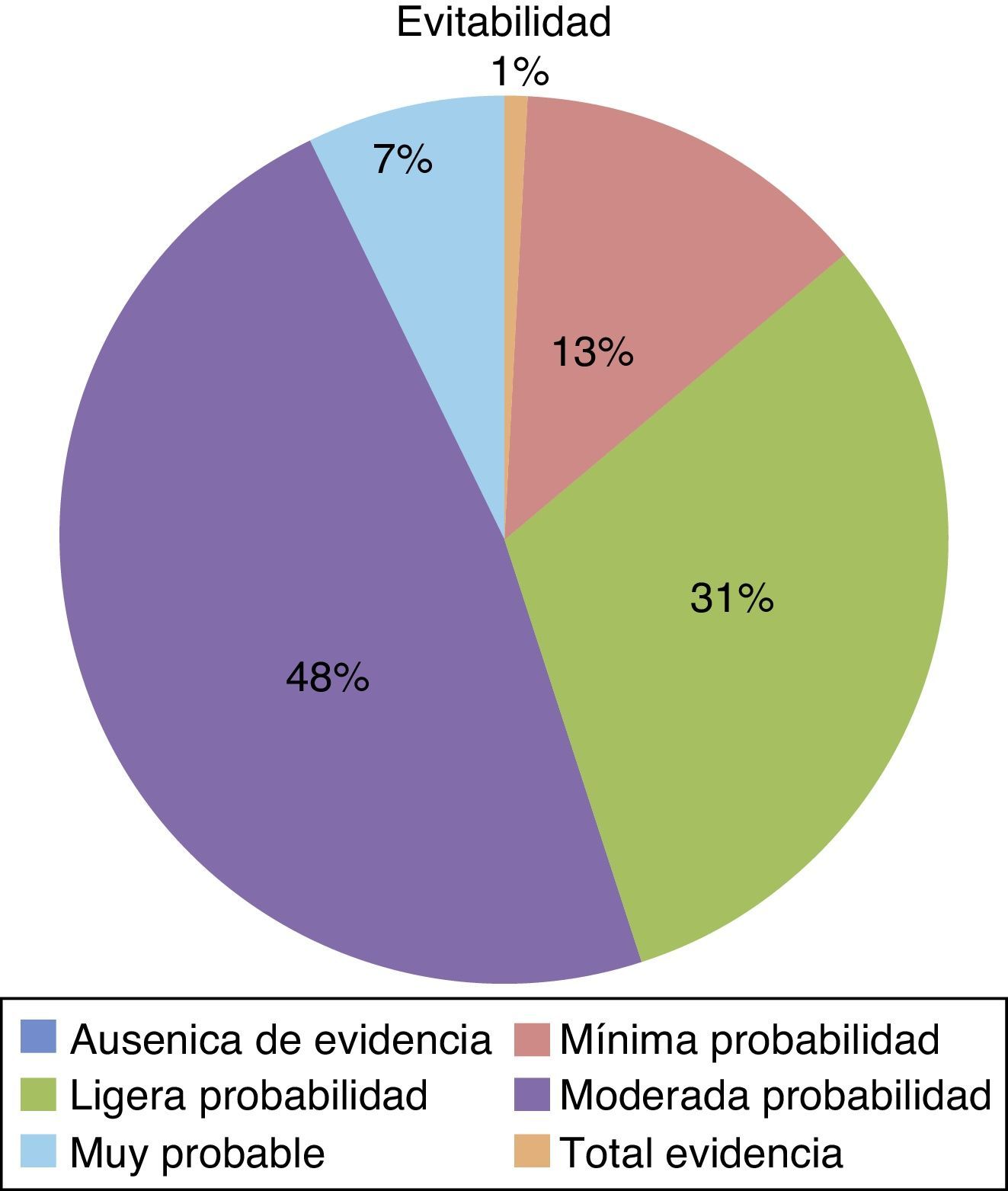
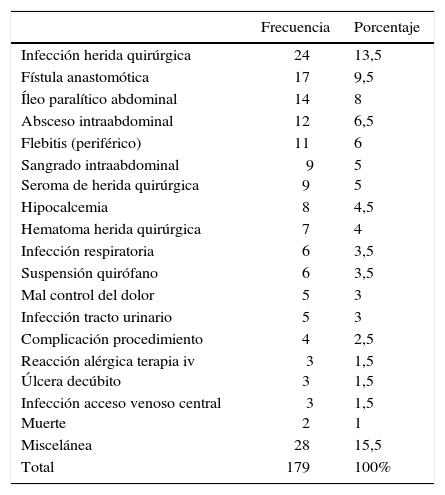
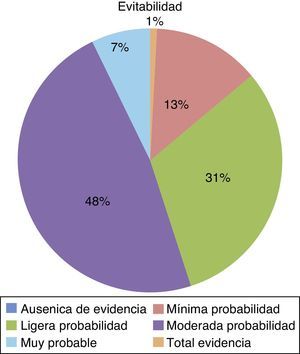
La tabla 2 muestra los tipos de EA detectados más frecuentemente. El 56,2% de los EA se consideraron evitables (fig. 3), el 69,3% estaban directamente relacionados con el procedimiento quirúrgico.
Efectos adversos y frecuencia de aparición
| Frecuencia | Porcentaje | |
|---|---|---|
| Infección herida quirúrgica | 24 | 13,5 |
| Fístula anastomótica | 17 | 9,5 |
| Íleo paralítico abdominal | 14 | 8 |
| Absceso intraabdominal | 12 | 6,5 |
| Flebitis (periférico) | 11 | 6 |
| Sangrado intraabdominal Seroma de herida quirúrgica | 9 9 | 5 5 |
| Hipocalcemia | 8 | 4,5 |
| Hematoma herida quirúrgica | 7 | 4 |
| Infección respiratoria | 6 | 3,5 |
| Suspensión quirófano | 6 | 3,5 |
| Mal control del dolor | 5 | 3 |
| Infección tracto urinario | 5 | 3 |
| Complicación procedimiento | 4 | 2,5 |
| Reacción alérgica terapia iv Úlcera decúbito | 3 3 | 1,5 1,5 |
| Infección acceso venoso central Muerte | 3 2 | 1,5 1 |
| Miscelánea | 28 | 15,5 |
| Total | 179 | 100% |
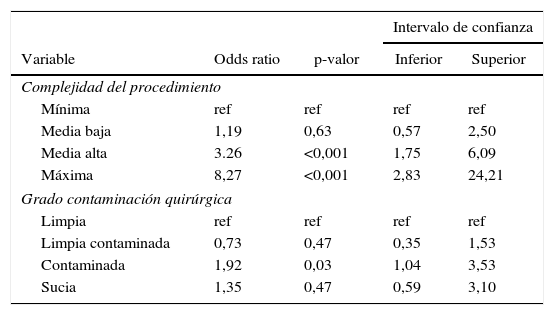
La aparición de EA en la muestra se relacionó con la complejidad de la cirugía y el grado de contaminación (tabla 3). El tipo de cirugía urgente o programada, la edad del paciente y la categoría ASA no se relacionaron con la aparición de EA. En la cirugía urgente los pacientes > 65 años presentaron 3,16 veces más riesgo de padecer un EA que los < de 65 años (IC 1,04-9,58 con p=0,042).
Relación EA y factores de riesgo
| Intervalo de confianza | ||||
|---|---|---|---|---|
| Variable | Odds ratio | p-valor | Inferior | Superior |
| Complejidad del procedimiento | ||||
| Mínima | ref | ref | ref | ref |
| Media baja | 1,19 | 0,63 | 0,57 | 2,50 |
| Media alta | 3.26 | <0,001 | 1,75 | 6,09 |
| Máxima | 8,27 | <0,001 | 2,83 | 24,21 |
| Grado contaminación quirúrgica | ||||
| Limpia | ref | ref | ref | ref |
| Limpia contaminada | 0,73 | 0,47 | 0,35 | 1,53 |
| Contaminada | 1,92 | 0,03 | 1,04 | 3,53 |
| Sucia | 1,35 | 0,47 | 0,59 | 3,10 |
El modelo presenta únicamente las variables que fueron significativas. En complejidad de procedimiento, la categoría de referencia fue complejidad mínima, y se observa que el riesgo aumenta conforme lo hace la complejidad de resultados significativo complejidad alta y máxima. En el grado de contaminación quirúrgica, la categoría de referencia fue limpia, y resultó significativa contaminada mostrando un riesgo de EA 1,92 veces superior al grado limpia.
La herramienta mostró una sensibilidad del 86% y una especificidad de 93,6%. El valor predictivo negativo de la herramienta fue de 92%, el VPP 89%.
DiscusiónEl cribado de historias clínicas para la detección de EA es un método sencillo, efectivo y eficiente. Hasta donde sabemos, este es el primer estudio específico en España que valora la detección de EA en cirugía mediante la metodología «Global Trigger-Tool», una herramienta ampliamente extendida en todo el mundo, principalmente en el mundo anglosajón que produce resultados consistentes, fiables y relevantes a bajo precio16.
La prevalencia de EA en nuestro estudio (36,9%) ha resultado mayor que la encontrada en otros estudios con otros métodos a nivel nacional, 10,3% (12,5% en hospitales con más de 500 camas) en ENEAS17 y 17,8% en el estudio de Júdez Legaristi et al.15 pero se aproximan a los descritos en estudios prospectivos, 30,3% en el estudio de Haley et al. citado previamente, donde se medían complicaciones en pacientes exclusivamente quirúrgicos o el 36,9% en el estudio de Rebasa et al.18. El IHI llevó a cabo un estudio en pacientes de cirugía19, encontrando una prevalencia de EA de 14,6%, aunque empleando una batería de «trigger» distinta a la utilizada en este trabajo.
El número de EA no detectados por la herramienta fue bajo18 y con una categoría de daño siempre inferior a F. Así consideramos la herramienta «trigger» fiable, útil y eficaz para la revisión de EA en cirugía general.
Las diferencias pueden partir de aspectos conceptuales pero creemos que el diseño específico de la herramienta ha podido optimizar la selección de historias en la fase de cribado. El VPP de la herramienta (89%) ha sido mayor que el descrito en otros estudios a nivel internacional20,21, logrando un VPP desde el 16,3% hasta un máximo del 38% en el estudio australiano sobre calidad en la asistencia sanitaria4. En el estudio ENEAS el VPP de la guía de cribado para pacientes de cirugía general fue un 77,2% (incluyendo incidentes y EA debidos a la enfermedad)14 en el estudio de Júdez Legaristi et al. fue del 53%22.
Se ha demostrado la alta sensibilidad y especificidad, lo cual indica su capacidad de aproximarse a la realidad de los EA de la hospitalización en cirugía.
La herramienta fue ajustada a los recursos electrónicos de nuestro centro, eliminando e incorporando «triggers» ya que el poder ser adaptada en función del marco en el que se desarrolle, es una de sus ventajas23.
La evaluación de la complejidad quirúrgica y del carácter evitable de los EA mediante aplicación de encuestas a un número adecuado de cirujanos expertos ayuda a minimizar el carácter subjetivo de los resultados sirviendo de guía flexible para los revisores.
Considerando que se ha observado un 56,42% de EA evitables, existe un amplio margen de mejora. Estos datos son semejantes a otros estudios en los que el índice de EA evitables se acerca al 50%4,5,9,10. Generalmente, los EA tienen causas multifactoriales y es preciso analizarlas con una orientación sistémica para conseguir reducir estas cifras.
La categoría de daño resultó similar a la publicada en otros estudios13. El porcentaje de EA directamente relacionado con el procedimiento quirúrgico (69,27%) justificaría los factores de riesgo controlados relacionados con la aparición de EA (complejidad del procedimiento y el grado de contaminación quirúrgica).
Se detectaron solo 3 EA relacionados con errores de medicación. Este hallazgo podría justificarse en que gran parte de los «triggers» que la metodología del IHI propone para errores de medicación que fueron eliminados, debido a la dificultad para un cribado rápido de los casos. Sin embargo al haber revisado exhaustivamente todas las historias de la muestra no podemos concluir que la herramienta no haya resultado efectiva en este aspecto. En el estudio ENEAS el 24%17 de los EA detectados se relacionaron con la medicación, lo que nos lleva a pensar que los errores de medicación no se registran de forma adecuada en la historia clínica de nuestro centro. También cabe añadir que en el estudio del IHI para pacientes quirúrgicos la tasa de EA relacionados con la medicación se encuentra alrededor del 15%19 siendo predominantes los EA relacionados directamente con el procedimiento quirúrgico19.
En conclusión, podemos afirmar que la metodología «Global TriggerTool» adaptada ha demostrado ser altamente eficaz y eficiente para la detección de EA en cirugía, identificando todos los EA graves y con pocos falsos negativos.
La prevalencia de EA es más alta de lo estimado en otros estudios. La mayoría de los EA detectados están relacionados con el procedimiento quirúrgico, y más de la mitad son evitables.
FinanciaciónApoyos recibidos para la realización del estudio: ninguno.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.