Artículo
Comprando el artículo el PDF del mismo podrá ser descargado
Precio 19,34 €
Comprar ahora
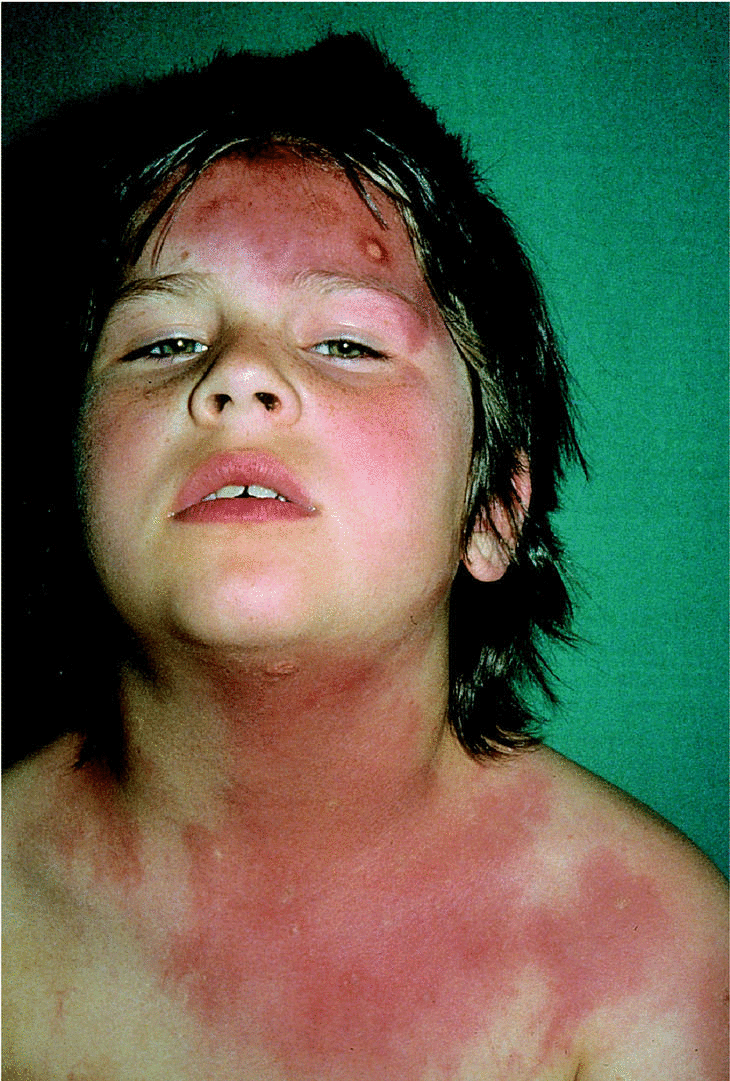
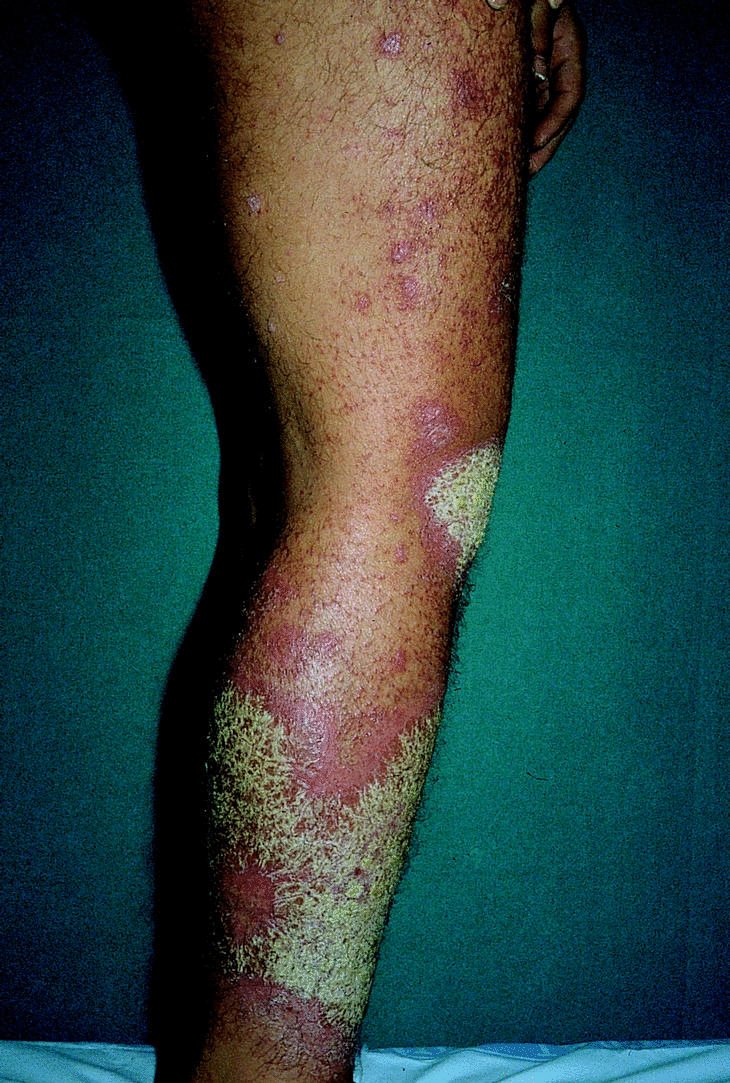
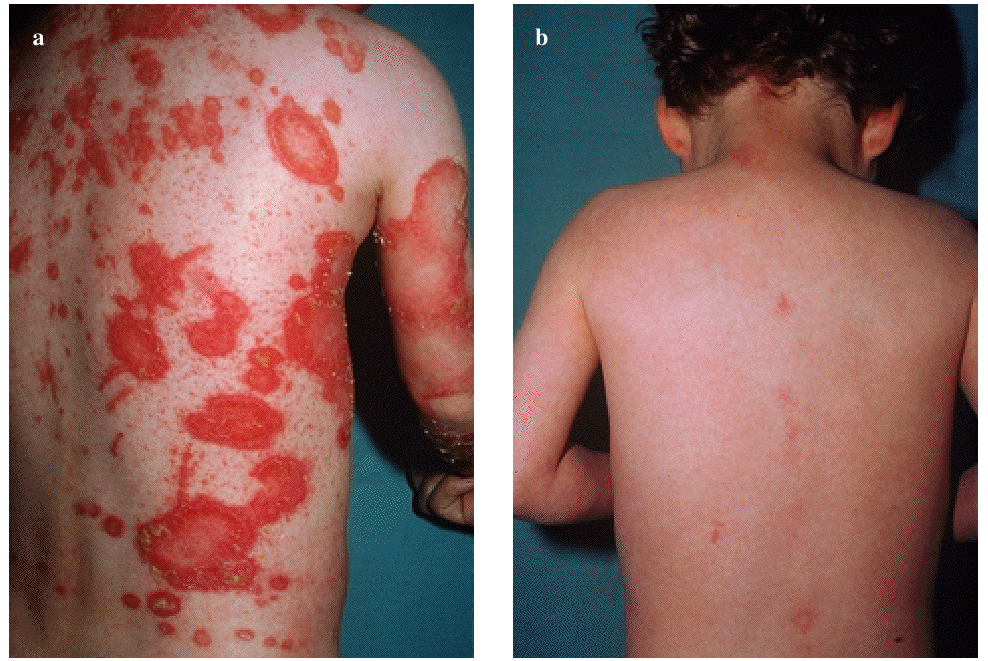
array:18 [ "pii" => "13023414" "issn" => "02139251" "estado" => "S300" "fechaPublicacion" => "2001-12-01" "documento" => "article" "subdocumento" => "fla" "cita" => "Piel. 2001;16:524-8" "abierto" => array:3 [ "ES" => false "ES2" => false "LATM" => false ] "gratuito" => false "lecturas" => array:2 [ "total" => 882 "formatos" => array:2 [ "HTML" => 707 "PDF" => 175 ] ] "itemSiguiente" => array:14 [ "pii" => "13023415" "issn" => "02139251" "estado" => "S300" "fechaPublicacion" => "2001-12-01" "documento" => "article" "subdocumento" => "fla" "cita" => "Piel. 2001;16:529" "abierto" => array:3 [ "ES" => false "ES2" => false "LATM" => false ] "gratuito" => false "lecturas" => array:2 [ "total" => 1155 "formatos" => array:2 [ "HTML" => 1133 "PDF" => 22 ] ] "es" => array:9 [ "idiomaDefecto" => true "titulo" => "Tratamiento con láser de CO <span class="elsevierStyleInf">2</span> de los angiofibromas faciales" "tienePdf" => "es" "tieneTextoCompleto" => "es" "paginas" => array:1 [ 0 => array:1 [ "paginaInicial" => "529" ] ] "titulosAlternativos" => array:1 [ "en" => array:1 [ "titulo" => "CO <span class="elsevierStyleInf">2</span> laser for treatment of facial angiofibromas" ] ] "contieneTextoCompleto" => array:1 [ "es" => true ] "contienePdf" => array:1 [ "es" => true ] "autores" => array:1 [ 0 => array:2 [ "autoresLista" => "Pedro Sánchez Sambucety, Manuel Ángel Rodríguez Prieto, Matilde Martínez Fernández" "autores" => array:3 [ 0 => array:2 [ "nombre" => "Pedro" "apellidos" => "Sánchez Sambucety" ] 1 => array:2 [ "nombre" => "Manuel Ángel" "apellidos" => "Rodríguez Prieto" ] 2 => array:2 [ "nombre" => "Matilde" "apellidos" => "Martínez Fernández" ] ] ] ] ] "idiomaDefecto" => "es" "EPUB" => "https://multimedia.elsevier.es/PublicationsMultimediaV1/item/epub/13023415?idApp=UINPBA00004N" "url" => "/02139251/0000001600000010/v0_201607111223/13023415/v0_201607111226/es/main.assets" ] "itemAnterior" => array:14 [ "pii" => "13023409" "issn" => "02139251" "estado" => "S300" "fechaPublicacion" => "2001-12-01" "documento" => "article" "subdocumento" => "fla" "cita" => "Piel. 2001;16:521-3" "abierto" => array:3 [ "ES" => false "ES2" => false "LATM" => false ] "gratuito" => false "lecturas" => array:2 [ "total" => 723 "formatos" => array:2 [ "HTML" => 663 "PDF" => 60 ] ] "es" => array:9 [ "idiomaDefecto" => true "titulo" => "Eritema figurado generalizado" "tienePdf" => "es" "tieneTextoCompleto" => "es" "paginas" => array:1 [ 0 => array:2 [ "paginaInicial" => "521" "paginaFinal" => "523" ] ] "titulosAlternativos" => array:1 [ "en" => array:1 [ "titulo" => "Generalized figurated erythema" ] ] "contieneTextoCompleto" => array:1 [ "es" => true ] "contienePdf" => array:1 [ "es" => true ] "autores" => array:1 [ 0 => array:2 [ "autoresLista" => "Jesús del Pozo, Walter Martínez" "autores" => array:2 [ 0 => array:2 [ "nombre" => "Jesús" "apellidos" => "del Pozo" ] 1 => array:2 [ "nombre" => "Walter" "apellidos" => "Martínez" ] ] ] ] ] "idiomaDefecto" => "es" "EPUB" => "https://multimedia.elsevier.es/PublicationsMultimediaV1/item/epub/13023409?idApp=UINPBA00004N" "url" => "/02139251/0000001600000010/v0_201607111223/13023409/v0_201607111226/es/main.assets" ] "es" => array:11 [ "idiomaDefecto" => true "titulo" => "Tratamiento de la psoriasis infantil" "tieneTextoCompleto" => true "paginas" => array:1 [ 0 => array:2 [ "paginaInicial" => "524" "paginaFinal" => "528" ] ] "autores" => array:1 [ 0 => array:3 [ "autoresLista" => "Antonio Torrelo, Antonio Zambrano" "autores" => array:2 [ 0 => array:3 [ "nombre" => "Antonio" "apellidos" => "Torrelo" "referencia" => array:1 [ 0 => array:2 [ "etiqueta" => "<span class="elsevierStyleSup">a</span>" "identificador" => "affa" ] ] ] 1 => array:3 [ "nombre" => "Antonio" "apellidos" => "Zambrano" "referencia" => array:1 [ 0 => array:2 [ "etiqueta" => "<span class="elsevierStyleSup">a</span>" "identificador" => "affa" ] ] ] ] "afiliaciones" => array:1 [ 0 => array:3 [ "entidad" => "Servicio de Dermatología. Hospital del Niño Jesús. Madrid." "etiqueta" => "<span class="elsevierStyleSup">a</span>" "identificador" => "affa" ] ] ] ] "titulosAlternativos" => array:1 [ "en" => array:1 [ "titulo" => "Treatment of psoriasis in childhood" ] ] "textoCompleto" => "<p class="elsevierStylePara">El tratamiento de la psoriasis en los niños se enfrenta a dos importantes desafíos: en primer lugar, al que supone la propia enfermedad, y en segundo lugar, a las limitaciones que la condición de ser niño impone. Además, pese a que la psoriasis es un proceso relativamente frecuente en la infancia, no se han realizado ensayos clínicos controlados específicos en los niños, por lo que las pautas terapéuticas que habitualmente se admiten son extrapolaciones de las propuestas para los adultos. Ciertos medicamentos, especialmente los de más reciente comercialización, precisan aún demostrar su inocuidad y efectividad en los niños. Finalmente, todavía se desconocen los efectos que determinados tratamientos puedan inducir tras varias décadas de administración.</p><p class="elsevierStylePara">Así, debemos admitir que el tratamiento de la psoriasis en los niños, como se desprende de nuestra experiencia y de la revisión crítica de la bibliografía, se basa en la experiencia y razonamiento del dermatólogo<span class="elsevierStyleSup">1-3</span>. Se recoge, además, el factor añadido de que el cumplimiento del tratamiento no depende del paciente, sino de sus padres o tutores, quienes a menudo están preocupados, incluso en exceso, por los posibles efectos secundarios de los tratamientos. Por estas razones, el manejo del niño psoriásico debe ser individualizado, atendiendo a las características de la enfermedad (extensión, intensidad, localización, distribución, etc.) y a las del entorno social del paciente (edad, grado de preocupación, afectación de las relaciones personales, aceptación de la enfermedad, ingresos económicos familiares, etc.). La elección del tratamiento se regirá según la importancia de cada uno de estos factores en el caso individual de que se trate.</p><p class="elsevierStylePara">Se dice que la psoriasis constituye el 5% de las enfermedades dermatológicas pediátricas<span class="elsevierStyleSup">4</span>. En nuestra consulta, la psoriasis supone un 2,33% de los motivos de consulta (datos no publicados). Por otra parte, en un 30% de los pacientes la psoriasis se ha iniciado antes de los 15 años<span class="elsevierStyleSup">5</span>. Se dice que la psoriasis infantil es más frecuente en las niñas que en los niños<span class="elsevierStyleSup">6</span>.</p><p class="elsevierStylePara"><span class="elsevierStyleBold">TRATAMIENTO TÓPICO</span></p><p class="elsevierStylePara">La mayor parte de los pacientes puede controlarse aceptablemente con tratamiento tópico, reservándose los sistémicos para casos de extrema gravedad.</p><p class="elsevierStylePara"><span class="elsevierStyleBold">Emolientes y queratolíticos</span></p><p class="elsevierStylePara">En general, la utilización de emolientes ayuda a aliviar el prurito y la descamación, y pueden usarse a discreción en ausencia de efectos secundarios. Sin embargo, su eficacia es muy baja. Los queratolíticos se emplean con éxito para retirar una descamación adherente, que puede ser inestética y además dificultar la penetración de los tratamientos tópicos. En la psoriasis del cuero cabelludo, a menudo es necesario descostrar las lesiones antes de establecer un abordaje terapéutico medicamentoso. Para este fin se emplea con frecuencia la vaselina salicílica del 3 al 5%; se aplica en el cuero cabelludo y se deja actuar durante un par de horas, pasadas las cuales se procede a la retirada mecánica de las costras reblandecidas. Debe tenerse cuidado en niños menores de 2 años, por el riesgo de absorción percutánea del ácido salicílico. También se puede emplear una mezcla de aceite de oliva y aceite de enebro a partes iguales, que se aplica durante toda la noche y reblandece las costras, que se retiran a la mañana siguiente. Este tratamiento presenta los inconvenientes de un desagradable olor a alquitrán y de que mancha la ropa.</p><p class="elsevierStylePara"><span class="elsevierStyleBold">Breas</span></p><p class="elsevierStylePara">La aplicación de preparados de alquitrán es un método muy popular para el tratamiento de la psoriasis<span class="elsevierStyleSup">3</span>. Aunque los preparados en pomadas tópicas tienen mal olor y manchan la ropa, pueden utilizarse como reductores en las lesiones más gruesas. Su eficacia como tratamiento aislado es inferior a la de otros métodos. En los niños con psoriasis extensa, la administración de baños de breas tiene un efecto calmante y reductor.</p><p class="elsevierStylePara"><span class="elsevierStyleBold">Antralina</span></p><p class="elsevierStylePara">El tratamiento en contacto breve con antralina es una modalidad segura y eficaz frente a la psoriasis en placas. Se recomienda aplicar la antralina al 0,5% durante 1h<span class="elsevierStyleSup">3</span>. Recientemente se ha comercializado una formulación en crema de antralina al 1% microencapsulada que no mancha la piel ni las ropas y es menos irritante. Hay que explicar muy bien a la familia las normas de uso, para evitar una excesiva irritación (fig. 1). Esta modalidad puede tener una eficacia al menos similar a la de algunos corticoides, pero parece lógico reservarla para pacientes psoriásicos con placas no muy numerosas. En la bibliografía, solamente se ha publicado un ensayo clínico abierto para determinar la eficacia del tratamiento en terapia de contacto breve con antralina específicamente en niños<span class="elsevierStyleSup">7</span>. Los autores trataron a 58 pacientes con antralina a concentraciones iniciales del 0,1% durante 30 min, que se incrementan progresivamente hasta el 2%. El cuero cabelludo y las flexuras se trataron con concentraciones del 0,1 al 0,25%. Se logró una remisión en el 80% de los casos hacia los dos meses, y sólo el 20% experimentaron una irritación cutánea leve y transitoria; únicamente un paciente suspendió el tratamiento debido a los efectos secundarios.</p><p class="elsevierStylePara"><img src="21v16n10-13023414tab01.gif"></img></p><p class="elsevierStylePara"><span class="elsevierStyleBold">Figura 1.</span> Irritación importante por antralina.</p><p class="elsevierStylePara"><span class="elsevierStyleBold">Corticoides</span></p><p class="elsevierStylePara">Los corticoides son eficaces para el tratamiento de la psoriasis infantil, y para muchos autores son el tratamiento de primera línea. Sin embargo, la necesidad de que se utilicen durante largos períodos de tiempo, con sus consiguientes efectos adversos, limita su uso. En general, se requiere la aplicación de corticoides de mediana o alta potencia durante al menos dos semanas para conseguir un aclaramiento de las lesiones. Debe vigilarse la aparición de efectos secundarios locales, principalmente estrías atróficas, hipertricosis, atrofia y telangiectasias. En los niños pequeños con afectación extensa, la absorción percutánea de los corticoides puede conducir a un síndrome de Cushing o a detención del crecimiento. Esta situación es menos probable en niños mayores o con una menor extensión de la enfermedad. Ciertas localizaciones, como los pliegues, la zona perianal y la cara, son más susceptibles a la aparición de efectos secundarios locales. Sin embargo, no se aconseja utilizar breas, antralina o derivados de la vitamina D en dichas zonas, que deberán ser tratadas con corticoides de manera juiciosa.</p><p class="elsevierStylePara">Se pueden utilizar curas oclusivas con corticoides en placas psoriásicas rebeldes. La oclusión de la piel incrementa la potencia del corticoide e induce una curación más rápida, aunque los efectos secundarios también se ven incrementados (fig. 2). En ocasiones, las curas oclusivas son muy útiles para el tratamiento de psoriasis extensas; nosotros aconsejamos que este tipo de tratamiento se haga en régimen hospitalario, con control estrito del paciente. Algunos autores opinan que las placas psoriásicas gruesas y rebeldes pueden tratarse con infiltraciones intralesionales de corticoides. De nuevo el riesgo de efectos secundarios locales limita su utilización.</p><p class="elsevierStylePara"><img src="21v16n10-13023414tab02.gif"></img></p><p class="elsevierStylePara"><span class="elsevierStyleBold">Figura 2.</span> Foliculitis tras tratamiento con corticoides en oclusiva.</p><p class="elsevierStylePara"><span class="elsevierStyleBold">Derivados de la vitamina D</span></p><p class="elsevierStylePara">Se comercializan dos derivados de la vitamina D de aplicación tópica, el calcipotriol y el tacalcitol. El calcipotriol ha sido evaluado con cierto rigor en los niños, obteniéndose resultados clínicos satisfactorios y sin trastornos de los valores séricos de calcio<span class="elsevierStyleSup">8,9</span>. No obstante, se recomienda no sobrepasar los 75 g/semana de pomada en niños mayores de 12 años ni los 50 g/semana en niños de 6 a 12 años<span class="elsevierStyleSup">1</span>, por lo que parece razonable administrar calcipotriol solamente en pacientes con pocas lesiones. Por otra parte, calcipotriol tiene capacidad irritante, y no debe administrarse en la cara ni en las flexuras (fig. 3). El tacalcitol ha demostrado su eficacia en la psoriasis, aunque aún no se ha aprobado su uso para niños.</p><p class="elsevierStylePara"><img src="21v16n10-13023414tab03.gif"></img></p><p class="elsevierStylePara"><span class="elsevierStyleBold">Figura 3.</span> Dermatitis irritativa por calcipotriol.</p><p class="elsevierStylePara"><span class="elsevierStyleBold">Otros</span></p><p class="elsevierStylePara">Recientemente se ha comercializado un gel de tazaroteno, un retinoide tópico, pero no hay aún evidencia de su seguridad y eficacia en pacientes menores de 18 años. La ciclosporina tópica ha demostrado una escasa eficacia para la psoriasis, y se ha abandonado su uso. La eficacia de la aplicación tópica de tacrolimus en la psoriasis parece ser baja<span class="elsevierStyleSup">10</span>, y no se ha aprobado para tal uso en niños en España.</p><p class="elsevierStylePara"><span class="elsevierStyleBold">FOTOTERAPIA</span></p><p class="elsevierStylePara">Existen opiniones contrapuestas sobre la conveniencia e indicaciones de la fototerapia para la psoriasis infantil<span class="elsevierStyleSup">11</span>. Para muchos autores, la toxicidad a largo plazo y las dificultades prácticas de administrar el tratamiento hacen poco viable esta modalidad. Sin embargo, se utiliza en casi todas las partes del mundo, y puede aplicarse con eficacia y seguridad en casos seleccionados. Además, en muchas ocasiones los riesgos de la fototerapia en la infancia son menores que los de otras medicaciones alternativas como corticoides tópicos o metotrexato.</p><p class="elsevierStylePara"><span class="elsevierStyleBold">UVB</span></p><p class="elsevierStylePara">La luz UVB de banda ancha es muy eficaz en la psoriasis, sola o en combinación con breas y/o antralina en terapia de contacto breve. Muchos autores indican la UVB terapia aislada en casos de psoriasis en gotas, aunque otros creen que la psoriasis en gotas puede agravarse por la fototerapia<span class="elsevierStyleSup">11</span>. También se indica para psoriasis en placas extensas, habitualmente en asociación con antralina en terapia de contacto breve. La terapia con UVB puede iniciarse a cualquier edad, pero en los menores de 5 años se aconseja que los padres acompañen al niño en la cabina, para evitar que se retiren las gafas y otros protectores (genitales o zonas sanas). En general, se admite iniciar el tratamiento con un 70-75% de la dosis eritema mínima, incrementándose en un 10-20% a cada tratamiento<span class="elsevierStyleSup">11</span>. La frecuencia de la administración es de 3 veces por semana durante un período de 4 a 10 semanas. Los efectos secundarios a corto plazo son bien conocidos y fácilmente controlables, y derivan de la quemadura solar. Los efectos de fotoenvejecimiento y fotocarcinogénesis a largo plazo son más difíciles de predecir<span class="elsevierStyleSup">11</span>. Los padres deben conocer estos riesgos, que posiblemente estén sobrestimados. Por otra parte, no se aconseja tratamiento de mantenimiento con UVB. Otras modalidades de UVB terapia, como la UVB de banda estrecha, no se han aplicado aún suficientemente en niños.</p><p class="elsevierStylePara"><span class="elsevierStyleBold">PUVA</span></p><p class="elsevierStylePara">La administración de PUVA terapia a los niños está menos extendida que la UVB, e incluso muchos autores nunca la recomiendan, al menos para la psoriasis y en niños pequeños. Se administran dosis de 0,3 a 0,6 mg/kg o de 25 mg/m<span class="elsevierStyleSup">2</span> de 8-metoxi-psoraleno por vía oral, entre 1 y 2 h antes de entrar en la cabina<span class="elsevierStyleSup">11</span>. En los niños pequeños, pueden abrirse las cápsulas de 8-MOP y mezclar el contenido con mermelada. La administración con comida reduce las náuseas, mareos y cefaleas que en ocasiones se asocian. La dosis inicial de UVA varía según los autores<span class="elsevierStyleSup">11</span>. Algunos aconsejan comenzar por 1 J/cm<span class="elsevierStyleSup">2</span>, tres veces por semana, con incrementos de 0,5 a 2,0 J/cm<span class="elsevierStyleSup">2</span> a cada semana hasta la curación o hasta un máximo de 15 J/cm<span class="elsevierStyleSup">2</span>. Otros aconsejan 0,5 J/cm<span class="elsevierStyleSup">2</span> en fototipo I, 1,0 J/cm<span class="elsevierStyleSup">2</span> en fototipo II, 1,5 J/cm<span class="elsevierStyleSup">2</span> en fototipo III y 2,0 J/cm<span class="elsevierStyleSup">2</span> en fototipo IV, incrementando 0,5 J/cm<span class="elsevierStyleSup">2</span> a cada tratamiento, que se efectúa dos veces por semana. No se recomienda el tratamiento de mantenimiento.</p><p class="elsevierStylePara">El efecto secundario agudo más frecuente de la PUVA terapia es la fototoxicidad, similar a una quemadura solar. También se puede producir prurito. Las complicaciones oculares (cataratas o daño retiniano) se reducen llevando gafas de protección para UVA durante todo el día en que se realiza el tratamiento. Además, los niños menores de 10 años tienen mayor riesgo de cataratas.</p><p class="elsevierStylePara"><span class="elsevierStyleBold">Helioterapia</span></p><p class="elsevierStylePara">El efecto beneficioso del sol en la psoriasis es bien conocido, aunque algunos pacientes empeoran con la exposición solar. En España, el alto número de horas de sol y las temperaturas cálidas permiten una helioterapia durante 4 a 6 meses al año, evitando la necesidad de los tratamientos con lámparas de UVB y UVA. La helioterapia también tiene riesgos carcinogénicos, pero su utilización juiciosa es muy útil para mejorar casos rebeldes (fig. 4).</p><p class="elsevierStylePara"><img src="21v16n10-13023414tab04.gif"></img></p><p class="elsevierStylePara"><span class="elsevierStyleBold">Figura 4.</span> Leucoderma psoriásico tras helioterapia.</p><p class="elsevierStylePara"><span class="elsevierStyleBold">TRATAMIENTO SISTÉMICO</span></p><p class="elsevierStylePara">Esta modalidad se reserva para los casos más graves de psoriasis en placas extensa, psoriasis pustulosa generalizada o psoriasis eritrodérmica rebeldes a tratamientos tópicos. Los tratamientos que se han empleado son los mismos que en los adultos, si bien algunos de ellos no han sido aún aprobados en la infancia, necesitándose un consentimiento para su uso compasivo.</p><p class="elsevierStylePara"><span class="elsevierStyleBold">Corticoides</span></p><p class="elsevierStylePara">Los corticoides sistémicos alivian temporalmente la psoriasis, pero inducen efectos secundarios potencialmente graves y pueden producir un rebrote de la psoriasis, o convertir una psoriasis inestable en una psoriasis pustulosa. Su uso debe estar restringido en la infancia.</p><p class="elsevierStylePara"><span class="elsevierStyleBold">Retinoides</span></p><p class="elsevierStylePara">Los retinoides son la medicación para el tratamiento sistémico de la psoriasis que más frecuentemente se ha empleado, adquiriéndose una importante experiencia en este campo<span class="elsevierStyleSup">12</span>. En nuestra casuística, la psoriasis en placas intensa y la psoriasis pustulosa responden bien al tratamiento con retinoides, con una buena tolerancia de los efectos adversos. No se han llevado a cabo estudios controlados para determinar la dosis óptima terapéutica, pero se consiguen resultados terapéuticos buenos con dosis de 0,4 a 0,6 mg/kg/día de acitretino. En ocasiones, es necesario incrementar la dosis hasta 1 mg/kg/día. Habitualmente se considera que el acitretino es de segunda elección en la psoriasis pustulosa generalizada infantil, en la que es particularmente eficaz<span class="elsevierStyleSup">13,14</span>. Recomendamos inicial el tratamiento con dosis bajas, inferiores a 0,5 mg/kg/día de acitretino, para ir incrementándolas posteriormente según la respuesta clínica (figs. 5 a y b).</p><p class="elsevierStylePara"><img src="21v16n10-13023414tab05.gif"></img></p><p class="elsevierStylePara"><span class="elsevierStyleBold">Figura 5.</span> Psoriasis pustulosa infantil antes (a) y después (b) de tratamiento oral con acitretino.</p><p class="elsevierStylePara">Además de los efectos secundarios habituales de los retinoides en los adultos, la administración a los niños puede acarrear efectos adversos en el aparato osteoarticular<span class="elsevierStyleSup">15</span>. Así, se han descrito cierre epifisario temprano, retraso del crecimiento, calcificaciones ligamentosas, engrosamiento perióstico, hiperostosis, neoformación ósea asintomática y osteoporosis generalizada. Sin embargo, estos efectos adversos se han producido con tratamientos a largo plazo con dosis altas, que se suelen emplear en los trastornos de la queratinización. Se aconseja utilizar la dosis de mantenimiento más baja posible, incluso hacer descansos en la terapia cuando sea posible. Es recomendable realizar un estudio radiográfico de serie ósea cada 12 a 18 meses de tratamiento, aunque generalmente no se llega a alcanzar un período de tratamiento tan continuo en un paciente con psoriasis. Si se espera un tratamiento a largo plazo, debe llevarse a cabo este mismo estudio antes de comenzarlo.</p><p class="elsevierStylePara"><span class="elsevierStyleBold">Metotrexato</span></p><p class="elsevierStylePara">No se ha establecido la eficacia y seguridad del metotrexato en la infancia, aunque es un medicamento que se ha utilizado ampliamente para tratamientos oncológicos. Tampoco se han establecido las dosis terapéuticas óptimas y en general se ha utilizado para casos en los que han fracasado los demás tratamientos. Se administran dosis semanales de 0,2 a 0,4 mg/kg, y suele lograrse el control de la psoriasis en 6 a 10 semanas, con intervalos sin enfermedad posteriores de 14 a 16 semanas<span class="elsevierStyleSup">16</span>. El tratamiento intermitente, con largos períodos sin psoriasis, reduce la posibilidad de daño hepático crónico, tanto por una menor dosis acumulada como por permitir un aclaramiento del metrotrexato del hígado. Se ha informado de la aparición de náuseas y vómitos en niños psoriásicos tratados con metrotrexato, pero éste no afectó a su crecimiento y desarrollo<span class="elsevierStyleSup">16</span>.</p><p class="elsevierStylePara">El metotrexato puede ser útil en casos de psoriasis en placas muy intensas, psoriasis pustulosa generalizada y artropatía psoriásica.</p><p class="elsevierStylePara"><span class="elsevierStyleBold">Ciclosporina</span></p><p class="elsevierStylePara">La ciclosporina está admitida en España para el tratamiento de la psoriasis en adultos, aunque su uso no está aprobado en los niños. En la bibliografía hay escasos artículos que señalan la eficacia de la ciclosporina en la psoriasis pustulosa generalizada infantil, a dosis de 3 mg/kg/día<span class="elsevierStyleSup">17</span>. La posibilidad de efectos adversos a largo plazo, como la aparición de neoplasias, limita su utilidad en niños.</p><p class="elsevierStylePara"><span class="elsevierStyleBold">Otros tratamientos</span></p><p class="elsevierStylePara">Existen informes aislados sobre la eficaia de la sulfona<span class="elsevierStyleSup">14</span>, la colchicina<span class="elsevierStyleSup">18</span> e incluso la hidroxiurea<span class="elsevierStyleSup">14</span> y la clofazimina<span class="elsevierStyleSup">18</span> en el tratamiento de la psoriasis infantil, especialmente en la forma pustulosa generalizada. Tacrolimus es un nuevo inmunosupresor que por vía oral ha sido eficaz y bastante bien tolerado en adultos con psoriasis grave<span class="elsevierStyleSup">19</span>. No se ha investigado su utilización en niños.</p>" "pdfFichero" => "21v16n10a13023414pdf001.pdf" "tienePdf" => true "multimedia" => array:10 [ 0 => array:8 [ "identificador" => "tbl1" "etiqueta" => "Figura 1" "tipo" => "MULTIMEDIATABLA" "mostrarFloat" => true "mostrarDisplay" => false "copyright" => "Elsevier España" "tabla" => array:1 [ "tablatextoimagen" => array:1 [ 0 => array:1 [ "tablaImagen" => array:1 [ 0 => array:4 [ "imagenFichero" => "21v16n10-13023414tab01.gif" "imagenAlto" => 1081 "imagenAncho" => 730 "imagenTamanyo" => 166119 ] ] ] ] ] "descripcion" => array:1 [ "es" => "Irritación importante por antralina." ] ] 1 => array:8 [ "identificador" => "tbl2" "etiqueta" => "Figura 2" "tipo" => "MULTIMEDIATABLA" "mostrarFloat" => true "mostrarDisplay" => false "copyright" => "Elsevier España" "tabla" => array:1 [ "tablatextoimagen" => array:1 [ 0 => array:1 [ "tablaImagen" => array:1 [ 0 => array:4 [ "imagenFichero" => "21v16n10-13023414tab02.gif" "imagenAlto" => 1084 "imagenAncho" => 730 "imagenTamanyo" => 159681 ] ] ] ] ] "descripcion" => array:1 [ "es" => "Foliculitis tras tratamiento con corticoides en oclusiva." ] ] 2 => array:8 [ "identificador" => "tbl3" "etiqueta" => "Figura 3" "tipo" => "MULTIMEDIATABLA" "mostrarFloat" => true "mostrarDisplay" => false "copyright" => "Elsevier España" "tabla" => array:1 [ "tablatextoimagen" => array:1 [ 0 => array:1 [ "tablaImagen" => array:1 [ 0 => array:4 [ "imagenFichero" => "21v16n10-13023414tab03.gif" "imagenAlto" => 1083 "imagenAncho" => 730 "imagenTamanyo" => 219845 ] ] ] ] ] "descripcion" => array:1 [ "es" => "Dermatitis irritativa por calcipotriol." ] ] 3 => array:8 [ "identificador" => "tbl4" "etiqueta" => "Figura 4" "tipo" => "MULTIMEDIATABLA" "mostrarFloat" => true "mostrarDisplay" => false "copyright" => "Elsevier España" "tabla" => array:1 [ "tablatextoimagen" => array:1 [ 0 => array:1 [ "tablaImagen" => array:1 [ 0 => array:4 [ "imagenFichero" => "21v16n10-13023414tab04.gif" "imagenAlto" => 484 "imagenAncho" => 730 "imagenTamanyo" => 51374 ] ] ] ] ] "descripcion" => array:1 [ "es" => "Leucoderma psoriásico tras helioterapia." ] ] 4 => array:6 [ "identificador" => "tbl5" "tipo" => "MULTIMEDIATABLA" "mostrarFloat" => true "mostrarDisplay" => false "copyright" => "Elsevier España" "tabla" => array:1 [ "tablatextoimagen" => array:1 [ 0 => array:1 [ "tablaImagen" => array:1 [ 0 => array:4 [ "imagenFichero" => "21v16n10-13023414tab05.gif" "imagenAlto" => 661 "imagenAncho" => 988 "imagenTamanyo" => 399655 ] ] ] ] ] ] 5 => array:5 [ "identificador" => "tbl6" "tipo" => "MULTIMEDIATABLA" "mostrarFloat" => true "mostrarDisplay" => false "copyright" => "Elsevier España" ] 6 => array:5 [ "identificador" => "tbl7" "tipo" => "MULTIMEDIATABLA" "mostrarFloat" => true "mostrarDisplay" => false "copyright" => "Elsevier España" ] 7 => array:5 [ "identificador" => "tbl8" "tipo" => "MULTIMEDIATABLA" "mostrarFloat" => true "mostrarDisplay" => false "copyright" => "Elsevier España" ] 8 => array:5 [ "identificador" => "tbl9" "tipo" => "MULTIMEDIATABLA" "mostrarFloat" => true "mostrarDisplay" => false "copyright" => "Elsevier España" ] 9 => array:5 [ "identificador" => "tbl10" "tipo" => "MULTIMEDIATABLA" "mostrarFloat" => true "mostrarDisplay" => false "copyright" => "Elsevier España" ] ] "bibliografia" => array:2 [ "titulo" => "Bibliograf¿a" "seccion" => array:1 [ 0 => array:1 [ "bibliografiaReferencia" => array:19 [ 0 => array:3 [ "identificador" => "bib1" "etiqueta" => "1" "referencia" => array:1 [ 0 => array:2 [ "referenciaCompleta" => "Management of psoriasis in childhood.Clin Exp Dermatol 1999; 24: 341-345." "contribucion" => array:1 [ 0 => array:1 [ "autores" => array:1 [ 0 => array:2 [ "etal" => false "autores" => array:1 [ 0 => "Burden AD.M." ] ] ] ] ] ] ] ] 1 => array:3 [ "identificador" => "bib2" "etiqueta" => "2" "referencia" => array:1 [ 0 => array:2 [ "referenciaCompleta" => "Psoriasis chez l'enfant.Arch Pédiatr 1999; 6: 669-674." "contribucion" => array:1 [ 0 => array:1 [ "autores" => array:1 [ 0 => array:2 [ "etal" => false "autores" => array:6 [ 0 => "Fond L" 1 => "Michel JL" 2 => "gentil-Perret A" 3 => "Eve B" 4 => "Montélimard N" 5 => "Perrot et al." ] ] ] ] ] ] ] ] 2 => array:3 [ "identificador" => "bib3" "etiqueta" => "3" "referencia" => array:1 [ 0 => array:2 [ "referenciaCompleta" => "Childhood psoriasis.Cutis 1999; 64: 309-314." "contribucion" => array:1 [ 0 => array:1 [ "autores" => array:1 [ 0 => array:2 [ "etal" => false "autores" => array:2 [ 0 => "Farber EM" 1 => "Nall L.C." ] ] ] ] ] ] ] ] 3 => array:3 [ "identificador" => "bib4" "etiqueta" => "4" "referencia" => array:1 [ 0 => array:2 [ "referenciaCompleta" => "Particular clinical features of psoriasis in infants and children.Acta Dermatovenereol (StockH) 1979; 87: 95-97." "contribucion" => array:1 [ 0 => array:1 [ "autores" => array:1 [ 0 => array:2 [ "etal" => false "autores" => array:6 [ 0 => "Beylot C" 1 => "Puissant A" 2 => "Bioulac P" 3 => "Saurat JH" 4 => "Pringuet R" 5 => "Doutre MS." ] ] ] ] ] ] ] ] 4 => array:3 [ "identificador" => "bib5" "etiqueta" => "5" "referencia" => array:1 [ 0 => array:3 [ "referenciaCompleta" => "Age of onset and different types of psoriasis. Br J Dermatol 1995; 133: 768-773." "contribucion" => array:1 [ 0 => array:3 [ "titulo" => "Age of onset and different types of psoriasis." "idioma" => "en" "autores" => array:1 [ 0 => array:2 [ "etal" => false "autores" => array:5 [ 0 => "Swanbeck G" 1 => "Inerot A" 2 => "Martinsson T" 3 => "Wahlstrom J" 4 => "Enerback C; Enlund F." ] ] ] ] ] "host" => array:1 [ 0 => array:1 [ "Revista" => array:6 [ "tituloSerie" => "Br J Dermatol" "fecha" => "1995" "volumen" => "133" "paginaInicial" => "768" "paginaFinal" => "773" "link" => array:1 [ 0 => array:2 [ "url" => "https://www.ncbi.nlm.nih.gov/pubmed/8555031" "web" => "Medline" ] ] ] ] ] ] ] ] 5 => array:3 [ "identificador" => "bib6" "etiqueta" => "6" "referencia" => array:1 [ 0 => array:3 [ "referenciaCompleta" => "Psoriasis in childhood. Calif Med J 1966; 105: 415-420." "contribucion" => array:1 [ 0 => array:3 [ "titulo" => "Psoriasis in childhood." "idioma" => "en" "autores" => array:1 [ 0 => array:2 [ "etal" => false "autores" => array:2 [ 0 => "Farber EM" 1 => "Carlsen RA." ] ] ] ] ] "host" => array:1 [ 0 => array:1 [ "Revista" => array:5 [ "tituloSerie" => "Calif Med J" "fecha" => "1966" "volumen" => "105" "paginaInicial" => "415" "paginaFinal" => "420" ] ] ] ] ] ] 6 => array:3 [ "identificador" => "bib7" "etiqueta" => "7" "referencia" => array:1 [ 0 => array:3 [ "referenciaCompleta" => "Efficacy of short-contact therapy with dithranol in childhood psoriasis. Int J Dermatol 1994; 33: 808-810." "contribucion" => array:1 [ 0 => array:3 [ "titulo" => "Efficacy of short-contact therapy with dithranol in childhood psoriasis." "idioma" => "en" "autores" => array:1 [ 0 => array:2 [ "etal" => false "autores" => array:3 [ 0 => "Zvulunov A" 1 => "Anisfeld A" 2 => "Metzker A." ] ] ] ] ] "host" => array:1 [ 0 => array:1 [ "Revista" => array:6 [ "tituloSerie" => "Int J Dermatol" "fecha" => "1994" "volumen" => "33" "paginaInicial" => "808" "paginaFinal" => "810" "link" => array:1 [ 0 => array:2 [ "url" => "https://www.ncbi.nlm.nih.gov/pubmed/7822090" "web" => "Medline" ] ] ] ] ] ] ] ] 7 => array:3 [ "identificador" => "bib8" "etiqueta" => "8" "referencia" => array:1 [ 0 => array:3 [ "referenciaCompleta" => "Safety and efficacy of calcipotriol ointment (Dovonex) in treating children with psoriasis vulgaris. Br J Dermatol 1996; 135: 390-393." "contribucion" => array:1 [ 0 => array:3 [ "titulo" => "Safety and efficacy of calcipotriol ointment (Dovonex) in treating children with psoriasis vulgaris." "idioma" => "en" "autores" => array:1 [ 0 => array:2 [ "etal" => false "autores" => array:6 [ 0 => "Darley CR" 1 => "Cunliffe WJ" 2 => "Green CM" 3 => "Hutchinson PE" 4 => "Klaber MR" 5 => "Downes N." ] ] ] ] ] "host" => array:1 [ 0 => array:1 [ "Revista" => array:6 [ "tituloSerie" => "Br J Dermatol" "fecha" => "1996" "volumen" => "135" "paginaInicial" => "390" "paginaFinal" => "393" "link" => array:1 [ 0 => array:2 [ "url" => "https://www.ncbi.nlm.nih.gov/pubmed/8949431" "web" => "Medline" ] ] ] ] ] ] ] ] 8 => array:3 [ "identificador" => "bib9" "etiqueta" => "9" "referencia" => array:1 [ 0 => array:3 [ "referenciaCompleta" => "Topical calcipotriol in childhood psoriasis. J Am Acad Dermatol 1997; 36: 203-208." "contribucion" => array:1 [ 0 => array:3 [ "titulo" => "Topical calcipotriol in childhood psoriasis." "idioma" => "en" "autores" => array:1 [ 0 => array:2 [ "etal" => false "autores" => array:6 [ 0 => "Oranje AP" 1 => "Marcoux D" 2 => "Svensson A" 3 => "Prendiville J" 4 => "Krafchik B" 5 => "Toole J et al." ] ] ] ] ] "host" => array:1 [ 0 => array:1 [ "Revista" => array:6 [ "tituloSerie" => "J Am Acad Dermatol" "fecha" => "1997" "volumen" => "36" "paginaInicial" => "203" "paginaFinal" => "208" "link" => array:1 [ 0 => array:2 [ "url" => "https://www.ncbi.nlm.nih.gov/pubmed/9039169" "web" => "Medline" ] ] ] ] ] ] ] ] 9 => array:3 [ "identificador" => "bib10" "etiqueta" => "10" "referencia" => array:1 [ 0 => array:3 [ "referenciaCompleta" => "Topical tacrolimus is not effective in chronic plaque psoriasis. A pilot study. Arch Dermatol 1998; 134: 1101-1102." "contribucion" => array:1 [ 0 => array:3 [ "titulo" => "Topical tacrolimus is not effective in chronic plaque psoriasis. A pilot study." "idioma" => "en" "autores" => array:1 [ 0 => array:2 [ "etal" => false "autores" => array:6 [ 0 => "Zonneveld IM" 1 => "Rubins A" 2 => "Jablonska S" 3 => "Dobozy A" 4 => "Ruzicka T" 5 => "Kind P et al." ] ] ] ] ] "host" => array:1 [ 0 => array:1 [ "Revista" => array:6 [ "tituloSerie" => "Arch Dermatol" "fecha" => "1998" "volumen" => "134" "paginaInicial" => "1101" "paginaFinal" => "1102" "link" => array:1 [ 0 => array:2 [ "url" => "https://www.ncbi.nlm.nih.gov/pubmed/9762021" "web" => "Medline" ] ] ] ] ] ] ] ] 10 => array:3 [ "identificador" => "bib11" "etiqueta" => "11" "referencia" => array:1 [ 0 => array:3 [ "referenciaCompleta" => "Phototherapy for children. Pediatr Dermatol 1996; 13: 415-426." "contribucion" => array:1 [ 0 => array:3 [ "titulo" => "Phototherapy for children." "idioma" => "en" "autores" => array:1 [ 0 => array:2 [ "etal" => false "autores" => array:1 [ 0 => "Esterly NB." ] ] ] ] ] "host" => array:1 [ 0 => array:1 [ "Revista" => array:6 [ "tituloSerie" => "Pediatr Dermatol" "fecha" => "1996" "volumen" => "13" "paginaInicial" => "415" "paginaFinal" => "426" "link" => array:1 [ 0 => array:2 [ "url" => "https://www.ncbi.nlm.nih.gov/pubmed/8893245" "web" => "Medline" ] ] ] ] ] ] ] ] 11 => array:3 [ "identificador" => "bib12" "etiqueta" => "12" "referencia" => array:1 [ 0 => array:3 [ "referenciaCompleta" => "Etretinate in severe psoriasis of children. Pediatr Dermatol 1988; 5: 266-272." "contribucion" => array:1 [ 0 => array:3 [ "titulo" => "Etretinate in severe psoriasis of children." "idioma" => "en" "autores" => array:1 [ 0 => array:2 [ "etal" => false "autores" => array:4 [ 0 => "Rosinska D" 1 => "Wolska H" 2 => "Jablonska S" 3 => "Konca I." ] ] ] ] ] "host" => array:1 [ 0 => array:1 [ "Revista" => array:6 [ "tituloSerie" => "Pediatr Dermatol" "fecha" => "1988" "volumen" => "5" "paginaInicial" => "266" "paginaFinal" => "272" "link" => array:1 [ 0 => array:2 [ "url" => "https://www.ncbi.nlm.nih.gov/pubmed/2976495" "web" => "Medline" ] ] ] ] ] ] ] ] 12 => array:3 [ "identificador" => "bib13" "etiqueta" => "13" "referencia" => array:1 [ 0 => array:3 [ "referenciaCompleta" => "Etretinate therapy for generalized pustular psoriasis in children. Arch Dermatol 1987; 123: 230-233." "contribucion" => array:1 [ 0 => array:3 [ "titulo" => "Etretinate therapy for generalized pustular psoriasis in children." "idioma" => "en" "autores" => array:1 [ 0 => array:2 [ "etal" => false "autores" => array:3 [ 0 => "Shelnitz LS" 1 => "Esterly NB" 2 => "Honig PJ." ] ] ] ] ] "host" => array:1 [ 0 => array:1 [ "Revista" => array:6 [ "tituloSerie" => "Arch Dermatol" "fecha" => "1987" "volumen" => "123" "paginaInicial" => "230" "paginaFinal" => "233" "link" => array:1 [ 0 => array:2 [ "url" => "https://www.ncbi.nlm.nih.gov/pubmed/3545086" "web" => "Medline" ] ] ] ] ] ] ] ] 13 => array:3 [ "identificador" => "bib14" "etiqueta" => "14" "referencia" => array:1 [ 0 => array:3 [ "referenciaCompleta" => "Evaluation of the effectiveness of childhood generalized pustular psoriasis treatment in 30 cases. Pediatr Dermatol 1998; 15: 144-146." "contribucion" => array:1 [ 0 => array:3 [ "titulo" => "Evaluation of the effectiveness of childhood generalized pustular psoriasis treatment in 30 cases." "idioma" => "en" "autores" => array:1 [ 0 => array:2 [ "etal" => false "autores" => array:3 [ 0 => "Juanquin G" 1 => "Zhiqiang C" 2 => "Zija H." ] ] ] ] ] "host" => array:1 [ 0 => array:1 [ "Revista" => array:6 [ "tituloSerie" => "Pediatr Dermatol" "fecha" => "1998" "volumen" => "15" "paginaInicial" => "144" "paginaFinal" => "146" "link" => array:1 [ 0 => array:2 [ "url" => "https://www.ncbi.nlm.nih.gov/pubmed/9572705" "web" => "Medline" ] ] ] ] ] ] ] ] 14 => array:3 [ "identificador" => "bib15" "etiqueta" => "15" "referencia" => array:1 [ 0 => array:3 [ "referenciaCompleta" => "Bone changes and their significance in children with ichthyosis on long-term etretinate therapy. Br J Dermatol 1992; 127: 387-391." "contribucion" => array:1 [ 0 => array:3 [ "titulo" => "Bone changes and their significance in children with ichthyosis on long-term etretinate therapy." "idioma" => "en" "autores" => array:1 [ 0 => array:2 [ "etal" => false "autores" => array:5 [ 0 => "Paige DG" 1 => "Judge MR" 2 => "Shaw DG" 3 => "Atherton DJ" 4 => "Harper JI." ] ] ] ] ] "host" => array:1 [ 0 => array:1 [ "Revista" => array:6 [ "tituloSerie" => "Br J Dermatol" "fecha" => "1992" "volumen" => "127" "paginaInicial" => "387" "paginaFinal" => "391" "link" => array:1 [ 0 => array:2 [ "url" => "https://www.ncbi.nlm.nih.gov/pubmed/1419759" "web" => "Medline" ] ] ] ] ] ] ] ] 15 => array:3 [ "identificador" => "bib16" "etiqueta" => "16" "referencia" => array:1 [ 0 => array:3 [ "referenciaCompleta" => "Methotrexate in childhood psoriasis. Pediatr Dermatol 1994; 11: 271-273." "contribucion" => array:1 [ 0 => array:3 [ "titulo" => "Methotrexate in childhood psoriasis." "idioma" => "en" "autores" => array:1 [ 0 => array:2 [ "etal" => false "autores" => array:4 [ 0 => "Kumar B" 1 => "Dhar S" 2 => "Handa S" 3 => "Kaur I." ] ] ] ] ] "host" => array:1 [ 0 => array:1 [ "Revista" => array:6 [ "tituloSerie" => "Pediatr Dermatol" "fecha" => "1994" "volumen" => "11" "paginaInicial" => "271" "paginaFinal" => "273" "link" => array:1 [ 0 => array:2 [ "url" => "https://www.ncbi.nlm.nih.gov/pubmed/7971565" "web" => "Medline" ] ] ] ] ] ] ] ] 16 => array:3 [ "identificador" => "bib17" "etiqueta" => "17" "referencia" => array:1 [ 0 => array:3 [ "referenciaCompleta" => "The use of cyclosporin in a child with generalized pustular psoriasis. Br J Dermatol 1998; 139: 754-755." "contribucion" => array:1 [ 0 => array:3 [ "titulo" => "The use of cyclosporin in a child with generalized pustular psoriasis." "idioma" => "en" "autores" => array:1 [ 0 => array:2 [ "etal" => false "autores" => array:5 [ 0 => "Alli N" 1 => "Güngör E" 2 => "Karakayali G" 3 => "Lenk N" 4 => "Artüz F." ] ] ] ] ] "host" => array:1 [ 0 => array:1 [ "Revista" => array:6 [ "tituloSerie" => "Br J Dermatol" "fecha" => "1998" "volumen" => "139" "paginaInicial" => "754" "paginaFinal" => "755" "link" => array:1 [ 0 => array:2 [ "url" => "https://www.ncbi.nlm.nih.gov/pubmed/9892934" "web" => "Medline" ] ] ] ] ] ] ] ] 17 => array:3 [ "identificador" => "bib18" "etiqueta" => "18" "referencia" => array:1 [ 0 => array:3 [ "referenciaCompleta" => "Treatment of generalized pustular psoriasis –clinical trials using different therapeutic modalities. Clin Exp Dermatol 1985; 10: 552-561." "contribucion" => array:1 [ 0 => array:3 [ "titulo" => "Treatment of generalized pustular psoriasis –clinical trials using different therapeutic modalities." "idioma" => "en" "autores" => array:1 [ 0 => array:2 [ "etal" => false "autores" => array:3 [ 0 => "Piamphongsant T" 1 => "Nimsuwan P" 2 => "Gritiyarangsan P." ] ] ] ] ] "host" => array:1 [ 0 => array:1 [ "Revista" => array:6 [ "tituloSerie" => "Clin Exp Dermatol" "fecha" => "1985" "volumen" => "10" "paginaInicial" => "552" "paginaFinal" => "561" "link" => array:1 [ 0 => array:2 [ "url" => "https://www.ncbi.nlm.nih.gov/pubmed/4092357" "web" => "Medline" ] ] ] ] ] ] ] ] 18 => array:3 [ "identificador" => "bib19" "etiqueta" => "19" "referencia" => array:1 [ 0 => array:2 [ "referenciaCompleta" => "Tacrolimus: the drug for the turn of the millennium? Arch Dermatol 1999; 135: 574-580." "contribucion" => array:1 [ 0 => array:1 [ "autores" => array:1 [ 0 => array:2 [ "etal" => false "autores" => array:3 [ 0 => "Ruzikcka T" 1 => "Assmann T" 2 => "Homey B." ] ] ] ] ] ] ] ] ] ] ] ] ] "idiomaDefecto" => "es" "url" => "/02139251/0000001600000010/v0_201607111223/13023414/v0_201607111226/es/main.assets" "Apartado" => array:4 [ "identificador" => "16952" "tipo" => "SECCION" "es" => array:2 [ "titulo" => "Terapéutica dermatológica" "idiomaDefecto" => true ] "idiomaDefecto" => "es" ] "PDF" => "https://static.elsevier.es/multimedia/02139251/0000001600000010/v0_201607111223/13023414/v0_201607111226/es/21v16n10a13023414pdf001.pdf?idApp=UINPBA00004N&text.app=https://www.elsevier.es/" "EPUB" => "https://multimedia.elsevier.es/PublicationsMultimediaV1/item/epub/13023414?idApp=UINPBA00004N" ]
Consulte los artículos y contenidos publicados en este medio, además de los e-sumarios de las revistas científicas en el mismo momento de publicación
Esté informado en todo momento gracias a las alertas y novedades
Acceda a promociones exclusivas en suscripciones, lanzamientos y cursos acreditados
Piel es una revista orientada a la formación continuada en dermatología. Por ello, su interés no se limita al dermatólogo, sino que se extiende a los médicos que se inician en esta especialidad, a los que desempeñan sus funciones lejos de los grandes centros hospitalarios, y a aquellos médicos no especialistas que diariamente deben enfrentarse a problemas dermatológicos en su práctica cotidiana. Para cumplir esta finalidad, la revista está estructurada en las siguientes secciones: Novedades, Revisiones, Signos guía/Diagnóstico diferencial, Casos para el diagnóstico, La Piel en la práctica diaria, La Piel en el contexto de la Medicina y sus especialidades, Terapéutica dermatológica, entre otras. El comité editorial de la revista vela tanto por el rigor, la calidad, el interés práctico y la capacidad didáctica gracias a una cuidada selección de temas y autores como por la variedad de tablas e iconografía que utiliza.
SJR es una prestigiosa métrica basada en la idea de que todas las citaciones no son iguales. SJR usa un algoritmo similar al page rank de Google; es una medida cuantitativa y cualitativa al impacto de una publicación.
Ver másSNIP permite comparar el impacto de revistas de diferentes campos temáticos, corrigiendo las diferencias en la probabilidad de ser citado que existe entre revistas de distintas materias.
Ver más¿Es usted profesional sanitario apto para prescribir o dispensar medicamentos?
Are you a health professional able to prescribe or dispense drugs?
Você é um profissional de saúde habilitado a prescrever ou dispensar medicamentos