Se presenta el caso de un varón de 50 años que acudió a la consulta por presentar una lesión de crecimiento progresivo en el cuero cabelludo de meses de evolución. Como antecedentes personales, destaca el diagnóstico de distrofia miotónica tipo 1 (DM1) o enfermedad de Steinert en 1999, asociada a diabetes mellitus tipo 1, faquectomía bilateral por cataratas y un episodio de fibrilación auricular revertida a ritmo sinusal. Su padre, una hermana y un hermano menor también padecen DM1.
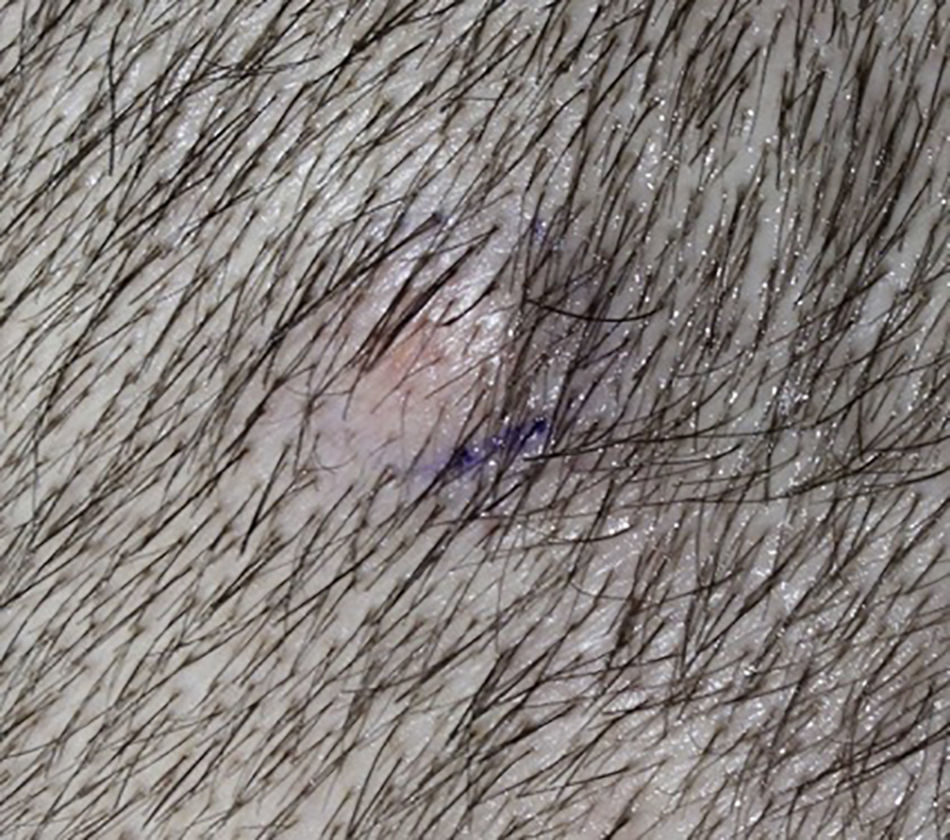
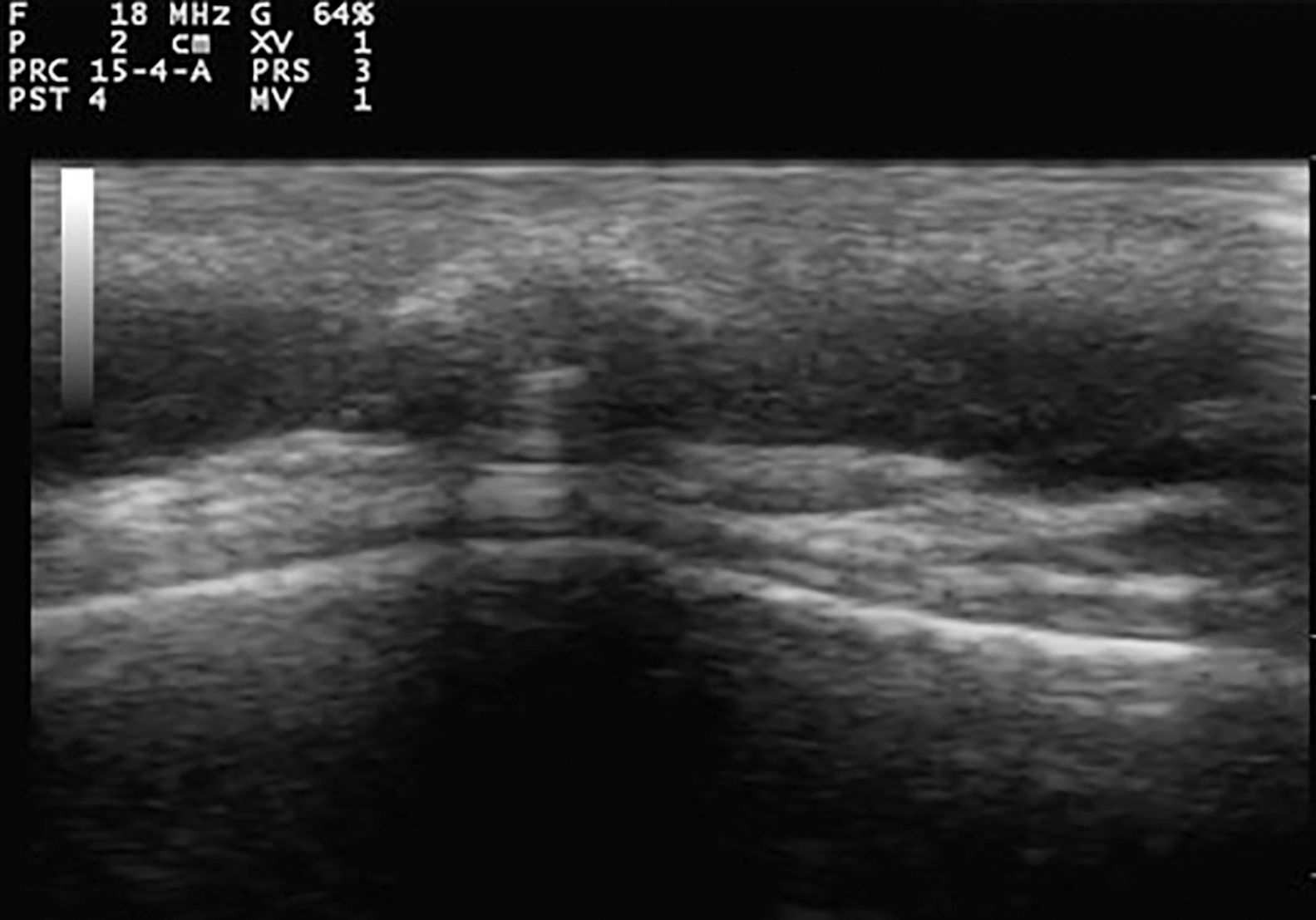
En la exploración se apreciaba una pápula erosionada con cierto brillo perlado e indurada a la palpación en la región temporal derecha (fig. 1). El análisis histológico de la pieza quirúrgica fue diagnóstico de pilomatrixoma. En la siguiente revisión, acudió acompañado de su hermano menor, apreciándose en ambos pacientes múltiples nódulos de color piel o rosados, de entre 0,6-1cm de diámetro, de consistencia dura a la palpación y no adheridos, localizados en la cabeza, el cuello y los brazos. Además, ambos mostraban alopecia androgénica con importante recesión frontal, atrofia temporal y maseterina y ptosis palpebral bilateral. Se realizó una ecografía cutánea de alta frecuencia de varias lesiones en los dos hermanos, visualizándose tumoraciones subcutáneas ovales, bien definidas, isoecoicas, con calcificaciones puntiformes en su interior, refuerzo posterior y sombra acústica lateral y ausencia de vascularización en modo Doppler color (fig. 2).
La clínica y las observaciones ecográficas e histológicas permitieron realizar el diagnóstico de pilomatrixomas múltiples con agregación familiar en el contexto de DM1.
La DM1 es la miopatía más frecuente en adultos. En España, sus cifras de incidencia y prevalencia son elevadas (13,5/100.000 y 3-5/100.000 personas, respectivamente)1. Es un trastorno multiorgánico, transmitido de forma autosómica dominante, con penetrancia variable1. Se debe a una expansión anómala en el número de copias del trinucleótido CTG del gen de la proteincinasa DM (DMPK), situado en el cromosoma 19q3.32. Se han descrito 3 fenotipos de DM1: leve, clásico y congénito. La forma clásica, que padecen los pacientes de este caso, está caracterizada por: debilidad progresiva de la musculatura esquelética, fenómeno miotónico o incapacidad progresiva para la relajación muscular, cataratas de inicio precoz, anomalías en la conducción cardiaca, hipotiroidismo, insuficiencia respiratoria por hipoventilación, disfagia, insulinorresistencia, atrofia testicular y diversos grados de disfunción cognitiva3. En cuanto a las alteraciones cutáneas de la DM1, destacan la alopecia frontal de patrón androgénico, ptosis palpebral bilateral, atrofia temporal y maseterina e hipomimia1. Cuanto mayor sea el número de copias del triplete CTG expandido, más graves serán las manifestaciones clínicas y su presentación más precoz4.
Se ha sugerido un aumento del riesgo de neoplasias en estos pacientes, tanto cutáneas como extracutáneas1,5. Respecto a las primeras, la prevalencia de pilomatrixomas se encuentra aumentada con respecto a la población general, mostrando tendencia a la agregación familiar y desarrollo de múltiples tumoraciones6. Esta relación puede atribuirse al papel de la DMPK en la regulación del calcio, que influye en la diferenciación de las células epidérmicas. En ocasiones, los pilomatrixomas preceden al desarrollo del resto de manifestaciones de la enfermedad, por lo que podrían servir como marcadores precoces de esta2. Estos tumores también pueden aparecer de forma múltiple en el síndrome de Gardner, el síndrome de Sotos, el síndrome de Rubinstein-Taybi, el síndrome de Turner, el carcinoma medular de tiroides y la sarcoidosis, entre otros trastornos7. También se ha comunicado mayor incidencia de nevus melanocíticos displásicos y neoplasias cutáneas malignas, como melanomas y carcinomas basocelulares en los enfermos con DM11,5,8.
En cuanto a la imagen ecográfica de los pilomatrixomas se muestran como nódulos pequeños hipoecoicos, con márgenes no siempre bien definidos, y una o varias áreas calcificadas de morfología variable con localización central o periférica. Las lesiones a veces están rodeadas de un halo hipoecoico y, en ocasiones, presentan signos de flujo vascular con estudio doppler. Aunque la apariencia de nódulo completamente calcificado y nódulo hipoecoico con focos de calcificaciones internas son las 2 morfologías típicas de estos tumores, también se han descrito formas complejas, seudoquísticas y seudotumorales9.
En conclusión, presentamos 2 nuevos casos de pacientes diagnosticados de DM1 con aparición de pilomatrixomas múltiples, pertenecientes a la misma familia. Destacamos la utilidad de la ecografía cutánea de alta frecuencia en el diagnóstico de estos tumores que, al mostrar hallazgos altamente sugestivos, puede hacer innecesaria la confirmación histológica en algunos casos, especialmente aquellos con lesiones múltiples.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.