la infección por COVID-19 es una enfermedad provocada por el coronavirus tipo 2 causante del síndrome respiratorio agudo grave (SARS-CoV-2), que afecta la mucosa respiratoria y a todos aquellos órganos que presenten el receptor de angiotensina tipo 2 (ACE2), incluyendo la piel. Diversos autores han mencionado la importancia de comunicar y llevar a cabo bases de datos sobre las lesiones cutáneas provocadas por este virus, dado que está relacionada con la detección, gravedad y pronóstico de la condición sistémica.
Material y métodosse realizó un estudio observacional transversal de corte retrospectivo de los casos de pacientes que presentaron manifestaciones dermatológicas por COVID-19, registrados en la base de datos física del Hospital Nacional Especializado de Villa Nueva, Guatemala, entre el primero de enero y el 31 de diciembre del año 2021.
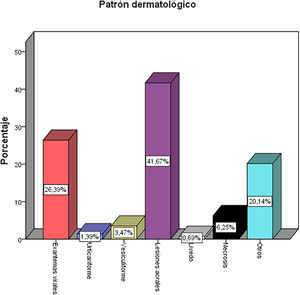
Resultadosun total de 144 pacientes presentaron manifestaciones dermatológicas por COVID-19 las cuales fueron: lesiones acrales (42%), exantema (21%), enfisema subcutáneo (12%), lesiones en la mucosa oral (7%), necrosis (6%), eritema multiforme (5%), efluvio telógeno (2%), lesiones vesiculares (2%), urticaria (1%), pitiriasis rosada de Gibert (1%) y lesión tipo livedo (1%). Se encontró una asociación estadísticamente significativa (p = 000) en los pacientes que presentaron manifestaciones dermatológicas con daño vasculonecrótico al tener mayor probabilidad de padecer una enfermedad grave-critica (OR 2,91; IC 95% 1063-3083).
Conclusionesla identificación temprana de la semiología cutánea resulta esencial para el tratamiento adecuado de las complicaciones asociadas a la enfermedad por COVID-19.
COVID-19 infection is a disease caused by the type 2 coronavirus that causes severe acute respiratory syndrome (SARS-CoV-2) that affects the respiratory mucosa and all those organs that present the type 2 angiotensin receptor (ACE2), within them the skin. Several authors have mentioned the importance of reporting and carrying out databases on skin lesions caused by this virus, since it is related to the detection, severity and prognosis of the systemic condition.
Material and methodsA retrospective cross-sectional observational study was carried out on the cases of patients who presented dermatological manifestations due to COVID-19, registered in the physical database of the National Specialized Hospital of Villa Nueva, Guatemala, from January 1st to December 31, 2021.
ResultsA total of 144 patients presented dermatological manifestations due to COVID-19, which were: acral lesions (42%), rash (21%), subcutaneous emphysema (12%), oral mucosal lesions (7%), necrosis (6%), erythema multiforme (5%), telogen effluvium (2%), vesicular lesions (2%), urticaria (1%), pityriasis rosea Gibert (1%) and livedo-type lesion (1%). A statistically significant association (p = 0,00) was found in patients who presented dermatological manifestations with vasculonecrotic damage as they were more likely to suffer from severe to critical disease (OR 2,91; 95% CI 1063-3083).
ConclusionsEarly identification of cutaneous semiology is essential for timely management of complications associated with COVID-19 disease.
A inicios de la pandemia, la enfermedad por COVID-19 se caracterizó por ser una enfermedad que afectaba en su mayoría a las vías respiratorias, cuyos signos y síntomas incluían fiebre, tos, dificultad respiratoria y neumonía. Con el pasar del tiempo, la infección vírica resultó ser mucho más compleja tanto en sus manifestaciones clínicas como en su fisiopatología, cuyas implicaciones afectaban diversos órganos, siendo uno de los afectados la piel1. Se ha descrito la presencia de receptores ACE2 a nivel cutáneo en las células como en los miofibroblastos, los fibroblastos y los adipocitos, los cuales actúan como reservorio del virus y permiten que el SARS-CoV-2 provoque manifestaciones dermatológicas a través de la unión vírica directa2. También se han llevado a cabo investigaciones que han descrito las características clínicas, histopatológicas y los hallazgos de laboratorio que están relacionadas a estas lesiones, con el propósito de establecer su asociación con la gravedad y la patogenia de la enfermedad, siendo actualmente muy pocos los estudios clínicos llevados a cabo en este ámbito3–7. Debido a lo anterior, se planteó el objetivo de identificar las manifestaciones dermatológicas por COVID-19 en los pacientes del Hospital Nacional Especializado de Villa Nueva, Guatemala y determinar su asociación con la gravedad de la infección.
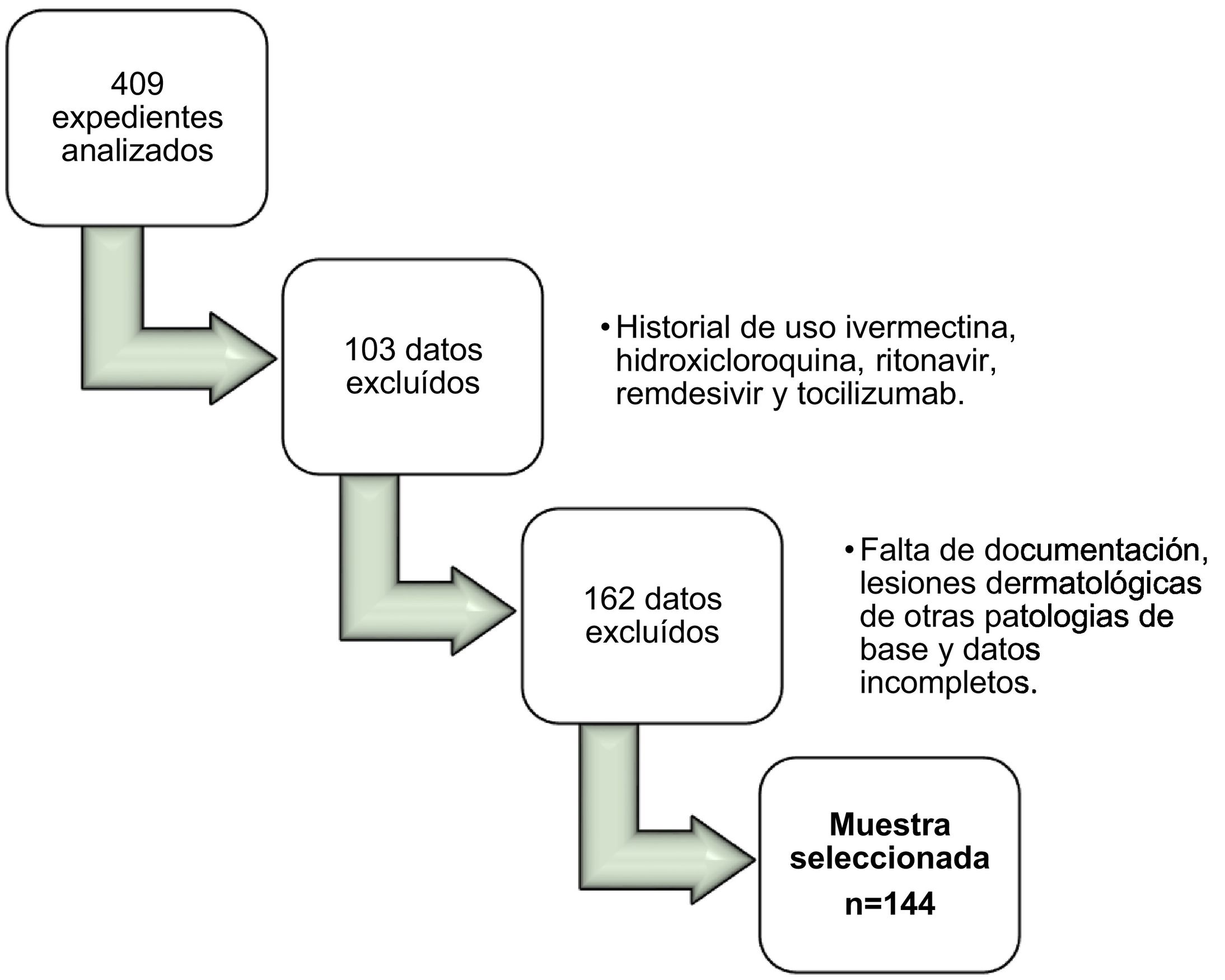
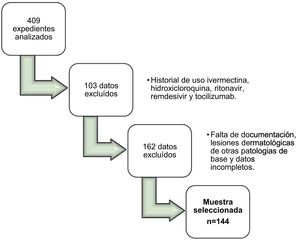
Material y métodosSe llevó a cabo un estudio observacional transversal de corte retrospectivo de los casos por COVID-19 registrados en la base de datos física del Hospital Nacional Especializado de Villa Nueva, Guatemala, del primero de enero al 31 de diciembre del año 2021. Se incluyeron todos aquellos pacientes que presentaron manifestaciones dermatológicas con diagnóstico de COVID-19 confirmada por PCR nasofaríngea. Fueron excluidos 103 datos de pacientes por su historial de uso con ivermectina, hidroxicloroquina, ritonavir, remdesivir y tocilizumab, al considerarse factores predisponentes para el surgimiento de las lesiones dermatológicas. También se excluyeron a 108 pacientes por falta de documentación de la semiología cutánea, 34 por antecedentes de otras enfermedades de base (psoriasis, vitíligo, sífilis, enfisema subcutáneo por barotrauma) y 20 por información incompleta. La muestra seleccionada fue de 144 pacientes como se muestra en la figura 1.
Las variables de interés fueron: la manifestación dermatológica, el grado de gravedad de la infección por COVID-19, el sexo y la edad. Para medir el grado de asociación se utilizó el software SPSS Statistics versión 22, a través del cálculo de Odds Ratio (OR) y Chi cuadrado con significancia estadística del 95% (p < 0,05).
ResultadosHallazgos clínico-epidemiológicosDe 409 expedientes analizados del Archivo Clínico del Hospital Nacional Especializado de Villa Nueva del primero de enero al 31 de diciembre del año 2021, un total de 144 pacientes presentaron manifestaciones dermatológicas por COVID-19, con predomino en el sexo masculino (57%) en comparación con el femenino (43%). La media de edad fue de 54 ± 1 años con un rango entre 5 y 90 años. De ellos, el 68% presentó enfermedad de tipo grave a crítica y el 31% moderada.
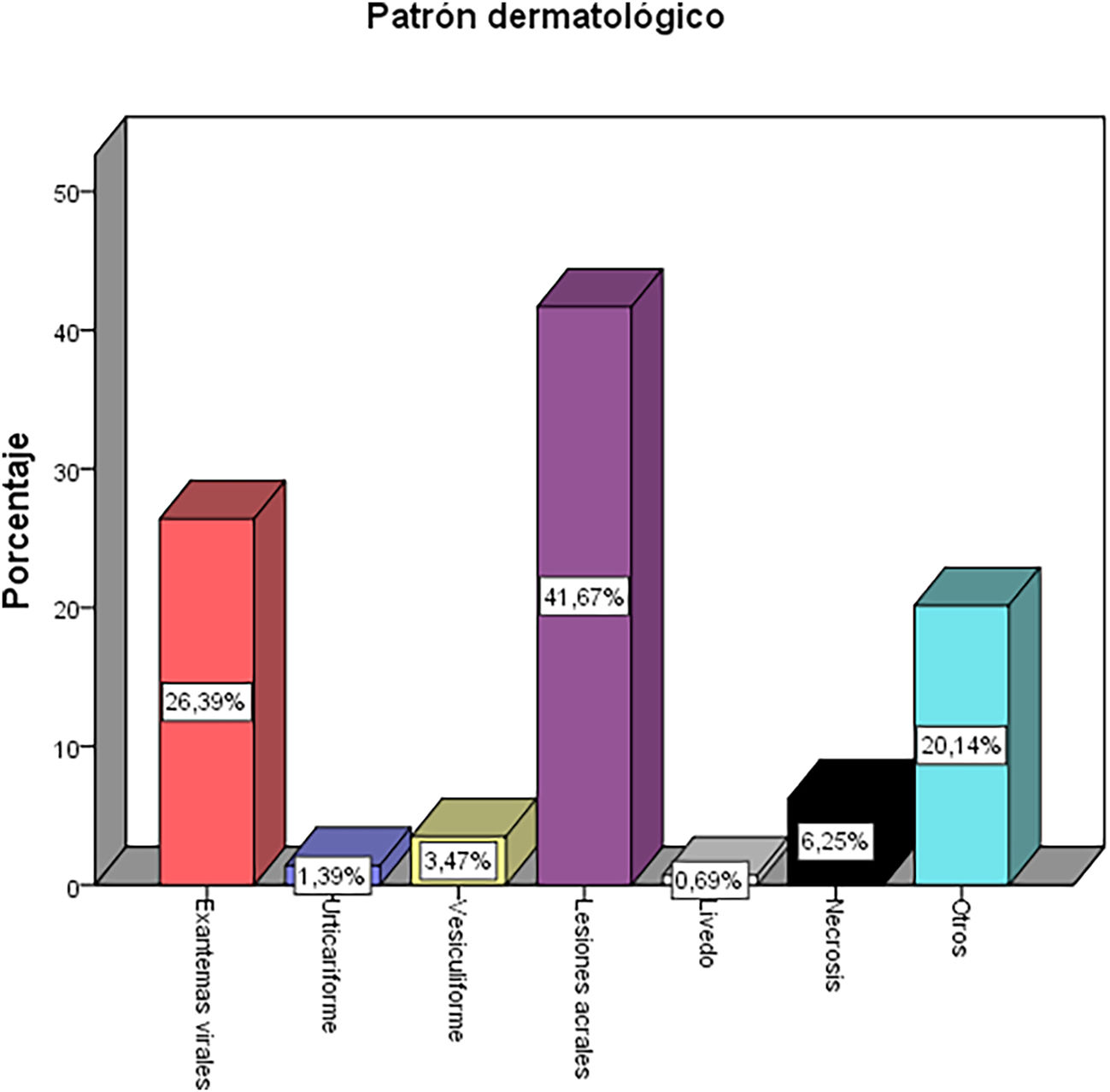
Las manifestaciones evidenciadas fueron: lesiones acrales (tipo acroisquémico y fenómeno similar a Raynaud [42%]), exantema (21%), enfisema subcutáneo (12%), lesiones en la mucosa oral (7%), necrosis (6%), eritema multiforme (5%), efluvio telógeno (2%), lesiones vesiculares (2%), urticaria (1%), pitiriasis rosada de Gibert (1%) y lesión tipo livedo (1%). Los patrones dermatológicos que englobaron las anteriores lesiones se resumen en la figura 2, siendo más frecuente el patrón de daño acral.
Asociación estadísticaLas lesiones descritas en los pacientes se clasificaron en 2 grupos según la fisiopatogenia de la enfermedad: manifestaciones dermatológicas con daño vasculonecrótico y sin daño vasculonecrótico (tabla 1). El primer grupo representó el 81,6% de los casos graves a críticos, mientras que el segundo estuvo presente en un 18,4%.
Manifestaciones dermatológicas según la fisiopatología de la infección por COVID-19
| Clasificación según fisiopatología | Lesiones dermatológicas | Grado de intensidad | Total | |
|---|---|---|---|---|
| Grave / crítico | Moderado | |||
| Manifestaciones dermatológicas con daño vasculonecrótico | Necrosis, enfisema subcutáneo, lesiones acrales y tipo livedo | 80 | 7 | 87 |
| Manifestaciones dermatológicas sin daño vasculonecrótico | Exantema, urticaria, lesiones de la mucosa oral, lesiones vesiculares, pitiriasis rosada de Gibert y efluvio telógeno | 18 | 39 | 57 |
| TOTAL | 98 | 46 | n = 144 | |
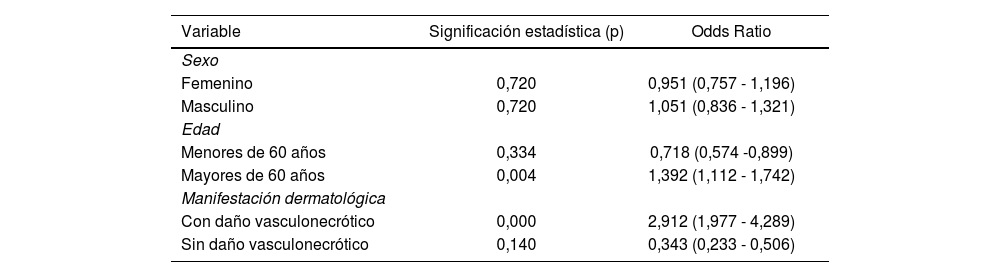
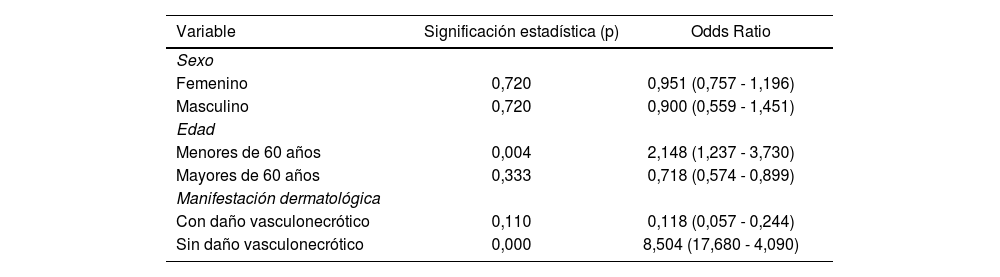
Por medio del software SPSS versión 22, se encontró una asociación estadísticamente significativa (p = 0,00) en los pacientes que presentaron manifestaciones dermatológicas con daño vasculonecrótico al tener 2,9 veces más probabilidades de padecer una enfermedad grave/crítica, en comparación con aquellos que no presentaron este tipo de lesiones. También se encontró una asociación de padecer una enfermedad más grave en los ancianos (p = 0,004), en tanto que el ser joven es un factor protector relacionado con enfermedad moderada. Respecto a la variable sexo, no se obtuvo ningún tipo de relación con la gravedad de la infección (tablas 2 y 3).
Asociación de las variables clínico-epidemiológicas con los casos graves/críticos de la infección por COVID-19
| Variable | Significación estadística (p) | Odds Ratio |
|---|---|---|
| Sexo | ||
| Femenino | 0,720 | 0,951 (0,757 - 1,196) |
| Masculino | 0,720 | 1,051 (0,836 - 1,321) |
| Edad | ||
| Menores de 60 años | 0,334 | 0,718 (0,574 -0,899) |
| Mayores de 60 años | 0,004 | 1,392 (1,112 - 1,742) |
| Manifestación dermatológica | ||
| Con daño vasculonecrótico | 0,000 | 2,912 (1,977 - 4,289) |
| Sin daño vasculonecrótico | 0,140 | 0,343 (0,233 - 0,506) |
Asociación de las variables clínico-epidemiológicas con los casos moderados de la infección por COVID-19
| Variable | Significación estadística (p) | Odds Ratio |
|---|---|---|
| Sexo | ||
| Femenino | 0,720 | 0,951 (0,757 - 1,196) |
| Masculino | 0,720 | 0,900 (0,559 - 1,451) |
| Edad | ||
| Menores de 60 años | 0,004 | 2,148 (1,237 - 3,730) |
| Mayores de 60 años | 0,333 | 0,718 (0,574 - 0,899) |
| Manifestación dermatológica | ||
| Con daño vasculonecrótico | 0,110 | 0,118 (0,057 - 0,244) |
| Sin daño vasculonecrótico | 0,000 | 8,504 (17,680 - 4,090) |
Durante el transcurso de la pandemia, las manifestaciones dermatológicas por COVID-19 han tomado relevancia como un importante signo clínico y reflejo de las diferentes vías patogénicas de la infección vírica, siendo cada vez más frecuentes el número de trabajos, casos clínicos, series y revisiones que documentan su aparición, así como su relación con la gravedad de la enfermedad8,9.
En este estudio se encontró una asociación estadísticamente significativa entre las manifestaciones cutáneas con daño vasculonecrótico y la probabilidad de padecer una enfermedad grave a crítica, siendo los fenómenos acroisquémicos detallados en la tabla 1, los presentados dentro de este grupo de pacientes. Lo anterior, ha concordado con lo descrito en casos y series de casos de individuos ingresados a UCI por COVID-19, donde se han descrito diferentes patrones clínicos de acroisquemia3,10–12, como el llevado a cabo por Zhang et al.5, quienes observaron en 7 pacientes el fenómeno de Raynaud atípico (PAR); pseudopernio (PP); isquemia microcirculatoria grave con pulso conservado (SMI); y gangrena seca con arteriosclerosis obliterante (AO), correlacionándose con una mayor gravedad de la enfermedad pulmonar y riesgo de muerte.
La necrosis y las lesiones tipo livedo se han presentado en los pacientes críticos de la enfermedad y se han descrito en los casos de mortalidad por COVID-19, mientras que el enfisema subcutáneo representa una lesión de reciente descripción, documentada en series de casos como una complicación cardiopulmonar en los pacientes con soporte ventilatorio invasivo y signo de mal pronóstico9,13–17.
Por otro lado, las lesiones que siguieron un curso más benigno fueron aquellas sin evidencia de daño vasculonecrótico, siendo en su mayoría erupciones exantemáticas, las cuales fueron observadas en los casos moderados. Al parecer, se ha planteado con anterioridad que su aparición podría estar dada por una hiperactividad del sistema inmunológico ante las partículas víricas, lo que conduce a una tormenta de citoquinas en la piel. También se ha sugerido que son consecuencia directa del empleo de medicamentos como: hidroxicloroquina, cloroquina, lopinavir, ritonavir, nitazoxanida, y baricitinib18–21. Autores como Casas et al.9 mencionaron que tenían un origen multifactorial, cuyas causas iban desde lo farmacológico hasta lo infeccioso, y que si bien podían estar presentes en los pacientes COVID positivo, no estaban específicamente relacionadas al curso de la infección.
Tomando en cuenta la posibilidad de una etiología farmacológica, se decidió excluir del estudio a los pacientes con historial de uso de ivermectina, antirretrovirales y antimaláricos, con el fin de obtener manifestaciones específicas por COVID-19 y evitar este posible factor detonante que pudiese sesgar la muestra. No obstante, una parte de los pacientes hospitalizados requirió antibióticos del tipo cefalosporina, quinolonas y carbapenémicos que también puede provocar algunos tipos de exantema según lo evidenciado en algunos artículos22,23. Aunque este aspecto no se descarta del todo, resulta importante mencionar que la prevalencia de hipersensibilidad a los antibióticos es presumiblemente baja y solo explicaría una parte de las reacciones cutáneas de tipo exantema de todos los patrones dermatológicos descritos hasta el momento por COVID-1924. Subsecuentemente, medicamentos como: ivermectina, ritonavir, lopinavir, hidroxicloroquina, cloroquina y otros tratamientos empleados en un inicio, fueron reemplazados por otros fármacos con mayor evidencia clínica en el tratamiento de la enfermedad en el año 2021, y muchas de las manifestaciones dermatológicas por SARS-COV-2 descritas durante esta investigación, continuaron siendo las mismas en comparación a lo documentado previo a su uso25–27. Además, Fernández et al.28 evidenciaron la presencia de lesiones acrales tipo sabañón y eritema multiforme en los pacientes no hospitalizados que no requirieron de tratamiento antirretroviral, antimalárico o antibiótico, por ser enfermedad leve.
Pese a que aún no se ha establecido la causa exacta de las lesiones dermatológicas por SARS-CoV-2, se ha planteado que la infección genera un estado de hipercoagulabilidad y daño al endotelio por autoanticuerpos, documentándose en las biopsias de los pacientes con lesiones acroisquémicas, la presencia de una vasculopatía trombogénica inflamatoria con depósito de C5b-9 y C4d, partículas víricas Spike y trombos hialinos en microvasos dérmicos en 3 pacientes que murieron por una enfermedad grave4,29,30. Estos hallazgos histopatológicos han permitido proponer la existencia de un síndrome de lesión microvascular a gran escala mediada por la activación del complemento, que pudiese estar relacionado con el mecanismo de aparición de este tipo de manifestaciones en la piel3.
La evidencia actual sugiere que la comprensión e investigación profunda de la fisiopatogénesis resulta clave para el tatamiento de la enfermedad por COVID-19 y sus manifestaciones extrapulmonares. González et al.29, propusieron una hipótesis sobre la diversa clínica cutánea por COVID-19 basada principalmente en la fisiopatología, y subdividieron las manifestaciones dermatológicas en 2 grupos: 1) las que se basan principalmente en un efecto citopático vírico directo sobre las células como los queratinocitos, que son comunes en muchas infecciones víricas conocidas (exantema morbiliforme, urticariforme y variceliforme) y 2) las secundarias a la tormenta de citoquinas por la alteración de células específicas de la línea blanca, como los linfocitos T y los macrófagos. Así, este último grupo se subdividiría en 2: a) las que se caracterizan por un fenómeno similar al síndrome de activación macrofágica (isquemia acral, gangrena, púrpura retiforme, livedo racemosa), también descrito por Casas et al.9 como patrón vasculonecrótico con un mal pronóstico en relación a la morbimortalidad de los pacientes, y b) las manifestaciones dermatológicas relacionadas con un pronóstico benigno autorresolutivo en los pacientes jóvenes, por activación de una respuesta temprana al interferón tipo I (lesiones similares a perniosis).
Como se detalla en las tablas 1-3, la anterior hipótesis sirvió como base del consenso para la categorización y la asociación estadística de las manifestaciones dermatológicas descritas en este estudio, tomando en cuenta la fisiopatogenia y la relación del daño vascular característico de la enfermedad por COVID-19. Si bien, existen clasificaciones como las de Casas et al.9 quienes agruparon las lesiones dermatológicas en patrones, la misma sirvió como guía para la semiología y el diagnóstico clínico durante la recolecta y el análisis de casos.
Finalmente, otra clase de aspectos sociodemográficos como la edad y el sexo, se han relacionado anteriormente con la gravedad de la infección, resultando un tanto controversial establecer del todo su asociación en gran parte de los trabajos que han tomado en cuenta dichas variables, ya que muchos de ellos han diferido entre sí al momento de presentar los resultados8,9,31–33. En esta investigación en particular, se demostró que los pacientes jóvenes tienden a tener un pronóstico más favorable, mientras que el ser mujer u hombre no demostró tener una relación estadísticamente significativa según se observa en las tablas 2 y 3. Por lo tanto, convendría tomar en consideración estos factores para ensayos futuros.
LimitacionesDebido a la protección de la confidencialidad de la información propia de la institución, se obtuvo acceso a cierto número de expedientes, por lo que no se pudo estimar la prevalencia real de las manifestaciones dermatológicas a estudio. Por otro lado, las políticas derivadas de la protección del personal de salud y las medidas para evitar el contagio durante la pandemia, condicionaron la falta de toma de biopsias de las lesiones que hubiesen sido datos importantes para ser tomados en cuenta durante la recolección de datos. Otra cuestión que limitó la investigación fue la ausencia de casos leves de la enfermedad, impidiendo realizar una comparativa dentro de este grupo de riesgo, dado que la muestra es de origen hospitalario. De esta manera, se alienta a los futuros investigadores a superar las limitaciones citadas con el fin de enriquecer y obtener una mejor perspectiva del origen de estas manifestaciones dermatológicas.
ConclusionesLa comprensión de la fisiopatogenia del SARS-CoV-2, resulta clave para guiar el tratamiento de los pacientes, siendo la clínica cutánea el reflejo de las diferentes vías patogénicas de la infección vírica, del proceso inflamatorio y de las complicaciones vasculares o sistémicas de la enfermedad.
Es necesario realizar más estudios clínicos de las manifestaciones dermatológicas provocadas por este virus, que tomen en cuenta los aspectos sociodemográficos, la gravedad de la enfermedad, la histopatología, las variantes del virus y los marcadores inflamatorios concomitantes, los cuales pueden diferir entre poblaciones según el comportamiento y la estacionalidad de la infección.
AgradecimientosSe agradece a las autoridades éticas e institucionales del Hospital Nacional Especializado de Villa Nueva.
FinanciaciónLa presente investigación no ha recibido ayudas específicas provenientes de agencias del sector público, sector comercial o entidades sin ánimo de lucro.
Conflicto de interesesLa autora declara no tener ningún conflicto de intereses.