Hasta el 5-10% de los pacientes con disección aórtica (DA) tipo A de Standford comienzan como ictus isquémico, bien por la propagación de la disección a las arterias carótidas comunes, por tromboembolismo o por hipoperfusión cerebral1–3. Se necesita un alto grado de sospecha, ya que la trombólisis puede dar lugar a complicaciones catastróficas, e incluso al fallecimiento del paciente. Presentamos un caso de DA de evolución subaguda y presentación atípica con síntomas neurológicos tardíos.
Mujer de 57 años, fumadora e hipertensa que consulta por síncope y hemiparesia izquierda transitoria. Negaba dolor torácico, pero sí aquejaba dorsalgia intermitente en las últimas 2 semanas. Dada la mejoría espontánea se desestimó realizar fibrinólisis. Cuatro horas después se objetiva un deterioro súbito, con somnolencia, hemiparesia y hemihipoestesia izquierdas, palidez y sudoración, junto a hipotensión arterial (100/50mmHg). Una tomografía computarizada con contraste (angio-TC) urgente (fig. 1) mostró una disección continua desde la raíz aórtica, que se extendía a lo largo de la aorta ascendente, arco aórtico y aorta descendente, incluyendo ambas arterias ilíacas, así como el tronco braquiocefálico, con una oclusión casi completa de la arteria carótida interna (ACI) derecha (fig. 2), y un hematoma alrededor del arco aórtico. La paciente fue intervenida de urgencia, pero falleció 15 días después.
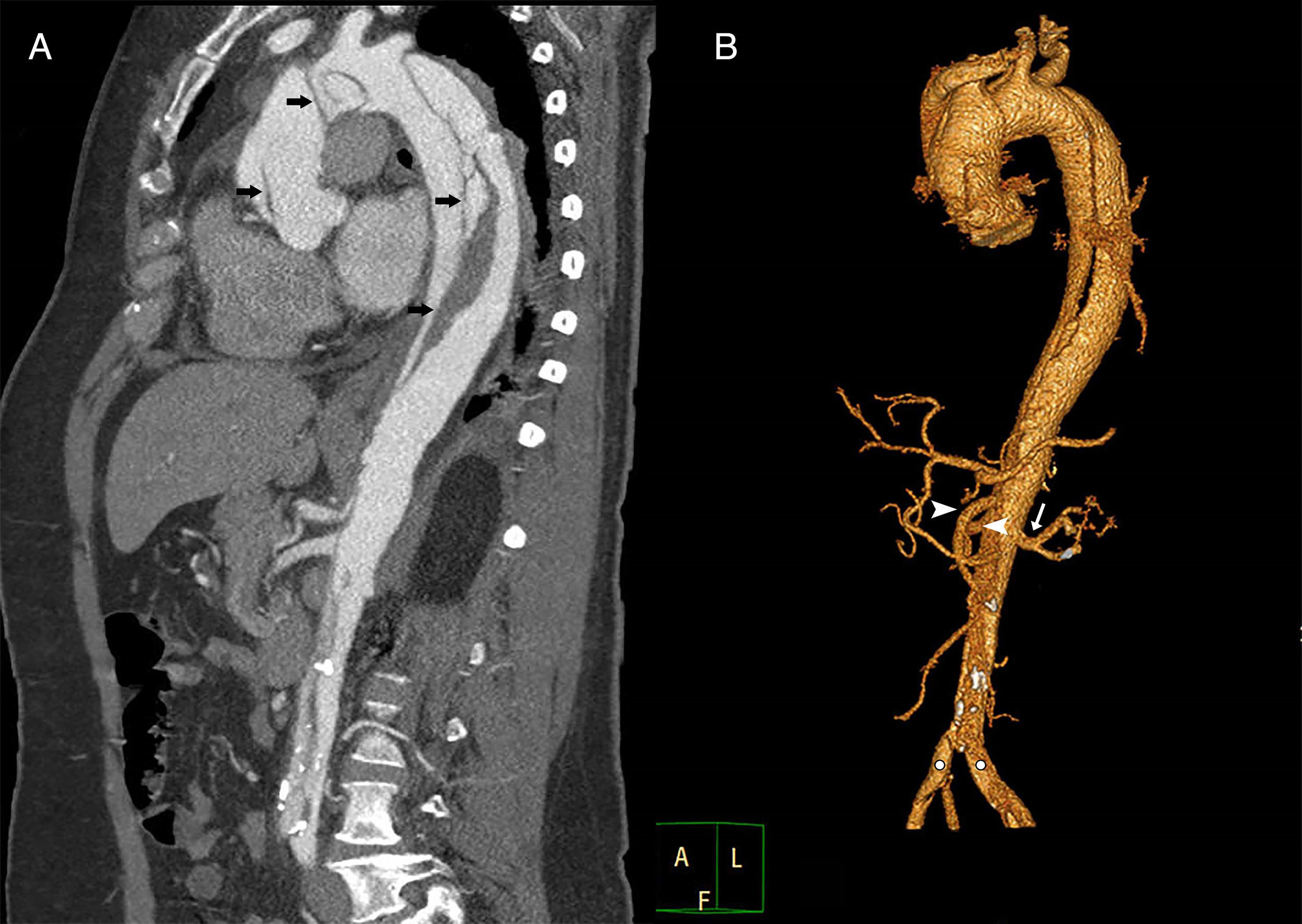
Composición de imágenes de angio-TC: A) Corte oblicuo de aorta ascendente y descendente, visualizando línea de disección a lo largo de la misma (flechas), incluyendo raíz aórtica. B) Reconstrucción 3D de corte oblicuo de aorta completa, que permite además apreciar la salida de las arterias mesentérica superior y renal derecha desde la luz verdadera (cabezas de flecha), y renal izquierda desde la luz falsa (flecha), así como la afectación de las arterias ilíacas.
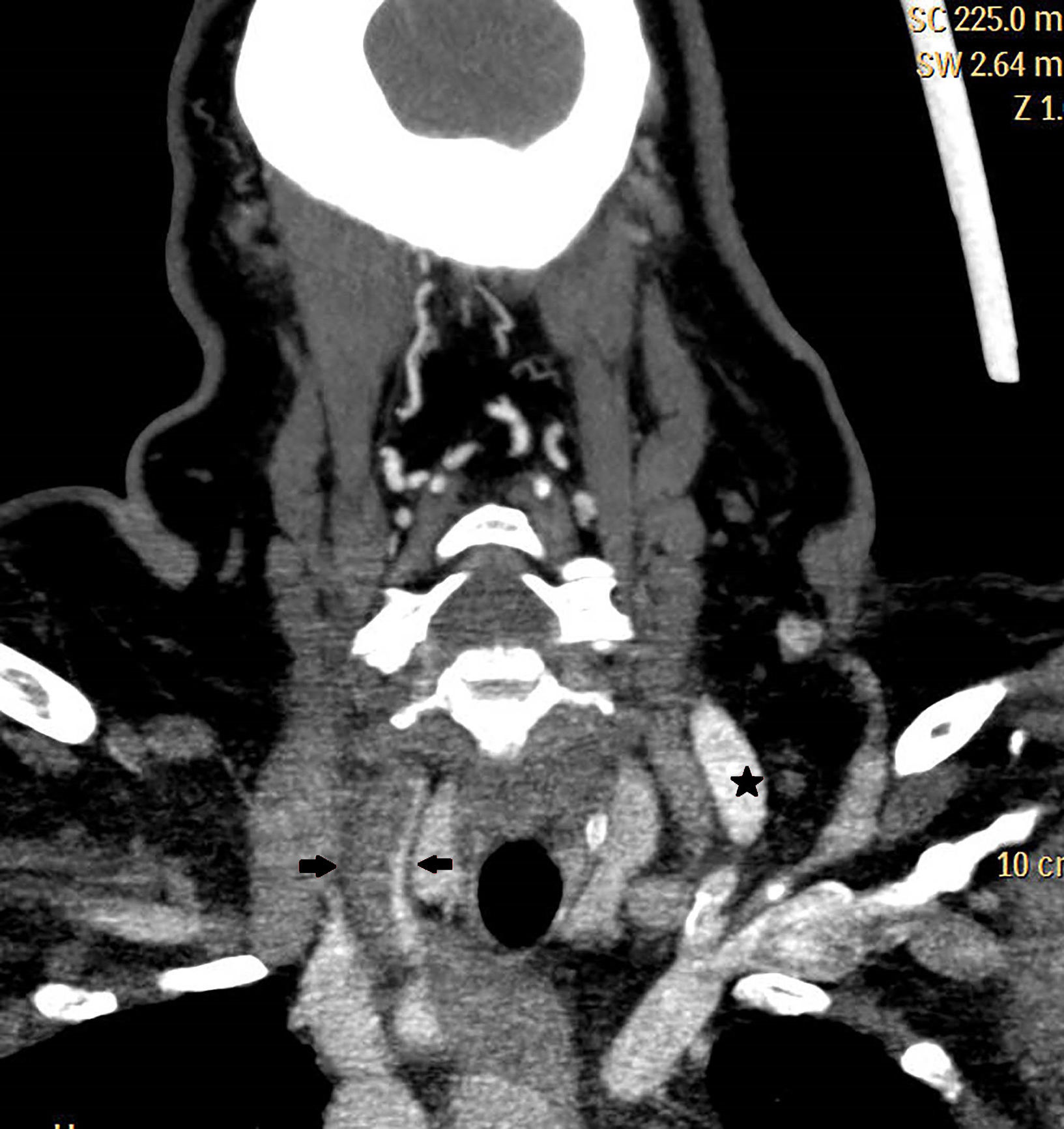
Corte coronal de troncos supraaórticos en angio-TC. Se visualiza escaso paso de contraste a través de la arteria carótida interna derecha (flechas), en comparación con la arteria carótida interna izquierda (asterisco), en la que se aprecia un correcto relleno de la misma con contraste.
Este caso ilustra como una DA puede manifestarse con síntomas neurológicos tardíos, hasta 2 semanas tras el inicio de la disección. Aunque el intenso dolor torácico es típico de la DA, un 5-15% de los casos pueden cursar sin dolor, especialmente en los pacientes con ictus1–3. En este caso, fue la inestabilidad hemodinámica lo que hizo sospechar la DA, apoyando que la hipotensión arterial debe considerarse un signo de alarma en el ictus agudo. Otra bandera roja podría ser la hemiparesia izquierda, ya que la DA afecta más frecuentemente a la ACI derecha1,2.
Dada la estrecha ventana terapéutica temporal, en la mayoría de ictus no conocemos la etiología a la hora de iniciar la fibrinólisis2, por lo que se debe prestar especial atención a todo dolor torácico, dorsal o abdominal, hipotensión arterial o pulsos asimétricos. La ultrasonografía podría ser útil para detectar de forma temprana la DA2.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.