La queratodermia acuagénica fue descrita por primera vez en 1996 por English y McCollough1. Está catalogada como enfermedad rara, con descriptor ORPHA 498359 y CIE-10 L85.1, sin que consten en Orphanet datos sobre su prevalencia o incidencia debido a los pocos casos publicados. Es probable que el desconocimiento sobre esta enfermedad, su rápida resolución espontánea y la ausencia de síntomas de gravedad influyan en una baja consulta y su infradiagnóstico1.
La queratodermia acuagénica se presenta sobre todo en mujeres jóvenes2,3, en forma de pápulas blanquecinas translúcidas, que tienden a confluir formando placas de aspecto hiperqueratósico reblandecido, que aparecen tras la inmersión en agua, no necesariamente de forma prolongada, y que afecta a las palmas de las manos y, con menor frecuencia, las plantas de los pies, de forma bilateral. Raramente aparece en otras zonas de las manos o pies1. La mayoría de los casos aparecen en otoño-invierno y son asintomáticos, pudiendo observarse hiperhidrosis palmar durante la erupción, y, con menor frecuencia, quemazón, prurito, presión bajo las lesiones, dolor, lesiones por rascado y descamación. Los síntomas más frecuentes son hiperhidrosis y ardor4.
Esta enfermedad se ha asociado con la hiperhidrosis, que presentan el 42,8% de las pacientes2; con el consumo de fármacos, como antiinflamatorios no esteroideos y gabapentina; y con varias enfermedades, como fibrosis quística (FQ), melanoma, urticaria, asma, rinitis alérgica, eritema palmar y acroqueratoelastoidosis3.
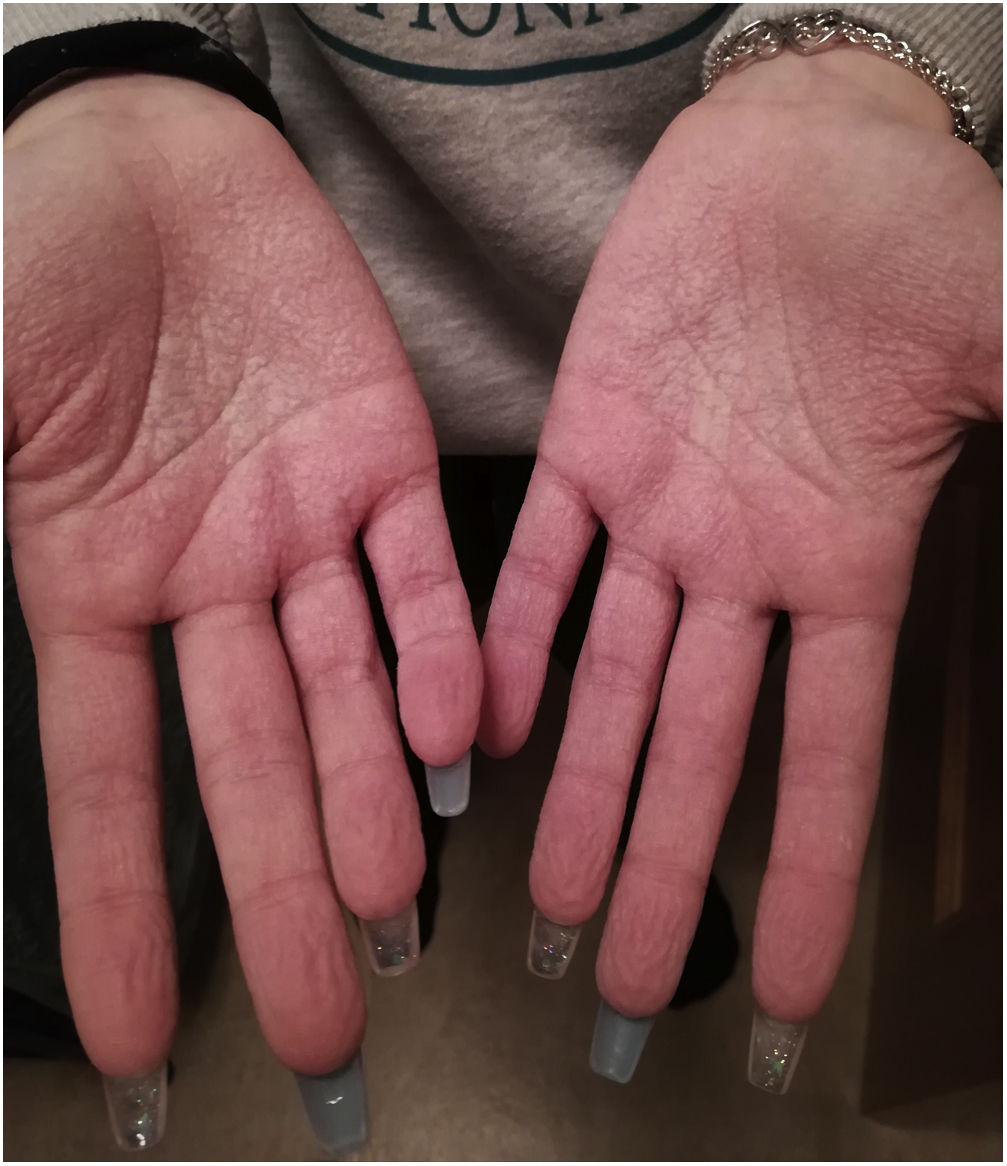
Se presenta el caso de una mujer de 18 años, que tras ducharse presentó de forma súbita lesiones papulares de aspecto hiperqueratósico, pero blandas, en las palmas de ambas manos, con tendencia tras su aparición a una rápida y progresiva confluencia y formación de placas, con picor, sensación de quemazón y presión bajo las lesiones. Asoció manos arrugadas de nadador (fig. 1) e intensa hiperhidrosis palmar, no axilar o en otras localizaciones. Refirió episodios similares desde hacía un año, al ducharse o lavarse las manos, que duraban entre 3 y 15 días. Había suspendido las clases de piscina del instituto porque las inmersiones prolongadas desencadenaban el cuadro y le generaban malestar ante sus compañeros. Había probado de variar la temperatura del agua y de ducharse con agua fría, sin resultado. No tomaba fármacos, no refería antecedentes familiares o personales de interés, no presentaba clínica de FQ o de otras patologías, ni tenía otros familiares afectados.
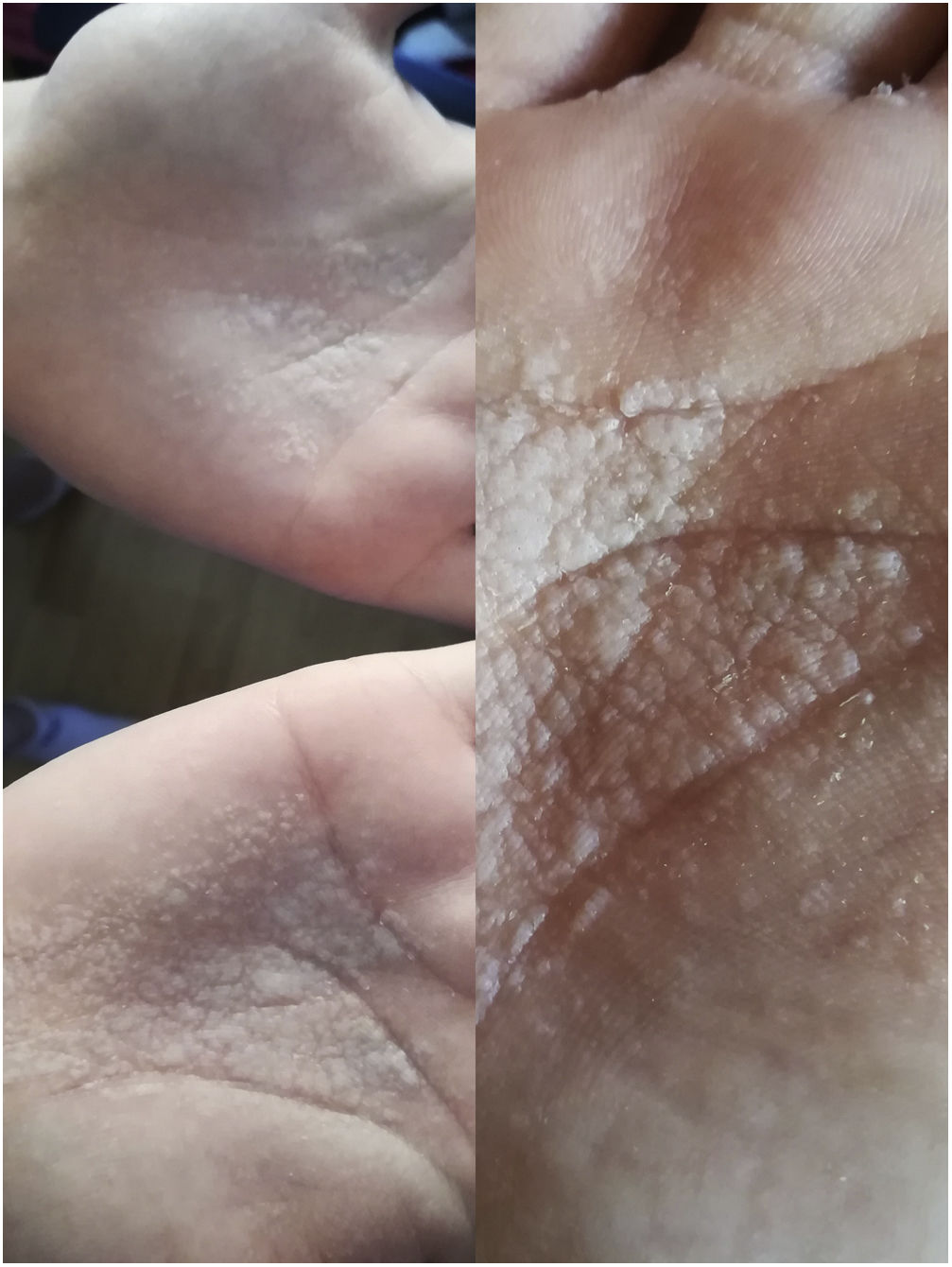
La exploración confirmó lesiones sugestivas de queratodermia acuagénica, no apreciándose lesiones en los pies ni en otras localizaciones. Se explicó a la paciente el carácter benigno del proceso y su pronóstico, pautándose tratamiento con aluminio tópico, diario durante 15 días y dos veces por semana como mantenimiento, y fisioterapia mediante tratamiento osteopático costal, por hiperhidrosis. En el seguimiento evolutivo (fig. 2) las lesiones habían desaparecido a los 12 días. La analítica ampliada con TSH, vitaminas B12 y D, fólico, magnesio, amilasa, lipasa, proteína fijadora del retinol resultó sin alteraciones. Actualmente lleva más de 6 meses libres de lesiones, no hace piscina «por miedo» y tiene menor hiperhidrosis.
El diagnóstico de la queratodermia acuagénica es clínico. La biopsia, de realizarse, debe hacerse en presencia de lesiones, teniendo presente que habitualmente no se observan alteraciones histopatológicas1, siendo la dilatación de los conductos ecrinos5 la alteración más frecuente.
Dentro del diagnóstico diferencial6, la dishidrosis suele comenzar entre los 15 y los 30 años, generalmente en primavera-verano, afectando por igual a ambos sexos, con vesículas llenas de líquido, firmes y pruriginosas, en los laterales de los dedos, y a veces en las palmas de las manos, que descaman al secarse. La acroqueratodermia papulotranslúcida hereditaria, autosómica dominante, con lesiones similares, pero persistentes. La urticaria acuagénica, con prurito y lesiones cutáneas tras contacto con el agua, sobre todo en tórax, brazos y zona cervical, que desaparecen en pocos minutos. Y la queratodermia acuagénica persistente asociada con la FQ. La queratodermia acuagénica se observa en el 40-80% de los pacientes con FQ, y el 25% de los portadores de FQ presentan esta enfermedad7.
La patogenia de la queratodermia acuagénica no está clara, pero se relaciona con disfunción de la barrera del estrato córneo y alteración en el funcionamiento de los conductos sudoríparos4. El incremento en la expresión del receptor transitorio de valinoides tipo 1 (TVRT-1) produce retención de agua en el estrato córneo. La sensibilidad del receptor TVRT-1 aumenta con el calor y las concentraciones altas de sal en el sudor, que también activan el simpático induciendo vasoconstricción, y este mecanismo podría ser corresponsable en los pacientes con hiperhidrosis o FQ.
Otro factor etiopatogénico sería el gen regulador de la conductibilidad transmembrana de la fibrosis quística (CFTR), que en presencia de queratodermia acuagénica sin FQ podría ser la expresión clínica de otras variantes del gen CFTR, postulándose que se debe codificar toda la secuencia del gen CFTR en estos pacientes para asesoramiento genético, independientemente de si existen o no antecedentes familiares de FQ, sobre todo cuando las lesiones no desaparecen después del secado8. En la FQ, además, los canales de cloro defectuosos causan un gradiente osmótico y sudor hipertónico, que dilata los conductos ecrinos2 e incrementaría la expresión de TVRT-1. Paralelamente, cambios en las acuaporinas AQ3 y AQ5, proteínas de membrana que forman canales que regulan el transporte de agua, la permeabilidad hídrica paracelular y el adecuado funcionamiento del citoesqueleto, también estarían implicados1.
Los receptores COX-1 y COX-2 se encuentran en los queratinocitos, y los inhibidores de la ciclooxigenasa, como celecoxib y aspirina, o los reguladores de su expresión (espironolactona y similares)8, pueden causar retención de sodio dentro de los queratinocitos epidérmicos y favorecer el desarrollo de queratodermia acuagénica9.
El lauril sulfato sódico, muy utilizado como excipiente, aumenta la retención de sodio en las células epidérmicas y puede desencadenar queratodermia acuagénica10.
Por último, la pandemia por SARS-CoV-2, covid, ha obligado al incremento del lavado de manos y el uso continuado de geles hidroalcohólicos, situación que ha permitido aflorar casos de queratodermia acuagénica en personas de todas las edades6, aunque generalmente mujeres, así como lesiones persistentes, quizás por el aumento de la frecuencia de lavado de manos, que aumentaría la expresión del TVRT-1 y con ello la retención de agua en el estrato córneo4.
Descartada una enfermedad sistémica de base, la queratodermia acuagénica es un proceso benigno autolimitado, pero que altera la calidad de vida del paciente. El tratamiento con cloruro de aluminio tópico hexahidratado al 20% en base alcohólica (etanol), aplicado una vez al día por la noche, solo o combinado con una pomada con ácido salicílico al 5-20%, o con una pomada con ácido salicílico y urea, ambos al 10%, dos veces al día, mejora rápidamente las lesiones en la mayoría de los casos1,4. Cuando se asocia a hiperhidrosis, el tratamiento fisioterápico mediante osteopatía costal o iontoforesis, la oxibutinina oral a dosis de 5mg/día, la toxina botulínica, y, en casos seleccionados, la simpatectomía torácica endoscópica se han mostrado eficaces3.
En el estudio de las enfermedades raras la acumulación de casos es de gran importancia y los médicos de familia y pediatras deben tener presente esta enfermedad en su práctica clínica.
Responsabilidades éticasLa paciente dio consentimiento escrito para publicar el caso, siguiéndose los protocolos de los centros de trabajo sobre tratamiento de la información de los pacientes.
FinanciaciónNo se ha precisado financiación para elaborar este artículo.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.