Las reactivaciones del virus herpes simple (VHS) están descritas en los pacientes en ventilación mecánica invasiva y recientemente en el síndrome de distrés respiratorio agudo (SDRA) por COVID-19, con tasas más altas que las descritas previamente en pacientes críticos, y aunque el diagnóstico de neumonía por VHS es difícil, su presencia se asocia con aumento de la morbimortalidad. El objetivo de este estudio es determinar si la identificación de VHS en el tracto respiratorio inferior en pacientes en ventilación mecánica con SDRA por COVID-19 influye sobre la evolución clínica y la mortalidad.
MétodoSe revisaron 224 pacientes ingresados en el servicio de medicina intensiva del Complejo Hospitalario de Toledo con el diagnóstico de neumonía por SARS-CoV-2 y se seleccionaron los pacientes en ventilación mecánica a los que se les había realizado lavado broncoalveolar (LBA). Se registraron todos los resultados de la PCR, tanto si fue positiva como si fue negativa para VHS.
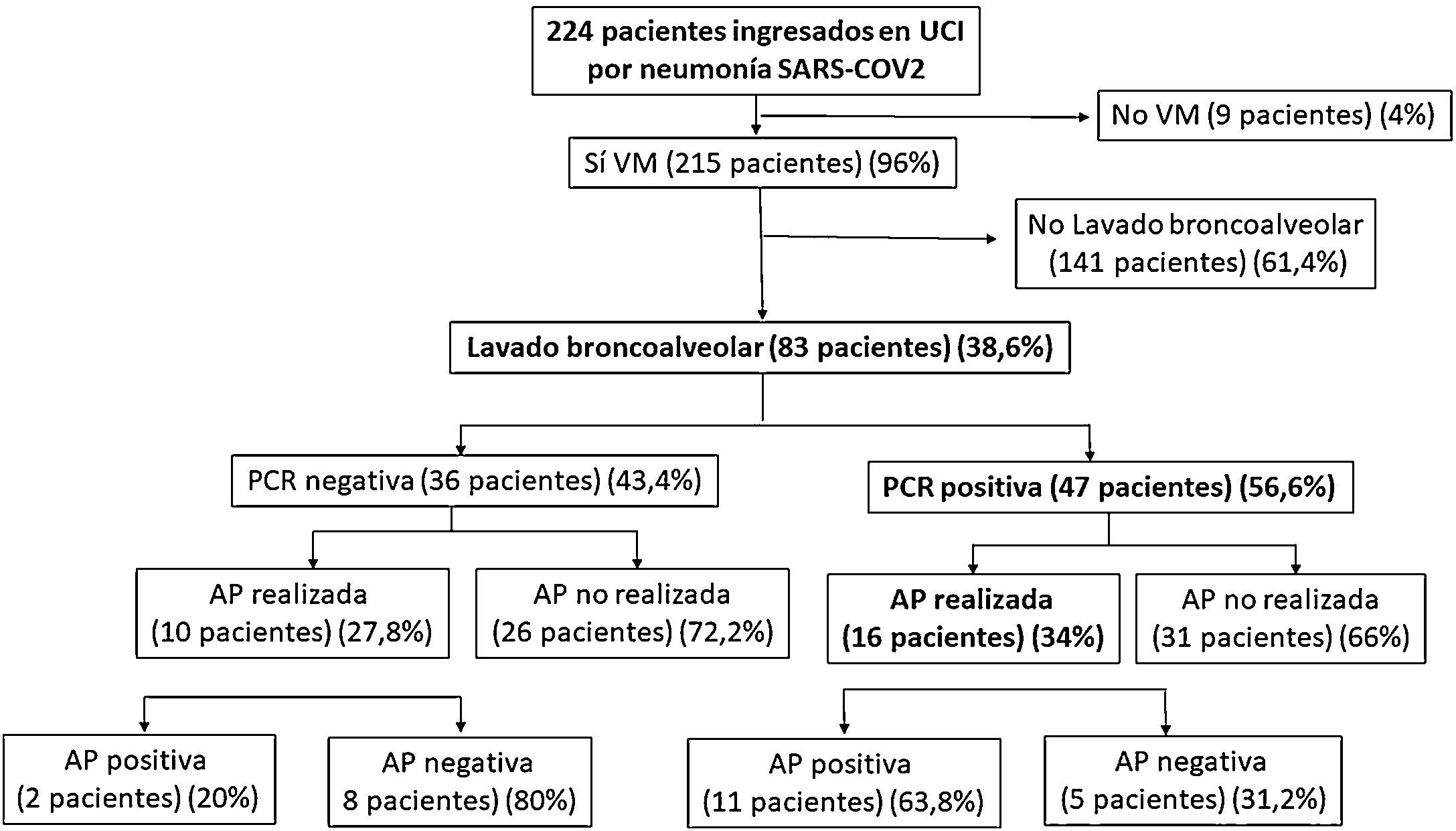
ResultadosDurante el periodo de estudio (del 28 de noviembre de 2020 hasta el 13 de abril de 2021) ingresaron 224 pacientes en la UCI con el diagnóstico de neumonía por SARS-CoV-2. De ellos, en 83 se realizó lavado broncoalveolar (LBA), siendo la PCR para VHS-1 positiva en 47 y negativa en 36 (56,6%). Realizamos estudio anatomopatológico en muestras de LBA a 26 pacientes del total de la muestra. Se encontraron características citopáticas típicas de infección por herpes en 13 (50%), de los cuales 11 (84,6%) tenían PCR positiva. La mortalidad a los 30días fue significativamente mayor en el grupo de pacientes con PCR positiva (33,5% vs 57,4%, p=0,015). Esta diferencia fue aún más marcada en el grupo con hallazgos anatomopatológicos compatibles con neumonía por VHS (30,8% versus 69,2%, p=0,047).
ConclusiónNuestros resultados sugieren que el SDRA secundario a neumonía por SARS-CoV-2 se asocia a una alta reactivación del VHS y que su hallazgo en el tracto respiratorio inferior se asocia con un peor pronóstico y un aumento significativo de la mortalidad. Son necesarios estudios más amplios para determinar si el tratamiento con aciclovir puede mejorar el pronóstico de estos pacientes.
Herpes simplex virus type1 (HSV-1) reactivation have been described in patients with invasive mechanical ventilation and recently in patients with acute respiratory distress syndrome (ARDS) secondary to COVID-19 with higher rates of reactivation than were detected previously in critical care, and although the diagnosis of HSV-1 pneumonia is not easy, its presence is associate with an increase in morbidity and mortality. The objective of this study is to determinate if the identification of HSV-1 in lower airway of patients with ARDS secondary to COVID-19 have influence in clinical outcome and mortality.
MethodTwo hundred twenty-four admitted patients in intensive care unit (ICU) of Complejo Hospitalario Universitario de Toledo diagnosed of severe acute respiratory syndrome coronavirus2 (SARS-CoV-2) were reviewed and were selected those with mechanical ventilation who had undergone (BAL). It was registered all results of HSV-1 PCR (negative and positive).
ResultsDuring the study period (November 28, 2020 to April 13, 2021) was admitted 224 patients in ICU diagnosed of SARS-CoV-2 pneumonia. Eighty-three patients of them had undergone BAL, with HSV-1 PCR positive result in 47 (56%), and negative result in 36 (43.4%). We performed pathological anatomy study in BAL samples on 26 of the total BAL realized. Typical cytopathic characteristics of HSV-1 were found in 13 samples (50%) and 11 of them (84.6%) have had HSV-1 PCR positive result. Thirty days mortality was significantly higher in the group of patients with HSV-1 PCR positive result (33.5% vs. 57.4%, P=.015). This difference was stronger in the group of patients with HSV-1 findings in the pathological anatomy study (30.8% vs. 69.2%, P=.047).
ConclusionOur results suggest that ARDS secondary to SARS-CoV-2 pneumonia is highly associated to HSV-1 reactivation and that the finding of HSV-1 in lower airway is associated with a worst prognostic and with significantly mortality increase. It is necessary to carry out more extensive studies to determinate if treatment with acyclovir can improve the prognosis of these patients.
La neumonía por virus del herpes simple (VHS) es considerada una entidad rara que afecta a pacientes con déficit inmunitario como trasplantados, oncológicos y HIV positivos. La reactivación de virus herpes simple está descrita en pacientes en ventilación mecánica prolongada no inmunocomprometidos y se asocia con mayor duración de la ventilación mecánica y aumento de la mortalidad1,2.
El síndrome de distrés respiratorio agudo (SDRA) secundario a neumonía por COVID-19 se asocia con inmunosupresión secundaria a linfopenia y tratamiento con glucocorticoides, siendo frecuentes las coinfecciones bacterianas y fúngicas. Las reactivaciones de VHS están descritas en los pacientes con SDRA por COVID-19, con tasas más altas que las descritas en pacientes críticos3, y aunque el diagnóstico de neumonía por VHS es difícil, su presencia se asocia con aumento de la morbimortalidad.
Nuestro objetivo es valorar la presencia en pacientes con SDRA secundario a neumonía por SARS-CoV-2 de reactivaciones pulmonares de VHS-1 y evaluar su grado de repercusión sobre el pronóstico.
Pacientes y métodoEstudio retrospectivo observacional realizado en la unidad de medicina intensiva del Complejo Hospitalario de Toledo. Se revisaron todos los pacientes ingresados desde el 28 de noviembre de 2020 hasta el 13 de abril de 2021 con el diagnóstico de neumonía por SARS-CoV-2. En nuestra UCI se realizó lavado broncoalveolar (LBA) a todos los pacientes en ventilación mecánica que presentaban una mala evolución, y este grupo de pacientes fue el evaluado. En el LBA, además de estudios microbiológicos habituales, se determinó la PCR para el VHS, y en los pacientes que se pudo realizar se llevó a cabo el estudio anatomopatológico. Se definió como anatomía patológica (AP) positiva para infección por VHS si presentaban cambios citopáticos secundarios a la propia infección por VHS (citomegalia, células multinucleadas, pseudoinclusiones nucleares, disqueratinocitos y atipia citológica reactiva y/o tinción inmunohistoquímica para diferenciar los serotipos1 y2 positiva); si no se hallaba ninguna de estas alteraciones, se consideraba AP negativa4.
Se definió el diagnóstico de confirmación de neumonía por VHS cuando eran positivas de forma simultánea la PCR y AP.
Todos los pacientes, dentro del manejo de la neumonía por SARS-CoV-2, se encontraban recibiendo glucocorticoides a dosis habituales (dexametasona 6mg/24h), pero ninguno de los estudiados recibió cloroquina, retrovirales o tocilizumab. Si el paciente presentaba PCR positiva para VHS, debido a que eran pacientes con mala evolución, se iniciaba tratamiento. Se trataron con aciclovir (10mg/kg/8h i.v.).
Se evaluaron las características basales de los pacientes, los datos de ingreso y de estancia en la UCI y los fallecimientos a los 30días.
Análisis estadísticoLos datos cuantitativos son expresados como media (desviación estándar) y los categóricos como número (porcentaje). Para realizar comparaciones entre datos categóricos utilizamos el test de la chicuadrado (χ2), con el test de Fisher si las frecuencias esperadas son menores de 5. Para comparar datos cuantitativos utilizamos la prueba t de Student. Se considera significativo todo valor de p<0,05.
ResultadosDurante el periodo de estudio 224 pacientes ingresaron en la UCI con el diagnóstico de neumonía por SARS-CoV-2, realizándose el LBA en 83 pacientes. En 47 pacientes (56,6%) la PCR para VHS fue positiva. En todos los casos fue el serotipo1. Se realizó estudio anatomopatológico en muestras de LBA a 26 pacientes, encontrándose características típicas de infección por herpes en 13 (50%), de los que 11 (84,6%) tenían PCR positiva. En la figura 1 mostramos el diagrama de flujo de los resultados.
En la tabla 1 se muestran las características generales de toda la muestra y se comparan los datos basales y evolutivos en la UCI en los pacientes con PCR positiva y negativa. No encontramos diferencias en ambos grupos en los antecedentes personales ni datos de inflamación (leucocitos, dímerosD, procalcitonina, proteínaC, ferritina, linfocitos). Si comparamos los datos según la AP con datos de positividad o no para infección por VHS-1 y los datos de los pacientes con diagnóstico de confirmación de neumonía por VHS (AP positiva y PCR positiva) con los negativos (AP y PCR negativas), no encontramos diferencias en ninguna de las variables estudiadas, salvo en la mortalidad. En la tabla 2 se muestra la mortalidad a los 30días de los tres grupos comparados (PCR positiva vs negativa, hallazgos anatomopatológicos compatibles con neumonía por VHS vs ausencia de hallazgos, y la combinación de ambos con respecto a los que no los presentan).
Comparación entre los pacientes que presentaron o no PCR positiva en el lavado broncoalveolar para virus herpes simple en los datos basales y evolutivos
| Todos los pacientes(n=83) | PCR negativa(n=36) (43,4%) | PCR positiva(n=47) (56,6%) | p | |
|---|---|---|---|---|
| Datos basales | ||||
| Sexo varón | 61 (730,6%) | 25 (69,4%) | 36 (76,6%) | 0,464 |
| Edad | 60,98 (11,52) | 59,11 (13,2) | 62,40 (9,8) | 0,199 |
| IMC | 31,95 (8,2) | 31,7 (9,3) | 32,2 (7,3) | 0,784 |
| SOFA | 4 (0,86) | 4,3 (0,77) | 4,2 (0,61) | 0,574 |
| APACHE 2 | 10,16 (2,8) | 10,6 (3,1) | 9,8 (2,4) | 0,197 |
| Datos evolutivos UCI | ||||
| Días ventilación mecánica | 26,32 (13,96) | 25,3 (16,2) | 27,1 (12,2) | 0,584 |
| Días ingreso UCI | 28,04 (15,01) | 27,5 (17,3) | 28,4 (13,2) | 0,783 |
| Prono | 69 (83,13%) | 30 (83,3%) | 39 (83,0%) | 0,966 |
| Antibiótico | 66 (79,51%) | 24 (66,7%) | 42 (89,4%) | 0,011 |
| Coinfección | 40 (48,2%) | 15 (41,7%) | 25 (53,2%) | 0,298 |
| Fallecimiento 30 días | 38 (45,8%) | 11 (30.5%) | 27 (57.44%) | 0,015 |
APACHE: Acute Physiology and Chronic Health Evaluation; IMC: índice de masa corporal; PCR: reacción en cadena de la polimerasa; SOFA: Sequential Organ Failure Assessment score; UCI: unidad de cuidados intensivos.
Los datos cuantitativos son mostrados como media (desviación típica) y los datos categóricos como número (porcentaje).
Fallecimientos a los 30 días según los diferentes grupos de comparación en relación con la PCR y la AP
| Muerte a los 30 días | p | |
|---|---|---|
| PCR negativa (n=36) (43,4%) | 11 (30.5%) | |
| PCR positiva (n=47) (56,6%) | 27 (57.44%) | 0,015 |
| AP negativa (n=13) (50%) | 4 (30,8%) | |
| AP positiva (n=13) (50%) | 9 (69,2%) | 0,047 |
| PCR y AP negativa (n=8) (42,1%) | 1 (12,5%) | |
| PCR y AP positiva (n=11) (57,9%) | 8 (72,7%) | 0,02 |
AP: anatomía patológica; PCR: reacción en cadena de polimerasa.
Los datos categóricos son mostrados como número (porcentaje).
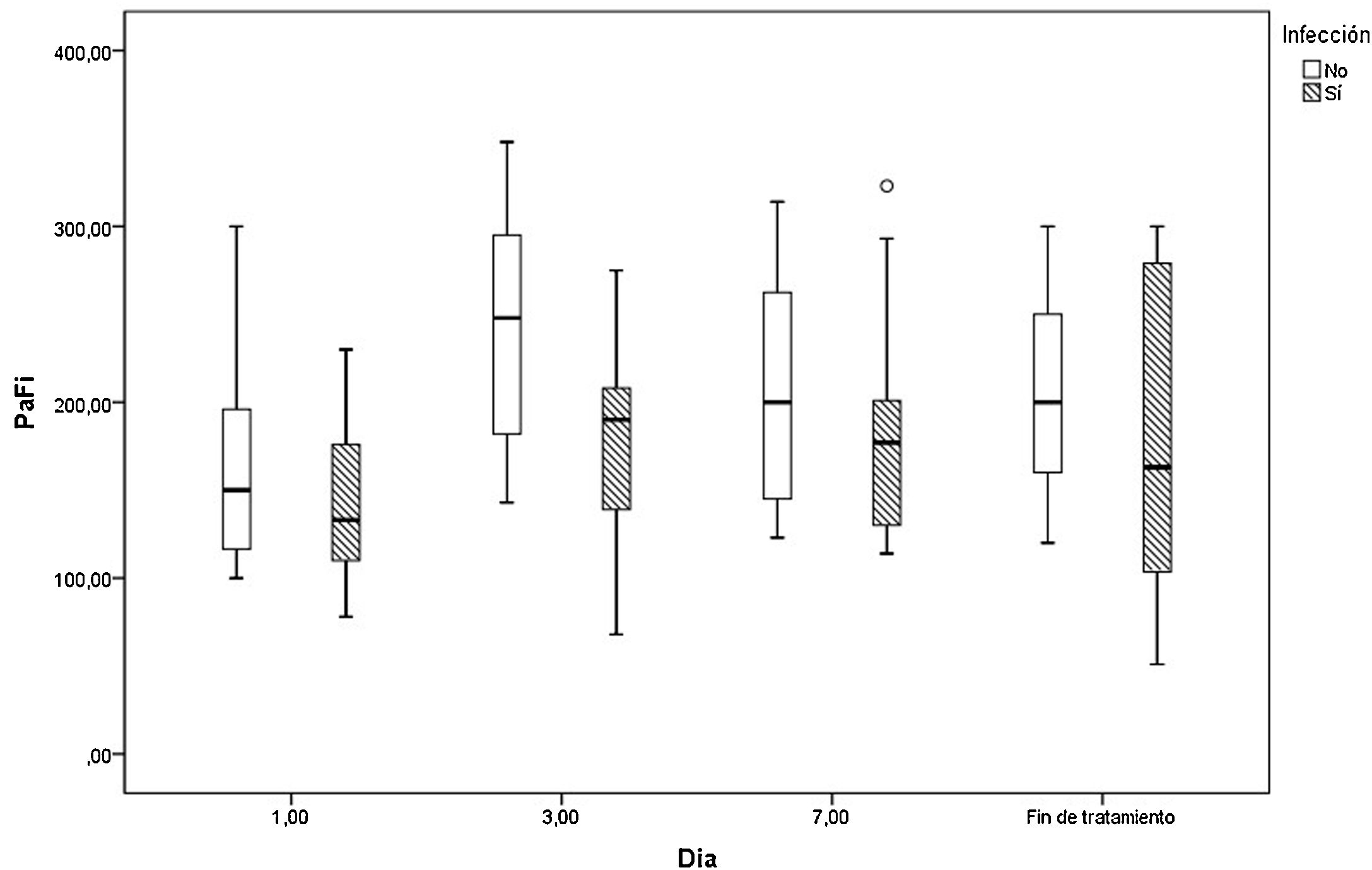
En la figura 2 mostramos la evolución de la PaO2/FiO2 los días 1, 3, 7 y al final del tratamiento con aciclovir en los que fueron tratados y en los pacientes que no tenían infección por virus herpes.
DiscusiónLa neumonía por VHS es considerada como una entidad rara que se asocia a estados de inmunosupresión. Se piensa poco en ella en pacientes inmunocompetentes en ventilación mecánica, aunque está descrita y se asocia a un peor pronóstico1,2. La reactivación del VHS en la garganta de pacientes ventilados durante al menos 5días se diagnostica poco, pudiendo ser asintomática o manifestarse como ulceración herpética del labio o gingivoestomatitis. El mecanismo que conduce a la reactivación es probablemente multifactorial, incluyendo inmunoparalización, microtraumatismo debido a la intubación, administración de inmunosupresores, etc.1,5. Esta reactivación puede ser el primer paso de la neumonía viral asociada a la ventilación mecánica.
El diagnóstico de la infección pulmonar por herpes simple es difícil y no está consensuado en los pacientes críticos. En general se acepta como diagnóstico de certeza si hay cambios anatomopatológicos mediante LBA o biopsia. En la biopsia los rasgos característicos de la infección por el VHS son la presencia de células multinucleadas con cambios intranucleares de vidrio esmerilado y cuerpos de inclusión intranucleares de tipo Cowdry en los tejidos afectados. La detección de estas características histológicas de la infección tisular por VHS es bastante específica para las verdaderas infecciones del tracto respiratorio inferior. Los cambios citopáticos en el LBA como citomegalia, células multinucleadas, pseudoinclusiones nucleares, disqueratinocitos y atipia citológica reactiva y/o la tinción inmunohistoquímica son considerados también como criterios de diagnóstico de certeza6,7. No existen criterios definidos para el diagnóstico de neumonía por VHS en ausencia de hallazgos anatomopatológicos; se clasifica a los pacientes como infección por VHS probada cuando hay presencia del virus en las secreciones bronquiales en combinación con citología positiva, como neumonía VHS probable solo con micro-biología positiva y ningún otro patógeno, y como neumonía posible si la micro-biología positiva está acompañado de otros patógenos8. La carga viral es un factor importante como predictor de neumonía por VHS. La carga de VHS-1 por PCR >100.000copias/ml en las muestras de LBA se asocia a un aumento de la mortalidad en neumonía VHS demostrada histológicamente2.
Hay pocos estudios anatomopatológicos de muestras pulmonares en la infección por el SARS-CoV-2. Aunque es también neumonía viral, en los escasos trabajos publicados de muestras de LBA no se observa ninguna característica citomorfológica específica9,10. En las escasas autopsias realizadas, los hallazgos vasculares son característicos de COVID-19, consistentes en una grave lesión endotelial, trombosis generalizada con microangiopatía, microtrombos capilares alveolares y neoangiogénesis11.
En nuestra serie, se los 16 pacientes con PCR positiva para VHS a los que se les realizó estudio anatomopatológico se pudo confirmar el diagnóstico de neumonía por VHS en 11 (68,8%). En el resto de los casos, sin muestras de citología, no podemos llegar a un diagnóstico de confirmación, aunque sí de infección probable según los criterios diagnósticos. Estos resultados sugieren que las reactivaciones por VHS en los pacientes con SDRA por COVID-19 son más frecuentes que en anteriores estudios realizados en pacientes con ventilación mecánica prolongada por otras causas. Atribuimos este incremento a la inmunosupresión secundaria a la linfopenia y al tratamiento con glucocorticoides. En un principio, el equipo de facultativos nos planteamos si los resultados positivos por PCR podrían ser un indicativo de replicación viral sin más relevancia clínica o bien sobreinfección, sin saber con seguridad si este hallazgo podría estar implicado en el deterioro clínico de nuestros pacientes. Ante la gravedad de los cuadros clínicos y basándonos en un trabajo publicado con anterioridad en pacientes críticos y en pacientes con COVID3, decidimos iniciar tratamiento dirigido y observar la evolución clínica.
En cuanto a la evolución de nuestros pacientes, observamos que la mortalidad fue significativamente mayor en el grupo con PCR positiva. La detección de VHS en el tracto respiratorio inferior en pacientes hospitalizados y en ventilación mecánica se ha asociado a aumento de la morbilidad y la estancia hospitalaria12-14, así como de la mortalidad15,16. El tratamiento con aciclovir es controvertido. Un estudio demostró que en 29 pacientes de UCI con cultivo positivo para VHS el aciclovir disminuía de forma significativa la mortalidad hospitalaria al 28%, en comparación al 48% en pacientes no tratados (p=0,003)17. Luks Schuierer et al.16 publicaron que el aciclovir mejoró de forma significativa la mediana de supervivencia en la UCI, se asoció con menor riesgo de muerte en pacientes con carga viral alta y mejoró la oxigenación medida por la PaO2/FiO2 en los días 3 y 7 de tratamiento.
En nuestros pacientes la infección por herpes se asoció con un aumento significativo de la mortalidad en todos los grupos comparados, siendo esta mucho más significativa en el grupo con diagnóstico de confirmación por AP (72,7% versus 12,5%, p=0,02). La mortalidad reportada en otras series es superior al 70%, e incluso de cerca del 100%18-20. Como todos nuestros pacientes positivos, recibieron aciclovir, y aunque encontramos que el tratamiento mejoró la curva de oxigenación los días 3 y 7 (fig. 2), no podemos sacar resultados concluyentes sobre el impacto que esto puede haber tenido en la mortalidad, ya que no tenemos grupo control sin tratamiento.
En cuanto a las limitaciones de este estudio, se incluye el hecho de que se ha realizado en un solo centro, que es retrospectivo, con bajo número de la muestra con estudio anatomopatológico, lo cual impide sacar unas conclusiones generalizadas, y con la falta de grupo control para evaluar el impacto que pueda haber tenido el tratamiento con aciclovir. El bajo número de pacientes nos ha impedido realizar un estudio multivariante, que hubiera completado de una forma más concluyente los resultados.
A pesar de ello, el presente estudio es hasta la fecha, y según nuestro conocimiento, el único que presenta muestras anatomopatológicas concluyentes con el diagnóstico de neumonía por VHS en pacientes con SDRA secundario a COVID-19. Logramos determinar que más de la mitad de los pacientes con mala evolución clínica a los que se les realizo búsqueda de infecciones oportunistas presentaban criterios de reactivación del VHS, y que el 50% de los estudios citológicos realizados mostraron criterios diagnósticos de infección. El hecho de que sea retrospectivo implica conocer cuál es la práctica habitual en nuestro trabajo diario y nos permitió confirmar el impacto que supone la PCR positiva para VHS sobre la mortalidad a los 30días en estos pacientes.
El 56,6% de los casos estudiados para VHS tuvieron PCR positiva en las muestras del LBA. Nuestros resultados sugieren que la asociación de neumonía por VHS en pacientes con SDRA por COVID 19 es frecuente y se asocia a un peor pronóstico vital. Al elegir aquellos que presentaban una mala evolución para realizar el LBA, probablemente se haya condicionado una mayor prevalencia del VHS, limitando dar una visión más general de la infección.
En conclusión, aunque la bronconeumonía por VHS se considera una entidad rara, nuestros resultados sugieren que el SDRA secundario a neumonía por SARS-CoV-2 se asocia a una alta reactivación del VHS, y que su hallazgo en el tracto respiratorio inferior se asocia con un peor pronóstico y un aumento significativo de la mortalidad. Creemos que ante un paciente con neumonía por COVID-19 en ventilación mecánica que presenta un deterioro clínico con sospecha de sobreinfección se debe realizar un LBA en busca de microorganismos oportunistas, incluido PCR y estudio citológico para VHS. Pensamos que es factible plantearse el posible beneficio del tratamiento antivírico a pesar de la actual controversia sobre la indicación de aciclovir ante estos hallazgos15,16,21. Es cierto que con nuestros datos no podemos determinar si el tratamiento antiviral podría haber mejorado la supervivencia de nuestros pacientes, pero creemos que ante la situación de gravedad y el incuestionable impacto que supone sobre la mortalidad una PCR positiva para VHS, sí estaría justificado el tratamiento con aciclovir, a falta de estudios más concluyentes.
Consideraciones éticasEste trabajo fue aprobado por el Comité Ético de Investigación Clínica del Complejo Hospitalario de Toledo.
FinanciaciónEste trabajo no ha contado con fuente de financiación alguna.
Conflicto de interesesNingún autor tiene conflicto de intereses ni existe ningún conflicto con cualquiera de los medios materiales, fármacos o dispositivos de ninguna entidad utilizados en el trabajo.