163 - ¿ES NECESARIO EL CRIBADO DE CÁNCER GÁSTRICO EN EL SÍNDROME DE LYNCH?
1Hospital Clínic de Barcelona. 2Institut Oncològic Vall d'Hebron, Barcelona. 3Hospital 12 de Octubre, Madrid. 4Hospital Universitari Parc Taulí i Consorci Sanitari de Terrasa, Sabadell-Terrassa. 5Instituto Biodonostia, San Sebastián. 6Hospital Universitario de Canarias, Tenerife. 7Hospital de Móstoles. 8Hospital General de Elche. 9Hospital General Universitari d'Alacant. 10Hospital San Carlos, Madrid. 11Hospital Universitario Central de Asturias, Oviedo. 12Hospital Universitario Lucus Augusti, Lugo. 13Clínica Universidad de Navarra, Pamplona. 14Complejo Hospitalario de Ourense. 15Hospital Dr. Josep Trueta, Girona. 16Hospital Ramón y Cajal, Madrid.
Introducción: En el síndrome de Lynch (SL) existe un mayor riesgo de cáncer gástrico (CG), pero no existe consenso en cómo deben ser los programas de prevención.
Objetivos y métodos: Describir las estrategias de cribado de CG y hallazgos clínicos en pacientes con SL. Estudio retrospectivo (2015-2020) con inclusión de portadores de SL de 15 centros españoles. Describimos el seguimiento con gastroscopía (EGD), la prevalencia de CG y lesiones precancerosas (metaplasia intestinal y displasia), la detección/erradicación del Helicobacter pylori (HP) e identificamos factores asociados con el desarrollo/prevención del CG.
Resultados: Incluimos 588 portadores de SL, 360 (60,3%) mujeres, con una mediana de edad de 54 (45-65) años, 193 (32,82%) portadores de MLH1; 231 (39,29%) de MSH2; 135 (22,96%) de MSH6 y 29 (4,93%) de PMS2. Se diagnosticaron 22 (3,6% CG con una mediana de edad de 60,48 años (IQR 52-73,5), 10 (47,6%) portadores de MLH1, 9 (42,9%) de MSH2 y 2 (9,5%) de MSH6. El 72,1% (424) se sometió a algún tipo de seguimiento: 395 (67,2%) > 1 EGD y 354 (60,2%) detección/erradicación del HP. La mediana de edad de la primera EGD fue de 47 (IQR 38-57) años, con una media de 2 (IQR 1-3) EGD y 2 (0-4) años de seguimiento. Solo 255 (40%) individuos se sometieron al menos a 2 EGD, detectando 7 (2,9%) CG incidentes y 3 (1,3%) adenocarcinomas duodenales. La proporción de metaplasia (16,7 vs. 42,9%, p 0,104) y displasia (1,8 vs. 14,3%, p 0,141) en pacientes con CG fue superior a los que no lo presentaron aunque no significativamente. Al comparar individuos con y sin CG detectamos la edad como factor de riesgo independiente (p < 0,000) y aunque someterse a algún tipo de seguimiento parece influir en la prevención del CG (p 0,064) el resultado no fue significativo (tabla).
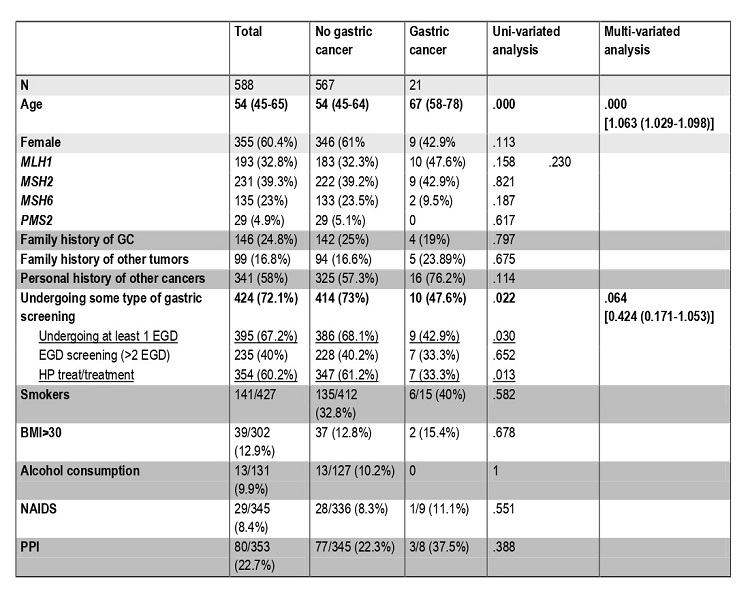
Conclusiones: A pesar de no poder demostrar que el seguimiento previene el CG en SL, nuestros resultados sugieren la necesidad de erradicar HP y realizar una gastroscopia a una edad temprana, para identificar lesiones precancerosas que requieran continuar el seguimiento.









