El diagnóstico histológico de las neoplasias intratorácicas y pulmonares supone un reto diagnóstico para el que existen diversas técnicas. La biopsia de una adenopatía mediastínica con punción con aguja fina guiada por ecografía endoscópica transesofágica (USE-PAAF) es un procedimiento en el que se han descrito complicaciones infecciosas, como la mediastinitis y el absceso mediastínico o torácico1. Las bacterias más comúnmente descritas que pueden causar dichas complicaciones son Enterococcus faecium o Streptococcus viridans2. El Streptococcus anginosus pertenece al grupo de los Streptococcus viridans que habita fundamentalmente en la orofaringe y el tracto digestivo. Aunque se han descrito infecciones con tendencia a la formación de abscesos en pacientes con problemas dentales y mala higiene oral3, es menos frecuente el hallazgo de este patógeno en un absceso intratorácico.
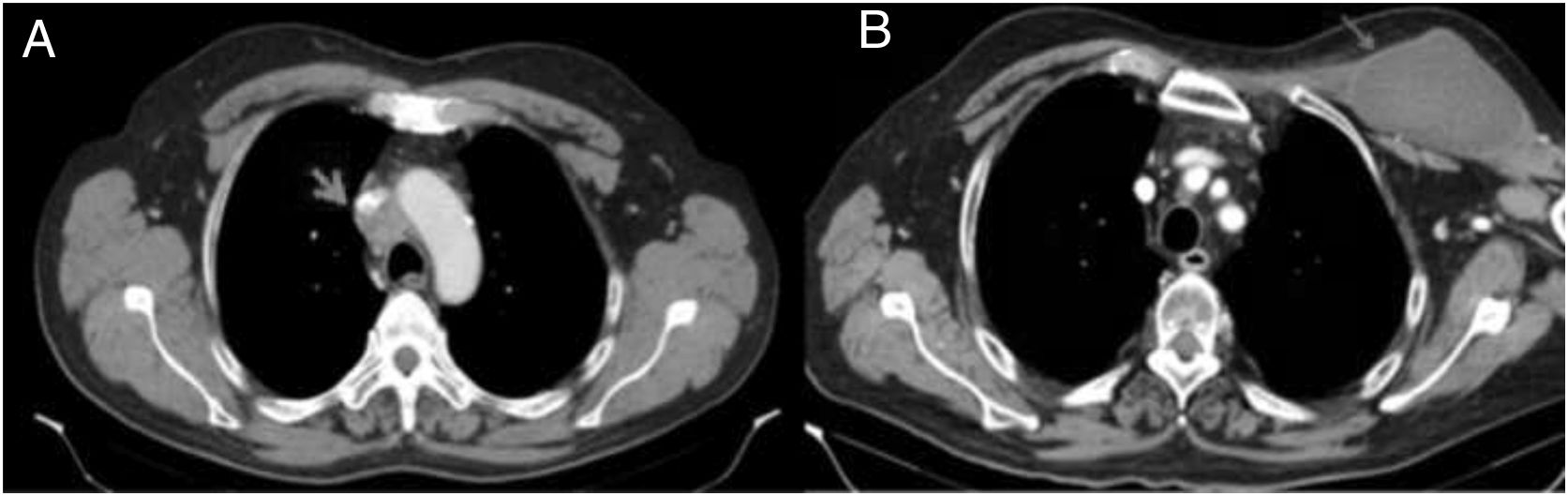
Presentamos el caso de un varón de 61 años con hábito tabáquico sin otros antecedentes de interés, que acudió a urgencias por presentar edema facial de un mes de evolución. A la exploración destacaba la presencia de edema en esclavina, cuello abotargado y congestión de ambas yugulares. La analítica sanguínea era anodina. Ante estos hallazgos se decidió ingreso para estudio, solicitando en un primer momento una radiografía torácica en la que se identificó un ensanchamiento mediastínico. Se amplió el estudio con una tomografía computarizada cervicotorácica en la que se apreció un nódulo espiculado en el lóbulo superior derecho, además de una masa mediastínica de 3×4cm que infiltraba y estenosaba la vena cava superior (fig. 1A). Ante la presencia de un síndrome de vena cava superior se administró metilprednisolona intravenosa y se colocó una endoprótesis en la misma. Además, una semana después, para aclarar la etiología del cuadro, se realizó una USE-PAAF (22Fr), con 3 pases a través del esófago, en la que se obtuvo como resultado adipocitos, miocitos y epitelio escamoso esofágico, sin llegarse a objetivar células tumorales. Debido a la alta sospecha de malignidad, pasadas 2 semanas del ingreso, se realizó una videomediastinoscopia bajo profilaxis con amoxicilina-ácido-clavulánico en quirófano con las convenientes medidas asépticas, obteniendo material histológico compatible con adenocarcinoma pulmonar pobremente diferenciado. Desde el día siguiente de la USE-PAAF el paciente comenzó con dolor de intensidad progresivamente creciente en el hombro y región torácica izquierda. Una vez recuperado el paciente inició tratamiento con quimiorradioterapia. Pasadas 3 semanas acudió de nuevo a urgencias por este motivo, asociando esta vez tumoración indolora palpable en la región torácica izquierda y drenaje purulento espontáneo por la incisión de la mediastinoscopia, sin signos de infección de herida. La tomografía computarizada mostraba la presencia de una masa de aspecto quístico de 12×6cm en localización cervicotorácica izquierda en el tejido celular subcutáneo (fig. 1B). Se inició tratamiento con meropenem intravenoso y se realizó evacuación del absceso con salida de abundante contenido purulento, colocando drenajes en el tejido celular subcutáneo y subpectoral izquierdo. El estudio bacteriológico del exudado demostró la presencia de Streptococcus anginosus. El paciente fue dado de alta a los 20 días.
Las complicaciones infecciosas (como la mediastinitis y el absceso mediastínico o torácico) después de una USE-PAAF son muy poco frecuentes. En la revisión publicada por el grupo de Von Bartheld et al.1 la aparición de mediastinitis y la formación de absceso torácico ocurrió en el 0,08% y en el 0,03%, respectivamente. Además objetivaron que este tipo de complicaciones se asociaban fundamentalmente a sarcoidosis y a cuadros de inmunodepresión, como en el paciente aquí descrito, que inició tratamiento con quimiorradioterapia. En otra revisión sistemática realizada por Wang et al.4 la presencia de complicaciones infecciosas mediastínicas fue del 0,38%. A pesar de que el paciente fue sometido a 2 pruebas diagnósticas invasivas durante el ingreso (USE-PAAF y videomediastinoscopia), la puerta de entrada fue la USE-PAAF, puesto que el paciente desarrolló clínica después de haber realizado este procedimiento. La PAAF atravesó las capas del esófago, dando como resultado una comunicación directa del esófago al mediastino. Otro dato que apoya este origen es que el resultado microbiológico demostró la aparición de Streptococcus anginosus, que es una bacteria flora comensal de la orofaringe y el esófago, aunque puede estar presente en otras localizaciones. En este caso que aquí se presenta se describe una complicación poco frecuente causada por un agente patógeno con especial predisposición a formar abscesos. En este paciente no se realizó profilaxis antibiótica previa a la USE-PAAF, según la guía de la Sociedad Europea De endoscopia Gastrointestinal no se recomienda5. Algunos autores sugieren la desinfección de la cavidad oral como medio para reducir esta complicación2, algo que no se ha evaluado en estudios clínicos, aunque hay datos experimentales favorables.