- •
La diabetes mellitus tipo 2 es una enfermedad crónica muy prevalente, cuyo seguimiento clínico se puede realizar de forma sencilla en el ámbito de la atención primaria sin necesidad de derivar a endocrinología.
- •
La intensificación del control de los factores de riesgo cardiovascular asociados a la diabetes, como la obesidad, la hipertensión arterial o la dislipemia, pueden reducir significativamente la mortalidad de estos pacientes.
- •
Las complicaciones microvasculares asociadas a la diabetes obligan a realizar cribado con fondo de ojo, pie diabético y estudio de albúmina en orina de forma anual en estos pacientes.
- •
Es importante recomendar la vacunación frente a neumococo y gripe de manera anual a todos los diabéticos.
La diabetes mellitus (DM) es actualmente una enfermedad con una elevada prevalencia a nivel mundial. En el año 2017 se estimó que la padecía hasta un 8,4% de la población mundial1. Debido al gran número de pacientes que padecen la enfermedad, a las complicaciones asociadas, la reducción de la calidad de vida y su alta tasa de mortalidad, la diabetes genera un alto impacto socioeconómico.
El seguimiento en atención primaria de los pacientes con diabetes mellitus tipo 2 (DM2) tiene como objetivo reducir la morbimortalidad y evitar la pérdida de calidad de vida. Para ello, se actuará a través de la prevención de la aparición de las complicaciones micro- y macrovasculares asociadas a la diabetes, así como el control de los principales factores de riesgo y la intensificación de su tratamiento si fuese necesario.
El manejo óptimo de la diabetes requiere un enfoque sistemático y organizado, llevado a cabo por equipos de cuidado preparados y proactivos, que proporcione asistencia de calidad centrada en el paciente y fomentando su autocuidado2.
Evaluación y seguimiento de pacientes con diabetes tipo 2 en atención primariaCon el objetivo de reducir la morbimortalidad y evitar el deterioro en la calidad de vida de estos pacientes, en su seguimiento es necesario la realización de controles de salud periódicos.
Se debe realizar una historia clínica y exploración física básica al diagnóstico de la enfermedad. Tanto al inicio como en los controles periódicos se debe hacer educación sanitaria con especial atención al estilo de vida, consejos de nutrición, ejercicio físico y manejo de la enfermedad y sus complicaciones.
El control glucémico se evalúa con determinaciones periódicas de los niveles de hemoglobina glucosilada (HbA1c), que aproxima las cifras de glucemia de los últimos 3 meses. A todo paciente con DM2 se le debe realizar una analítica con HbA1c cada 6 meses si presenta buen control, repitiendo la HbA1c de forma trimestral cuando se encuentra fuera de rango o se realiza cualquier cambio o ajuste de tratamiento (tabla 1). Es importante, en el momento del diagnóstico, conocer la presencia de hemoglobinopatías o un recambio alterado de glóbulos rojos (p. ej., anemia hemolítica), en cuyo caso la interpretación de la HbA1c no es fiable, y debería utilizarse el nivel de glucosa en sangre para evaluar el grado de control3 (tabla 2).
Exploración física y exploraciones complementarias periódicas
| Exploración física | Inicial | Semestral | Anual |
|---|---|---|---|
| Peso/IMC | X | X | |
| Circunferencia de la cintura | X | X | |
| PA/FC | X | X | |
| Exploración física | Inicial | Semestral | Anual |
| Glucemia/HbA1ca | X | X | |
| Perfil lipídico | X | X | |
| Albuminuria y FG (CKD-EPI) | X | X | |
| ECG | X | X | |
| Pie diabético | X | X | |
| Examen ocular | X | X | |
| Examen dental | X | X |
Objetivo de control glucémico individualizado (redGDPS)
| Edad | Duración, complicaciones y comorbilidades | HbA1c |
|---|---|---|
| ≤65 años | Sin complicaciones o comorbilidades graves | <7,0% (<6,5%) |
| Más de 15 años de evolución o con complicaciones o comorbilidades graves | <8,0% | |
| 66-75 años | 15 años o menos de evolución o sin complicaciones o comorbilidades graves | <7,0% |
| Más de 15 años de evolución o sin complicaciones o comorbilidades graves | 7,0-8,0% | |
| Con complicaciones o comorbilidades graves | <8,5% | |
| >75 años | <8,5% |
La prevención de la morbimortalidad cardiovascular es prioritaria en estos pacientes, ya que presentan un mayor riesgo de desarrollar enfermedad aterosclerótica y hasta un 80% fallece a causa de esta4.
La prevención de la arteriosclerosis va a depender, además, del control estricto de otros factores de riesgo cardiovascular (FRCV) (tabla 3). Para ello, en las visitas periódicas debemos realizar control de lípidos, presión arterial (PA), abordaje de la obesidad, sedentarismo y hábito tabáquico. La periodicidad de estos controles deberá individualizarse en función del grado de control de estos FRCV.
Objetivos de control de lípidos e hipertensión arterial (Guía Dislipemias ESC/EAS 2019)
| LDL | Muy alto riesgoa | <55 mg/dl |
| Alto riesgob | <70mg/dl | |
| HDL | Hombres | >40 mg/dl |
| Mujeres | >50 mg/dl | |
| Triglicéridos | <150 mg/dl | |
| HTA | Sin nefropatía/retinopatía | 120-140/80-90 mmHg |
| Con nefropatía/retinopatía | <130/80 mmHg |
DM2 con enfermedad cardiovascular establecida. Afectación de órgano diana (retinopatía, microalbuminuria, neuropatía). Asociación con tres factores de riesgo cardiovascular (FRCV) mayores. DM2 con más de 20 años de evolución. Filtrado glomerular < 30 ml/min. Hipercolesterolemia familiar con otro FRCV.
DM2 con otro FRCV o duración de 10 o más años y sin lesión de órgano diana. Colesterol total > 310 mg/dl. Presión arterial > 180/110mmHg. Filtrado glomerular 30-59 ml/min. Hipercolesterolemia familiar con otros FRCV.
HDL: lipoproteínas de alta densidad; HTA: hipertensión arterial; LDL: lipoproteínas de baja densidad.
No debemos olvidar que el abandono del tabaco es fundamental y que alcanzar este objetivo aumenta más la supervivencia que el resto de intervenciones preventivas.
La obesidad es un factor de riesgo íntimamente relacionado con el desarrollo y el control de la DM2. En los últimos años, su prevalencia se ha incrementado favorecida por una alimentación rica en grasas, la disminución de la actividad física y conductas cada vez más sedentarias. La promoción de unos hábitos de vida saludables (ejercicio físico diario y dieta equilibrada), junto con una disminución de peso en estos pacientes, se asocia a una mejoría importante del control glucémico5.
Dado el elevado riesgo cardiovascular presente en todo paciente diabético, debemos realizar el cribado de la hipertensión arterial (HTA) en cada una de las visitas de seguimiento mediante la toma de PA en consulta (PAC). En caso de detectar valores elevados, se debe confirmar el diagnóstico de HTA mediante monitorización ambulatoria de la PA (MAPA) como recomienda la evidencia actual. En caso de no estar disponible o ante la negativa del paciente, optaremos por la realización de una automedición de la PA (AMPA) en domicilio de 7 días. Se dejará como última opción la toma de la PAC en tres visitas distintas para poder catalogar al paciente de hipertenso6.
Es importante tener en cuenta que los pacientes diabéticos presentan con mayor frecuencia alteraciones del perfil circadiano en sus cifras de PA, esto es, un menor descenso nocturno, considerado un factor de riesgo cardiovascular independiente, a pesar de valores diurnos normales. Por ello, en pacientes con cifras de PA en rango normal-alto, elevaciones puntuales de presión arterial con o sin síntomas, o ante la mínima sospecha de lesión de órgano diana, se debe realizar MAPA siempre que sea posible para conocer el grado de descenso nocturno de las cifras de PA. Podremos clasificar de esta manera a los pacientes en patrones riser, dipper reducido y dipper, con implicaciones pronósticas y terapéuticas diferentes en cada caso7.
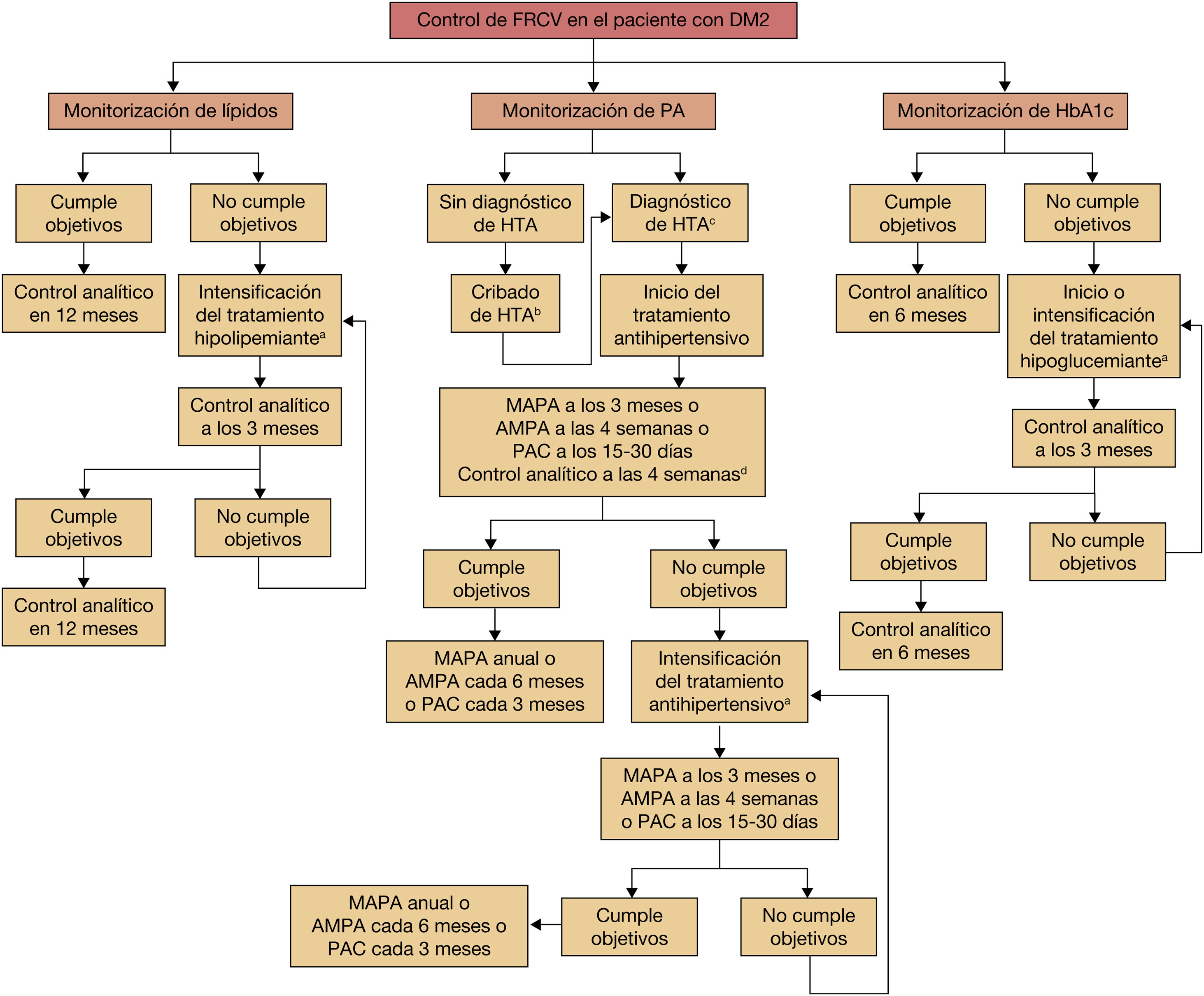
La periodicidad de los controles de PA se fijará en función del cumplimiento del objetivo establecido y el método de medición elegido para el mismo (fig. 1).
Algoritmo de control de los factores de riesgo cardiovascular en pacientes con diabetes mellitus tipo 2.
aAntes de intensificar el tratamiento del paciente debemos comprobar la adherencia y correcta posología del mismo.
bEl cribado de HTA en pacientes diabéticos debe llevarse a cabo mediante la toma de presión arterial en consulta (PAC) en cada una de las visitas de control (semestrales).
cPara poder establecer el diagnóstico de HTA necesitamos 3 tomas de PAC separadas en visitas distintas, AMPA de 7 días o preferiblemente MAPA con valores alterados.
dSe realizará una analítica de sangre, objetivando iones al introducir IECA, ARA II o diuréticos en el tratamiento de la HTA.
AMPA: automedición de la presión arterial; ARA II: antagonistas de los receptores de la angiotensina II; HTA: hipertensión arterial; IECA: inhibidores de la enzima convertidora de la angiotensina; MAPA: monitorización ambulatoria de la presión arterial.
Para descartar enfermedad coronaria silente, debemos realizar un electrocardiograma (ECG) basal en reposo al diagnóstico de la enfermedad y repetirlo anualmente en estos pacientes.
Reducción del riesgo de enfermedad microvascularLa prevalencia de las distintas complicaciones crónicas microvasculares varía en función del tipo de DM, tiempo de evolución y grado de control metabólico, estimándose, globalmente, un 25% de neuropatía, un 32% de retinopatía y un 23% de nefropatía3.
La afectación visual en DM2 (desarrollo de papiledema, retinopatía diabética, cataratas o glaucoma) obliga a realizar una evaluación de la agudeza visual, tonometría y fondo de ojo de forma anual5,8. Podemos hacer controles bienales en pacientes jóvenes, con buen control glucémico y sin otros factores de riesgo cardiovascular asociados, y llevar a cabo evaluaciones más frecuentes en función de los hallazgos oculares.
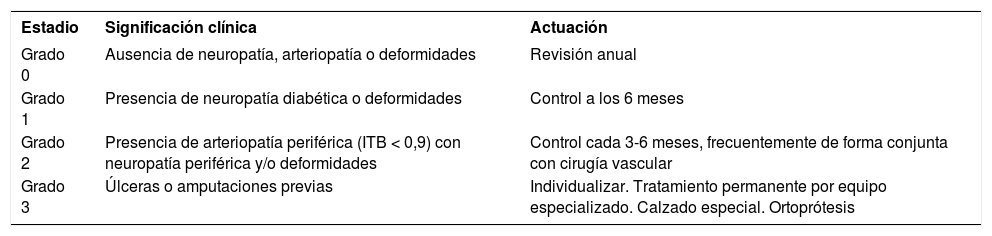
Para la prevención de la neuropatía diabética y sus complicaciones, se recomienda realizar un examen completo del pie diabético anual, compuesto por: inspección visual (búsqueda de callosidades, úlceras, deformidades), cribado de vasculopatía (palpación de pulsos pedios y valoración del índice tobillo-brazo si es necesario y en mayores de 50 años) y de polineuropatía (diapasón, sensación táctil, monofilamento)9. La evaluación anual del pie diabético ha demostrado reducir la afectación neuropática y vascular de extremidades inferiores, y, por tanto, la morbilidad en estos pacientes. Después de la primera visita, se establece el seguimiento en función de los hallazgos de cada paciente y la estratificación del riesgo de las complicaciones (tabla 4).
Clasificación del riesgo de pie diabético (redGDPS)
| Estadio | Significación clínica | Actuación |
|---|---|---|
| Grado 0 | Ausencia de neuropatía, arteriopatía o deformidades | Revisión anual |
| Grado 1 | Presencia de neuropatía diabética o deformidades | Control a los 6 meses |
| Grado 2 | Presencia de arteriopatía periférica (ITB < 0,9) con neuropatía periférica y/o deformidades | Control cada 3-6 meses, frecuentemente de forma conjunta con cirugía vascular |
| Grado 3 | Úlceras o amputaciones previas | Individualizar. Tratamiento permanente por equipo especializado. Calzado especial. Ortoprótesis |
ITB: índice tobillo-brazo.
El aumento de la excreción urinaria de proteínas es el primer hallazgo clínico de nefropatía diabética. La medición de la proporción de albúmina a creatinina en una muestra de orina no cronometrada (mg/g) da un resultado cuantitativo que se relaciona con valores de orina de 24 horas (mg/día) y es de elección para descartar afectación renal (tabla 5)5,8. El examen debe solicitarse anualmente desde el diagnóstico de la enfermedad, y la existencia de un resultado anormal obliga a repetir el estudio durante 3 meses para su confirmación diagnóstica (tabla 5). Esto es debido a un elevado número de falsos positivos que se pueden dar por fiebre, ejercicio, insuficiencia cardíaca o el descontrol glucémico agudo, que aumentan la proteinuria de forma transitoria.
Valores de tasa de excreción renal de albúmina
| Cociente albúmina/creatinina | Significación clínica | Actuación |
|---|---|---|
| <30mg/g | Normal | Cribado anual |
| 30-300 mg/g | Albuminuria moderadamente elevada (microalbuminuria)Sospecha de nefropatía diabética | Confirmar valores con filtrado glomerular y sedimento urinario en los próximos 3 mesesDe confirmarse: iniciar IECA o ARA II |
| >300mg/g | Proteinuria manifiesta (microalbuminuria)Nefropatía diabética establecida: enfermedad renal clínica | Derivar a nefrología |
Adaptado de: Martínez Castelao M, et al. Nefrología. 2014;34:243-62.
ARA II: antagonistas de los receptores de la angiotensina II; IECA: inhibidores de la enzima convertidora de la angiotensina.
La diabetes aumenta el riesgo de desarrollar otras afectaciones como discapacidad auditiva, apnea del sueño, esteatosis hepática, enfermedad periodontal, deterioro cognitivo, depresión, ansiedad y fracturas. No se debe realizar ningún estudio adicional preventivo sistemático si el paciente no presenta clínica específica. Lo único que ha demostrado beneficio es el examen anual de los pacientes diabéticos por un dentista, incluso aquellos que presentan anodoncia.
Recientemente, la diabetes se ha asociado con el desarrollo de ciertos tipos de cáncer9. En pacientes diabéticos se recomiendan las mismas pruebas de cribado específicas por edad y sexo que en la población general.
También es importante tener en cuenta que los pacientes en tratamiento con metformina presentan mayor riesgo de deficiencia de vitamina B12, por lo que se deben realizar determinaciones periódicas (la inicial a los 6 meses con hemograma y niveles de cianocobalamina de haber iniciado el tratamiento) y las siguientes cada año si los valores se encuentran dentro de la normalidad.
Por último, existe evidencia para recomendar la vacunación antigripal anualmente a todos los pacientes con diabetes. También se debe vacunar contra el neumococo una vez establecido el diagnóstico, administrando una dosis de la vacuna antineumocócica 23v (VPnP23). Se debe repetir la dosis de VPnP23 al cumplir los 65 años, siempre que hayan transcurrido al menos 5 años de la previa10.
Se debe asesorar a las pacientes diabéticas con deseos genésicos, para intensificar el control glucémico antes y durante el embarazo, y ajustar el tratamiento antidiabético oral5.
Errores a evitar- •
El autocontrol de la glucemia es innecesario en pacientes en tratamiento con dieta o antidiabéticos orales o inyectables que no causan hipoglucemia, salvo en situaciones de control glucémico inestable (p. ej., hospitalización).
- •
No se debe intensificar el tratamiento en pacientes con malas cifras de control sin antes comprobar la adherencia terapéutica y la correcta posología.
- •
El objetivo de control de HbA1c debe ser menos estricto (menor 8%) en pacientes de edad avanzada y comorbilidades, antecedentes de hipoglucemia grave u otros efectos adversos o polifarmacia significativos, o esperanza de vida limitada.
- •
No se debe derivar de forma sistemática a los pacientes con DM2 a endocrinología, dado que la mayoría (más del 90%) consiguen buen control de su enfermedad con seguimiento en atención primaria.