La bibliografía consultada, en su mayoría estudios descriptivos, establece asociación entre factores de riesgo para la salud, en su mayoría cardiovasculares, y la mala evolución de la COVID-19. Este estudio pretende mostrar dicha asociación entre la población perteneciente al área de salud zona vi de Albacete (España)
MétodoEstudio de cohortes de carácter retrospectivo. Mediante muestreo consecutivo se ha obtenido una muestra de 372 pacientes, mayores de 14 años, con diagnóstico confirmado de COVID-19. Los grupos se han dividido entre buena y mala evolución, entendiendo esta última como ingreso en UCI y/o muerte. Los datos obtenidos mediante la explotación de historias clínicas han sido analizados obteniendo frecuencias, Chi cuadrado con intervalo de confianza al 95% y ajustando por factores de confusión.
ResultadosPor edad los pacientes con mala evolución tenían una media de 76 años, frente a los 48,7 años de los pacientes que evolucionaron favorablemente.
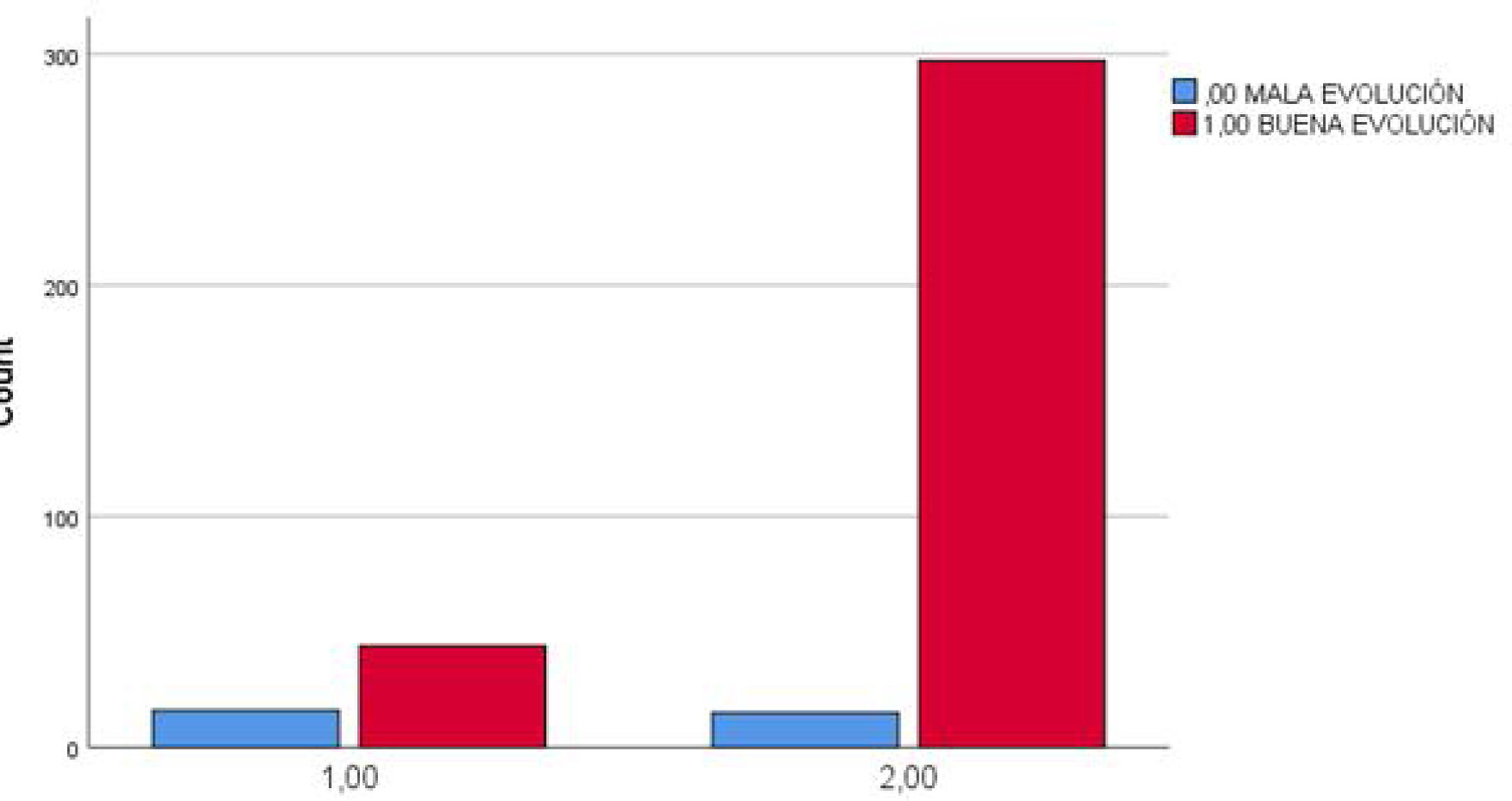
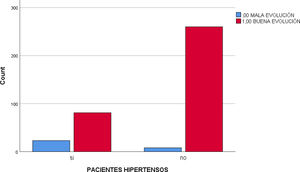
Los pacientes con HTA presentaron peor evolución; siendo la Chi cuadrado<0,001 y la OR, para un intervalo de confianza del 95%, estuvo entre 3,97 y 21,42.
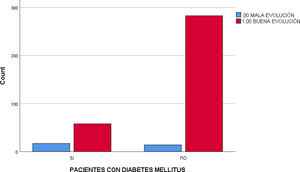
En los paciente con DM también se relacionó la mala evolución de la enfermedad, siendo la Chi cuadrado<0,001 y la OR, para un intervalo de confianza del 95%, entre 2.766 y 12.690.
Los pacientes que presentaban DM+HTA tenían un riesgo 5 veces superior de mala evolución respecto a los que solo presentaban una de las enfermedades.
Nuestro estudio no pudo encontrar diferencias estadísticamente significativas entre el IMC, el sexo y los hábitos tóxicos (consumo de alcohol, tabaco y drogas) y la mala evolución de la COVID-19.
ConclusionesLos pacientes de mayor edad tuvieron un peor desenlace de la enfermedad, así como los hipertensos y diabéticos. No se encontró relación entre la evolución y la distribución por sexos. No se pudo establecer relación entre el IMC y hábitos tóxicos y la mala evolución.
There are several retrospective studies that establish a relationship between some risk factors (cardiovascular risks mainly) and the development of COVID-19 and a severe outcome. Thus, our aim with this study is to find out the former relationship among the population within our basic health area
MethodCohort study. The study sample consisted of 372 patients aged 14 or older who had tested positive for COVID-19 in our health centre by consecutive sampling. Data collected from medical records will be analysed using Frequencies, X2 with a Confidence interval of 95% and those carrying out the study will have prior experience/training in research and will be specifically trained for the aim of this research.
ResultsA worse outcome in patients aged 76 years old on average was found versus patients aged 48.7. Regarding high blood pressure patients, X2 was<.001 and OR between 3.975 and 21.425 with confidence interval of 95%, finding a worse outcome in these patients. With regard to Diabetes Mellitus (DM), X2 was<.001 and OR rated between 2.766 and 12.690 with a confidence interval of 95%, also resulting in a worse outcome in these patients. No significant differences regarding a worse outcome were found in Body Mass Index, gender, or toxic habits.
ConclusionsOlder patients had a worse outcome from COVID- 19, as well as patients with high blood pressure or DM. We found no differences regarding gender and neither could we find any differences regarding BMI.
El coronavirus de tipo 2 causante del síndrome respiratorio agudo severo es un patógeno zoonótico nuevo que ha originado la mayor pandemia desde la aparición de la gripe. A contrarreloj se ha tratado de establecer una relación causal que permitiera determinar los principales factores de riesgo que obtenían como desenlace una mayor mortalidad. Diversos estudios consultados tras una exhaustiva revisión bibliográfica han determinado como algunos de los factores de riesgo más importantes la edad elevada, el sexo masculino, el tabaquismo, la hipertensión, la diabetes mellitus, la obesidad o la insuficiencia renal crónica entre otros.
¿Qué aporta?En España, en la actualidad, nos encontramos haciendo frente a la sexta oleada de contagios de este virus de alta infectividad y letalidad. El aumento de la actividad asistencial, así como la cambiante información debido a la continua investigación sobre el tema dificulta la labor sanitaria. Con este estudio hemos querido diseñar un mapa de contagio y evolución de la COVID-19 en un área de Albacete y determinar si los factores de riesgo estándares se adaptan a nuestra población de estudio. Dichos hallazgos esperamos que permitan predecir el curso de la enfermedad y asegurar un mayor control sobre la población expuesta a ellos.
El coronavirus de tipo 2 causante del síndrome respiratorio agudo severo (SARS-CoV-2) es un patógeno zoonótico nuevo. En diciembre de 2019 se produjeron un grupo de casos de neumonía relacionada con este nuevo virus en la ciudad de Wuhan, China. El número de casos aumentó a un ritmo vertiginoso debido a la alta transmisibilidad e infectividad del virus responsable.
La transmisión se volvió difícil de controlar o prevenir desde que las autoridades sanitarias chinas declararon la posibilidad de transmisión de persona a persona, incluso entre sujetos asintomáticos.
La Organización Mundial de la Salud declaró esta nueva neumonía como enfermedad por coronavirus 2019 (COVID-19) y la decretaron una emergencia de salud pública de importancia internacional (ESPII). Así mismo, el 11 de marzo de 2020 se declaró la pandemia mundial que actualmente continúa.
En España, en particular, el aumento exponencial del número de infecciones y la posibilidad del SARS CoV-2 de provocar síndromes respiratorios graves, con tasas de letalidad de aproximadamente un 10,42%, ha provocado que en el momento más candente de la epidemia en nuestro país, los recursos sanitarios, humanos, materiales y económicos hayan quedado profundamente resentidos1,2.
En la actualidad en España se está llevando a cabo la campaña de vacunación de la población con los 4 tipos de vacunas disponibles; a pesar de ello la transmisión de la enfermedad continúa sin control, aunque con menos saturación del sistema sanitario.
Desde el inicio de la enfermedad, primero en China3-9 y posteriormente en el resto del mundo10-21, han sido muchos los investigadores que han procurado establecer una herramienta de estimación del riesgo de mala evolución, con el fin de distribuir los recursos de la manera más eficiente posible.
Este estudio tiene como objetivo describir y comparar las características demográficas, epidemiológicas y clínicas, así como las complicaciones y evolución de la enfermedad de los pacientes diagnosticados de COVID-19 pertenecientes a la Zona Básica de Salud número vi de la ciudad de Albacete. Se ha llevado a cabo un análisis de los posibles factores de riesgo según la bibliografía disponible en la actualidad, con el fin de encontrar una asociación científica que ayude a predecir los casos graves y reducir la mortalidad.
Nuestra búsqueda bibliográfica, basada sobre todo en revisiones sistemáticas, mostró diferencias en cuanto a los resultados, pero en general, su mayoría mostró asociación entre peor evolución de la enfermedad producida por la COVID-19 en función de las comorbilidades. Hubo una gran mayoría de estudios publicados que sí encontraron relación entre, fundamentalmente, una edad superior a 65 años como factor de riesgo independiente19, presencia de hipertensión arterial4,14,16, asociación de hipertensión arterial, tabaquismo activo y DM tipo ii3,4,6,7,10-12,15,17,22,23, obesidad como factor de riesgo independiente9,20,21,24 o el sexo masculino como factor predictor de mala evolución8,25-28. Otros, sin embargo, no encuentran asociación entre hipertensión u obesidad y el ingreso en UCI o muerte4,6,13-19,24,29.
ObjetivosGenerales: encontrar una asociación entre determinados factores de riesgo o comorbilidades (hipertensión y síndrome metabólico) y la evolución del paciente diagnosticado de COVID-19.
MétodoDiseñoSe trata de un estudio de cohortes de carácter retrospectivo.
Población de estudio y tamaño muestralSe identificaron mujeres y hombres de 14 años en adelante provenientes del Centro de Salud Zona VI de Albacete, con diagnóstico confirmado de COVID-19. Se analizaron variables de edad, sexo, diabetes mellitus (DM), obesidad, hipertensión arterial (HTA) y tipo de tratamiento antihipertensivo, y se trató de predecir la mala evolución de la enfermedad (considerada como ingreso en UCI o exitus) a partir del número y/o tipo de factores de riesgo asociados al paciente mediante el riesgo relativo (RR).
La muestra se obtuvo de la población de la zona básica de salud del Centro de Salud Zona VI de Albacete (España). El cálculo del tamaño de la muestra se determinó mediante la aplicación informática EPIINFO, teniendo en cuenta las siguientes consideraciones obtenidas mediante revisión bibliográfica1,28:
- -
Tamaño población ZBS VI: 25.000.
- -
Riesgo en expuestos=60% (tomando como media el porcentaje de expuestos a los factores de riesgo en estudio en la revisión bibliográfica).
- -
Riesgo en no expuestos=22% (tomando como media el porcentaje de no expuestos a los factores de riesgo en estudio en la revisión bibliográfica).
- -
Razón no expuestos/expuestos=1.
- -
Nivel de confianza=0,95.
- -
Potencia estadística (1-β)=0,90.
- -
Clúster: 2.
- -
Tamaño muestral: 372.
Los criterios de inclusión y exclusión para participar en el estudio fueron los siguientes:
- -
Criterios de inclusión: hombre o mujer, a partir de 14 años, con diagnóstico confirmado de COVID-19 entre el 1 de enero de 2020 y el 30 de noviembre de 2020 y perteneciente a la zona básica de salud zona vi de Albacete.
- -
Criterios de exclusión: paciente pediátrico menor de 14 años de edad, paciente catalogado como contacto/exposición a coronavirus con resultados en pruebas biológicas moleculares negativas y sin clínica compatible.
Los casos fueron obtenidos por medio de la explotación informática del programa Turriano de la GAI de Albacete, obteniendo una lista de casos anonimizados ordenados según la fecha de diagnóstico desde enero de 2020 de pacientes diagnosticados de COVID-19 en la ZBS zona vi de Albacete.
Variables de estudio-Variables independientes: edad, sexo, hábitos tóxicos (alcohol, tabaco o drogas), índice de masa corporal (IMC, estratificado en bajo peso, normopeso, sobrepeso u obesidad), paciente hipertenso (catalogado como tal en su historia clínica), buen control de la HTA (definiendo buen control como cifras inferiores a 140 de tensión arterial sistólica y/o 90mmHg de tensión arterial diastólica y mal control como iguales o superiores a 140/90mmHg), tipo de tratamiento antihipertensivo y paciente con DM.
- -
Variable dependiente: tipo de evolución de la COVID-19 (definido como buena evolución el paciente que no precisó ingreso hospitalario o que precisó ingreso en planta convencional y mala evolución al paciente que precisó ingreso en la UCI o fue exitus).
Para la entrada y análisis de datos se utilizó el paquete estadístico Statistical Package for the Social Sciences versión 26.0 (SPSS 26.0 en lo sucesivo). En primer lugar se procedió a la codificación de los datos y se realizó un estudio descriptivo de las variables. Para las cuantitativas se calcularon la media y la desviación típica y para las categóricas sus frecuencias, calculando tablas cruzadas, odds ratio, Chi cuadrado de Pearson y pruebas paramétricas y no paramétricas, evaluando las distribuciones de frecuencia.
Consideraciones éticasSe obtuvo la autorización del Comité de Ética del Hospital Universitario de Albacete. Se siguieron los principios éticos de beneficencia, preservando la confidencialidad, a través de la base de datos, que asignó un identificador a cada participante que careciera de significado fuera de la base de datos del estudio. El estudio se ha realizado con arreglo a los principios de la Declaración de Helsinki. No existen datos que pudiesen ser objeto de identificación de pacientes, en todo caso este proyecto de investigación adopta la normativa recogida en la Ley Orgánica de Protección de Datos de entrada en vigor el 25 de mayo de 2018, aprobada en Consejo de Ministros de 10 de noviembre de 2017, así como de su Reglamento de Desarrollo; igualmente del Reglamento (UE) 2016/679 del Parlamento Europeo y del Consejo de 27 de abril de 2016, relativo a la protección de las personas físicas en lo que respecta al tratamiento de datos personales y también de la Comisión Europea y al Consejo FMT: BoaldMayor protección, nuevas oportunidades: Orientaciones de la Comisión sobre la aplicación directa del Reglamento general de protección de datos a partir del 25 de mayo 2018/FMT.
ResultadosSe revisó una base de datos propia del Servicio de Salud de Castilla La Mancha; utilizando filtros propios del programa resultaron 600 historias clínicas a estudio, de las cuales solo 372 cumplieron los criterios de inclusión establecidos.
La distribución de frecuencias por variables se presenta en la tabla 1.
Distribución de frecuencias por variables de exposición
| Casos | ||||||
|---|---|---|---|---|---|---|
| Válidos | Perdidos | Total | ||||
| N | % | N | % | N | % | |
| Exposición a hábitos tóxicos * cambio de código evolución | 372 | 100,0 | 0 | 0,0 | 372 | 100,0 |
| Tensión arterial en mmHg * cambio de código evolución | 372 | 100,0 | 0 | 0,0 | 372 | 100,0 |
| Tipo de tratamiento para control HTA * cambio de código evolución | 372 | 100,0 | 0 | 0,0 | 372 | 100,0 |
| Síndrome metabólico * cambio de código evolución | 372 | 100,0 | 0 | 0,0 | 372 | 100,0 |
| Sexo: hombre o mujer * cambio de código evolución | 372 | 100,0 | 0 | 0,0 | 372 | 100,0 |
| IMC categorizado * cambio de código evolución | 119 | 32,0 | 253 | 68,0 | 372 | 100,0 |
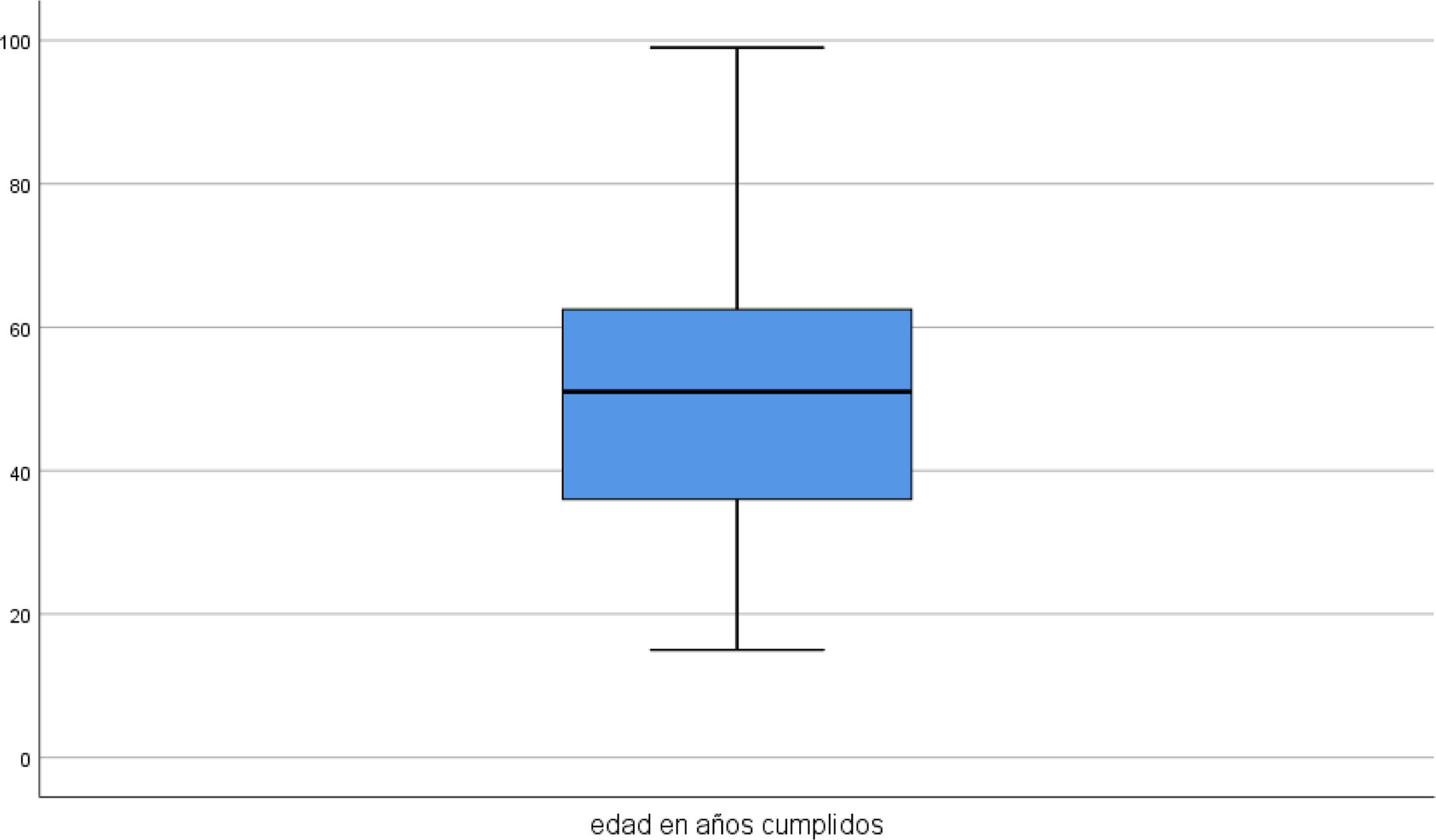
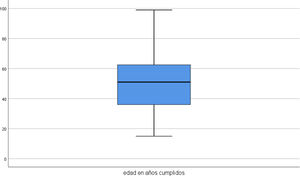
Las edades de los participantes se distribuyeron desde los 15 a los 99 años, con una desviación de 18,83 (fig. 1). La edad, debido al gran tamaño de la muestra, se sometió al test de normalidad Kolmogorov-Smirov, en la que se evidenció que no se ajustaba a una distribución normal. Para poder hacer una interpretación clínica de la diferencia de medias se utilizó el test de la U de Mann-Whitney y el test «t», en donde se establecieron 2 grupos independientes (mala y buena evolución de la COVID-19). Los resultados evidenciaron una peor evolución en pacientes de una media de 76 años comparada con los que tuvieron una buena evolución, que se encontraban en una media de edad de 48,7 años. Para poder realizar la adecuada comparación de medias, puesto que la varianza de ambos grupos de edad según el test de Levene fue de F=1,745 (existe homogeneidad de varianzas entre las muestras), se realizó el test «t» de Student, en donde la «t» fue<0,001 y el IC al 95% en la diferencia de las medias estuvo entre 20.928 y 33.671.
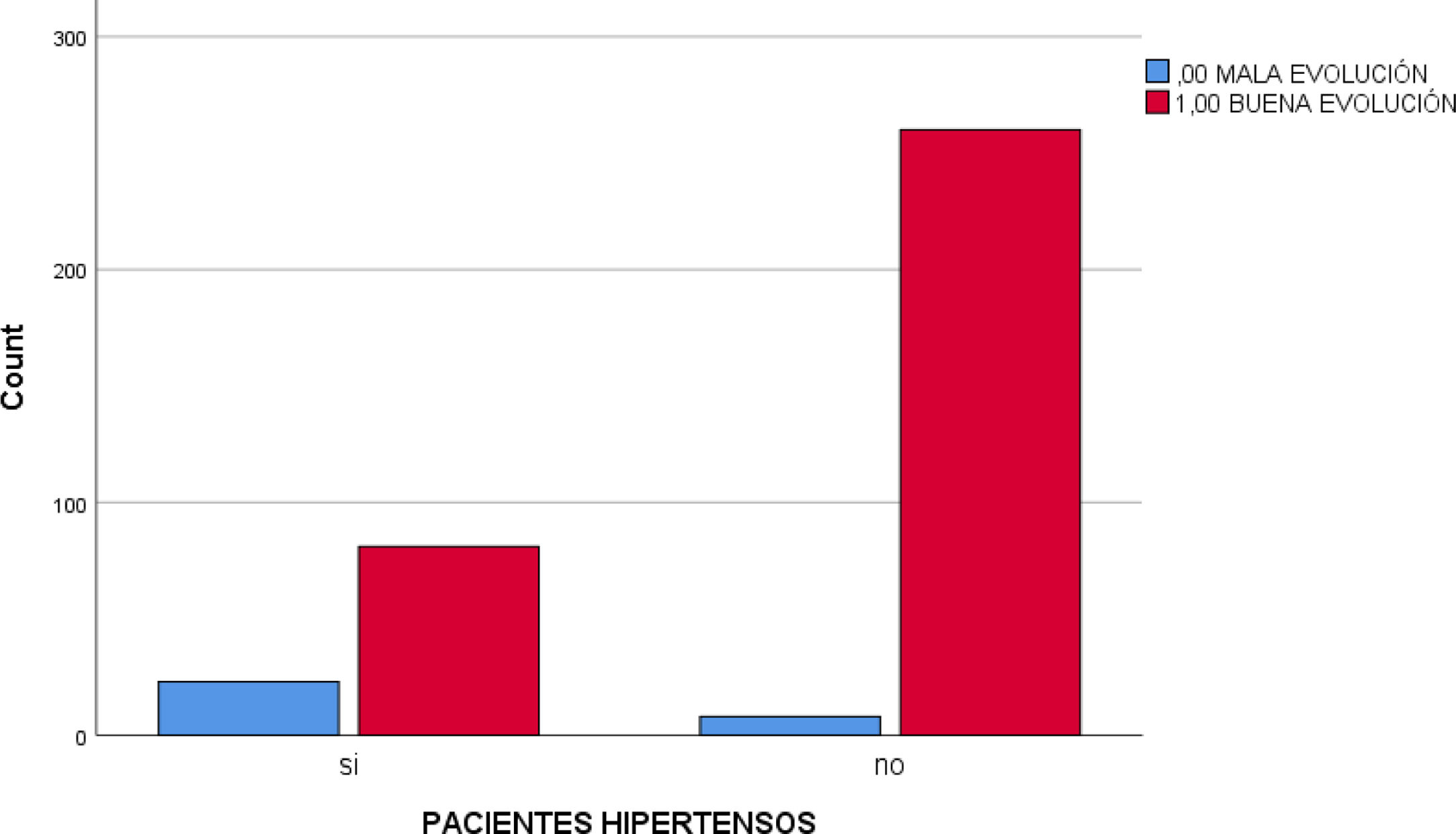
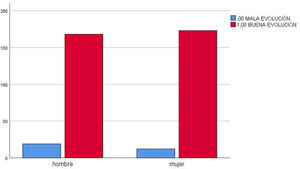
El porcentaje de pacientes hipertensos con mala evolución de la COVID-19 fue de 22,1% frente al 3% con misma evolución en pacientes no hipertensos. La Chi cuadrado fue<0,001 y la OR para un intervalo de confianza del 95% estuvo entre 3.975 y 21.425 (fig. 2).
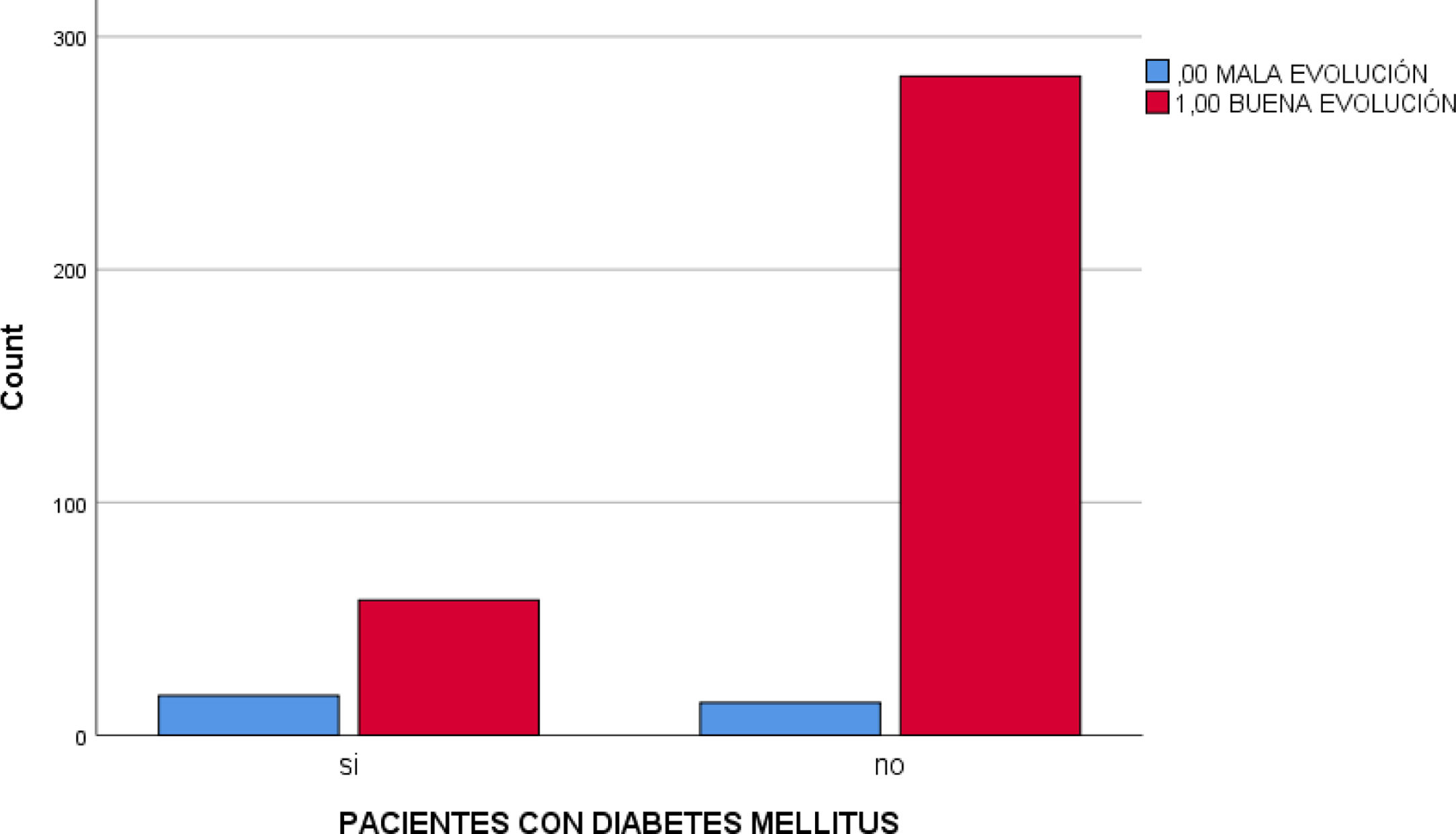
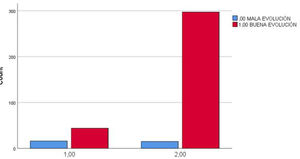
El porcentaje de pacientes diagnosticados de DM con mala evolución de la COVID-19 fue de 22,7% frente al 4,7% con la misma evolución en pacientes no diabéticos. La Chi cuadrado fue<0,001 y la OR para un intervalo de confianza del 95% estuvo entre 2.766 y 12.690 (fig. 3).
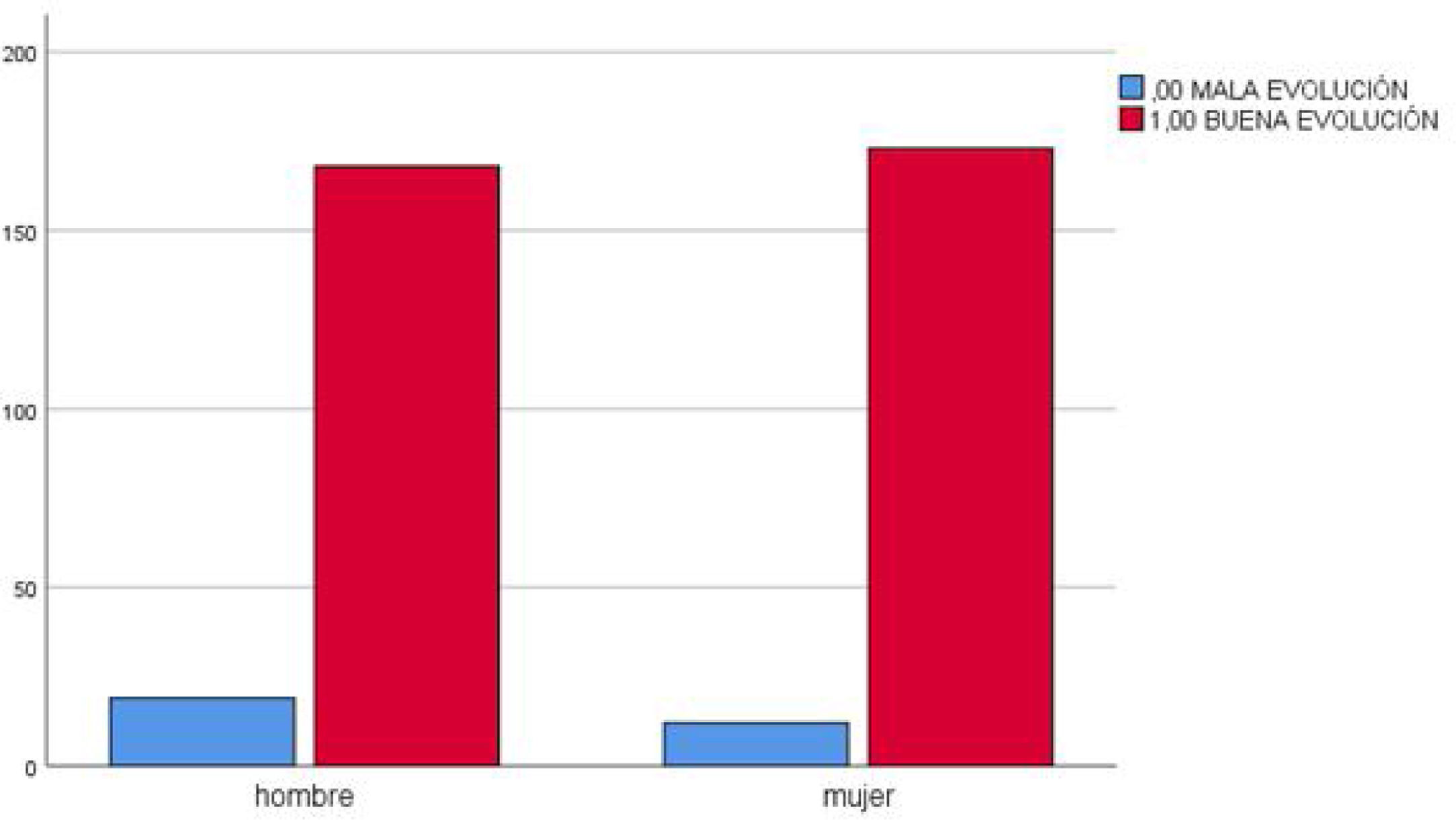
No se encontraron diferencias estadísticamente significativas entre el IMC y la mala evolución, el sexo y la mala evolución o el uso de hábitos tóxicos y la mala evolución de la COVID-19 (fig. 4).
Por último se analizó el sumatorio de pacientes que reunían como diagnósticos la DM+HTA en relación con la evolución de la COVID-19, objetivándose un 26,7% de mala evolución en pacientes con estas 2 entidades diagnósticas en comparación con un 4,8% de mala evolución en pacientes que no poseían los 2 diagnósticos; la Chi cuadrado<0,001 y la OR para un IC del 95% se sitúo entre 3.326 y 15.586 (fig. 5).
DiscusiónEl análisis de los resultados muestra una asociación significativa entre pacientes con HTA y mala evolución. Diversos estudios entre los consultados también encontraron dicha asociación4,6,11,12,14,16,17.
La relación entre diabetes e ingreso en UCI y/o muerte fue estadísticamente significativa. Esto concuerda con los estudios previos al respecto3,4,6,7,11,12,17 que establecen la fuerza de dicha asociación en distintos grados.
La longevidad se establece como un factor de peor pronóstico. Algunos autores muestran esa relación por encima de los 50 o 65 años11,14,19,28. En nuestro estudio, sin embargo, la media de edad de los pacientes con evolución desfavorable se situó en los 76 años.
La diferencia de mortalidad por sexo no pudo ser constatada con nuestros datos. Algunos autores sÍ la encontraron8,25-28, por lo que habría que ampliar la investigación para averiguar si existe o no sobremortalidad dependiendo del género.
Respecto al IMC varios estudios encontraron relación entre mayor peso y peor evolución3,9,11,12,17,20,21,24. En nuestro estudio los parámetros de peso y talla no estaban registrados en un gran número de historias y no pudieron calcularse. Los datos registrados parecían indicar correlación, pero faltaron registros para poder demostrar que la relación era estadísticamente significativa. Esto mismo sucedió con la variable hábitos tóxicos (alcohol, tabaco y drogas). Esto nos hace ver la importancia de un correcto registro de los eventos relacionados con la salud y la enfermedad, de tal manera que podamos analizar y evaluar las conductas de salud. De tal manera que podamos conocer los factores de riesgo donde más debemos incidir en la prevención y control.
Como conclusión final, las características epidemiológicas de la población del Centro de Salud Zona VI de Albacete (España), fueron las siguientes:
- -
La mortalidad se situó en torno al 9%, sin diferencias por sexos. Los pacientes de mayor edad tuvieron peor desenlace, así como los hipertensos y los diabéticos, incrementándose de manera notable el riesgo en los pacientes que presentaban ambas enfermedades.
- -
No fue posible establecer una relación entre el IMC y el consumo de hábitos tóxicos por falta de registros.
- -
Resultaría interesante repetir este mismo estudio en el futuro, en la misma ZBS, para evaluar el impacto de la vacunación en el análisis de las mismas variables.
Nuestro estudio presentó una serie de limitaciones:
Limitaciones por ser un estudio de cohortes. Su limitación más importante es que es fácil que se introduzcan errores sistemáticos, tanto en la selección de los grupos como en la recogida de la información, y que evalúan la relación entre evento del estudio y la exposición a solo un número relativamente pequeño de factores cuantificados al inicio del estudio.
Limitaciones específicas de este estudio. El tamaño muestral resulta ideal para una inferencia al área geográfica perteneciente al centro de salud, pero solo involucró a un centro de salud de una ciudad de 160.000 habitantes y puede no ser inferible a una población universal. En segundo lugar el diseño retrospectivo nos llevó a una cantidad considerable de missing dates por falta de registro informático, sobre todo en la variable de IMC, lo cual debería ser tenido en cuenta como crítica constructiva hacia todos los profesionales de la sanidad, ya que un completo registro de nuestra labor asistencial resulta fundamental. Por último, los datos recabados se refieren mayoritariamente a un periodo en que el desarrollo de la enfermedad fue considerablemente malo de manera general. Actualmente en nuestro país un gran porcentaje de casos son asintomáticos o de sintomatología más leve, pese a tener los mismos factores de riesgo, de lo que se podría deducir que hay factores más específicos que pueden no haberse contemplado.
Resulta difícil controlar este tipo de sesgos, y la única manera de minimizar dichas limitaciones es tenerlos en cuenta en el momento de interpretar los resultados.
Conflicto de interesesLos autores declaran la inexistencia de conflicto de intereses relacionado con el presente proyecto.
Manuel Gutiérrez Pérez, Pilar Córcoles Jiménez, Antonio Cifuentes Verdú, Juan Ríos Laorden, Marcelino Requena Gallego, Sebastía Sabater Martí, Milagros Alfaro Moya y Otilia Gómez López.