Varón de 47 años, sin antecedentes de interés. Agricultor y ganadero (granja de cerdos), además de tener contacto ocasional con animales domésticos y silvestres: tortuga, gatos, perros, jabalíes, ardillas y hurones. Niega hábitos tóxicos.
Consulta por síndrome confusional de inicio súbito (desorientación espacial y cambio constante de los objetos de sitio sin sentido). Refiere sensación distérmica de un mes de evolución, así como la aparición, 3semanas antes del episodio actual, de una erupción pápulo-pruriginosa etiquetada de urticaria, con fiebre de hasta 39°C, sudoración profusa y aparición de 2adenopatías inguinales derechas. Había sido tratado con antitérmicos y antiinflamatorios, con mejoría sintomática de la fiebre.
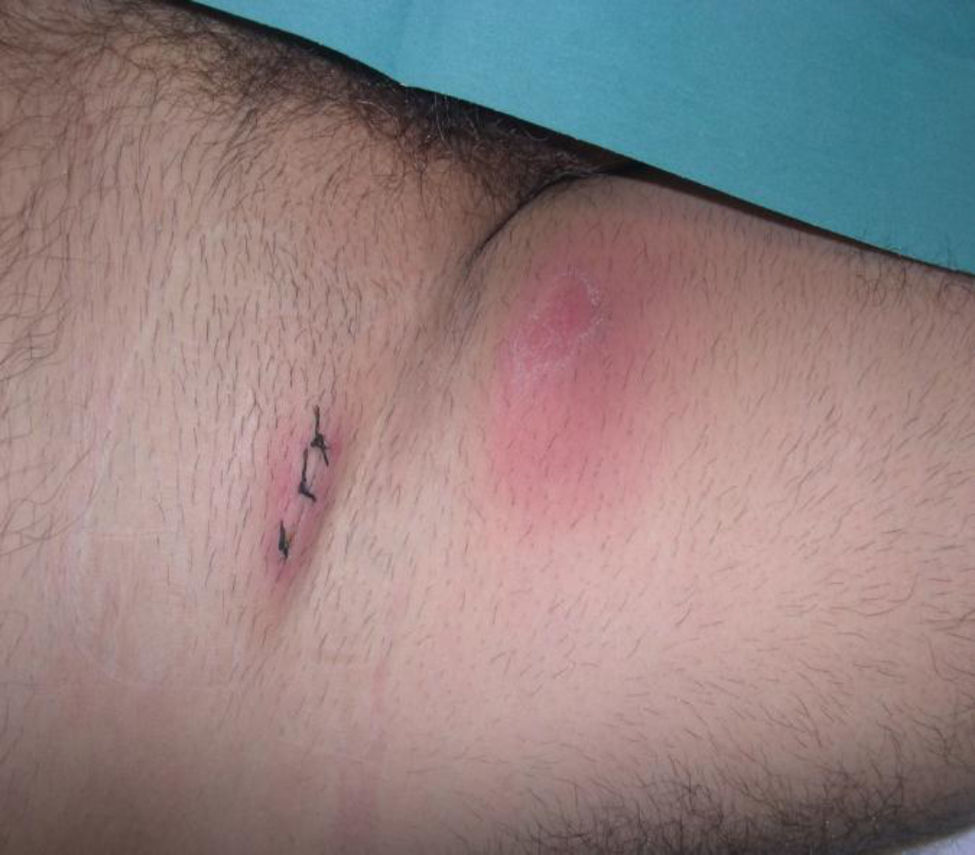
En la exploración física presentaba una discreta taquicardia (95lpm); el estado general se hallaba conservado y estaba consciente pero desorientado en tiempo y espacio. Destacaba la palpación de varias adenopatías inguinales derechas, la mayor de unos 3cm, de consistencia elástica, y otra adenopatía crural de 1,5cm, con signos inflamatorios en el tejido subcutáneo suprayacente (fig. 1), sin palparse adenopatías en otras zonas. El resto de la exploración física y neurológica resultó normal.
En las pruebas complementarias destacaba un hemograma normal (leucocitos 9.200/mm3, 73% PMN, 15% linfocitos), y en la bioquímica sanguínea, colesterol: 258mg/dl; triglicéridos: 183mg/dl; proteína C reactiva: 21,2mg/dl; TSH: 1,43U/l, y procalcitonina negativa. Las serologías para CMV, Treponema pallidum, Toxoplasma, Borrelia burdogferi, Francisella tularensis, VIH y ASLO resultaron negativas. El examen biológico del LCR fue normal, así como la TC y la RNM craneal. Se realizaron cultivos del exudado de la adenopatía en medios convencionales (incluidos medios con cisteína), para hongos y micobacterias, todos ellos con resultados negativos.
EvoluciónSe inició tratamiento empírico con ceftriaxona y aciclovir, cediendo el cuadro de desorientación a las 24h del ingreso. Ante la persistencia de adenitis crural con signos inflamatorios que no mejoraba con el tratamiento, con todos los cultivos negativos, se solicita biopsia de la adenopatía para estudio histopatológico (fig. 2) y se practica TC toracoabdominal (para descartar linfoma), en la que se informa de la presencia de adenopatías mediastínicas e hiliares derechas de tamaño significativo (>1cm) y pequeñas dilataciones bronquiectásicas en el segmento anterior y apical del LID y del LII. Ante la sospecha de enfermedad por arañazo de gato, el día del alta se punciona la adenopatía crural, que da salida a un líquido purulento serohemático que se remite al Centro Nacional de Microbiología ISCIII de Madrid para su estudio molecular mediante PCR e hibridación molecular1, resultando la muestra positiva para B.henselae. Posteriormente la muestra fue caracterizada mediante MLST2, identificando la misma como secuencia tipo 5. La serología (IFI, Focus Tecchnologies, Cypres, EE.UU.) resultó positiva (IgG para B.henselae 1/256, IgG para B.quintana 1/128, IgM para B.henselae indeterminado e IgM para B.quintana negativo). El paciente fue tratado con la asociación de doxiciclina y rifampicina durante 6semanas, con mejoría lenta pero significativa tanto de las adenopatías inguinales como las mediastínicas.
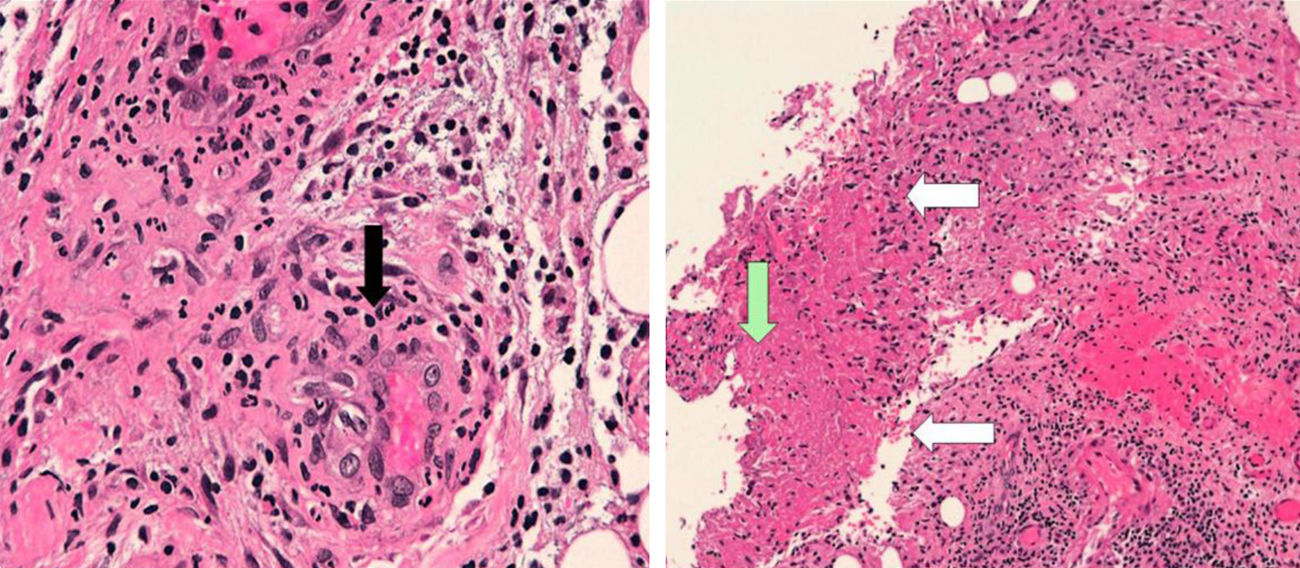
El informe anatomopatológico de la biopsia del ganglio linfático reveló granulomas epitelioides (flechas negras) con centro necrótico (flecha verde) (hematoxilina-eosina, ×10). Los vasos presentaban infiltrados neutrofílicos en la pared (flechas blancas) y alrededor (hematoxilina-eosina, ×40), y la tinción de plata (Wartin-Starry, no se muestra) no fue concluyente.
La enfermedad por arañazo de gato es la causa más frecuente de linfadenopatía benigna en niños y jóvenes. El agente causal es B.henselae, bacteria gramnegativa aerobia, intracelular facultativa, de cultivo fastidioso. Su reservorio son los gatos y perros (reservorio ocasional). El mecanismo de transmisión más frecuente es la herida producida por gatos (arañazo, mordedura) o, en ocasiones, también por la picadura de las pulgas del propio gato3-5. Estas últimas actúan como vectores en la transmisión entre la población felina.
Dentro de la fisiopatología cabe destacar el tropismo de la bacteria por los hematíes y las células endoteliales, lo que favorece la existencia de bacteriemias persistentes en los reservorios. Las bacterias que infectan el endotelio vascular estimulan la producción de factores vasoproliferativos e interleucinas que atenúan la respuesta inflamatoria y sustancias anti-apoptosis que retrasan la muerte celular. Recientemente se ha sugerido que solo algunos tipos de B.henselae, entre ellos el encontrado en nuestro paciente (secuencia 5), serían capaces de producir enfermedad en el hombre2.
El curso de la enfermedad tiene un periodo de incubación que varía de 5 a 20 días. La sintomatología se inicia con la aparición de una pápula de inoculación primaria en la primera semana tras la exposición, que puede evolucionar en diferentes estadios: pápula-vesícula-costra. En la segunda semana se manifiestan las linfadenopatías, a veces dolorosas, cercanas a los puntos de inoculación (axila, cuello e ingle). En la mitad de los casos el curso es benigno y en la tercera fase (6-12 semanas) experimentan una resolución espontánea. Sin embargo, en el 15%, en el mismo tiempo evolutivo las adenopatías se convierten en supurativas6. Es en esta tercera fase cuando puede aparecer de forma característica la encefalopatía.
Dentro de las manifestaciones neurológicas se encuentran: cefalea, encefalopatía que puede llegar al coma, convulsiones, agitación psicomotriz, mielitis transversa, radiculitis, ataxia cerebelosa y ocasionalmente la muerte7-8. La encefalopatía es de origen desconocido, y típicamente no muestra alteraciones en el LCR ni en las pruebas de imagen (TC, RNM). Otras manifestaciones son granuloma ocular, eritema nodoso, púrpura trombocitopénica, osteomielitis o endocarditis, siendo esta última una de las complicaciones más graves. En pacientes inmunodeprimidos la enfermedad se manifiesta como peliosis hepática o angiomatosis bacilar4,5.
El diagnóstico microbiológico se realiza por la detección de anticuerpos, PCR y el cultivo. El diagnóstico serológico es el más usado. La IFI de IgG puede permanecer positiva durante un año, y los IgM lo hacen solamente durante 3meses. El punto de corte diagnóstico es de 1:64 para IgG y de 1:20 para IgM, y se considera un título igual o mayor de 1:800 para IgG en los casos crónicos (p.ej., endocarditis). Respecto al cultivo, este se realiza en placas de agar sangre, y el aislamiento puede demorarse hasta 4 semanas4,5.
El diagnóstico diferencial de esta enfermedad incluye procesos caracterizados por linfadenopatía9,10: toxoplasmosis, esporotricosis, linfadenitis bacteriana inespecífica, linfogranuloma venéreo, lúes, infección por micobacterias típicas o atípicas, tularemia, brucelosis, mononucleosis, VIH y linfomas, entre otros. La historia de exposición es la clave del diagnóstico. En nuestro caso, aunque se analizaron muestras de sangre de los 3gatos domésticos con los que convivía el paciente mediante PCR, estas resultaron negativas. Sin embargo, durante la inspección del lugar de trabajo del paciente (la granja de cerdos) se observaron más de 15 gatos que pululaban por el recinto, al parecer al abrigo de la calefacción de la granja y por la oportunidad de cazar ratas. Aunque no fue posible analizar a estos animales, estos y sus pulgas parecen la fuente de infección más probable. A pesar de que hubo sospecha inicial de enfermedad por arañazo de gato, un conocimiento más directo del ambiente de trabajo del paciente hubiera reforzado dicha sospecha5.
El tratamiento de la enfermedad es sintomático, dada la alta frecuencia de resolución espontánea. Así mismo, cabe reseñar que la concentración mínima inhibitoria de los fármacos se correlaciona mal con su eficacia in vivo6, algo similar a lo que pasa con Brucella spp.
La prevención de la enfermedad se basa en evitar los arañazos y mordeduras de gatos pequeños y en la prevención de parasitación de pulgas (probable mecanismo de transmisión en nuestro paciente)4,6.