Las hipertrigliceridemias constituyen un grupo heterogéneo de trastornos metabólicos con distinta etiopatogenia, expresividad clínica y aterogenicidad. Diversos estudios epidemiológicos han demostrado que la hipertrigliceridemia como grupo constituye un factor de riesgo independiente para el desarrollo de enfermedad cardiovascular1-6. Además, la importancia de este factor de riesgo radica en su elevada prevalencia en la población española según los datos del estudio DRECE7. La creciente epidemia de obesidad, diabetes y síndrome metabólico en nuestra población acrecienta aún más este problema dada la conocida relación entre la concentración de triglicéridos, el peso corporal y el perímetro abdominal8-10.
La mayor parte de las hipertrigliceridemias son consecuencia de factores ambientales, en particular la mencionada obesidad, el sedentarismo, la alimentación inadecuada y el consumo excesivo de alcohol. Estos factores habitualmente inciden sobre una predisposición genética que favorece la expresión de la enfermedad. La hipertrigliceridemia puede ser también secundaria a otras causas, como el consumo de ciertos fármacos (esteroides, estrógenos, bloqueadores beta, diuréticos, antipsicóticos, inhibidores de la proteasa y retinoides, preferentemente) o secundaria a diversas enfermedades (diabetes mellitus, resistencia insulínica, hipotiroidismo, insuficiencia renal crónica o infección por el virus de la inmunodeficiencia humana [VIH], entre otras). Existen, sin embargo, otras hipertrigliceridemias con una base genética más grave, que pueden manifestarse aún en ausencia de factores agravantes. De ellas, una de las más comunes es la hiperlipemia familiar combinada11, que es la dislipemia monogénica con una mayor prevalencia en los pacientes con infarto de miocardio12, la hipertrigliceridemia familiar, las hiperquilomicronemias de inicio en la infancia y algunos casos de disbetalipoproteinemia. En estos casos la corrección de la hipertrigliceridemia precisa frecuentemente de tratamiento farmacológico, si bien la respuesta al tratamiento es muy diversa y depende tanto de la base genética como de la presencia de factores ambientales asociados. En muchos casos, si estos últimos no se corrigen, los fármacos no logran un control adecuado del trastorno metabólico. Todos estos factores favorecen que, con frecuencia, las hipertrigliceridemias sean remitidas a unidades especializadas donde pueda ponerse en marcha con más facilidad un abordaje multifactorial dirigido a establecer medidas higiénicas, dietéticas y, cuando fuera preciso, farmacológicas.
El escenario de las hipertrigliceridemias es, por tanto, complejo y en él actúan una gran diversidad de factores. Esa complejidad hace difícil conocer la prevalencia de las distintas hipertrigliceridemias, el porcentaje de ellas que se controlan adecuadamente con cambios en los hábitos de vida y el porcentaje que requiere tratamiento farmacológico.
La Sociedad Española de Arteriosclerosis (SEA) cuenta actualmente con 71 unidades de lípidos reconocidas y ofrece la posibilidad de reunir una amplia muestra de pacientes con las diferentes formas clínicas de hipertrigliceridemia. Un registro multicéntrico permitirá profundizar en el diagnóstico y tratamiento de este grupo de trastornos del metabolismo lipídico.
El objetivo principal de este registro es conocer las características clinicobiológicas de las hipertrigliceridemias que son remitidas a las unidades de lípidos. Como objetivos secundarios, pretendemos conocer las pautas de tratamiento utilizadas y la respuesta a las diferentes medidas terapéuticas utilizadas en nuestro medio.
Pacientes y métodoDiseño del estudio
Se trata de un estudio epidemiológico prospectivo, observacional, no controlado, multicéntrico, nacional, de un máximo de 12 meses de seguimiento. Cada centro seleccionará al menos 25 pacientes con hipertrigliceridemia de diagnóstico reciente en su unidad.
En el estudio se prevé una visita basal y tantas visitas sucesivas como el médico considere adecuadas según su práctica clínica habitual. Se establece una visita final que deberá realizarse a los 12 meses de seguimiento o de forma previa si el médico considera que el seguimiento debe concluir por cualquier motivo. Se estima que la inclusión de pacientes finalizará en diciembre de 2007 y el período de seguimiento, en diciembre de 2008.
Criterios de inclusión y exclusión
Se incluirá a pacientes de ambos sexos y cualquier edad, remitidos a las unidades de lípidos de la SEA para el estudio y/o tratamiento de una hipertrigliceridemia, definida como una concentración de triglicéridos > 200 mg/dl, confirmada en la primera analítica realizada en la unidad, independientemente de los valores de colesterol total, colesterol unido a lipoproteínas de baja densidad (cLDL) o colesterol unido a lipoproteínas de alta densidad (cHDL)13. Se excluirá a los pacientes con incapacidad de colaborar en el estudio o con enfermedades graves que condicionan una corta expectativa de vida.
Recogida de variables
Las variables que se recogerán en las distintas visitas serán:
– Visita basal: datos demográficos que incluirán la fecha denacimiento, el sexo y la presencia de menopausia. Antecedentes familiares de dislipemia, enfermedad cardiovascular prematura y/o diabetes. Antecedentes personales de enfermedad coronaria, cerebrovascular, enfermedad arterial periférica, hipertensión arterial, diabetes, tabaquismo, hipotiroidismo, pancreatitis, litiasis biliar o hepatopatía. Actividad física y tipo de dieta consumida. Años desde el diagnóstico de la hipertrigliceridemia y cifras máximas alcanzadas. Datos de la exploración física incluida la presencia de lesiones cutáneas sugestivas de dislipemia genética, hepatomegalia, peso (kg), talla (cm), cálculo del índice de masa corporal (kg/m2), medida del diámetro de la cintura (cm), presión arterial sistólica (mmHg) y presión arterial diastólica (mmHg). Analítica completa que incluya colesterol total, triglicéridos, colesterol unido a lipoproteínas de muy baja densidad (cVLDL), cHDL y cLDL, indicando si se ha medido de forma directa, mediante ultracentrifugación o calculada, glucosa, GOT, GPT, ácido úrico, creatinina, GGT, fosfatasa alcalina, bilirrubina total y TSH. En aquellos casos en los que se estudie, se hará constar el genotipo/fenotipo de la apolipoproteína E, la glucemia a las 2 h de una sobrecarga oral y la insulinemia. También se registrarán los tratamientos previos y actuales para el control de la dislipemia o para cualquier otra patología. Se incluirá el diagnóstico de presunción, tanto de una hipertrigliceridemia primaria como secundaria, y si el paciente presenta o no un síndrome metabólico.
– Visitas sucesivas: en todas ellas se anotará el peso, el diá-metro de la cintura, la presión arterial sistólica y diastólica, la actividad física y la dieta para evaluar modificaciones con respecto a la basal. Se recogerán los mismos datos analíticos contemplados en la visita basal. A su vez se anotarán los tratamientos iniciados o retirados tanto para la dislipemia como para cualquier otra afección y si el paciente ha presentado alguna complicación cardiovascular durante el seguimiento.
– Visita final: se anotarán los mismos datos que en las visi-tas sucesivas, y la fecha y el motivo de la finalización del seguimiento.
Los datos se introducirán por los propios investigadores en un cuaderno de recogida de datos electrónico con acceso a través de Internet (http://www.estudiosclinicos/net/htg/ o mediante un enlace desde la página web de la SEA, www.searterios-clerosis.org) y enviados en tiempo real al centro coordinador para su incorporación en la base de datos del estudio. Con el fin de garantizar en todo lo posible la veracidad y coherencia de los datos enviados, el centro coordinador del estudio contactará con los investigadores con el fin de solventar cualquier incidencia o incoherencia que no se hubiera detectado durante la entrada de los datos.
Todos los pacientes deberán firmar un consentimiento informado. El estudio ha sido aprobado por el Comité Ético y de Investigación Clínica del Hospital Carlos III de Madrid.
Análisis estadístico
El cálculo del tamaño muestral se ha realizado en base al objetivo principal del estudio. Este objetivo implica la descripción de una serie de parámetros poblacionales, principalmente proporciones, que asumimos como desconocidas para este grupo de población. Desde el punto de vista del cálculo del tamaño muestral, una proporción esperada del 50% corresponde a la situación más desfavorable, es decir, aquella que requiere el mayor número de sujetos. De manera que un tamaño de muestra calculado para estimar una proporción esperada del 50% permitirá también la estimación del resto de proporciones con un mejor grado de precisión.
El tamaño de muestra mínimo necesario para estimar una proporción esperada del 50%, con un nivel de confianza del 95% y una precisión del 4%, es de 601 individuos. Para este cálculo se ha supuesto una población no finita. Estimando una pérdida de seguimiento o pacientes no evaluables del 20%, se estima que es necesaria la inclusión de 750 pacientes en el estudio.
Para el conjunto del total de la muestra del estudio se realizarán pruebas de estadística descriptiva; las variables con distribución continua se resumirán mediante las medidas de tendencia central y dispersión (media, desviación estándar, mediana y amplitud). Las distribuciones de variables discretas se resumirán mediante tablas de frecuencias. De acuerdo con los criterios previstos para evaluar los objetivos del estudio, esa evaluación se resuelve mediante la estimación de proporciones en todos los casos.
Las proporciones se estimarán por intervalo con una confianza del 95%, utilizando la aproximación normal, o el método exacto de Wilson cuando las prevalencias sean muy extremas y los efectivos disponibles escasos. Las relaciones entre variables cuantitativas y cualitativas se analizarán mediante regresión lineal. En determinados tipos de pacientes, la relación entre variables podrá realizarse también mediante pruebas de tendencia de Cochrane-Armitage.
Las comparaciones entre los subgrupos del análisis se realizarán si son variables categóricas mediante métodos de tabla de contingencias y aplicación de la prueba de la µ2. Para las variables cuantitativas se utilizarán pruebas paramétricas o pruebas no paramétricas, según la naturaleza de las variables. Cuando las variables sean continuas y cumplan las condiciones de aplicación de las pruebas paramétricas (normalidad y homogeneidad de varianzas), se utilizarán las pruebas de comparación de medias, de la t de Student o el análisis de la varianza.
ResultadosPara la realización del protocolo inicial se estableció un comité científico formado por los 2 coordinadores del Grupo de Unidades de Lípidos de la SEA, Dr. José María Mostaza y Dr. Xavier Pintó, y los Dres. Juan Ascaso, Fernado Civeira y Pedro Valdivielso. El protocolo se presentó a 45 unidades de lípidos de la SEA en una reunión celebrada el día 7 de noviembre de 2006 en Madrid. Tras realizar las modificaciones consensuadas entre todos los investigadores participantes en esa reunión, el protocolo fue aprobado por el comité científico de la SEA y por el comité ético del Hospital Carlos III de Madrid.
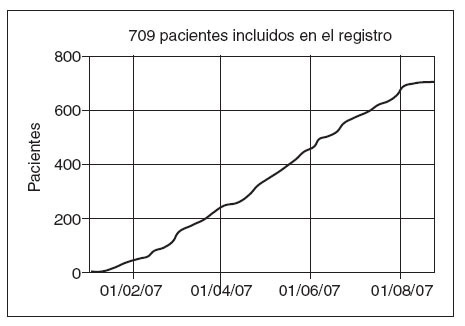
Hasta el día 31 de julio de 2007, el número de unidades de lípidos que han reclutado pacientes es de 41 (véase el anexo) de las 56 inicialmente inscritas. A esta fecha se han incluido un total de 709 pacientes (fig. 1).
Figura 1. Evolución del reclutamiento durante el estudio.
DiscusiónLos registros sanitarios, definidos como el archivo de datos relativo a todos los casos de una determinada enfermedad o de otro proceso de importancia para la salud en una población concreta que permite su extrapolación con una población de base14, suponen una buena aproximación a los resultados asistenciales reales, a las necesidades de recursos y a las posibles acciones de mejora ante problemas específicos. Además, la obtención de datos de casos consecutivos, completos y fiables, basados en definiciones clínicas estándar y que incluyan variables de los pacientes que afecten a la evolución de la enfermedad, suponen en la práctica clínica una poderosa plataforma para promover ensayos clínicos controlados y facilitan la incorporación de resultados dentro de la práctica clínica, el objetivo último de la medicina basada en la evidencia15. Desde el punto de vista de la investigación clínica, los registros son más sencillos y económicos de organizar que los ensayos clínicos, pero la contrapartida es que la relación causa-efecto es difícil de sugerir, el seguimiento a largo plazo puede ser complicado por la dificultad en la localización de los pacientes y la prolongación de éste en el tiempo puede crear desaliento y pérdida de entusiasmo en los investigadores16. El presente registro pretende conocer las características clínicas, el diagnóstico de presunción, la aplicación de medidas higiénico-dietéticas y/o farmacológicas y la respuesta a estas medidas en los pacientes con hipertrigliceridemia remitidos a las unidades de lípidos de la SEA. Esta afección, además de tener una elevada prevalencia, constituye uno de los principales motivos de derivación de pacientes a las unidades especializadas desde atención primaria. A pesar de ello, el diagnóstico etiológico es habitualmente difícil, y son múltiples las causas que suelen confluir en el desarrollo de la hipertrigliceridemia, con frecuencia una conjunción de factores genéticos y ambientales. Esto implica que el tratamiento deba ser también multifactorial e incluya la pérdida de peso, la realización de ejercicio físico mantenido, el consumo de una dieta adecuada y, en determinadas ocasiones, la utilización de fármacos con eficacia probada sobre la concentración de triglicéridos, fundamentalmente fibratos, glitazonas y ácidos grasos omega-3 y, con menor eficacia, estatinas. La amplia variabilidad en la respuesta a estas medidas terapéuticas es otra dificultad con la que nos encontramos a la hora de establecer pautas de tratamiento en los pacientes con hipertrigliceridemia. Así, mientras que en un alto porcentaje de casos los cambios en los hábitos de vida o la corrección de los factores desencadenantes o agravantes es suficiente para controlar el exceso de triglicéridos, en otros persiste incluso a pesar del uso de fármacos. Este registro permitirá conocer tanto las medidas higienicodietéticas habitualmente empleadas en el manejo de esta población, como los tipos de tratamiento y su eficacia.
No existen registros publicados de estas características en el mundo, por lo que esta iniciativa debe considerarse como pionera desde el punto de vista científico. Las razones por las que no existen grandes series de hipertrigliceridemias publicadas hasta la actualidad son múltiples. El papel de los triglicéridos como agentes proaterogénicos es controvertido; los ensayos clínicos con fármacos reductores de triglicéridos han sido mucho menos numerosos que los realizados con fármacos reductores de colesterol, ya que el tratamiento y el interés científico se han centrado primordialmente en la partícula LDL; las hipertrigliceridemias son muy heterogéneas y, a veces, inconsistentes en el tiempo lo que hace difícil su seguimiento, por lo que hace falta un elevado número de casos para tener una buena representatividad de las diferentes formas clínicas; además, nos faltan buenos marcadores clínicos o bioquímicos para el diagnóstico diferencial de estas entidades. Sin embargo, creemos que estamos en condiciones de superar gran parte de estas dificultades y que este registro de la SEA puede lograr crear un grupo estable, multicéntrico y multidisciplinario que aporte información científica relevante para nuestros pacientes. Aspectos tan importantes como conocer la comorbilidad asociada a la hipertrigliceridemia, el grado de aterogenicidad o el riesgo de pancreatitis, establecer criterios diagnósticos sencillos para las principales formas clínicas, o conocer el tratamiento más adecuado para cada una de ellas pueden mejorarse con la presente iniciativa. Por último, el registro permitirá establecer un marco de cooperación y de investigación conjunta entre las diferentes unidades de lípidos de la SEA y evaluará la capacidad para plantear nuevos estudios o registros colaborativos en el futuro.
Anexo. Listado de unidades y médicos participantesNúria Plana (Hospital Sant Joan, Reus); Manuel Suárez Tembra (Hospital San Rafael, A Coruña); Estíbaliz Simón Jarauta (Hospital Universitario Miguel Servet, Zaragoza); Fátima Almagro Múgica (Hospital Donostia, Guipúzcoa); Daniel Zambón Rados y Emili Ros Rahola (Hospital Clínic, Barcelona); Antonio Hernández Mijares (Hospital Universitario Dr. Peset, Valencia); Fernando Laguna, Francisca García Iglesias, Carlos Lahoz y Eva Estirado (Hospital Carlos III, Madrid); Carlota García Arias, Pedro González Santos y Pedro Valdivielso (Hospital Clínico, Málaga); José Luis Aranda Arcas, Consuelo Fernández y Teresa González Alegre (Hospital 12 de Octubre, Madrid); Bartolomé Marí Solivellas (Consell Insular, Mallorca); Xavier Pintó, Iziar Sarasa Corral y Ferrán Trias Vilagut (Hospital de Bellvitge, Barcelona); Gonzalo Pía Iglesias (Hospital Arquitecto Marcide, El Ferrol); Sergio Martínez Hervás y Juan Francisco Ascaso (Hospital Clínico, Valencia); Diego Godoy Rocati (Hospital General, Valencia); Antonio Becerra Fernández y María Jesús Lucio Pérez (Hospital Ramon y Cajal, Madrid); Fernando Carrasco Miras (Hospital La Inmaculada, Almería); Rosa María Borrallo Almansa y Marta Mauri Pont (Hospital de Terrassa, Terrassa); Pedro Sáenz Aranzubia y José Luis Jiménez Morales (Hospital de Mérida, Mérida); Pedro Gordo Fraile, Francisco Javier Fernández Couce, Margarita Rodríguez Gómez y Ana Viso Cirugeda (Hospital Da Costa, Burela); Juan Fernando Vela (Hospital Royo Villanova, Zaragoza); Juan Diego Mediavilla García (Ciudad Sanitaria Virgen de las Nieves, Granada); Francisco José Fuentes Jiménez, Francisco Pérez Jiménez y José López Miranda (Hospital Reina Sofía, Córdoba); Jesús Galiana Gómez del Pulgar (Hospital General, Ciudad Real); Carme Sanclemente Anso (Hospital General, Vic); LuisIrigoyen Cucalón (Hospital Santiago Apóstol, Vitoria); Luis Antonio Álvarez Sala, Carlos Recarte y Jesús Millán (Hospital Gregorio Marañón, Madrid); Aurelio Martis Sueiro (Hospital Montecelo, Pontevedra); Jorge Argimón Pallas (Hospital Sagrat Cor, Barcelona); Juan Francisco Sánchez Muñoz (Hospital San Pedro Alcántara, Cáceres); Miguel Pérez de Juan Romero y Manuel de Toro Santos (Hospital Santa María Nai, Ourense); Clotilde Morales Coca (Hospital Althaia, Manresa); José María Hernández Anguera, Dolores Montañés, Jesús Vizcaíno, Rosa Subirats, Ramón Rodríguez, Rosa García, Juan José Cabré,Emilia Martí y Eva Pérez (ABS Falset, Tarragona); Fernando Fabiani Romero y Miguel Ángel Rico Corral (Hospital Virgen de la Macarena, Sevilla); María Teresa Villarroel Salcedo y José Puzo Foncillas (Hospital San Jorge, Huesca); Francisco Javier Eloy Moreno (Hospital General de Muro, Mallorca); Daniel Mosquera Lozano (Hospital San Pedro, Logroño); Jordi Anglada Barceló (Hospital Mutua, Terrassa); Juan Carlos Sevilla Mora (Hospital de Figueres, Figueres); José Manuel López Chozas (Hospital Virgen del Rocío, Sevilla); Sergio Jansen Chaparro (Hospital Carlos Haya, Málaga); Francisco Javier Tebar Masso (Hospital Universitario Virgen de la Arrixaca, Murcia).
Este registro es posible por la colaboración de Laboratorios Ferrer, S.A. y la asistencia técnica de INFOCIENCIA.
Correspondencia: Dr. J.M. Mostaza Prieto. Unidad de Arteriosclerosis. Hospital Carlos III. Sinesio Delgado, 10. 28029 Madrid. España. Correo electrónico: jmostaza.hciii@salud.madrid.org
Recibido el 26 de septiembre de 2007 y aceptado el 9 de octubre de 2007.