El seudoquiste de páncreas es la colección de secreciones pancreáticas rodeada de una pared fibrosa secundaria a enfermedad aguda o crónica. El tratamiento incluye drenaje percutáneo, endoscópico o quirúrgico y resección.
El objetivo es presentar la experiencia quirúrgica en pacientes con seudoquiste de páncreas.
Material y métodosCohorte retrospectiva de 139 pacientes con diagnóstico de seudoquiste pancreático, durante 13 años en un hospital de tercer nivel. Se estudiaron datos demográficos, etiología, presentación clínica, datos radiológicos y de laboratorio, indicación, tipo de procedimiento quirúrgico realizado, complicaciones, recurrencia y mortalidad. Se realizó prueba de Chi cuadrada para las variables nominales y T de Student para variables continuas.
ResultadosFueron 81 hombres (58%) y 58 mujeres (42%), con una mediana de edad de 44.5 años. En 74 pacientes (53%) la etiología fue pancreatitis crónica. El síntoma más frecuente fue dolor abdominal en el 73%. La mediana de tamaño fue 18cm (7-29) y la localización más frecuente fue: cuerpo y cola en 75 pacientes (54%). El tratamiento fue: drenaje interno en 111 pacientes (80%), (96 cistoyeyunoanastomosis), en 20 (14%) drenaje externo y resección en 8 (6%). Las complicaciones fueron: fístula pancreática (12%), hemorragia postoperatoria (4%), infección (4%) y complicaciones no quirúrgicas (4%). La tasa de complicaciones fue mayor cuando el diagnóstico era pancreatitis crónica y se realizó drenaje quirúrgico externo (p<0.05). Hubo recurrencia en 7 pacientes (6%). Dos pacientes fallecieron (1%).
ConclusiónEl tratamiento quirúrgico es una opción en el manejo del seudoquiste pancreático, con baja tasa de complicaciones y recurrencia.
A pancreatic pseudocyst is the collection of pancreatic secretions surrounded by fibrous tissue caused by pancreatic disease that affects the pancreatic duct. Clinical presentation is variable. Management includes percutaneous, endoscopic or surgical drainage and resection.
Material and methodsReview of a cohort of patients with pancreatic pseudocyst in a third level hospital. An analysis was performed on the demographic data, aetiology, clinical presentation, radiological and laboratory findings, type of surgical procedure, complications, recurrence and mortality. The statistical analysis was performed using Chi squared and Student t tests, with a p<0.05.
ResultsA total of 139 patients were included, of whom 58% were men and 42% were women, with median age of 44.5 years. Chronic pancreatitis was the most common aetiology, present in 74 patients (53%). The main complaint was abdominal pain in 73% of patients. Median size was 18cm (range 7-29) and the most frequent location was body and tail of the pancreas. Internal surgical drainage was selected in 111 (80%) patients, of whom 96 were cystojejunostomy, 20 (14%) had external surgical drainage, and 8 (6%) resection. Complications were, pancreatic fistula (12%), haemorrhage (4%), infection (4%), and other non-surgical complications (4%). Complication rate was higher if the cause was chronic pancreatitis or if the management was external surgical drainage. Recurrence rate was 6%, and a mortality rate of 1%.
ConclusionSurgical management is a viable option for the management of pancreatic pseudocyst with a low complication and recurrence rate.
El seudoquiste pancreático es definido como la colección localizada de líquido rico en amilasa y otras enzimas, rodeado por una pared fibrosa o tejido de granulación que resulta de un episodio de pancreatitis aguda, pancreatitis crónica, trauma pancreático u obstrucción extrínseca del conducto pancréatico1,2. Esta debe persistir por un mínimo de 4 semanas y estar o no comunicada con el sistema ductal pancreático3.
La prevalencia actual de seudoquiste pancreático es del 10-20% en pacientes con pancreatitis aguda y del 20-40% en pacientes con pancreatitis crónica. El consumo de alcohol es la causa en el 65% de los casos, seguido por la litiasis vesicular en el 15%1,3.
El diagnóstico se realiza por hallazgos clínicos, bioquímicos y radiológicos1. Las estrategias para el tratamiento de pacientes con seudoquiste pancreático han cambiado y continúan evolucionando. El manejo incluye drenaje percutáneo, drenaje interno endoscópico, drenaje interno y externo, por cirugía y la resección4–6.
En el presente estudio, se reporta la experiencia y resultados obtenidos en pacientes sometidos a tratamiento quirúrgico con diagnóstico de seudoquiste pancreático, en un hospital de tercer nivel durante un periodo de 13 años.
Material y métodosSe realizó una cohorte retrospectiva de todos los pacientes con diagnóstico de seudoquiste pancreático sometidos a tratamiento quirúrgico, en el periodo comprendido del 1 de enero de 2000 al 31 de diciembre de 2013 en el servicio de Gastrocirugía del Hospital de Especialidades de Centro Médico Nacional Siglo XXI, Instituto Mexicano del Seguro Social.
Se obtuvieron datos demográficos (edad y género), etiología (pancreatitis aguda, crónica, idiopática o traumática), presentación clínica (dolor, saciedad temprana, ictericia, tumor abdominal), datos de laboratorio (hemoglobina, leucocitos, amilasa y lipasa séricas), hallazgos radiológicos (localización, número –único o múltiple– y tamaño), indicación y tipo de procedimiento quirúrgico realizado (drenaje interno –cistogastroanastomosis, cistoduodenoanastomosis cistoyeyunoanastomosis–, drenaje externo o resección) y complicaciones (infección de herida, hemorragia postoperatoria, fístula pancreática o intestinal, dehiscencia de herida quirúrgica, tromboembolia pulmonar e infecciosas). Durante el seguimiento, se evaluó la tasa de recurrencia y la mortalidad.
Los datos fueron recolectados en una base de datos y el análisis estadístico realizado fue con el paquete SPSS versión 16 (SPSS Inc., Chicago, Ill, EE. UU.). Las comparaciones se realizaron con prueba de Chi cuadrada para las variables nominales y con prueba T de Student para las variables continuas. Se identificaron como variables dependientes complicaciones postoperatorias y recidiva. Fue considerada significativa una p<0.05.
ResultadosSe estudiaron 139 pacientes, 81 hombres (58%) y 58 mujeres (42%), con una mediana de edad de 44.5 años (rango 18-85). La etiología fue en 74 pacientes (53%) secundaria a pancreatitis crónica, en 52 (37%) pancreatitis aguda, en 11 (8%) idiopática y en 2 pacientes (1%) trauma abdominal.
Los síntomas principales fueron: dolor abdominal en 101 casos (73%), pérdida de peso en 53 (38%), plenitud posprandial o saciedad temprana en 48 (35%), náuseas y vómito en 47 (34%), y fiebre en 26 (19%). A la exploración física el signo predominante fue: tumor abdominal en epigastrio en 37 casos (27%); 2 casos (1%) se presentaron con cuadro de abdomen agudo secundario a rotura.
Con respecto a los exámenes de laboratorio, hubo hiperamilasemia en 110 pacientes (79%) e hiperlipasemia en 109 (78%); en 25 casos (18%) anemia y en 56 (40%) leucocitosis mayor de 10,500/mm3.
Fue realizada tomografía computada (TC) en 104 pacientes (79%) y ultrasonido abdominal en 84 (60%). Se utilizaron en menor frecuencia ultrasonido endoscópico y resonancia magnética y solo como complemento diagnóstico. La mediana de tamaño fue 18cm (rango 7-29cm) y la localización más frecuente fue en el cuerpo y cola con 75 casos (54%), cuerpo en 33 (24%), cabeza y cuerpo en 22 (16%) y cabeza de páncreas en 9 (6%).
El tratamiento quirúrgico seleccionado fue drenaje interno en 111 pacientes (80%). Se realizó cistoyeyunoanastomosis en 96 (69%), cistogastroanastomosis en 11 (8%) y cistoduodenoanastomosis en 4 (3%). Veinte pacientes (14%) fueron sometidos a drenaje quirúrgico externo y se realizó resección en 8 (6%).
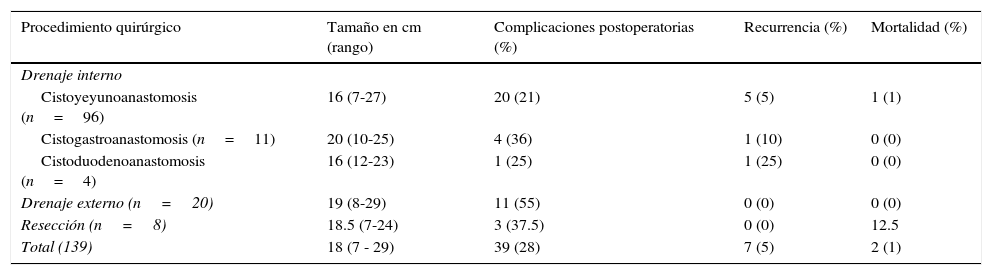
Presentaron complicaciones postoperatorias 41 pacientes (29%). Desarrollaron fístula pancreática 16 pacientes (12%), infección 9 (6%), hemorragia postoperatoria 6 (4%), y complicaciones no quirúrgicas 6 (4%) de las cuales 4 fueron neumonía, una arritmia cardiaca y una tromboembolia pulmonar. Siete pacientes tuvieron recurrencia (6%). Dos pacientes fallecieron para una mortalidad del 1%; un paciente por hemorragia y otro por choque séptico. En la tabla 1 se resume el tratamiento quirúrgico relacionado con complicaciones postoperatorias, recurrencia y mortalidad.
Tratamiento quirúrgico, características preoperatorias y postoperatorias en 139 pacientes con seudoquiste pancreático
| Procedimiento quirúrgico | Tamaño en cm (rango) | Complicaciones postoperatorias (%) | Recurrencia (%) | Mortalidad (%) |
|---|---|---|---|---|
| Drenaje interno | ||||
| Cistoyeyunoanastomosis (n=96) | 16 (7-27) | 20 (21) | 5 (5) | 1 (1) |
| Cistogastroanastomosis (n=11) | 20 (10-25) | 4 (36) | 1 (10) | 0 (0) |
| Cistoduodenoanastomosis (n=4) | 16 (12-23) | 1 (25) | 1 (25) | 0 (0) |
| Drenaje externo (n=20) | 19 (8-29) | 11 (55) | 0 (0) | 0 (0) |
| Resección (n=8) | 18.5 (7-24) | 3 (37.5) | 0 (0) | 12.5 |
| Total (139) | 18 (7 - 29) | 39 (28) | 7 (5) | 2 (1) |
En el análisis realizado, el factor relacionado con la presencia de complicaciones postoperatorias fue una mayor presencia de complicaciones cuando la etiología fue secundaria a pancreatitis crónica (p<0.04) y con el tipo de procedimiento quirúrgico realizado, con menores complicaciones postoperatorias para la cistoyeyunoanastomosis (21%) comparado contra el drenaje externo (55%, principalmente fístula pancreática) (p<0.05). No hubo diferencias en cuanto a la recurrencia y la mortalidad, con relación a etiología, tamaño, localización y tipo de procedimiento quirúrgico realizado.
DiscusiónSon varias las complicaciones que pueden aparecer después de un episodio de pancreatitis; entre ellas, el seudoquiste pancreático es una de las más frecuentes. La fisiopatología, en la mayoría de los pacientes, es resultado de la lesión o alteración de la anatomía normal del conducto pancreático1.
La etiología del seudoquiste pancreático está relacionada directamente con la causa de la pancreatitis; el consumo de alcohol es la causa del 65% de los casos, seguido por la litiasis vesicular en el 15%. Debido a la mejoría en las técnicas de imagen, la prevalencia actual es del 10-20% en pacientes posterior a pancreatitis aguda y del 20-40% en pacientes con pancreatitis crónica1,3. La incidencia en nuestro estudio fue del 53% y esta relacionada con pancreatitis crónica y del 47% con pancreatitis aguda. La prevalencia del seudoquiste pancreático es mayor en el sexo masculino, entre la cuarta y quinta décadas de la vida1,3,4y ambos resultados son compatibles con nuestro estudio.
El diagnóstico se realiza por hallazgos clínicos, bioquímicos y radiológicos1. La presentación clínica es variable, desde pacientes asintomáticos hasta cuadros de urgencia abdominal por complicaciones1,3. Los síntomas predominantes reportados en la literatura son dolor abdominal, llegando a estar presente en hasta el 90% de los pacientes, saciedad temprana, náuseas y vómito (50-70%), pérdida de peso (20-50%), ictericia (10%) y fiebre (10%)1. En la exploración física, solo el 25-50% de los pacientes presentan masa palpable abdominal3. Puede haber también sepsis secundaria a infección, choque hipovolémico debido a hemorragia7 y abdomen agudo posterior a rotura espontánea del seudoquiste7. Los hallazgos clínicos en nuestro estudio son similares a los reportados en la literatura revisada y son importantes para la evaluación de los pacientes.
Hasta el momento, no hay estudios de laboratorio específicos para realizar el diagnóstico de seudoquiste pancreático; sin embargo, una concentración persistentemente elevada de amilasa y lipasa puede observarse en hasta el 50% de los pacientes. Otros hallazgos incluyen: leucocitosis leve y alteraciones en la pruebas de funcionamiento hepático1,4. Hubo elevación en suero de las enzimas pancreáticas mencionadas en la mayoría de nuestros pacientes. La medición de estas es parte importante en el protocolo diagnóstico y, por tanto, recomendada en nuestro estudio. Los otros hallazgos bioquímicos en nuestro estudio fueron inespecíficos.
En cuanto a los estudios radiológicos, la TC es el estudio de elección para pacientes con sospecha de seudoquiste. Proporciona información importante sobre la relación de la lesión con estructuras adyacentes, las características del sistema biliar y pancreático, presencia de calcificaciones, tamaño de seudoquiste, extensión y localización, todos factores importantes para la planeación del tratamiento. La sensibilidad y especificidad reportada para la TC es del 90-100% y del 98-100%, respectivamente1,4. Otro estudio ampliamente utilizado es el ultrasonido que tiene una sensibilidad del 75-90% y una especificidad del 92-98%. La resonancia magnética y la colangiopancreatografía son una opción viable en el estudio y tratamiento1,2,4; sin embargo, en nuestra población fueron poco utilizadas. Debido a la sensibilidad y especificidad reportada en la literatura con respecto a la TC y a la disponibilidad de la misma en nuestro hospital, la tomografía fue el estudio radiológico de elección. En algunos casos se hizo uso de otras herramientas radiológicas, como complemento en el protocolo diagnóstico.
Las estrategias del manejo han cambiado y continúan evolucionando2. En las guías de manejo de pancreatitis escritas por el Colegio Americano de Gastroenterología del año 20138, se comenta que la presencia de seudoquiste pancreático asintomático puede manejarse de forma conservadora independientemente del tamaño, localización o extensión a estructuras vecinas; contrario a lo reportado previamente, donde se recomendaba el drenaje de la lesión si el tamaño era mayor a 6cm o persistía más allá de 6 semanas9. En estas guías se recomienda el manejo invasivo como tratamiento del seudoquiste pancreático solo si hay sintomatología ya sea por la lesión como tal o por extensión a estructuras vecinas que comprometa la fisiología normal gastrointestinal (seudoquiste infectado, hemorragia, obstrucción biliar o retraso en el vaciamiento gástrico)9–12.
Actualmente, el manejo incluye: drenaje percutáneo, endoscópico o quirúrgico, cada uno con sus diferentes ventajas y desventajas13. No se encontraron estudios prospectivos controlados que comparen directamente el uno del otro. Determinar qué método de drenaje terapéutico es superior a otro no es fácil, sin embargo, el manejo seleccionado dependerá de las características clínicas del paciente e, idealmente, de la anatomía del conducto pancreático. De acuerdo a Park y Heniford14, Nealon y Walser describieron una clasificación donde toman en cuenta la presencia de estenosis u obstrucción del conducto pancreático y la comunicación del seudoquiste con el mismo. Por tanto, la selección adecuada del paciente, la causa subyacente de pancreatitis, la localización del seudoquiste y la presencia o ausencia de obstrucción del conducto pancreático son factores importantes que determinarán los resultados del método de drenaje elegido.
El tratamiento de elección en nuestro estudio fue el quirúrgico; este es considerado aún el estándar de oro en el manejo, y se divide en drenaje interno, externo y en resección. En cuanto al drenaje interno, puede realizarse mediante la comunicación entre el seudoquiste y el estómago (cistogastroanastomosis), yeyuno (cistoyeyunoanastomosis) o duodeno (cistoduodenoanastomosis)8,14,15. La selección de cualquiera de estas técnicas dependerá de la localización del seudoquiste, las estructuras adyacentes y la preferencia del cirujano. Si se opta por la resección, esta dependerá de la localización del seudoquiste, pudiendo realizar pancreatectomía distal, o incluso, pancreatoduodenectomía8.
El drenaje quirúrgico seleccionado en nuestro estudio fue la cistoyeyunoanastomosis en casi 7 de cada 10 de nuestros pacientes. En la literatura se reporta una menor tasa de complicaciones al seleccionar este abordaje con respecto a otro tipo de drenaje interno16. A pesar de esto, nuestro estudio no mostró diferencia en cuanto a la tasa de complicaciones al compararse con los otros abordajes de drenaje interno. Sin embargo, sí encontramos estas diferencias cuando es comparado con el drenaje externo, donde encontramos una alta prevalencia de fístula pancreática, por lo que no es un procedimiento que sea realizado frecuentemente en nuestro hospital.
El drenaje quirúrgico tiene una mortalidad del 5-9%, con un promedio de complicaciones de alrededor del 11-24% y una recurrencia del 5-8%2,15. La recurrencia reportada en nuestro estudio fue del 6% con una mortalidad del 1%, las cuales concuerdan con lo reportado en la literatura.
ConclusiónLa tasa de complicaciones y recurrencia de nuestro estudio concuerdan con lo reportado en la literatura. El manejo quirúrgico abierto o laparoscópico, con realización de drenaje interno (principalmente hacia el yeyuno) es una opción viable y de gran importancia en pacientes con diagnóstico de seudoquiste pancreático con tasa de resolución alta y baja prevalencia de complicaciones postoperatorias.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.