Varón de 78 años con pérdida de visión en el ojo derecho (OD) de 2 semanas de evolución. En los antecedentes destaca cirugía de catarata en el OD 2 años antes. La gonioscopia demostró un fragmento nuclear pequeño (FNp) en la cámara anterior (CA) y la OCT un edema macular (EM). Con YAG se fragmentó el FN.
DiscusiónLos FN en la CA pueden producir EM y visión reducida. Con pérdida de visión y con historia de facoemulsificación se recomienda una gonioscopia. El EM y la pérdida de visión se pueden revertir fragmentando el FN con láser YAG.
A 78-year-old man presented with a 2-week history of decreased vision in the right eye (RE). Ocular history included uncomplicated cataract surgery in the RE 2 years earlier. Gonioscopy revealed a retained small nuclear fragment (sNF) in the anterior chamber (AC) and OCT showed macular edema (ME). The NF was fragmented with a YAG laser.
DiscussionAC retained NF resulted in ME and reduced visual acuity. We recommend gonioscopy in cases of reduced visual acuity and history of phacoemulsification. ME and reduced vision may be reversed by removing the NF with YAG laser.
Los fragmentos nucleares (FN) retenidos en la cámara anterior (CA) después de una cirugía de catarata pueden producir inflamación crónica persistente, que se manifiesta precozmente, o puede ocurrir mucho más tarde (años después), por lo que ni el paciente ni el oftalmólogo lo relacionan con la cirugía previa1–4. Los FN pueden quedarse ocultos en la paracentesis, en las criptas o detrás del iris1–4. Se presenta un paciente con un fragmento nuclear pequeño (FNp) retenido en la CA con edema macular (EM) agudo 2 años después de la cirugía de catarata.
Caso clínicoVarón de 78 años que acudió a consulta por pérdida indolora de visión en OD de 2 semanas de evolución. Como antecedentes destacaba una siringomielia y un ictus isquémico reciente y una facoemulsificación sin complicaciones con implante de lente intraocular (LIO) en la cámara posterior (CP) en el OD 2 años antes.
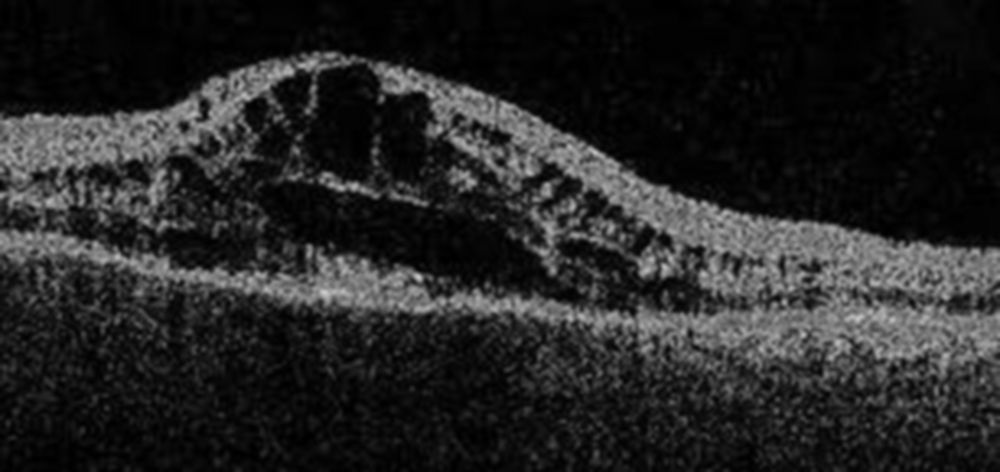
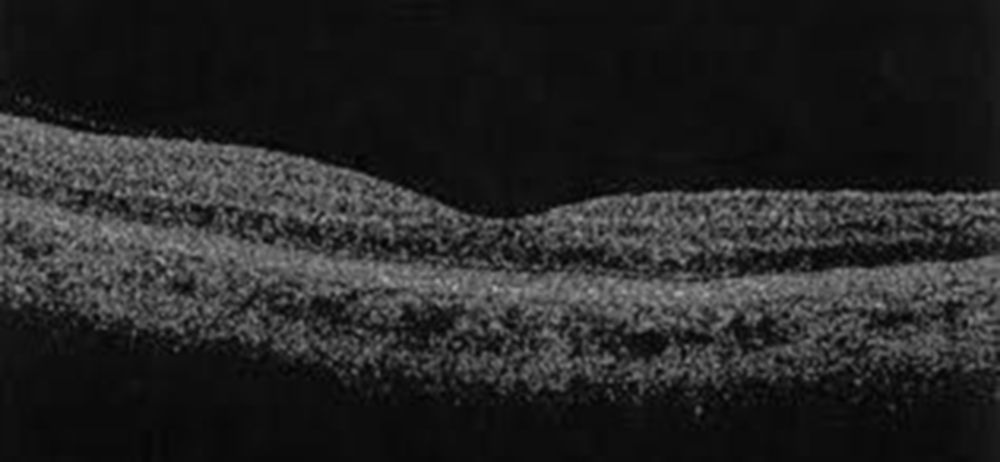
La agudeza visual (AV) máxima en el OD era de 0,05 (veía 0,8 en la última revisión un año antes). La presión intraocular fue de 20mmHg. En el estudio biomicroscópico anterior solo destacaba una iritis leve (fig. 1). En la exploración con midriasis la LIO estaba en el saco con ambos hápticos in situ y la CP, íntegra. En el fondo de ojo se apreció un EM de aspecto quístico que se confirmó con la OCT (3D OCT-2000 de Topcon) (fig. 2). La gonioscopia reveló un FNp retenido en el ángulo inferior (fig. 3). Se trató con acetato de prednisolona 1% 4 veces al día y ranibizumab. Un mes más tarde, la AV era de movimientos de manos; no había edema de córnea pero el EM era más intenso. Las malas condiciones físicas del paciente contraindicaban la extracción quirúrgica, por lo que con láser YAG se fragmentó el FN en minúsculas partículas. Dos meses después la AV en el OD era 0,7 y el EM había desaparecido (fig. 4).
Tomografía de coherencia óptica del ojo derecho 2 meses después del láser YAG. Mismo barrido lineal que en la figura 2. Resolución del edema macular.
Aunque la presencia de FNp en el vítreo puede no ser infrecuente por el gran número de facoemulsificaciones realizadas, la retención de FN en la CA con manifestaciones clínicas años después de la cirugía se describe raramente1–4. Los FN retenidos son responsables de inflamación intraocular crónica de bajo grado, precoz o tardía. Kang et al.1 publicaron un paciente con edema corneal severo y uveítis moderada 15 años después de la cirugía de catarata por un FN retenido en la CA. Pandit et al.2 describen un edema corneal agudo por un FN retenido en la CA 8,5 años después de una cirugía sin complicaciones. Bohigian et al.3 publicaron un paciente con edema corneal y EM al mes de la cirugía que solo se resolvieron con la extracción quirúrgica del fragmento. Hui et al.4 estudiaron 16 pacientes con FN retenidos en la CA en los que el 31,3% (cuatro pacientes) no tenían edema corneal, solo una leve inflamación del segmento anterior, pero el 43,7% manifestaron pérdida de visión (ente 0,6 y movimiento de manos). El 62,5% (10 pacientes) tenían fragmentos visibles con la lámpara de hendidura, en el 37,5% restante (cinco pacientes) el método diagnóstico fue la gonioscopia. En todos los casos se extrajo el fragmento quirúrgicamente. El paciente que se describe en este trabajo permaneció asintomático durante 2 años, no era miope ni tuvo una pupila miótica durante la cirugía. No refirió episodios de dolor ni enrojecimiento aunque tenía una inflamación crónica de bajo grado en la CA. Acudió a consulta con pérdida de visión severa, indolora y brusca por un EM, sin causa ocular ni sistémica que lo justificara. La exploración con lámpara de hendidura no fue diagnóstica. La gonioscopia fue una prueba esencial para identificar el FNp. Lo más probable es que se alojara, durante la cirugía, detrás del iris y pasara bruscamente a la CA 2 años después de la facoemulsificación. Otra explicación es que el fragmento quedara secuestrado en la CP o en la LIO, protegido del humor acuoso, y que por efecto de la contracción capsular pasara a CA, produciendo una reacción inflamatoria crónica mínima1. Ocasionalmente, FN se encajan en la paracentesis o en la incisión, pasando inadvertidos1–4. La extracción del FN es el tratamiento de elección en todos los casos1–4, pero la enfermedad sistémica de nuestro paciente contraindicaba la cirugía. Con el láser YAG5 se pudo reducir el FN a trozos diminutos que fueron eliminados a través de la malla trabecular o que no fueron lo suficientemente antigénicos para desencadenar una reacción inflamatoria. Lo que es difícil de explicar es por qué el paciente no presentó en ningún momento edema corneal y sí EM. Este caso refleja el alto índice de sospecha, por parte del oftalmólogo, de un FN retenido en CA en los pacientes que presenten un EM tardío sin causa sistémica y con antecedentes de facoemulsificación, y la necesidad de una meticulosa gonioscopia.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.