A estratégia fármaco‐invasiva (EFI) é viável em pacientes com infarto agudo do miocárdio com supradesnivelamento do segmento ST (IAMCST), quando a intervenção coronária percutânea (ICP) primária em tempo hábil não é possível. Neste estudo, comparamos mulheres submetidas à EFI com sucesso para reperfusão àquelas que necessitaram de ICP de resgate, para identificar possíveis preditores de insucesso do trombolítico.
MétodosDe janeiro de 2010 a novembro de 2014, 327 mulheres com IAMCST e EFI foram encaminhadas ao hospital terciário, sendo 206 após trombólise com sucesso (63%) e 121 que necessitaram de ICP de resgate. Os grupos foram comparados quanto a variáveis demográficas, desfechos clínicos e angiográficos, e escores de risco clínico (TIMI, GRACE, ZWOLLE e CADILLAC) e de sangramento (CRUSADE). Um modelo de regressão logística multivariada foi utilizado para identificar preditores de insucesso do trombolítico.
ResultadosNão houve diferença significativa entre as características demográficas ou os antecedentes clínicos dos grupos. O grupo ICP de resgate apresentou valores significantemente maiores dos escores avaliados. Complicações clínicas hospitalares e mortalidade (2,5% vs. 22,0%; p < 0,0001) foram mais frequentes no grupo ICP de resgate. As variáveis independentes associadas à ICP de resgate foram tempo dor‐agulha > 3 horas (OR 3,07;IC95% 1,64‐5,75; p < 0,0001), escore ZWOLLE (OR 1,25; IC95% 1,14‐1,37; p =0,0001) e clearance de creatinina (OR 1,009; IC95% 1,0‐1,02; p = 0,04).
ConclusõesMulheres com IAMCST submetidas à EFI e que necessitaram de ICP de resgate tiveram mortalidade significativamente maior quando comparadas àquelas que obtiveram sucesso inicial da EFI com ICP eletiva. Tempo dor‐agulha > 3 horas, escore de ZWOLLE e clearance de creatinina foram preditores independentes da necessidade de ICP de resgate.
Pharmacoinvasive therapy (PIT) is feasible in patients with acute myocardial infarction with ST‐segment elevation (STEMI) when timely primary percutaneous coronary intervention (PCI) is unavailable. In this study, we compared women who underwent successful reperfusion PIT with those who required rescue PCI, to identify potential predictors of thrombolytic failure.
MethodsFrom January 2010 to November 2014, 327 consecutive women with STEMI were referred to a tertiary hospital, 206 after successful thrombolysis (63%) and 121 who required rescue PCI. The groups were compared regarding demographic, clinical and angiographic outcomes, and clinical (TIMI, GRACE, and ZWOLLE CADILLAC) and bleeding (CRUSADE) risk scores. A multivariate logistic regression model was used to identify predictors of thrombolytic failure.
ResultsThere was no significant difference between the demographic characteristics or the medical history of the groups. Rescue PCI group had significantly higher values of the evaluated scores. Clinical hospital complications and mortality (2.5% vs. 22.0%; p < 0.0001) were more frequent in rescue PCI group. The independent variables associated with rescue PCI were pain‐to‐needle time > 3h (OR: 3.07, 95%CI: 1.64 to 5.75; p < 0.0001), ZWOLLE score (OR: 1.25; 95%CI: 1.14 to 1.37; p = 0.0001) and creatinine clearance (OR: 1.009, 95%CI: 1.0 to 1.02; p = 0.04).
ConclusionsWomen with STEMI who underwent PIT and who required rescue PCI had significantly higher mortality compared to those who achieved initial success of PIT with elective PCI. Pain‐to‐needle time > 3 h, ZWOLLE score and creatinine clearance were independent predictors of the need for rescue PCI.
A despeito de a intervenção coronária percutânea (ICP) primária ser o padrão‐ouro para tratamento de pacientes com infarto agudo do miocárdio com supradesnivelamento do segmento ST (IAMCST), sua baixa disponibilidade ainda impede seu uso a contento, conforme recomendam as diretrizes mais contemporâneas.1,2 Desse modo, a estratégia fármaco‐invasiva (EFI) tem se mostrado uma opção factível e de grande valor, em termos de saúde pública, com resultados de eficácia semelhantes aos da ICP primária em diversos estudos e registros nacionais e internacionais.3–5 Em síntese, a EFI consiste na aplicação rápida de um trombolítico fibrino‐específico no atendimento primário, seguida da transferência para cateterismo cardíaco em 3 a 24 horas e da realização de ICP da artéria culpada, se aplicável. Entretanto, sua limitação é a ocorrência de falência do trombolítico em um terço dos casos. No estudo randomizado STREAM (The Strategic Reperfusion Early After Myocardial Infarction),4 que comparou a EFI com ICP primária em quase 1.900 pacientes, a ICP de resgate ocorreu em 36% dos casos.
O IAMCST é a principal causa de morte de mulheres no Ocidente e já é uma das principais causas de morte de mulheres no Brasil.6,7 Recentemente, analisamos os dados de mortalidade e os eventos cardíacos maiores de mulheres com IAMCST submetidas à EFI, observando taxas de mortalidade duas vezes mais elevadas que a dos homens.8 No entanto, em análise multivariada, sexo não foi um fator de risco per se mas sim a presença de mais fatores de risco nas mulheres.
Nesta análise, comparamos mulheres com IAMCST submetidas à EFI que obtiveram sucesso na reperfusão química com mulheres que necessitaram de ICP de resgate, identificando possíveis preditores de insucesso do trombolítico.
MétodosDe janeiro de 2010 a novembro de 2014, 1.261 pacientes foram incluídos prospectivamente no São Paulo ST Segment Elevation Myocardial Infarction (STEMI) Registry, conforme especificado em protocolo previamente publicado3 e também em clinicaltrials.org (NC**T 020**90712). Neste registro, tratamos pacientes com IAMCST com até 12 horas de evolução, por ICP primária preferencialmente, mas realizando EFI caso a ICP não estivesse disponível. Desse total, 327 mulheres (26% da coorte) foram tratadas com EFI e cateterismo eletivo precoce (EFI, n = 206) ou por ICP de resgate pós‐trombólise sem sucesso (ICP resgate, n = 121). A terapia fármaco‐invasiva com sucesso foi definida como cateterismo cardíaco sistemático e ICP eletiva, se necessária, realizada entre 3 e 24 horas após o uso do trombolítico. Os critérios para definir falência de reperfusão foram persistência da dor precordial nos níveis pré‐trombólise e persistência da elevação do segmento ST maior que 50% da elevação original ou recidiva precoce ou piora dos sintomas, com ou sem instabilidade hemodinâmica. Esses dois grupos foram comparados em relação a variáveis demográficas, desfechos clínicos (mortalidade no cate e intra‐hospitalar), tempos dor‐agulha e porta‐agulha, escores de risco (TIMI, GRACE, ZWOLLE, CADILLAC),9,10 risco de sangramento (CRUSADE)11 e complicações, como insuficiência cardíaca congestiva (ICC), choque cardiogênico, bloqueio atrioventricular total (BAVT), sangramentos maior e menor e acidente vascular cerebral. A fração de ejeção do ventrículo esquerdo foi obtida na avaliação ecocardiográfica realizada nas primeiras 48 horas.
DefiniçõesO fluxo Thrombolysis in Myocardial Infarction (TIMI) e o blush miocárdico foram avaliados conforme previamente relatados.12,13 O clearance de creatinina foi estimado pela fórmula de CockcroftGault.14 Insuficiência renal foi definida pela presença de clearance de creatinina estimada como < 60mL/min. A gravidade do sangramento foi estabelecida pelos critérios Bleeding Academic Research Consortium (BARC).15 Foram considerados com sangramentos maiores pacientes com BARC ≥ 3 e com sangramentos menores aqueles com BARC < 3. Óbito no cateterismo foi definido como aquele que ocorreu no laboratório de hemodinâmica, durante a realização do procedimento índice.
Análise estatísticaOs dados coletados foram armazenados prospectivamente em planilha Excel® (Microsoft Corporation, Redmond, Estados Unidos) e submetidos à análise estatística, por meio do software Statistical Package for the Social Science (SPSS), versão 22.0. As variáveis contínuas foram expressas como média e desvio padrão, e as variáveis categóricas em números absolutos e porcentuais. As variáveis categóricas foram comparadas pelo teste qui quadrado de Pearson, e as variáveis numéricas com distribuição normal foram comparadas pelo teste t de Student ou Mann‐Whitney, quando aplicável. Além disso, regressão logística em stepwise foi realizada para avaliar variáveis preditoras independentes de ICP de resgate. Variáveis estatisticamente significantes na análise univariada entraram na regressão, além daquelas consideradas importantes como preditores de ICP de resgate, como tempo dor‐agulha e porta‐agulha. Foram corrigidas as interações entre os vários escores de risco, idade e insuficiência renal. Valores de p < 0,05 foram considerados estatisticamente significantes.
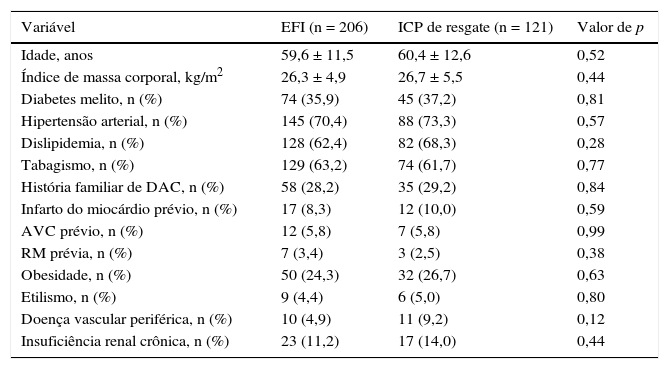
ResultadosA taxa de necessidade de ICP de resgate nesta análise foi de 37,0%. A idade do grupo total variou de 24 a 86 anos, e a média foi de 59,9 ± 11,9 anos. Não houve diferença significante em nenhuma variável demográfica ou nos antecedentes clínicos entre os dois grupos (tabela 1).
Dados demográficos e clínicos
| Variável | EFI (n = 206) | ICP de resgate (n = 121) | Valor de p |
|---|---|---|---|
| Idade, anos | 59,6 ± 11,5 | 60,4 ± 12,6 | 0,52 |
| Índice de massa corporal, kg/m2 | 26,3 ± 4,9 | 26,7 ± 5,5 | 0,44 |
| Diabetes melito, n (%) | 74 (35,9) | 45 (37,2) | 0,81 |
| Hipertensão arterial, n (%) | 145 (70,4) | 88 (73,3) | 0,57 |
| Dislipidemia, n (%) | 128 (62,4) | 82 (68,3) | 0,28 |
| Tabagismo, n (%) | 129 (63,2) | 74 (61,7) | 0,77 |
| História familiar de DAC, n (%) | 58 (28,2) | 35 (29,2) | 0,84 |
| Infarto do miocárdio prévio, n (%) | 17 (8,3) | 12 (10,0) | 0,59 |
| AVC prévio, n (%) | 12 (5,8) | 7 (5,8) | 0,99 |
| RM prévia, n (%) | 7 (3,4) | 3 (2,5) | 0,38 |
| Obesidade, n (%) | 50 (24,3) | 32 (26,7) | 0,63 |
| Etilismo, n (%) | 9 (4,4) | 6 (5,0) | 0,80 |
| Doença vascular periférica, n (%) | 10 (4,9) | 11 (9,2) | 0,12 |
| Insuficiência renal crônica, n (%) | 23 (11,2) | 17 (14,0) | 0,44 |
EFI: estratégia fármaco‐invasiva; ICP: intervenção coronária percutânea; DAC: doença arterial coronariana; AVC: acidente vascular cerebral; RM: revascularização miocárdica.
Na admissão, foram semelhantes a pressão arterial média e a frequência cardíaca (76,5 ± 15 batimentos por minuto vs. 78 ± 21 batimentos por minuto; p = 0,36), entretanto, as pacientes do grupo ICP de resgate apresentaram pressão sistólica mais baixa (132,8 ± 24,6mmHg vs. 126 ± 31mmHg; p = 0,03). As médias dos tempos porta‐agulha (1,9 ± 2,0 horas vs. 2,0 ± 3,0 horas; p = 0,82) e dor‐agulha (8,3 ± 13,6 horas vs. 7,9 ± 16,7 horas; p = 0,85) também foram iguais nos dois grupos. O tempo médio entre o início da trombólise e a realização da coronariografia foi de 18,6 ± 17,0 horas no grupo EFI vs. 7,3 ± 6,5 horas no grupo ICP de resgate (p < 0,001).
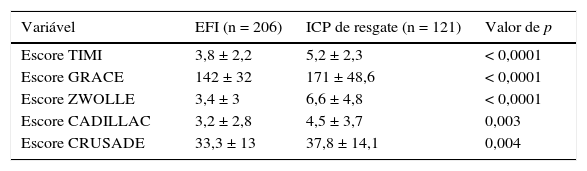
Com relação aos escores de risco de morte (TIMI, GRACE, ZWOLLE e CADILLAC) ou sangramento (CRUSADE), observamos valores significantemente mais elevados no grupo ICP de resgate (tabela 2).
Comparação dos valores médios dos escores de risco entre os grupos
| Variável | EFI (n = 206) | ICP de resgate (n = 121) | Valor de p |
|---|---|---|---|
| Escore TIMI | 3,8 ± 2,2 | 5,2 ± 2,3 | < 0,0001 |
| Escore GRACE | 142 ± 32 | 171 ± 48,6 | < 0,0001 |
| Escore ZWOLLE | 3,4 ± 3 | 6,6 ± 4,8 | < 0,0001 |
| Escore CADILLAC | 3,2 ± 2,8 | 4,5 ± 3,7 | 0,003 |
| Escore CRUSADE | 33,3 ± 13 | 37,8 ± 14,1 | 0,004 |
EFI: estratégia fármaco‐invasiva; ICP: intervenção coronária percutânea.
A média da fração de ejeção do ventrículo esquerdo foi 53,0 ± 11,5% no grupo EFI vs. 47,4 ± 10,7% na ICP de resgate (p < 0,0001). Quanto à distribuição das artérias culpadas pelo infarto, não observamos diferença significante na incidência de lesões ocorrendo no território das artérias descendente anterior (31% vs. 42,5%), circunflexa (11% vs. 6,5%) ou coronária direita (52% vs. 39%) entre grupos EFI e ICP de resgate, respectivamente (p = 0,35).
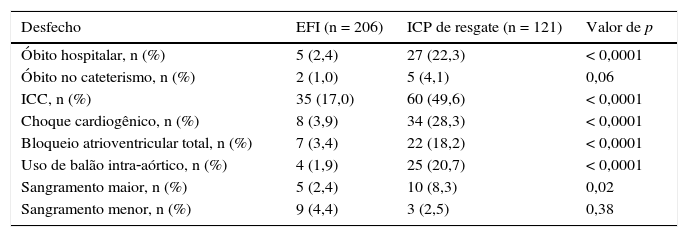
Na evolução hospitalar, as complicações graves foram significativamente mais frequentes nos pacientes do grupo ICP de resgate (tabela 3). Apenas uma paciente em cada grupo apresentou acidente vascular cerebral hemorrágico.
Evolução clínica hospitalar
| Desfecho | EFI (n = 206) | ICP de resgate (n = 121) | Valor de p |
|---|---|---|---|
| Óbito hospitalar, n (%) | 5 (2,4) | 27 (22,3) | < 0,0001 |
| Óbito no cateterismo, n (%) | 2 (1,0) | 5 (4,1) | 0,06 |
| ICC, n (%) | 35 (17,0) | 60 (49,6) | < 0,0001 |
| Choque cardiogênico, n (%) | 8 (3,9) | 34 (28,3) | < 0,0001 |
| Bloqueio atrioventricular total, n (%) | 7 (3,4) | 22 (18,2) | < 0,0001 |
| Uso de balão intra‐aórtico, n (%) | 4 (1,9) | 25 (20,7) | < 0,0001 |
| Sangramento maior, n (%) | 5 (2,4) | 10 (8,3) | 0,02 |
| Sangramento menor, n (%) | 9 (4,4) | 3 (2,5) | 0,38 |
EFI: estratégia fármaco‐invasiva; ICP: intervenção coronária percutânea; ICC: insuficiência cardíaca congestiva.
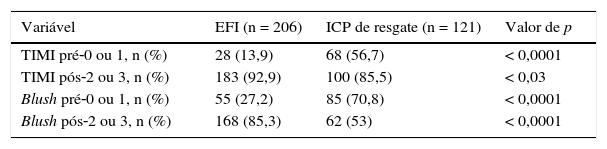
Na tabela 4, observamos as variáveis angiográficas de fluxo inicial e final, observando‐se uma significante redução de sucesso do procedimento no grupo ICP de resgate (redução na frequência de TIMI 2 ou 3 ao final do procedimento e do fluxo miocárdico blush 2 ou 3).
Comparação dos fluxos TIMI e blush miocárdico pré e pós‐intervenção coronária percutânea (ICP)
| Variável | EFI (n = 206) | ICP de resgate (n = 121) | Valor de p |
|---|---|---|---|
| TIMI pré‐0 ou 1, n (%) | 28 (13,9) | 68 (56,7) | < 0,0001 |
| TIMI pós‐2 ou 3, n (%) | 183 (92,9) | 100 (85,5) | < 0,03 |
| Blush pré‐0 ou 1, n (%) | 55 (27,2) | 85 (70,8) | < 0,0001 |
| Blush pós‐2 ou 3, n (%) | 168 (85,3) | 62 (53) | < 0,0001 |
EFI: estratégia fármaco‐invasiva.
A mortalidade hospitalar (por todas as causas) ocorreu em 2,5% do grupo EFI e em 22% do grupo ICP de resgate (p < 0,0001), com tendência a maior mortalidade relacionada ao cateterismo.
As variáveis independentes associadas à necessidade de ICP de resgate foram o tempo dor‐agulha > 3 horas, com razão de chance de 3,07 (IC95% 1,645‐5,751; p < 0,0001); o escore ZWOLLE, com razão de chance de 1,25 (IC95% 1,139‐1,370; p = 0,0001); e o clearance de creatinina, com razão de chance de 1,009 (IC95% 1,0‐1,019; p = 0,04).
DiscussãoEste estudo, que contou com 327 mulheres submetidas à EFI, demonstrou que a população que necessita de ICP de resgate apresenta um número maior de eventos adversos e significantemente maior de óbitos do que a população que realiza EFI com sucesso clínico. Embora esses dados sejam conhecidos no tratamento geral pós‐trombólise, este é um dos primeiros relatos na população submetida à EFI, confirmando que os resultados podem ser superponíveis aos da população tratada sem EFI.
A baixa representação de mulheres nos diversos estudos em doença arterial coronária dificulta a aplicação das conclusões derivadas desses estudos no tratamento dessa importante fração da população. Dessa forma, a análise de grandes registros, como o nosso, no qual foram incluídos todos os pacientes recebendo tratamento por indicação clínica (all‐comers), pode ajudar na melhor aplicação de recursos e tratamentos e na compreensão de possíveis mecanismos de falência de tratamento.
Embora extensamente conhecida como uma população de alto risco de morte durante o IAMCST, quando ajustada para idade e comorbidades, a importância do sexo feminino como fator de risco para mortalidade ainda é discutível.16 A redução de risco proporcionada pela trombólise em mulheres com IAMCST é também menor do que em homens,17,18 o que pode ser devido a idade mais elevada na apresentação, retardo de procura e de chegada na emergência e diagnóstico mais difícil em comparação com homens.19
Nossa taxa de necessidade de ICP de resgate foi de 37%. No estudo STREAM, o mais importante estudo de comparação entre EFI e ICP primária, 1.892 pacientes foram randomizados com até 3 horas de evolução do infarto. Para um desfecho combinado de morte/choque/ICC ou reinfarto aos 30 dias, os grupos tiveram resultados semelhantes. Nesse estudo, embora com tempos de atendimento muito inferiores aos nossos, foi observada uma taxa de necessidade de ICP de resgate de 36,3%. No registro do NCDR®, 41,5% dos pacientes recebendo fibrinólise necessitaram de ICP de resgate.20 Com tempos de transferência entre o hospital primário e o centro terciário ainda elevados e peculiares à nossa realidade, em nossa taxa de ICP de resgate confundem‐se possíveis casos de reoclusão precoce. No entanto, mais preocupante é a possibilidade de que essa semelhança da necessidade de ICP de resgate entre nossa população e a da literatura represente uma subestimativa de diagnóstico que deve ser explorada.
De forma geral, como anteriormente demonstrado, nossa frequência de complicações hemorrágicas/vasculares é baixa e comparável à da literatura21 (4,6%), especialmente considerando a realização de exames apenas por via femoral. Semelhante a outras experiências, nossa população apresentou um risco de sangramento pelo escore CRUSADE na faixa de risco moderado, e a frequência de sangramento foi corretamente predita.22 Todavia, esse escore não foi adequadamente testado para esse cenário (EFI e ICP de resgate). A maior frequência de sangramentos maiores no grupo ICP de resgate (2,4% vs. 8,3%) pode ser secundária a múltiplos mecanismos, como a realização de cateterismo em tempo mais precoce, procedimentos mais longos e complexos, ou uso mais frequente de medicações antitrombóticas (dado não relatado aqui). A semelhante frequência de sangramentos maiores na comparação entre ICP primária e EFI já foi estabelecida,4 porém a elevação do risco, associada à necessidade de ICP de resgate, foi relatada em outro grande registro, chegando a 13%.20
Em prévia publicação de nossa experiência, com população de 469 pacientes, incluindo 140 mulheres, indivíduos do sexo feminino apresentaram mortalidade superior a de homens (9,3 vs. 4,9%; p = 0,07), mas, em análise multivariada, o sexo não foi um preditor de morte ou de eventos adversos maiores, sendo a diferença na incidência de morte em razão de comorbidades mais frequente nas mulheres.8 Neste estudo, observamos que o grupo submetido à trombólise sem sucesso e levado à ICP de resgate apresentou um perfil demográfico e clínico semelhante ao das mulheres com reperfusão clinicamente bem‐sucedida. Ambos os grupos foram caracterizados pela alta frequência de reconhecidos marcadores de risco, como diabetes melito, insuficiência renal e doença coronária prévia (infarto ou revascularização). Nossa população também teve um perfil de risco maior que o da literatura.4,23 Na nossa experiência global, incluindo ambos os sexos, a mortalidade total da EFI está na casa dos 6%,8,24 sendo de 9,7% no grupo de mulheres aqui incluído. Mortalidades abaixo de 5% foram observadas nos estudos STREAM e no CAPTIM (Comparison of primary angioplasty and pre‐hospital fibrinolysis in acute myocardial infarction), que randomizaram pacientes com até 3 e 6 horas de evolução, respectivamente.4,23 Notavelmente, no grupo EFI, formado apenas por mulheres com trombólise com sucesso e ICP precoce, observamos taxa de mortalidade de 2,5%, o que reforça a validade do método para ampla parcela desse subgrupo. Associada ao achado de tempo de isquemia maior que 3 horas como preditor independente de insucesso de reperfusão (OR 3,07; IC95% 1,645‐5,751; p < 0,0001), demonstra também a necessidade de políticas voltadas para a aplicação precoce do trombolítico, preferencialmente nas unidades de pronto atendimento, atendimento médico ambulatorial ou prontos‐socorros pré‐internação hospitalar ou nas ambulâncias, pois, ao se aumentar a reperfusão química bem‐sucedida, ampliando o salvamento de músculo viável, certamente haverá redução de mortalidade.
Além do tempo de isquemia e da presença de disfunção renal, este último um conhecido preditor de mortalidade e de complicações na doença cardiovascular, o escore de ZWOLLE foi preditor de ICP de resgate. O achado de escores de risco mais elevados em mulheres comparadas a homens é bastante conhecido.8,25 O escore de ZWOLLE, um escore validado para identificação de pacientes de baixo risco após ICP primária e que seriam elegíveis para alta precoce,9 foi aqui um preditor de trombólise sem sucesso no grupo de indivíduos do sexo feminino. Como um dos componentes do escore incluiuo tempo de isquemia, talvez este tenha sido o principal componente do escore a influenciar em sua importância nessa população. Considera‐se que pacientes com escore ≤ 3 seriam passíveis de alta precoce após ICP primária; e mesmo considerando uma população de alto risco, como a aqui apresentada, o escore do grupo EFI esteve bem próximo deste valor, sugerindo que tal índice mereça validação também no grupo de pacientes pós‐trombólise.
Diferentemente da experiência internacional dos estudos randomizados,1,2 neste registro ainda observamos que os tempos dor‐agulha e porta‐agulha foram elevados e representaram importante limitação para melhora adicional de nossos resultados. No entanto, foram também a expressão da realidade do atendimento público inicial em uma grande cidade urbana do Brasil.
Indicadores de reperfusão após terapia trombolítica não são mais reduzidos em mulheres do que em pacientes do sexo masculino. Em uma grande revisão angiográfica dos pacientes incluídos em quatro estudos do grupo TIMI, incluindo 2.596 pacientes, o grau de perfusão miocárdica (blush) e o TIMI frame count corrigido foram semelhantes entre os dois sexos25 após trombólise e após a ICP. Os autores concluíram que diferenças de reperfusão não contavam para a diferença de mortalidade. Em nosso estudo, 71% das pacientes com ICP de resgate apresentaram blush inicial zero ou 1 (compatível com o diagnóstico de trombólise sem sucesso), e em 47% delas este fluxo anormal foi mantido após a ICP, embora a taxa de TIMI 2 ou 3 e a ausência de lesão residual (sucesso da ICP) estivessem presentes em 85,5%. Em pacientes recebendo tratamento tardiamente, como os nossos, a taxa de reperfusão inadequada foi, portanto, maior e mais evidente.
LimitaçõesComo em qualquer análise retrospectiva, os dados estiveram sujeitos a diversos confundidores, o que pode alterar os resultados. Não foram analisadas as diferenças nos padrões de uso de medicações, o que certamente poderia afetar os resultados da reperfusão. Nesta publicação, não foram aprofundados os dados relativos à análise angiográfica, à localização e à complexidade da lesão culpada.
ConclusõesNeste estudo, identificamos que pacientes do sexo feminino submetidas à intervenção coronária percutânea de resgate cursaram com alta frequência de insuficiência cardíaca e choque cardiogênico, e que as taxas de sangramento foram mais elevadas do que aquelas observadas na população total. O grau de perfusão miocárdica (blush) esteve significantemente reduzido nas pacientes após intervenção coronária percutânea de resgate. Como previamente demonstrado por nosso grupo, a ocorrência de reperfusão inadequada é um importante preditor de morte e, aqui, pode ter sido determinante de taxas de mortalidade para o grupo intervenção coronária percutânea de resgate, que foi quase dez vezes maior que a mortalidade observada no grupo estratégia fármaco‐invasivo com sucesso. Especulamos que essa inadequada reperfusão pode estar relacionada a prolongados tempos dor‐agulha e lise‐cateterismo.
Fonte de financiamentoNão há.
Conflitos de interesseOs autores declaram não haver conflitos de interesse.
A revisão por pares é da responsabilidade Sociedade Brasileira de Hemodinâmica e Cardiologia Intervencionista.