El conocimiento de la enfermedad pulmonar obstructiva crónica ha evolucionado de manera importante en los últimos años y hoy en día tenemos un concepto más global de la enfermedad. Así mismo, el desarrollo farmacológico actual permite disponer de un amplio abanico de opciones terapéuticas.
La vía inhalada es de elección al permitir administrar fármacos que actúan directamente sobre el árbol bronquial. En los últimos meses se han desarrollado nuevas moléculas y dispositivos que aumentan nuestras opciones a la hora de tratar, pero también nuestras dudas al elegir unos u otros; por ello, consideramos relevante realizar una actualización de las medicaciones inhaladas más utilizadas en la enfermedad pulmonar obstructiva crónica.
En este artículo pretendemos revisar los distintos tipos de inhaladores de los que disponemos actualmente y evaluar las ventajas e inconvenientes de cada uno de ellos, así como saber cuándo y cómo debemos elegirlos.
Knowledge of chronic obstructive pulmonary disease has increased significantly in recent years, and today we have a more comprehensive concept of the disease. Additionally, drug development allows having a wide range of therapeutic options.
The inhaled route is the choice, as it allows drugs to act directly on the bronchial tree. In the past few months, new molecules and devices have been developed that increases our options when treating, but also our doubts when choosing one or the other, so an update of inhaled medications for chronic obstructive pulmonary disease is necessary.
The different types of inhalers currently available are reviewed in this article, as well as the advantages and disadvantages of each of them, in order to determine how to choose the right device.
La enfermedad pulmonar obstructiva crónica (EPOC) es una dolencia prevenible y tratable caracterizada por una limitación del flujo aéreo parcialmente reversible, progresiva y asociada a una reacción inflamatoria exagerada de las vías aéreas y del parénquima pulmonar frente a partículas nocivas y, fundamentalmente, al humo del tabaco. El tratamiento farmacológico se emplea para reducir los síntomas y disminuir la frecuencia y gravedad de las exacerbaciones y, de esta manera, mejorar la calidad de vida del paciente.
El conocimiento de la enfermedad ha evolucionado de manera importante en los últimos años y hoy en día se tiene un concepto más global de ella. La guía española de la EPOC (GesEPOC) nos plantea aproximarnos al paciente basándonos en fenotipos, de manera que podamos abordarlo y tratarlo de una manera más personalizada1.
En los últimos meses se han desarrollado nuevos dispositivos y nuevas medicaciones que incrementan nuestras opciones a la hora de tratar, pero también aumentan nuestras dudas en el momento de elegir unos u otros. Por ello consideramos relevante realizar una revisión de los tratamientos inhalados más utilizados en la EPOC.
La vía inhalada es la de elección, al permitir administrar fármacos que actúan directamente sobre el árbol bronquial. Sus principales ventajas son:
- -
Permite la acción directa del medicamento sobre el órgano diana.
- -
Consigue un mayor efecto terapéutico con dosis menores.
- -
Disminuye a su mínima expresión la aparición de posibles efectos adversos.
Igualmente, es importante saber que la vía inhalatoria debe usarse correctamente y necesita un adiestramiento; en caso contrario la eficacia puede reducirse sustancialmente o incluso llegar a ser nula. Existen evidencias de un beneficio subóptimo debido fundamentalmente a la incorrecta utilización de los inhaladores2,3.
Elección del sistema de inhalaciónElegir el dispositivo más adecuado para cada paciente y adiestrarlo en su utilización son factores clave para el éxito y la adherencia de la terapia inhalada. El médico debe conocerlos y estar entrenado en su uso de forma que sea capaz de elegir el más adecuado en cada situación2. En la elección del sistema se considerará la edad del paciente, la experiencia previa, la situación familiar y económica y factores que influyen en el depósito pulmonar (por ejemplo, tamaño y densidad de la partícula, carga eléctrica, volumen inspirado, grado de insuflación pulmonar, flujo inspiratorio)4. Debemos permitir al paciente participar en la elección de su inhalador, enseñándole los que creemos puedan ser más adecuados para él, explicando las ventajas e inconvenientes de cada uno de ellos y eligiendo conjuntamente el mejor dispositivo (tabla 1). Este consenso, que puede llevar solo unos minutos, condiciona, en muchos casos, la mejor adherencia al tratamiento y facilita el cumplimiento adecuado5.
Cómo educar al paciente en el uso de los inhaladores
| Establecer un buen clima de comunicación en la consulta |
| Crear una relación de confianza desde el principio |
| Investigar las expectativas, los objetivos y las preocupaciones del paciente |
| Pactar los objetivos del tratamiento |
| Motivar, reforzar positivamente y resolver las dificultades que vayan surgiendo |
| Dotar de conocimientos y habilidades al paciente |
| Conocimiento básico de la enfermedad |
| Conocimiento de la importancia de la vía inhalada |
| Conocimiento de las distintas posibilidades de los sistemas de inhalación |
| Enseñanza del sistema elegido mediante placebo |
| Revisar |
| Revisar y ampliar la información sobre la enfermedad |
| Revisar el uso de los inhaladores |
| Valorar y reforzar el cumplimiento terapéutico |
| Revisar el plan terapéutico y su comprensión |
Podemos clasificarlos en 4 grandes grupos según las características del sistema de administración (fig. 1):
- A)
Inhaladores en cartuchos presurizados (MDI por metered dose inhaler): al ser activados el medicamento se dispersa en forma de pequeñas partículas para su inhalación. Existen 2 tipos:
- -
Inhalador de cartucho presurizado convencional (MDI).
- -
Cartuchos presurizados con emisión de partículas finas (MDI Modulite®).
- -
- B)
Sistema de niebla fina (Respimat®): se trata de un dispositivo que produce un vapor de larga duración que facilita la administración por parte del paciente.
- C)
Dispositivos de polvo seco: su inhalación rápida e intensa dispersa el medicamento en forma de pequeñas partículas durante la inspiración. Estos dispositivos pueden contener una sola o múltiples dosis.
- -
Unidosis: Aerolizer®; Breezhaler®; Handihaler®.
- -
Multidosis: Accuhaler®; Easyhaler®; Genuair®; Nexthaler®; Novolizer®; Turbuhaler®; Twisthaler®; Ellipta®; Spiromax®.
- -
- D)
Nebulizadores: el medicamento se dispersa en pequeñas gotas líquidas dentro de una nube de gas. Hay 3 tipos:
- -
Neumáticos de gran volumen.
- -
Neumáticos de pequeño volumen.
- -
Ultrasónicos.
- -
Dispositivos de inhalación actuales: 1) MDI convencional; 2) MDI Modulite®; 3) cámara de inhalación; 4) Respimat®. MDI unidosis; 5) Breezhaler®; 6) Handihaler®; 7) Aerolizer®. MDI multidosis; 8) Accuhaler®; 9) Ellipta®; 10) Easyhaler®; 11) Spiromax®; 12) Nexthaler®; 13) Genuair®; Novolizer®; 14) Turbuhaler®; 15) Twisthaler®. *El color actual de la tapa es amarillo.
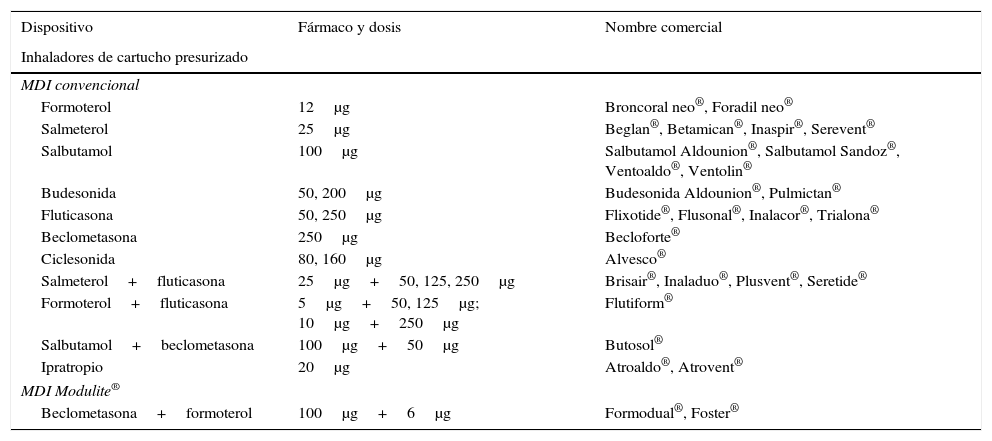
El MDI es un dispositivo que dispone de una cámara en cuyo interior se encuentra el fármaco activo en forma sólida, mezclado en solución o suspensión con un gas propelente ecológico que se microniza a temperatura ambiente, por lo que crea una corriente de gran velocidad. Tradicionalmente los propelentes empleados eran los clorofluorocarbonos, pero debido a su efecto nocivo sobre la capa de ozono han sido sustituidos por los hidrofluoroalcanos. Existe una válvula que permite la administración uniforme y dosificada del medicamento (tabla 2).
Inhaladores de cartucho presurizado y nube de vapor
| Dispositivo | Fármaco y dosis | Nombre comercial |
|---|---|---|
| Inhaladores de cartucho presurizado | ||
| MDI convencional | ||
| Formoterol | 12μg | Broncoral neo®, Foradil neo® |
| Salmeterol | 25μg | Beglan®, Betamican®, Inaspir®, Serevent® |
| Salbutamol | 100μg | Salbutamol Aldounion®, Salbutamol Sandoz®, Ventoaldo®, Ventolin® |
| Budesonida | 50, 200μg | Budesonida Aldounion®, Pulmictan® |
| Fluticasona | 50, 250μg | Flixotide®, Flusonal®, Inalacor®, Trialona® |
| Beclometasona | 250μg | Becloforte® |
| Ciclesonida | 80, 160μg | Alvesco® |
| Salmeterol+fluticasona | 25μg+50, 125, 250μg | Brisair®, Inaladuo®, Plusvent®, Seretide® |
| Formoterol+fluticasona | 5μg+50, 125μg; 10μg+250μg | Flutiform® |
| Salbutamol+beclometasona | 100μg+50μg | Butosol® |
| Ipratropio | 20μg | Atroaldo®, Atrovent® |
| MDI Modulite® | ||
| Beclometasona+formoterol | 100μg+6μg | Formodual®, Foster® |
| Inhaladores con sistema en nube de vapor | ||
|---|---|---|
| Respimat® | ||
| Tiotropio | 2,5μg | Spiriva® |
| Olodaterol | 2,5μg | Striverdi® |
| Tiotropio+olodaterol | 2,5μg+2,5μg | Spiolto®, Yanimo® |
- •
Es ligero, pequeño y de fácil manejo.
- •
Permite percibir la inhalación.
- •
No precisa flujos inspiratorios altos.
- •
Es poco sensible a la humedad.
- •
De limpieza y conservación sencillas.
- •
Si se agita correctamente, administra una dosis exacta.
- •
Los MDI con el fármaco en solución no necesitan agitarse.
- •
Algunos incorporan contador de dosis.
- •
Fácilmente acoplable a la cámara de inhalación.
- •
Es difícil coordinar la pulsación y la inspiración.
- •
Los sistemas clásicos no incorporan contador de dosis.
- •
Funcionamiento variable con temperaturas ambientales extremas.
- •
Los propelentes y aditivos en ocasiones provocan un efecto irritante e incluso broncoespasmo.
- •
Pueden detener la inspiración al provocar la caída del paladar blando por efecto de la velocidad de salida y de la baja temperatura del propelente. Este efecto se conoce como «freón-frío» y se minimiza con sistemas como Modulite®3.
- •
El paciente debe estar incorporado o semiincorporado para permitir la máxima expansión torácica.
- •
Sujetar el cartucho entre los dedos pulgar e índice. Destapar, agitar y situar en posición vertical en forma de L. El sistema Modulite® no precisa ser agitado.
- •
Efectuar una espiración preferiblemente hasta volumen residual.
- •
Colocar la boquilla entre los dientes y sellar los labios alrededor de la misma. La lengua debe estar en el suelo de la boca para que no interfiera la salida del medicamento.
- •
Realizar una inspiración lenta y profunda.
- •
Retirar el cartucho de la boca y aguantar la respiración durante unos 8-10s (apnea postinspiratoria).
- •
Esperar un mínimo de 30s si hubiera que administrar una segunda dosis del mismo u otro aerosol.
- •
Es importante recomendar a los usuarios la conveniencia de enjuagarse la boca con agua tras la utilización de inhaladores, muy especialmente tras la inhalación de corticoides, y escupir el agua después.
Se trata de un dispositivo que produce un vapor debido al paso de la solución acuosa con el principio activo por un filtro durante menos de un segundo produciendo partículas inferiores a 5μm en una proporción superior al 70%. Este sistema permite dosis menores de fármaco que otros dispositivos. Además, Respimat® libera una nube de larga duración (1,5s), que facilita la administración por parte del paciente, y a baja velocidad (0,8m/s), lo que minimiza el depósito orofaríngeo5,6.
Actualmente se comercializa con tiotropio, olodaterol y la asociación de estos (tabla 2).
Ventajas- •
Requiere un mínimo esfuerzo inhalatorio.
- •
Produce poco depósito en orofaringe y mayor a nivel pulmonar que los MDI7.
- •
Incorpora indicador de dosis.
- •
Se puede usar con cámara.
- •
La primera vez que se usa hay que introducir el cartucho que contiene el medicamento en la carcasa.
Introducción del cartucho:
- •
Con la tapa cerrada, presionar el cierre de seguridad mientras se retira la base transparente.
- •
Sacar el cartucho de la caja. Empujar el extremo estrecho del cartucho dentro del inhalador hasta que haga «clic». El cartucho debe empujarse firmemente contra una superficie dura para asegurar que se ha introducido completamente. El cartucho no estará a ras del inhalador, se verá la anilla plateada del extremo inferior del cartucho. No sacar el cartucho una vez se ha introducido en el inhalador.
- •
Colocar nuevamente la base transparente y no volver a retirarla.
- •
Antes de ser utilizado por primera vez se deben descargar 3 pulsaciones al aire para purgar el sistema.
Inhalación:
- •
Sujetar el inhalador en posición vertical, con la tapa cerrada, para evitar la liberación accidental de 2 dosis.
- •
Girar la base en la dirección de las flechas negras de la etiqueta hasta que haga «clic» (media vuelta).
- •
Abrir completamente la tapa.
- •
Espirar lenta y profundamente. Posteriormente cerrar los labios alrededor del final de la boquilla sin cubrir las válvulas de aire.
- •
Dirigir el inhalador hacia la parte posterior de la garganta.
- •
Presionar el botón de liberación de dosis mientras se inspira de una forma lenta y profunda.
- •
Mantener la respiración durante 8-10s o hasta que le sea posible.
Son dispositivos que se acoplan a los MDI y que separan la salida del gas propelente del fármaco que contiene el inhalador, permitiendo así producir partículas de menor tamaño. Esto se traduce en un menor depósito de medicación en orofaringe8 y, por tanto, un aumento de inhalación de partículas pequeñas en la vía aérea. Las más recomendables tienen un volumen de unos 700-750ml6,9.
Ventajas- •
Eliminan la dificultad de sincronizar la pulsación con la inspiración.
- •
Disminuyen el depósito orofaríngeo del fármaco.
- •
Aumentan el depósito pulmonar del fármaco.
- •
Anulan el efecto «freón-frío».
- •
Se pueden acoplar mascarillas, lo que permite utilizar la vía inhalada en personas con dificultades.
- •
Algunas son poco manejables y difíciles de transportar por su tamaño.
- •
Las boquillas de las diferentes marcas comerciales de MDI no se ajustan adecuadamente en todos los casos.
Son dispositivos accionados por el flujo inspiratorio del paciente que no precisan coordinación especial para su uso, no contienen propelentes y obtienen un buen depósito pulmonar10. Este sistema contiene el principio activo en forma de polvo. El aerosol que generan es de tipo heterodisperso, oscilando su diámetro entre las 1,5 y 7,9μm, según el tipo de dispositivo11. En algunos casos el principio activo se mezcla con aditivos, como la lactosa o la glucosa, para facilitar su inhalación. Estos aditivos son de gran tamaño (20-25μm), por lo que impactan en la orofaringe, mejorando la percepción de la inhalación, y no alcanzan las vías aéreas inferiores. El flujo inspiratorio ideal para una correcta administración es de 30-60l/min. El depósito pulmonar llega a alcanzar un 25-35% de la dosis administrada6.
Es en el polvo seco donde más desarrollos se han producido últimamente. En los últimos meses se han presentado nuevas moléculas y múltiples dispositivos que se han sumado a los ya existentes en la práctica clínica (tabla 3).
Dispositivos de polvo seco
| Dispositivo | Fármaco y dosis | Nombre comercial |
|---|---|---|
| Unidosis | ||
Aerolizer® | Budesonida (200-400μg) | Miflonide® |
| Formoterol (12μg) | Broncoral®, Foradil® | |
Breezhaler® | Indacaterol (150-300μg) | Hirobriz®, Onbrez®,Oslif® |
| Bromuro de glicopirronio (44μg) | Seebri®, Enurev®, Tovanor® | |
| Indacaterol/glicopirronio (85/43μg) | Ultibro®, Xoterna®, Ulunar® | |
Handihaler® | Bromuro de tiotropio (18μg) | Spiriva® |
| Multidosis | ||
Accuhaler® | Fluticasona (100-500μg) | Flixotide®, Inalacor® |
| Salmeterol (50μg) | Beglan®, Serevent® | |
| Salmeterol/fluticasona (50/100-250-500μg) | Anasma®, Brisair®, Inaladuo®,Seretide®, Plusvent® | |
Easyhaler® | Budesonida(100-200-400μg) | Budesonida easyhaler® |
| Formoterol/budesonida (4,5-9/160-320μg) | Bufomix easyhaler® | |
Ellipta® | Fluticasona furoato/vilanterol (184/22μg) | Relvar® |
| Umeclidinio/vilanterol (55/22μg) | Anoro® | |
| Umeclidinio (62,5μg) | Incruse® | |
Genuair® | Bromuro de aclidinio (322-375μg) | Bretaris®, Eklira® |
| Bromuro de aclidinio/formoterol (340/12μg) | Duaklir® | |
Novolizer® | Formoterol (6-12μg) | Formatris® |
| Budesonida (200-400μg) | Novopulm® | |
Nexthaler® | Formoterol/beclometasona (6/100μg) | Formodual®, Foster® |
Spiromax® | Budesonida/formoterol (320/9μg) | DuoResp® |
Turbuhaler® | Budesonida (100-200-400μg) | Pulmicort® |
| Terbutalina (500μg) | Terbasmin® | |
| Formoterol (4,5-9μg) | Oxis® | |
| Formoterol/budesonida (4,5-9/80-160-320μg) | Rilast®, Symbicort® | |
Twisthaler® | Mometasona furoato (200-400μg) | Asmanex® |
Permiten administrar múltiples dosis del fármaco en forma de polvo seco.
Ventajas- •
Eliminan la dificultad de sincronizar la pulsación con la inspiración.
- •
Permiten controlar el número de dosis disponibles.
- •
No eliminan gases.
- •
Son ligeros, pequeños y fáciles de manejar.
- •
Precisan flujos inspiratorios variables según el dispositivo.
- •
La humedad puede apelmazar las partículas.
- •
La espiración sobre la boquilla hace perder la dosis preparada para ser inhalada.
Permiten administrar dosis individuales de fármaco contenido en cápsulas que son perforadas al accionar el dispositivo.
Ventajas- •
Eliminan la dificultad de sincronizar la pulsación con la inspiración.
- •
Permiten controlar la dosis administrada (una cápsula, una dosis).
- •
No eliminan gases.
- •
Son ligeros, pequeños y fáciles de manejar.
- •
Puede repetirse la inhalación cuando todavía queda polvo en la cápsula.
- •
Precisan de flujos inspiratorios más altos que los sistemas multidosis.
- •
Es preciso perforar la cápsula.
En los últimos años se ha producido un gran desarrollo del tratamiento inhalado de la EPOC, de tal forma que en la actualidad existen una gran variedad de moléculas y dispositivos, lo cual empieza a ser un problema tanto para los médicos como para los pacientes. Cada uno de estos inhaladores presentan características que los diferencian y que pueden suponer ventajas y/o inconvenientes para cada paciente en función de sus características clínicas, capacidades y necesidades.
De la correcta utilización de los dispositivos dependerá la adherencia terapéutica, y dicho uso dependerá en gran medida de la correcta elección del dispositivo y del adiestramiento que el paciente recibe por parte del médico11,12. Por todo ello, el profesional sanitario ha de conocer en profundidad la variedad de las moléculas y de los distintos dispositivos de los que disponemos actualmente.
Conflicto de interesesCristina Bonnardeaux Chadburn declara que ha recibido honorarios por presentación de talleres y ponencias por parte de Boehringer Ingelheim, AstraZeneca, Ferrer, Teva Pharma, Chiesi y GSK.
Leovigildo Ginel Mendoza declara que ha recibido honorarios por presentación de talleres y ponencias de Boehringer Ingelheim, AstraZeneca, Teva Pharma, Mundipharma, Rovi y GSK.
José Antonio Quintano Jimenez declara que en los últimos 3 an¿os ha recibido: honorarios por impartir conferencias y/o talleres por Almirall, Bayer, Boehringuer, Ferrer, GSK, Novartis, Menarini y TEVA, y como consultor por Almirall, Boehringuer, Ferrer, Menarini, Novartis, Mundipharma. Ha recibido financiacio¿n para asistencia a congresos médicos por Almirall, Gebro, Pfizer, GSK, Mundipharma, Novartis y ROVI.
Ana Fátima Viejo Casas ha recibido honorarios por presentación de talleres y ponencias por parte de GSK.