España ha sido uno de los países con mayor afectación por la pandemia COVID-19. Hasta la fecha, un 22% de los casos notificados son personal sanitario, siendo significativamente mayor este porcentaje entre las mujeres (76% del personal sanitario contagiado). Ante la evidencia de que muchos profesionales sanitarios pueden haberse contagiado en su puesto de trabajo, hemos revisado la problemática en el ámbito de la salud laboral que produce la COVID-19. Se describen los decretos publicados por el Gobierno de España y las recomendaciones de la Organización Internacional del Trabajo. Concretamente se analiza la clasificación del SARS-CoV-2 como agente biológico del grupo 3, su calificación como accidente de trabajo o enfermedad profesional y sus repercusiones en las situaciones de incapacidades (temporales y permanentes), secuelas y muerte, así como el estudio de las posibles demandas de aquellos que lo han sufrido como consecuencia de falta de medidas preventivas.
Spain is one of the countries most affected by the COVID-19 pandemic. To date, 22% of reported cases are healthcare professionals, and 76% of them are women. Given that many healthcare professionals may have been infected in their workplace, we have reviewed the occupational health challenges posed by COVID-19. The Spanish laws and the recommendations of the International Labor Organization are described. The review covers the classification of SARS-CoV-2 as a biological agent in group 3 and of COVID-19 as an occupational accident or disease, its repercussions in temporary and permanent disabilities, sequelae and death, and the possible claims of those who may have developed the disease due to the lack of preventive measures.
A finales de diciembre del año 2019 un grupo de pacientes ingresaron en distintos hospitales en Wuhan, la capital de la provincia de Hubei en el centro de China, con un diagnóstico inicial de neumonía de etiología desconocida. Posteriormente, el 7 de enero de 2020 las autoridades chinas identificaron los primeros casos de una nueva enfermedad por coronavirus (COVID-19). El origen se detectó en el mercado de animales silvestres de Wuhan. Se cree que el origen de la enfermedad probablemente es la transmisión de un mamífero, aún por determinar, al ser humano. Además, el invierno, junto con la temporada de gripe y el constante desplazamiento de la población en un mundo globalizado han favorecido la expansión del SARS-CoV-2 a todo el planeta, provocando una crisis sanitaria de gran magnitud1-3.
El 30 de enero de 2020, la Organización Mundial de la Salud (OMS) declaró el brote de COVID-19 una emergencia de salud pública de preocupación internacional4, declarando oficialmente una pandemia mundial el 11 marzo de 2020. La infección por SARS-CoV-2 (COVID-19) parece causar una amplia gama de síntomas5-7. La mayoría de las muertes involucran a adultos mayores, muchos de los cuales tenían enfermedades crónicas de base8.
Según datos del Ministerio de Sanidad (MS) al 4 de mayo de 2020, están notificados en España 219.329 casos confirmados, con 25.613 fallecidos, siendo la Comunidad Autónoma de Madrid donde hay más casos (62.989), datos que aumentan día a día. Según los datos del MS al 7 de mayo de 2020, un 22% de los casos notificados a SIVIES (Sistema para la Vigilancia de España del Centro Nacional de Epidemiología) corresponde a personal sanitario, siendo significativamente mayor este porcentaje entre las mujeres que entre los hombres (29,1 vs. 11,7%). El 76% del personal sanitario con COVID-19 son mujeres9,10.
Al ser una enfermedad infectocontagiosa, esta afecta a muchos profesionales sanitarios que están en contacto directo atendiendo a pacientes con COVID-19. Nuestro trabajo pretende revisar la problemática en el ámbito de la salud laboral que produce el COVID- 19. Concretamente se analizan sus repercusiones en la esfera laboral de los profesionales de la salud y especialmente las incapacidades temporales (IT), permanentes (IP), secuelas y muerte, así como el estudio de las posibles demandas de aquellos que lo han sufrido como consecuencia de falta de medidas preventivas.
Valoracion de la incapacidad temporal por COVID-19Inicialmente, todas las IT por COVID-19 se consideraron como enfermedad común (EC) según estableció el Real Decreto-ley 6/2020, del 10 de marzo, por el que se adoptan determinadas medidas urgentes en el ámbito económico y para la protección de la salud pública. En su art. 5 dice que «se considerarán, con carácter excepcional, situación asimilada a accidente de trabajo, exclusivamente para la prestación económica de incapacidad temporal del sistema de Seguridad Social, aquellos periodos de aislamiento o contagio de las personas trabajadoras provocado por el virus COVID-19»11.
Posteriormente, el Real-Decreto-Ley 13/2020, del 8 de abril de 202012, en su Disposición final primera, modifica el artículo quinto del Real Decreto-ley 6/2020. Además de mantener con carácter general la consideración excepcional como situación asimilada a accidente de trabajo (AT) de los periodos de aislamiento, contagio o restricción en las salidas del municipio, introduce la posibilidad de ser calificado como AT cuando se pruebe que el contagio de la enfermedad se ha contraído con causa exclusiva en la realización del trabajo en los términos que señala el artículo 156 del texto refundido de la Ley General de la Seguridad Social13, en cuyo caso será calificada como AT.
En nuestra opinión, la situación de aquellos trabajadores infectados, que en su puesto de trabajo hayan estado en contacto con personas infectadas por COVID-19 o sospechosas de estarlo, debe valorarse como enfermedad profesional (EP). En el caso de los trabajadores sanitarios esto es obvio, como lo demuestra el elevado porcentaje de profesionales sanitarios infectados recogido en los informes de vigilancia epidemiológica. El 65% de los profesionales sanitarios presentaban como antecedente epidemiológico de riesgo el contacto con personas con infección respiratoria y el 69% el contacto estrecho con casos de COVID-19 probable o confirmado10.
Recordemos los conceptos de EP establecidos por el Real Decreto Legislativo 8/2015, donde dice en su art. 157 que «Se entenderá por EP la contraída a consecuencia del trabajo ejecutado por cuenta ajena en las actividades que se especifiquen en el cuadro que se apruebe por las disposiciones de aplicación y desarrollo de esta ley y que esté provocada por la acción de los elementos o sustancias que en dicho cuadro se indiquen para cada enfermedad profesional», pero también define la EP para los trabajadores por cuenta propia en su art. 316, donde dice que «Se entenderá por enfermedad profesional la contraída a consecuencia del trabajo ejecutado por cuenta propia que esté provocada por la acción de los elementos y sustancias y en las actividades que se especifican en la lista de enfermedades profesionales con las relaciones de las principales actividades capaces de producirlas».
Los motivos por los que debe ser EP para los trabajadores por cuenta ajena, y por cuenta propia (siempre que coticen por dicho concepto), son los siguientes:
- a)
Es una patología del Anexo 1, según viene claramente establecido en el Real Decreto 1299/2006, del 10 de noviembre, por el que se aprueba el cuadro de enfermedades profesionales (EEPP) causadas por agentes biológicos (tabla 1). Refiere literalmente: «Las enfermedades infecciosas causadas por el trabajo de las personas que se ocupan de la prevención, asistencia médica y actividades en las que se ha probado un riesgo de infección (excluidos aquellos microorganismos incluidos en el grupo 1 del R.D. 664/1997, del 12 de mayo, regulador de la protección de los trabajadores contra los riesgos relacionados con la exposición a agentes biológicos durante el trabajo»14.
Tabla 1.Real Decreto 1299/2006, del 10 de noviembre, por el que se aprueba el cuadro de enfermedades profesionales14
• Personal sanitario • Personal sanitario y auxiliar de instituciones cerradas • Personal de laboratorio • Personal no sanitario, trabajadores de centros asistenciales o de cuidados de enfermos, tanto en ambulatorios como en instituciones cerradas o a domicilio • Trabajadores de laboratorios de investigación o análisis clínicos • Trabajos de toma, manipulación o empleo de sangre humana o sus derivados • Odontólogos • Personal de auxilio • Trabajadores de centros penitenciarios • Personal de orden público - b)
Es una obligación para el médico de familia del Sistema Nacional de Salud, cuando tiene que emitir el parte de la baja laboral, en cumplimiento de lo establecido en el art. 5 del Real Decreto 1299/2006, del 10 de noviembre, por el que se aprueba el cuadro de enfermedades profesionales, al decir «Cuando los facultativos del Sistema Nacional de Salud, con ocasión de sus actuaciones profesionales, tuvieran conocimiento de la existencia de una enfermedad de las incluidas en el anexo 1»… «lo comunicarán a los oportunos efectos, a través del organismo competente de cada comunidad autónoma y de las ciudades con Estatuto de Autonomía, a la entidad gestora, a los efectos de calificación previstos de ser calificado como EP».
- c)
El Real Decreto 1299/2006 sobre la protección de los trabajadores contra los riesgos relacionados con la exposición a agentes biológicos15, especifica que corresponde dicha calificación para aquellos puestos de trabajo determinados en la tabla 1, aunque no es una lista exhaustiva ni cerrada, sino que puede extenderse a otros puestos de trabajo según Sentencia del Tribunal Supremo16.
- d)
Para ser considerado EP, se exige que la patología que afecte a estos trabajadores no se trate de patologías que correspondan a microorganismos incluidos en el grupo 1 de la clasificación de agentes biológicos que establece el Real Decreto 664/199715 (tabla 2) (tabla 3).
Tabla 2.Clasificación de los agentes biológicos según el Real Decreto 664/1997.16
a) Agente biológico del grupo 1: aquel que resulta poco probable que cause una enfermedad en el hombre b) Agente biológico del grupo 2: aquel que puede causar una enfermedad en el hombre y puede suponer un peligro para los trabajadores, siendo poco probable que se propague a la colectividad y existiendo generalmente profilaxis o tratamiento eficaz c) Agente biológico del grupo 3: aquel que puede causar una enfermedad grave en el hombre y presenta un serio peligro para los trabajadores, con riesgo de que se propague a la colectividad y existiendo generalmente una profilaxis o tratamiento eficaz d) Agente biológico del grupo 4: aquel que causando una enfermedad grave en el hombre supone un serio peligro para los trabajadores, con muchas probabilidades de que se propague a la colectividad y sin que exista generalmente una profilaxis o un tratamiento eficaz Tabla 3.Diferencias entre enfermedad común, accidente de trabajo y enfermedad profesional
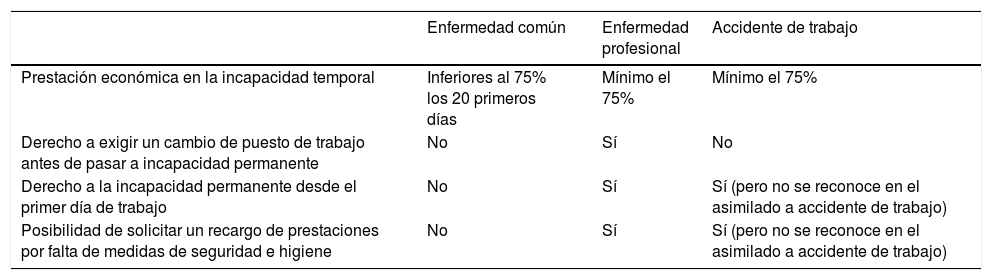
Enfermedad común Enfermedad profesional Accidente de trabajo Prestación económica en la incapacidad temporal Inferiores al 75% los 20 primeros días Mínimo el 75% Mínimo el 75% Derecho a exigir un cambio de puesto de trabajo antes de pasar a incapacidad permanente No Sí No Derecho a la incapacidad permanente desde el primer día de trabajo No Sí Sí (pero no se reconoce en el asimilado a accidente de trabajo) Posibilidad de solicitar un recargo de prestaciones por falta de medidas de seguridad e higiene No Sí Sí (pero no se reconoce en el asimilado a accidente de trabajo)
La familia de los coronavirus estaba recogida con carácter general en el grupo 2. Las diferencias entre los grupos 2 y 3 se refieren a que los del grupo 3 ponen en «serio peligro» a los trabajadores y el grupo 2 solo en «peligro» para los trabajadores. En el caso concreto de la pandemia por COVID-19, según el conocimiento hoy día creemos que debe considerarse como un «serio peligro», lo cual corresponde al grupo 3. Otra diferencia entre los grupos 2 y 3 consiste en el riesgo que los trabajadores infectados puedan propagar a la colectividad (riesgo para la salud pública). El grupo 3 debe considerarse «con riesgo de que se propague a la colectividad». En nuestra opinión, actualmente el SARS-CoV-2 pertenecería al del grupo 3 como lo demuestran las medidas de confinamiento y distancia social instauradas. El grupo 4, es para el que no hay una profilaxis o un tratamiento eficaz. Consideramos que la COVID-19 correspondería al grupo 3, pues, aunque no hay tratamiento claramente eficaz en este momento, sí que existe profilaxis. El protocolo de la Universidad Politécnica de Valencia también lo cataloga en dicho grupo 317.
La profilaxis en el caso de esta pandemia por SARS CoV-2 consiste en aislamiento de los infectados, en el uso de medios de protección personal (equipos de protección individual, EPI) como mascarillas, guantes, lavado de manos, separación con otras personas, etcétera18. Desafortunadamente, a día de hoy no existe ninguna vacuna específica para el virus COVID-19 y el tratamiento está siendo de soporte con añadido de antivirales y otros fármacos, sin que hasta la fecha se haya evidenciado un beneficio claro. Existen algunos fármacos que han demostrado en fase I la inhibición de la replicación viral en la célula infectada19 y la multinacional Grifols ha iniciado la identificación, el cribado y la selección de donantes recuperados de COVID-19 para que puedan donar plasma que se utilizará para producir una inmunoglobulina hiperinmune antiSARS-CoV-2 que, en caso de ser efectiva, podría utilizarse para tratar la enfermedad20.
En definitiva, creemos que el SARS-CoV-2 debe catalogarse como agente biológico del grupo 3, y no del grupo 4, ya que existe una profilaxis de exposición al mismo, que evita el contagio. Sin embargo, no es imprescindible pertenecer al grupo 3 para ser calificado de EP (de la que solo se excluyen los del grupo 1, como hemos señalado). Es decir, ya sea del grupo 2, del 3 o del 4, cabe la posibilidad de EP, pero no debería ser enfermedad común y ni siquiera AT para el personal sanitario.
Existen muchas diferencias para el trabajador entre estar en situación de IT por contingencia laboral (ya sean AT o EP) o por enfermedad común (EC)21, que es la contingencia en la que estaba establecido inicialmente que se debía dar la baja a aquellas personas infectadas por la COVID-19 o sospechosas de estarlo. Solo se ha considerado AT cuando se ha comprobado que el contagio de la enfermedad se ha contraído con «causa exclusiva» en la realización del trabajo, que en muchas ocasiones conlleva bastante dificultad. Así, para la situación asimilada a AT exclusivamente para la prestación económica de IT, conlleva algunas ventajas sobre la EC como:
- a)
Una remuneración de, al menos, el 75%, desde el primer día de la baja.
- b)
Acceso a dicha prestación económica de aquellos trabajadores que hayan cotizado menos de 180 días en los últimos años que, habitualmente, para la EC no cobrarían durante la baja laboral22.
Mientras en los casos en que sea calificada como AT, esta tendría unas mayores ventajas como:
- a)
Las bajas de AT no pueden contabilizarse para el despido objetivo por absentismo (aunque es un motivo de despido que en breve se va a anular).
- b)
La consideración de AT repercutirá en una posible IP, secuelas o prestaciones por muerte, sin exigencias de un período de cotización.
Pero será difícil casi siempre el reconocimiento de AT, al exigir que sea «con causa exclusiva en la realización del trabajo». Esto es más sencillo cuando es consecuencia de un traumatismo ocurrido en el ámbito laboral, pero un virus en la práctica es muy complicado demostrar que ha sido con causa exclusiva en la realización del trabajo y no en la calle o utilizando un transporte público.
La calificación de EP, que consideramos debe ser cuando en su puesto de trabajo haya existido este contacto con personas infectadas con COVID-19, va a tener una ventaja adicional para el trabajador, superior incluso al AT, como es el derecho al cambio de puesto de trabajo, que no existe para los AT. En la tabla 2, enumeramos las diferencias entre EC, EP y AT.
La calificación como EP para aquellos profesionales que han estado en contacto con enfermos con COVID-19 y se encuentren en situación de exposición al contagio y en aislamiento permitiría que su baja sea calificada como «periodo de observación de EP, mientras se espera que se confirme o no dicha situación».
Valoracion de la incapacidad permanente, secuelas y muerte por COVID-19Cuando se derive una IP como consecuencia de haber sufrido una infección por COVID-19, es obvio que no siempre se va a tener derecho a su prestación económica por dicha incapacidad. Aunque para la prestación económica de IT se va a considerar como la del asimilado a AT, esta circunstancia no se reconoce para la IP, salvo que sea calificado como AT cuando se pruebe que el contagio de la enfermedad se ha contraído con causa exclusiva en la realización del trabajo
Esta falta de reconocimiento de la IP para esta situación asimilada al AT supone que, a diferencia del AT en que todos los trabajadores tienen derecho a ella desde el primer día de trabajo, cuando se considere EC será preciso un período de cotización para poder acceder a la prestación de IP (casi siempre más de cinco años).
Tampoco tendrán derecho a indemnización por secuelas no invalidantes derivadas de la COVID -19 los asimilados a AT, ya que esta indemnización es exclusiva de los AT y de la EP.
Pero sí que tendrá derecho tanto a la IP desde el primer día de trabajo, como a las secuelas no invalidantes, si se le reconoce como AT o como EP. Estas circunstancias son importantes pues se desconoce cuántos infectados por COVID-19 van a terminar con secuelas o con una IP.
La calificación de EP va a tener unas ventajas para el trabajador superiores a las del AT, como el derecho al cambio de puesto de trabajo. Un trabajador que no puede realizar su actividad laboral en una empresa por EP tendrá derecho a que el empresario le cambie de puesto de trabajo con su misma remuneración (siempre que exista este puesto de trabajo compatible), algo que no ocurre con los AT, donde puede que el trabajador pase a IP cobrando el 55% o el máximo del 75%.
Países como Alemania e Italia reconocen a los trabajadores infectados en su puesto de trabajo por COVID-19 como EP. El 28 de abril de 2020 la revista de difusión general «Redacción Médica» publica una noticia sobre la Organización Mundial de la Salud (OMS)23 y la Organización Internacional del Trabajo (OIT) donde advierten que los trabajadores de la salud infectados con COVID-19 después de la exposición en el lugar de trabajo deberían tener derecho a beneficios por lesiones laborales por EP, incluyendo compensación, rehabilitación y servicios curativos24.
En Italia, el Instituto Nacional del Seguro de Accidentes del Trabajo de Italia (Istituto Nazionale per l’Assicurazione contro gli Infortuni sul Lavoro - INAIL) ha confirmado que la infección por coronavirus de los médicos, los enfermeros y otros empleados del Servicio Nacional de Salud (Servizio Sanitario Nazionale - SSN) y de otros centros sanitarios públicos y privados se considera EP. Para este grupo de empleados, el vínculo causal entre el trabajo y la infección se supone automáticamente, con el objetivo de proporcionar cobertura también en los casos en los que sea problemático determinar las causas específicas y los métodos de trabajo en relación con la infección. Además, la protección del INAIL también se aplica a los casos de COVID-19 en los que el virus SARSCoV-2 se contrajo en el trayecto de ida y vuelta al trabajo25.
En España siempre ha sido muy difícil el reconocimiento de una EP, tanto en el ámbito administrativo como en el judicial. Las EEPP que se declaran representan una mínima parte de las reales26. Pero no hay ningún problema con la normativa actual para que, en sentencia judicial, el juez pueda reconocer la infección por COVID-19 como EP. Lo que no puede hacer el Juez es introducir nuevas EEPP que no estén en el listado del Real Decreto 1299/2006, pues la modificación del cuadro de EEPP corresponde al Ministerio de Trabajo y Asuntos Sociales y requerirá el informe previo del Ministerio de Sanidad y Consumo y de la Comisión Nacional de Seguridad y Salud en el Trabajo. Pero al ser la COVID-19 una infección del grupo 3, ya está expresamente recogida como EP en el Anexo 1 del Decreto 1299/2006.
Posibilidad de reclamaciones o demandas por sufrir una infección por COVID-19 por falta de medidas de seguridad o higieneAquellos trabajadores que han padecido una infección por COVID-19 (SARS-CoV-2), tengan la IT por situación asimilada a AT y consideren que haya sido ocasionada por falta de medidas de Seguridad o Higiene, o por insuficiencia de medios preventivos (EPI), no tienen la opción de reclamar en el ámbito administrativo un recargo de prestaciones por falta de medidas de seguridad e higiene, pues esta IT se ha dado «exclusivamente para la prestación económica de incapacidad»; en dichos casos, tendrían que reclamar previamente que se considere contingencia laboral (ya sea AT o EP), salvo que haya sido calificada ya «como AT cuando se pruebe que el contagio de la enfermedad se ha contraído con causa exclusiva en la realización del trabajo».
Solo en el caso de que una de las causas de IT sea por AT o la EP y sea consecuencia de una falta de medidas de prevención o protección por parte del empresario, todas las prestaciones económicas que pudieran derivarse de ese AT o EP (ya sea IT o IP) se incrementarán según la gravedad de la infracción de un 30 a un 50 por ciento27. La responsabilidad del pago del recargo recae directamente sobre la empresa infractora y no puede ser objeto de seguro alguno. Esta responsabilidad de recargo de prestaciones de la Seguridad Social es independiente y compatible con responsabilidades de otro orden, penal o civil, que puedan derivarse de la infracción.
La Dirección Provincial del Instituto Nacional de la Seguridad Social es la competente para declarar y determinar en vía administrativa la responsabilidad de recargo de prestaciones de la SS y el alcance del recargo, previo informe de la Inspección de Trabajo. Si el empresario o el trabajador no están de acuerdo, pueden recurrir a la vía judicial ante el juzgado de lo Social.
Consideramos que la cifra de este tipo de reclamaciones por falta de medidas de seguridad e higiene en el trabajo podría ser elevadísima, además de las posibles demandas en el ámbito Social y Civil o denuncias en el ámbito Penal, especialmente en los casos de fallecimiento, donde muchas veces se utilizaría para el cálculo de su indemnización el baremo de la Ley 35/201528.
Conclusiones1. Consideramos correcta y acertada la Modificación del Real Decreto-Ley 6/2020, donde introduce la posibilidad de ser calificado como AT cuando se pruebe que el contagio de la enfermedad se ha contraído con causa exclusiva en la realización del trabajo. Aunque creemos que es insuficiente, ya que el término «causa exclusiva» limita la posibilidad de su reconocimiento y muchas veces sería imposible con una aplicación estricta por parte de las mutuas, pues está pensado para otras causas (por ejemplo, un traumatismo) y no para una infección.
2. La correcta calificación para aquellos trabajadores que pudieran haberse contagiado en su puesto de trabajo o que hubieran estado expuestos a personas infectadas sería la de EP, tal como establece una Sentencia del Tribunal Supremo, que señala que puede extenderse a más puestos de trabajo que los que constan en los grupos de riesgo de la tabla 1.
3. La condición de EP tiene algunas ventajas para el trabajador afectado, que son superiores a las del AT, ya que permite en los casos de IP el cambio de puesto de trabajo en su misma empresa con el mismo salario, con carácter obligatorio para el empresario.
4. Esta figura de EP para los contagiados por SARS-CoV-2 es la utilizada por la mayoría de los países para los trabajadores que han contraído la enfermedad (COVID-19) en su puesto de trabajo. Tanto la OIT como la OMS han advertido que los trabajadores de la salud infectados con COVID-19 después de la exposición en el lugar de trabajo deberían ser considerados afectados de EP23,24.
5. Valoramos que existe una clara opción para solicitar un recargo de prestaciones por falta de medidas de seguridad e higiene en aquellos puestos de trabajo donde ha existido falta o insuficiencia de equipos de protección individual (EPI).
6. Existe la posibilidad de un elevadísimo número de reclamaciones que podrían derivarse de la solicitud de recargo de prestaciones que podrían terminar en la jurisdicción Social, especialmente en los casos de IP o muerte derivada de la COVID-19. Además de las demandas en Juzgados Civiles y Penales que creemos podrían desbordar las posibilidades de los juzgados si no se realiza algún cambio normativo.
7. La OMS ha advertido que los trabajadores de la salud infectados con COVID-19 después de la exposición en el lugar de trabajo deberían tener derecho a beneficios por lesiones laborales por EP, incluyendo compensación, rehabilitación y servicios curativos. Para evaluar si la COVID-19 es una EP es fundamental contar con criterios precisos y transparentes para determinar que el agente biológico SARS-CoV-2 es susceptible de ocasionar la COVID-19 en los profesionales sanitarios, siendo la decisión final en el reconocimiento entre la causalidad de la enfermedad y el lugar de trabajo.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.