Describir las características clínicas y tratamiento quirúrgico de los pacientes con hipercalcemia aguda por hiperparatiroidismo primario (HPTP) y compararlas con las de otros pacientes con HPTP sin hipercalcemia aguda asociada.
Material y métodosEstudio observacional prospectivo (1998-2010) sobre 158 pacientes con HPTP tratados mediante paratiroidectomía. Se identificaron aquellos con hipercalcemia aguda (>14mg/dl-3,5mmol/l- o >3mmol/l con síntomas de calciotoxicosis), se evaluaron sus características clínicas y terapéuticas y se compararon, mediante la U de Mann-Whitney y el test de Fisher, con los 146 pacientes con HPTP sin crisis hipercalcémicas.
ResultadosDoce pacientes (7,6%) presentaron hipercalcemia aguda con síntomas de calciotoxicosis y otros síntomas de cronicidad. Los valores preoperatorios de calcemia y PTH fueron 14,5±1,3mg/dl y 648,2±542pg/dl, respectivamente. Hubo 10 adenomas, una hiperplasia y un carcinoma. El peso medio de las piezas quirúrgicas fue 4.075±2.918 mg con un diámetro mayor de 27±14mm. Los gradientes de caída de PTH a los 10 y 25min fueron 79±18% y 92±6%. Las calcemias postoperatorias al alta y a los 6 meses fueron 8,2±0,7 y 9,1±0,9mg/dl. Las concentraciones plasmáticas de Ca, PTH y el peso y tamaño de las piezas quirúrgicas fueron mayores en los pacientes con crisis hipercalcémicas (p<0,001). No hubo diferencias en otros parámetros estudiados y en la tasa de curación.
ConclusionesLas crisis hipercalcémicas fueron producidas por tumores más grandes, de mayor peso y que producían mayores concentraciones plasmáticas de Ca y PTH. Todos los pacientes presentaban síntomas de evolución crónica y la paratiroidectomía consiguió la curación.
To describe the clinical characteristics and surgical treatment of patients with acute hypercalcaemia due to primary hyperparathyroidism (PHPT) and compare them with other patients with PHPT without associated acute hypercalcaemia.
Material and methodsA prospective, observational study (1998-2010) was conducted on 158 patients with PHPT treated by parathyroidectomy. Those with acute hypercalcaemia (>14mg/dl -3.5mmol/L- or >3mmol/L with symptoms of calcium toxicity) were evaluated by recording their clinical and treatment characteristics, and comparing them, using the Mann-Whitney U test and the Fisher test, with the 146 PHPT patients without hypercalcaemic crisis.
ResultsTwelve patients (7.6%) had acute hypercalcaemia with symptoms of calcium toxicity and other symptoms of chronicity. The preoperative calcium and PTH values were 14.5±1.3mg/dL and 648.2±542pg/dL, respectively. There were 10 adenomas, 1 hyperplasia and 1 carcinoma. The mean weight of the surgical pieces was 4.075±2.918mg, with a diameter greater than 27±14mm. The gradients of PTH at 10 and 25minutes were 79±18% and 92±6%, respectively. Post-operative calcium values on discharge and at 6 months were 8.2±0.7mg/dL and 9.1±0.9mg/dL, respectively. The plasma concentrations of calcium, PTH, and the size of the surgical pieces were higher in patients with hypercalcaemic crisis (P<0.001). There were no differences in the other parameters studied or in the cure rate.
ConclusionsHypercalcaemic crises were caused by larger and heavier tumours that led to higher plasma Ca and PTH plasma concentrations. All patients had long-standing symptoms and parathyroidectomy led to cure of the disease.
La crisis hipercalcémica es una grave complicación evolutiva del hiperparatiroidismo primario (HPTP) que requiere un diagnóstico precoz y tratamiento médico y quirúrgico urgente. Se produce por una acumulación y sobrecarga excesiva del calcio sérico, que no puede ser depurado por el sistema renal1,2, produciendo síntomas y signos metabólicos de intoxicación aguda acompañados de un marcado incremento de la concentración plasmática de parathormona (PTH). A veces se manifiesta con síntomas poco específicos, dificultando su diagnóstico3.
El diagnóstico tardío o un tratamiento inadecuado predispone a la muerte por parada cardíaca, fallo renal o coma encefalopático4–7. El diagnóstico precoz y el tratamiento intensivo llevado a cabo con rehidratación agresiva, diuréticos de asa (furosemida), e inhibidores de la resorción ósea, seguido de paratiroidectomía urgente, produce una rápida mejoría de los síntomas8 y excelentes resultados a largo plazo2,9–11.
Su incidencia, cifrada entre el 41,8 y el 6,7%3 de los HPTP, es baja, por lo que existe escasa información acerca de sus peculiaridades clínicas y patológicas. Evaluamos las características clinicopatológicas y los resultados terapéuticos, médicos y de gestión, de un subgrupo de pacientes afectos de crisis hipercalcémicas, y las comparamos con las del resto de pacientes con HPTP, que no presentaron crisis hipercalcémica.
Pacientes y métodosAnálisis de 158 pacientes afectos de HPTP incluidos de forma prospectiva en una base de datos, que fueron tratados mediante paratiroidectomía entre 1998 y 2010. Se identificaron aquellos pacientes que presentaron hipercalcemia aguda por HPTP según los siguientes criterios: calcemia >14mg/dl (3,5mmol/l) y la que, siendo >3mmol/l cursaba con síntomas de intoxicación por calcio como trastornos mentales, renales, cardíacos, gastrointestinales y/o fatiga muscular extrema (síndrome metabólico). Para la confirmación bioquímica del hiperparatiroidismo analizamos la concentración plasmática de la PTH intacta (PTHi) mediante técnicas de inmunoensayo.
Los pacientes recibieron tratamiento médico urgente, corrigiendo la deshidratación mediante rehidratación forzada (6-8 l de suero fisiológico/24h) y estimulando la excreción renal de calcio, forzando la diuresis (>100-150 cc de orina por hora) con furosemida (40mg/12h). En algunos casos fue necesario el tratamiento con inhibidores de la resorción ósea con calcitonina o bifosfonatos.
Tras corregirse y estabilizarse la hipercalcemia por debajo de 12mg/dl, realizamos el diagnóstico topográfico mediante gammagrafía con 99Tc-sestaMIBI y ecografía cervical. En ocasiones se utilizó la tomografía axial computarizada (TAC).
La paratiroidectomía se efectuó, en todos los casos, como urgencia diferida, y la monitorización intraoperatoria de PTH se utilizó como prueba diagnóstica de eficacia terapéutica.
Evaluamos la incidencia de las crisis hipercalcémicas y sus características clínicas, bioquímicas, patológicas y los resultados terapéuticos (médicos y de gestión) y las comparamos con las de 146 pacientes con HPTP que no presentaron crisis. Los resultados médicos se evaluaron con la determinación de las concentraciones séricas de calcio en el momento del alta hospitalaria, a los 6 meses, al año y a los 3 años, considerando como éxito la normalización de la calcemia y su mantenimiento después de 6 meses. Como dato de gestión quirúrgica se incluyó la estancia media.
Análisis estadísticoLos valores se expresaron como medias±desviación estándar (DE). Para la comparación de medias se utilizó la U de Mann-Whitney y para las variables cualitativas el test de Fisher, aceptando como significativos valores de p≤0,05.
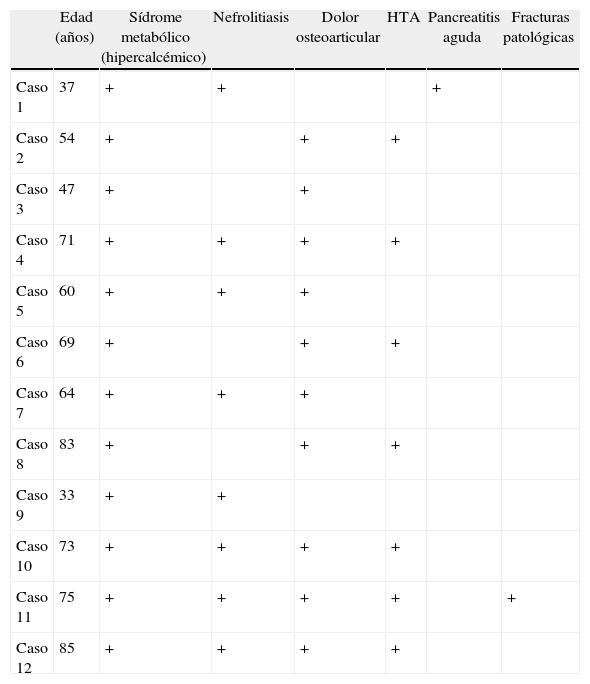
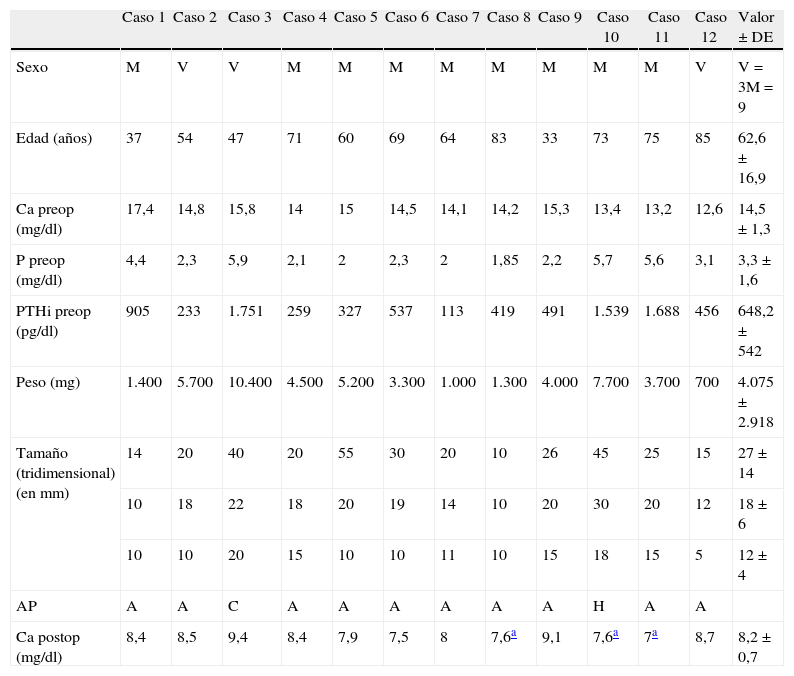
ResultadosDoce de los 158 pacientes (7,6%) con HPTP presentaron hipercalcemia aguda. Nueve eran mujeres (62,7±17 años) y 3 varones (62±20 años). Los pacientes presentaban alguno de los síntomas de calciotoxicosis, siendo más constantes los neurológicos (confusión mental y somnolencia), renales (poliuria y polidipsia) y la adinamia, aunque se asociaban otros como los vómitos y el estreñimiento. La tabla 1 muestra la diferente frecuencia de síntomas en los 12 pacientes. Cabe destacar que hubo un paciente con pancreatitis aguda y una mujer ingresada con fracturas patológicas producidas por la acción del HPTP sobre el hueso. Los valores analíticos preoperatorios de Ca, P y PTH se describen en la tabla 2.
Datos clínicos de los pacientes con crisis hipercalcémica
| Edad (años) | Sídrome metabólico (hipercalcémico) | Nefrolitiasis | Dolor osteoarticular | HTA | Pancreatitis aguda | Fracturas patológicas | |
| Caso 1 | 37 | + | + | + | |||
| Caso 2 | 54 | + | + | + | |||
| Caso 3 | 47 | + | + | ||||
| Caso 4 | 71 | + | + | + | + | ||
| Caso 5 | 60 | + | + | + | |||
| Caso 6 | 69 | + | + | + | |||
| Caso 7 | 64 | + | + | + | |||
| Caso 8 | 83 | + | + | + | |||
| Caso 9 | 33 | + | + | ||||
| Caso 10 | 73 | + | + | + | + | ||
| Caso 11 | 75 | + | + | + | + | + | |
| Caso 12 | 85 | + | + | + | + |
HTA: hipertensión arterial.
El signo+señala la presencia de la sintomatología referida.
Datos demográficos, bioquímicos y patológicos de los pacientes con crisis hipercalcémicas
| Caso 1 | Caso 2 | Caso 3 | Caso 4 | Caso 5 | Caso 6 | Caso 7 | Caso 8 | Caso 9 | Caso 10 | Caso 11 | Caso 12 | Valor±DE | |
| Sexo | M | V | V | M | M | M | M | M | M | M | M | V | V=3M=9 |
| Edad (años) | 37 | 54 | 47 | 71 | 60 | 69 | 64 | 83 | 33 | 73 | 75 | 85 | 62,6±16,9 |
| Ca preop (mg/dl) | 17,4 | 14,8 | 15,8 | 14 | 15 | 14,5 | 14,1 | 14,2 | 15,3 | 13,4 | 13,2 | 12,6 | 14,5±1,3 |
| P preop (mg/dl) | 4,4 | 2,3 | 5,9 | 2,1 | 2 | 2,3 | 2 | 1,85 | 2,2 | 5,7 | 5,6 | 3,1 | 3,3±1,6 |
| PTHi preop (pg/dl) | 905 | 233 | 1.751 | 259 | 327 | 537 | 113 | 419 | 491 | 1.539 | 1.688 | 456 | 648,2±542 |
| Peso (mg) | 1.400 | 5.700 | 10.400 | 4.500 | 5.200 | 3.300 | 1.000 | 1.300 | 4.000 | 7.700 | 3.700 | 700 | 4.075±2.918 |
| Tamaño (tridimensional) (en mm) | 14 | 20 | 40 | 20 | 55 | 30 | 20 | 10 | 26 | 45 | 25 | 15 | 27±14 |
| 10 | 18 | 22 | 18 | 20 | 19 | 14 | 10 | 20 | 30 | 20 | 12 | 18±6 | |
| 10 | 10 | 20 | 15 | 10 | 10 | 11 | 10 | 15 | 18 | 15 | 5 | 12±4 | |
| AP | A | A | C | A | A | A | A | A | A | H | A | A | |
| Ca postop (mg/dl) | 8,4 | 8,5 | 9,4 | 8,4 | 7,9 | 7,5 | 8 | 7,6a | 9,1 | 7,6a | 7a | 8,7 | 8,2±0,7 |
A: adenomas; AP: anatomía patológica (de las piezas quirúrgicas); C: carcinoma; Ca postop: calcemia postoperatoria; Ca preop: calcemia preoperatoria; DE: desviación estándar; H: hiperplasia; M: mujeres; P preop: fosforemia preoperatoria; PTHi preop: parathormona intacta preoperatoria; V: varones.
El tratamiento médico fue eficaz, en todos los casos, dentro de las primeras 48h. En 7 pacientes la calcemia descendió por debajo de 12mg/dl, a las 24h de iniciarlo, aplicando rehidratación forzada y furosemida. En 5 casos la calcemia permanecía elevada y fue preciso completar el tratamiento inhibiendo la resorción ósea con calcitonina (4 UI/kg/12h) y bifosfonatos: En una paciente (caso 1) con «clodronato» (1.500 mg i.v./24h, 2 dosis), en otra paciente (caso 6) con «pamidronato» (90mg i.v. una dosis), y en 3 pacientes (casos 8, 10 y 11) con «zoledronato» (4mg i.v., una dosis) (tablas 1 y 2).
La sensibilidad diagnóstica de la gammagrafía para el grupo de pacientes con crisis hipercalcémica fue del 91,7% y para la serie general del 81,5%. La sensibilidad de la ecografía alcanzó el 83,3%, en el grupo de crisis, y el 50% en la serie general, y la de la TAC el 75 y el 42,5%, respectivamente.
La paratiroidectomía se realizó, como urgencia diferida, mediante una vía de acceso selectivo en 4 pacientes y mediante cervicotomía bilateral en 8. En el primer grupo se extirparon 4 adenomas y en el segundo 6 adenomas, una hiperplasia (3 glándulas) y un carcinoma. Todas las glándulas fueron ortotópicas. En 6 cervicotomías se asoció cirugía tiroidea por hiperplasias nodulares: 4 lobectomías, una tiroidectomía total y una intervención de Dunhill. El peso medio de las glándulas extirpadas fue 4.075±2.918 mg y el volumen tridimensional de 27±14 por 18±6 y por 12±4mm (tabla 2).
Tras la extirpación quirúrgica, los gradientes de caída de PTHi, en la monitorización intraoperatoria de PTHi, fueron 79±18% a los 10min y 92±6% a los 25, certificando con ello la exéresis de todo el tejido patológico y la curación. La calcemia media postoperatoria al alta fue 8,2mg/dl±0,7. La estancia hospitalaria media fue de 5,92±2,8 días (tabla 3).
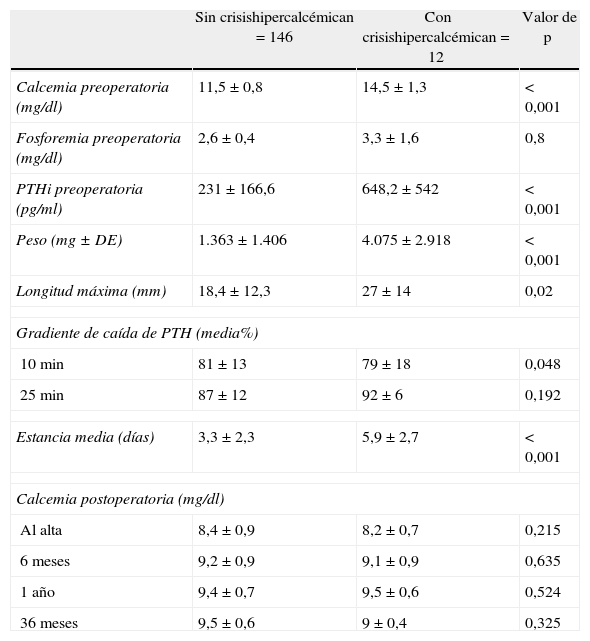
Comparación de parámetros bioquímicos, patológicos y resultados terapéuticos de los pacientes sin crisis y con crisis hipercalcémicas
| Sin crisishipercalcémican=146 | Con crisishipercalcémican=12 | Valor de p | |
| Calcemia preoperatoria (mg/dl) | 11,5±0,8 | 14,5±1,3 | <0,001 |
| Fosforemia preoperatoria (mg/dl) | 2,6±0,4 | 3,3±1,6 | 0,8 |
| PTHi preoperatoria (pg/ml) | 231±166,6 | 648,2±542 | <0,001 |
| Peso (mg±DE) | 1.363±1.406 | 4.075±2.918 | <0,001 |
| Longitud máxima (mm) | 18,4±12,3 | 27±14 | 0,02 |
| Gradiente de caída de PTH (media%) | |||
| 10min | 81±13 | 79±18 | 0,048 |
| 25min | 87±12 | 92±6 | 0,192 |
| Estancia media (días) | 3,3±2,3 | 5,9±2,7 | <0,001 |
| Calcemia postoperatoria (mg/dl) | |||
| Al alta | 8,4±0,9 | 8,2±0,7 | 0,215 |
| 6 meses | 9,2±0,9 | 9,1±0,9 | 0,635 |
| 1 año | 9,4±0,7 | 9,5±0,6 | 0,524 |
| 36 meses | 9,5±0,6 | 9±0,4 | 0,325 |
PTHi: parathormona intacta.
Los valores se expresan como media±DE (desviación estándar).
En 3 pacientes mayores de 75 años, con PTH basales de 419, 1.539 y 1.668pg/ml, calcemia postoperatoria <7,5mg/dl y niveles de fosfatasas alcalinas de 113, 149 y 712 U/l, respectivamente, se produjo el «síndrome del hueso hambriento» y fue preciso tratar la hipocalcemia con 1,25 dihidroxicolecalciferol (0,5 mcg/24h) y calcio oral (1g/8h). El tratamiento fue eficaz si bien precisaron seguirlo para corregir su osteopenia.
En todos los casos la paratiroidectomía produjo la curación, siendo las medias de la calcemia postoperatoria precoz y tardía normales (tabla 3). El paciente operado por carcinoma vive libre de enfermedad 11 años después de la cirugía. El seguimiento medio de toda la serie fue de 5,9±2,7 años.
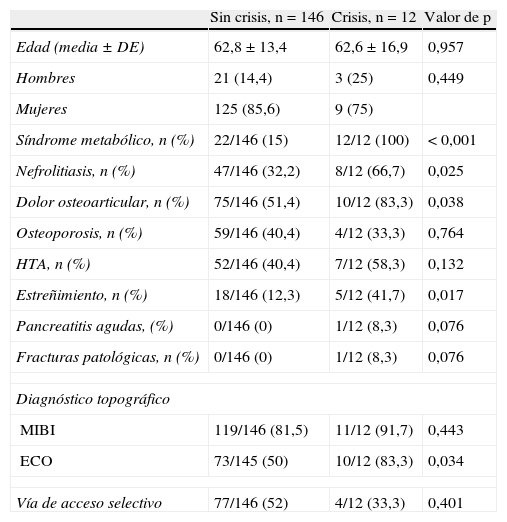
Cuando comparamos a los pacientes con crisis hipercalcémica con los que no las tuvieron, constatamos que existen diferencias en la frecuencia del síndrome metabólico (p<0,001), nefrolitiasis (p<0,05) y dolor osteoarticular (p<0,05) y en las concentraciones preoperatorias de Ca, P y PTHi, peso medio y tamaño tridimensional de las piezas quirúrgicas, que fueron mayores en los pacientes con crisis hipercalcémica (p<0,001). También observamos una mejor sensibilidad diagnóstica de la ecografía cervical (p<0,05), pero una mayor estancia media (p<0,001) en el grupo de pacientes con crisis hipercalcémica (tablas 3 y 4).
Comparación de parámetros clínicos de los pacientes sin crisis y con crisis hipercalcémica
| Sin crisis, n=146 | Crisis, n=12 | Valor de p | |
| Edad (media±DE) | 62,8±13,4 | 62,6±16,9 | 0,957 |
| Hombres | 21 (14,4) | 3 (25) | 0,449 |
| Mujeres | 125 (85,6) | 9 (75) | |
| Síndrome metabólico, n (%) | 22/146 (15) | 12/12 (100) | <0,001 |
| Nefrolitiasis, n (%) | 47/146 (32,2) | 8/12 (66,7) | 0,025 |
| Dolor osteoarticular, n (%) | 75/146 (51,4) | 10/12 (83,3) | 0,038 |
| Osteoporosis, n (%) | 59/146 (40,4) | 4/12 (33,3) | 0,764 |
| HTA, n (%) | 52/146 (40,4) | 7/12 (58,3) | 0,132 |
| Estreñimiento, n (%) | 18/146 (12,3) | 5/12 (41,7) | 0,017 |
| Pancreatitis agudas, (%) | 0/146 (0) | 1/12 (8,3) | 0,076 |
| Fracturas patológicas, n (%) | 0/146 (0) | 1/12 (8,3) | 0,076 |
| Diagnóstico topográfico | |||
| MIBI | 119/146 (81,5) | 11/12 (91,7) | 0,443 |
| ECO | 73/145 (50) | 10/12 (83,3) | 0,034 |
| Vía de acceso selectivo | 77/146 (52) | 4/12 (33,3) | 0,401 |
DE: desviación estandar; ECO: ecografía cervical; MIBI: gammagrafía con 99Tc-sestaMIBI; HTA: hipertensión arterial.
No hubo diferencias estadísticas en el resto de los parámetros analizados: sexo, edad, otros síntomas de HPTP, sensibilidad de la MIBI, vía de acceso quirúrgico, gradientes de caída postexerética de PTHi, y en la tasa de curación, determinada por la normalización de la calcemia, controlada a las 24h, 6 meses, al año y a los 3 años de la intervención (tablas 3 y 4).
DiscusiónEl HPTP suele diagnosticarse precozmente a partir de una hipercalcemia asintomática, detectada en cualquiera de los análisis sanguíneos que se prodigan con los autoanalizadores3,12,13. De manera excepcional se manifiesta por los efectos crónicos que el exceso de PTH produce sobre los huesos o sobre el riñón, y menos aún por una crisis hipercalcémica.
La crisis hipercalcémica es una complicación poco frecuente del HPTP, en la que el masivo incremento de la concentración plasmática de calcio provoca un grave síndrome metabólico que se hace más evidente en los sistemas especialmente sensibles a la hipercalcemia, pudiendo provocar la muerte14. Con los criterios de inclusión de hipercalcemia aguda utilizados en el estudio3,15, la prevalencia de hipercalcemia tóxica en nuestra serie fue del 7,6%, algo mayor que la descrita en estudios previos que la cifraban entre el 41,8 y el 6,7%3. Otros criterios válidos consideran niveles de calcemia >13,5mg/dl8 oó >15mg/dl1.
Los síntomas más frecuentes suelen producirse a nivel del sistema nervioso central, cardiovascular, riñón, aparato digestivo y sistema musculoesquelético11,16, si bien a veces el cuadro puede pasar desapercibido porque se manifiesta con síntomas inespecíficos como cansancio o alteración del estado mental, haciéndose difícil el diagnóstico3. La muerte puede acontecer por coma encefalopático, fracaso renal o parada cardíaca1. Todos nuestros pacientes presentaban varios de estos síntomas y tenían además otros como nefrolitiasis, dolores osteoarticulares e hipertensión arterial, propios de una larga y crónica evolución del HPTP. Hubo incluso una mujer con fracturas patológicas (caso 11), complicación actualmente excepcional3, y otra con pancreatitis aguda (caso 1) (tablas 1 y 2). Aunque en estudios previos se recogen 17-25% de pancreatitis asociadas con crisis hipercalcémicas16,17, nuestra experiencia (8,3%) está más acorde con el 4% descrito por otros3,15.
En nuestra experiencia, los pacientes con crisis hipercalcémicas tenían concentraciones de PTH que superaban 10 veces el rango máximo de normalidad (648,2pg/ml) y niveles muy elevados de calcemia (14,5mg/dl), pero no todos los enfermos con niveles muy elevados de PTH desarrollaron crisis hipercalcémicas. De hecho, 3 pacientes con cifras de PTH de 2.053, 1.627 y 1.239pg/ml, no las presentaron, evolucionando como un HPT crónico.
Una vez diagnosticada la crisis, debe tratarse con carácter de urgencia. El tratamiento tiene como objetivos rehidratar al paciente, estimular la excreción renal de calcio forzando la diuresis y, si procede, inhibir la resorción ósea con calcitonina y bifosfonatos1,3,17. Los bifosfonatos inician su acción terapéutica unas horas después de su aplicación, por lo que la calcitonina, de acción inmediata, es un complemento eficaz. En todos nuestros pacientes se aplicó la rehidratación y se forzó la diuresis con furosemida. La inhibición de la resorción ósea solo fue necesaria en los 5 en los que la calcemia permanecía elevada por encima de los 12 mg/dl a las 24h y se controló, en 2 pacientes, antes de la existencia del zoledronato, con clodronato y pamidronato y en otros 3 con zoledronato (bifosfonato de tercera generación) que, por sus propiedades farmacológicas (rapidez de acción y eficacia), es hoy el tratamiento de elección. En todos los pacientes la calcemia se normalizó dentro de las primeras 48h.
Para el diagnóstico topográfico asociamos la gammagrafía con 99Tc-sestaMIBI y ecografía cervical. La gammagrafía puede producir falsos positivos, porque algunos nódulos tiroideos eventualmente captan y retienen el isótopo. La ecografía, que detecta la presencia o no de estos nódulos es un complemento diagnóstico necesario. En la actualidad se acepta que la prueba más sensible es la gammagrafía18,19.
Dependiendo del resultado del diagnóstico topográfico programamos a los pacientes para abordaje selectivo o cervicotomía20,21. Cuando las pruebas diagnósticas confirmaron preoperatoriamente la ubicación del adenoma se utilizó la vía de abordaje selectiva. La cervicotomía se reservó para los casos dudosos o con patología tiroidea asociada.
Si bien algunos grupos de estudio7,22 consideran que el paciente no exige tratamiento quirúrgico de urgencia, nosotros entendemos que, tras estabilizar la calcemia y establecer el diagnóstico topográfico, debe de practicarse una paratiroidectomía urgente que produce, como señalan otros autores1,4,9,11, excelentes resultados.
El peso medio (4.075 mg) y el gran tamaño de las piezas de resección (3cm de diámetro mayor) indicaban larga evolución de la enfermedad. Es de resaltar que uno de los 12 casos (8,3%) era un carcinoma. Dado que en la serie general solo teníamos 3 (<2%) y uno de ellos produjo este cuadro, creemos como señalan otros grupos3,8,13,23, que el carcinoma predispone a la producción de crisis hipercalcémicas.
En los últimos años, en 10 pacientes, utilizamos la monitorización intraoperatoria de la PTH como prueba diagnóstica de eficacia terapéutica24–27. Los gradientes de caída de PTHi, >50% a los 10 y a los 25min, confirmaron la exéresis de todo el tejido secretor patológico y certificaron la curación, con la normalización de la calcemia postoperatoria. En 3 pacientes fue preciso emplear calciterapia por producirse «síndrome del hueso hambriento».
Cuando comparamos el grupo de pacientes con hipercalcemias tóxicas con el de los que no las habían tenido constatamos, al igual que lo descrito en otras series, que las concentraciones preoperatorias de Ca, PTHi y el peso medio y tamaño tridimensional de las piezas quirúrgicas fueron de mayor proporción en los pacientes con crisis2–5,17,28. No obstante, en nuestra experiencia, la cifra de varones no alcanzó la ratio 1:1 respecto a las mujeres, ni evidenciamos la existencia de glándulas ectópicas, circunstancia que podría explicarse por la limitación numérica de nuestra serie.
Los síntomas relacionados con el síndrome metabólico hipercalcémico, en particular la disfunción del sistema nervioso central, como señalan otros grupos2,13,15, fueron constantes en el grupo de crisis y solo se produjeron en el 15% de los que no las tuvieron. Igualmente fueron más frecuentes los antecedentes de nefrolitiasis y dolor osteoarticular y fue mayor la sensibilidad diagnóstica de la ecografía cervical. Por otro lado, la estancia media de ingreso hospitalario de este grupo fue más elevada que en el resto de los pacientes con HPTP. Sin embargo, no encontramos diferencias en el resto de los parámetros analizados (tabla 3).
Para concluir, señalaremos que nuestros datos indican que, siendo una grave complicación la hipercalcemia aguda, se obtienen excelentes resultados con el tratamiento agresivo. Este debe iniciarse con rehidratación masiva y estímulo de la poliuria de arrastre, con furosemida, para reducir la calcemia. La inhibición de la resorción ósea (con calcitonina y bifosfonatos) estará indicada si la calcemia se mantiene por encima de 12 mg/dl, a las 24h de iniciado el tratamiento, siendo zoledronato el fármaco de elección. La paratiroidectomía, urgente y resolutiva, se debe de efectuar en cuanto la calcemia esté controlada.
En nuestra experiencia el comportamiento clínico, bioquímico, peso y tamaño glandular de las glándulas, en los HPTP con crisis hipercalcémicas, demuestran que la eclosión aguda se produjo sobre una enfermedad de larga evolución, en pacientes que deberían de haber sido diagnosticados y tratados mucho tiempo antes.
El HPTP está casi siempre producido por adenomas, benignos desde el punto de vista oncológico, pero de crecimiento y secreción irreversiblemente progresivos, lo que les hace lenta e inexorablemente destructivos no solo del esqueleto, sino también del funcionamiento de órganos y sistemas. El seguimiento médico y la terapia conservadora de pacientes con HPTP aparentemente leve, además de no resolver el problema de base, encierra un peligro potencial porque ante situaciones específicas (deshidratación, inmovilización, encamamiento) pueden evolucionar abruptamente hacia cuadros agudos. Por el contrario, la paratiroidectomía resuelve definitivamente el problema.
Además, los avances en el diagnóstico topográfico preoperatorio, mediante la ecografía y MIBI18,19, nos ayudan hoy en día a conocer preoperatoriamente la ubicación exacta del adenoma permitiendo la realización de la paratiroidectomía dirigida, mediante abordaje selectivo y cirugía mínimamente invasiva, y facilitando la recuperación postoperatoria.
Por tales motivos, salvo contraindicación formal, consideramos inexcusable el tratamiento quirúrgico de todos los HPTP.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Parte del contenido de este trabajo ha sido presentado en forma de Comunicación oral en la Ia Reunión de la Sección de Cirugía Endocrina (AEC) celebrada en Barcelona los días 14-15 de abril de 2011.