Las guías europeas consideran que el paciente que ha sufrido un síndrome coronario agudo (SCA) debe alcanzar objetivos terapéuticos para cLDL <70mg/dl o una reducción del 50% del valor basal. Sin embargo, hay estudios que demuestran que estos objetivos se alcanzan en un pequeño porcentaje de pacientes. El objetivo de este estudio fue analizar cómo se realiza el control del cLDL en pacientes con SCA por médicos cardiólogos (MC) y de atención primaria (MAP).
MétodosEstudio ecológico, descriptivo, transversal y multicéntrico que recogió la información de 291 MC y de 564 MAP sobre su actividad asistencial mediante un cuestionario.
ResultadosEl 68% de los MC y el 67% de los MAP reconocen que el riesgo cardiovascular del paciente con SCA es «muy alto». El 74,23% de los MC y el 48,05% de los MAP se marcan el objetivo de cLDL que recomiendan las guías europeas. Las estatinas más empleadas por los MC son la atorvastatina y la rosuvastatina, y por los MAP, la atorvastatina y la simvastatina. El 66,4% de los MAP mantienen el tratamiento prescrito por el MC. El 42 y el 19,9% de los MC y MAP, respectivamente, reconocen que consiguen el objetivo de cLDL entre el 75-100% de sus pacientes, siendo, en opinión de los médicos encuestados, la falta de adherencia la razón más importante para no alcanzarlo.
ConclusionesLa falta de adherencia y la falta de la percepción en el control de cLDL pueden contribuir a que no se alcancen los objetivos terapéuticos de cLDL en pacientes con SCA.
European guidelines acknowledge that patients with an acute coronary syndrome (ACS) should have LDLc levels below 70mg/dL or reduced a 50% respect to their basal levels. However, some studies demonstrated that this goal is achieved in a small number of patients. The aim of this study was to determine how cardiologists (MC) and primary care specialist (GPs) from Spain manage LDLc in ACS patients during their daily practice.
MethodsAn observational, cross-sectional, multicentric study was conducted. Information about daily practice was obtained from 291 MC and 564 GPs across Spain.
Results68% of MC and 67% of GPs considered ACS patients to be high-risk. Most consider the cLDL targets based on European guidelines. The statins most widely used for MC are atorvastatin and rosuvastatina and for GPs are atorvastatin and simvastatin. 66.4% of GPs follow the prescription of MC. 42% of MC and 19.9% of GPs considered that 75-100% of their patients achieved the LDLc target. The main reason of not achieving this target was lack of treatment adherence.
ConclusionsThe lack of adherence and poor perception of real LDLc control may contribute to the failure in achieving lipid targets in ACS patients.
Las guías europeas del manejo de la dislipidemia, publicadas en 2011 conjuntamente por la European Atherosclerosis Society y la European Cardiology Society, consideran al paciente que ha sufrido un síndrome coronario agudo (SCA) como un paciente de muy alto riesgo cardiovascular y establecen que se debe alcanzar un objetivo terapéutico para el cLDL por debajo de 70mg/dl o bien reducir sus niveles basales en un 50%1. El tratamiento hipolipemiante en estos pacientes debe comenzar antes del alta hospitalaria. Recomiendan también modificar el estilo de vida, incluyendo aumento de la actividad física, control del peso y cese del hábito tabáquico. Además de estos cambios, se debería prescribir terapia con la estatina más adecuada según su eficacia y el nivel basal de cLDL del paciente y, si no hay contraindicaciones, a dosis altas. Además, en pacientes con triglicéridos >200mg/dl se requiere un control del colesterol no-HDL <100mg/dl1. En caso de no alcanzar objetivos únicamente con estatinas o si están contraindicadas, puede utilizarse otros fármacos hipolipemiantes en combinación1.
Sin embargo, continuamente se publican estudios que demuestran que no se alcanzan los objetivos terapéuticos en el tratamiento de las patologías crónicas en nuestro país. Se ha descrito infratratamiento de las dislipidemias, lo que cobra especial importancia en pacientes de riesgo alto y muy alto2. El bajo cumplimiento de las guías de práctica clínica se produce tanto en prevención primaria como en secundaria2,3.
Un registro4 sobre el valor pronóstico de la prescripción correcta tras un infarto encuentra que únicamente el 50% de los pacientes al alta reciben un tratamiento óptimo y que los correctamente tratados tienen menos incidencia de eventos cardiovasculares en un seguimiento de 6meses. En nuestro medio, en el registro TRECE5 el tratamiento adecuado en pacientes con cardiopatía isquémica únicamente se dio en el 26% de los valorados en las consultas externas de cardiología.
En este proyecto se plantea analizar cómo se realiza el control de la dislipidemia en pacientes que han sufrido un SCA, y cómo interactúan el cardiólogo y el médico de atención primaria en su seguimiento.
Material y métodosSe trata de un estudio ecológico, descriptivo, transversal y multicéntrico. La recogida de información se ha realizado contando con la colaboración de una muestra de 252 cardiólogos y 504 médicos de atención primaria que respondieron al cuestionario de recogida de datos sobre su actividad asistencial referida al control lipídico en el paciente tras un SCA. La muestra de cardiólogos se ha seleccionado teniendo en cuenta que fuera representativa y homogénea en todo el territorio español, con la participación de al menos un cardiólogo de cada uno de los 252 hospitales que figuran en el Catálogo Nacional publicado por el Ministerio de Sanidad y Política Social e Igualdad el 31 de diciembre de 2009. La elección de los cardiólogos encuestados fue realizada por el jefe de cada uno de los servicios hospitalarios. La muestra de médicos de atención primaria participantes ha sido no aleatoria y corresponde como mínimo a 2 del área de influencia de cada uno de los hospitales seleccionados.
El cuestionario donde se recogió la información constaba de 31 preguntas con respuestas múltiples y divididas en diferentes apartados: datos generales del centro, datos generales del servicio (para cardiólogos), establecimiento de objetivos del control lipídico en pacientes con SCA, objetivos terapéuticos específicos, tratamiento y seguimiento del paciente.
Análisis estadísticoLos datos de los cuestionarios recogidos fueron tabulados y analizados estadísticamente mediante el programa informático SPSS v16.0. Se realizó un análisis estadístico descriptivo de los datos recogidos en el cuaderno de recogida de datos. Para la descripción de variables continuas se utilizó la media e intervalo de confianza del 95%. Para la descripción de variables categóricas se ha utilizado el número y porcentaje de médicos por categoría de respuesta.
ResultadosDescripción de la muestra de médicos participantesFinalmente se incluyeron un total de 291 cardiólogos y 564 médicos de atención primaria que cumplían los requisitos de participación.
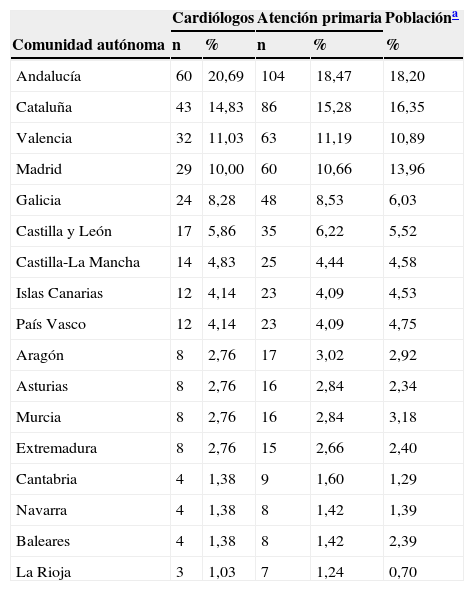
En el caso de los centros hospitalarios, la mayoría estaban organizados en Servicios o Unidades (el 74,48%), con una media de 12,83 (11,8-13,87) cardiólogos de plantilla y 4,76 (4,08-5,43) médicos internos residentes en cardiología por Servicio. En la tabla 1 se muestra la distribución de participantes por comunidades autónomas. El 60,1% de los hospitales contaban con Unidad Coronaria de guardia las 24h y el 55,5% con hemodinámica primaria de guardia las 24h. En relación con el número total de altas (datos del año 2011) en las que figura SCA como motivo principal del alta, el 54,6% de los cardiólogos reportaron que en su Servicio hubo ≥500 altas.
Distribución por comunidades autónomas de los médicos participantes en el estudio
| Cardiólogos | Atención primaria | Poblacióna | |||
|---|---|---|---|---|---|
| Comunidad autónoma | n | % | n | % | % |
| Andalucía | 60 | 20,69 | 104 | 18,47 | 18,20 |
| Cataluña | 43 | 14,83 | 86 | 15,28 | 16,35 |
| Valencia | 32 | 11,03 | 63 | 11,19 | 10,89 |
| Madrid | 29 | 10,00 | 60 | 10,66 | 13,96 |
| Galicia | 24 | 8,28 | 48 | 8,53 | 6,03 |
| Castilla y León | 17 | 5,86 | 35 | 6,22 | 5,52 |
| Castilla-La Mancha | 14 | 4,83 | 25 | 4,44 | 4,58 |
| Islas Canarias | 12 | 4,14 | 23 | 4,09 | 4,53 |
| País Vasco | 12 | 4,14 | 23 | 4,09 | 4,75 |
| Aragón | 8 | 2,76 | 17 | 3,02 | 2,92 |
| Asturias | 8 | 2,76 | 16 | 2,84 | 2,34 |
| Murcia | 8 | 2,76 | 16 | 2,84 | 3,18 |
| Extremadura | 8 | 2,76 | 15 | 2,66 | 2,40 |
| Cantabria | 4 | 1,38 | 9 | 1,60 | 1,29 |
| Navarra | 4 | 1,38 | 8 | 1,42 | 1,39 |
| Baleares | 4 | 1,38 | 8 | 1,42 | 2,39 |
| La Rioja | 3 | 1,03 | 7 | 1,24 | 0,70 |
En atención primaria, en cuanto al número de pacientes con SCA que les remitió su hospital de referencia para el seguimiento, la mayoría de los médicos encuestados (58,51%) refieren haber recibido entre 6 y 20 pacientes al año.
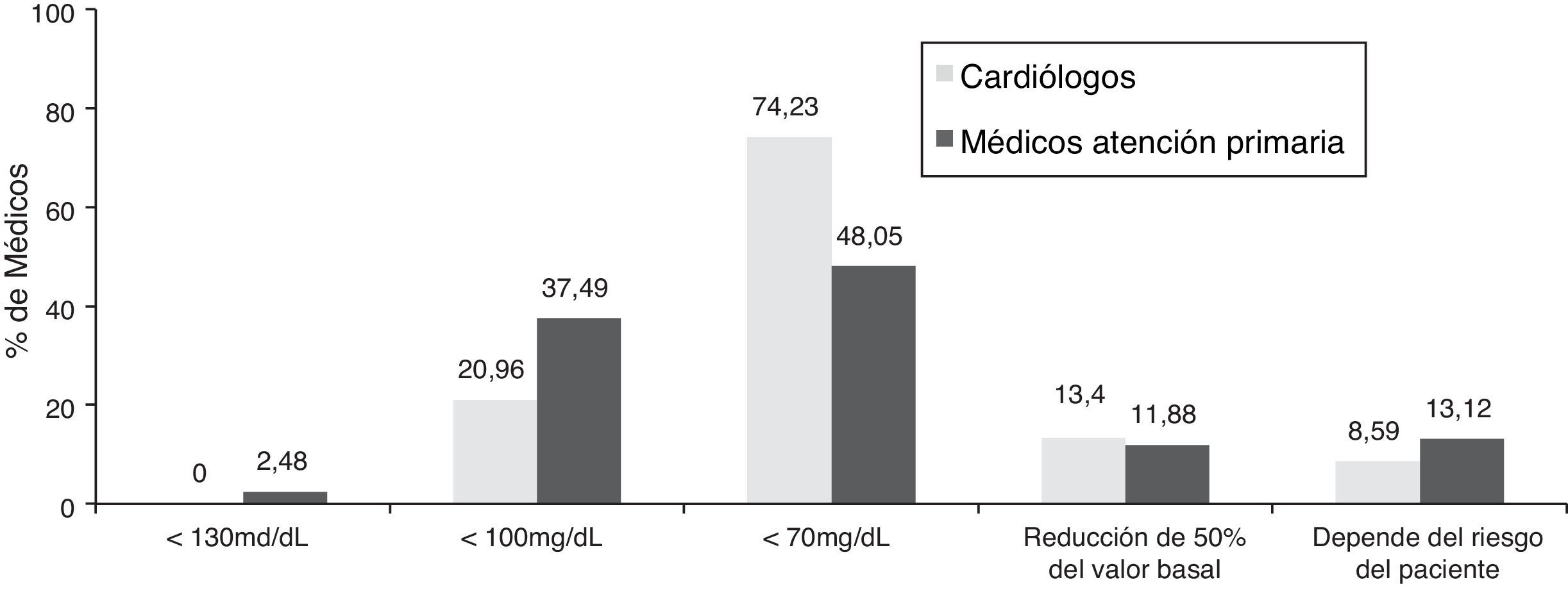
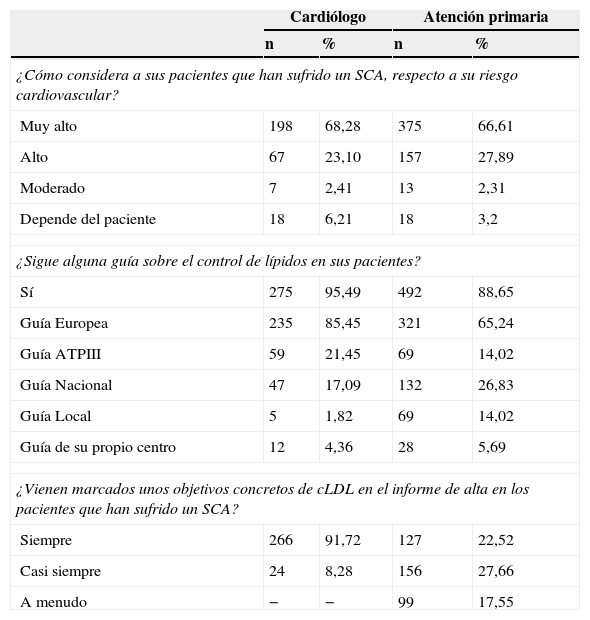
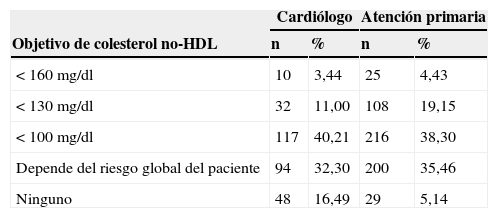
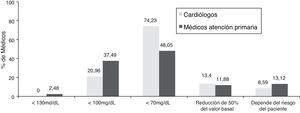
Establecimiento de objetivos del control lipídico en pacientes con síndrome coronario agudoSegún los datos recogidos, el 68% de los cardiólogos opinaron que el riesgo cardiovascular global de los pacientes que han sufrido un SCA debe ser considerado de «muy alto riesgo» (tabla 2). El 95% de los cardiólogos del estudio citan que siguen alguna guía sobre el control del cLDL en sus pacientes, siendo las guías europeas las más utilizadas (85,4% de los médicos). En este sentido, según se desprende del estudio, la gran mayoría (91,72%) de los cardiólogos se marcan siempre unos objetivos concretos para el control de la dislipidemia (en un 94,5% centrados en el control de los niveles de cLDL como objetivo principal), en opinión de una mayoría según unas cifras de cLDL <70mg/dl o bien un descenso del 50% del valor basal del cLDL (fig. 1). El 45,17% de los cardiólogos indican «siempre» o «casi siempre» en el informe de alta el periodo aconsejable para conseguir el objetivo de cLDL, mientras que el 42,41% no lo indican «nunca» o «casi nunca». En relación con otros objetivos terapéuticos para el control de parámetros lipídicos indicados en el informe de alta, el control del colesterol no-HDL es el objetivo secundario más citado (tabla 3).
Objetivos terapéuticos para el control lipídico en el paciente con síndrome coronario agudo considerados por el cardiólogo o por el médico de atención primaria
| Cardiólogo | Atención primaria | |||
|---|---|---|---|---|
| n | % | n | % | |
| ¿Cómo considera a sus pacientes que han sufrido un SCA, respecto a su riesgo cardiovascular? | ||||
| Muy alto | 198 | 68,28 | 375 | 66,61 |
| Alto | 67 | 23,10 | 157 | 27,89 |
| Moderado | 7 | 2,41 | 13 | 2,31 |
| Depende del paciente | 18 | 6,21 | 18 | 3,2 |
| ¿Sigue alguna guía sobre el control de lípidos en sus pacientes? | ||||
| Sí | 275 | 95,49 | 492 | 88,65 |
| Guía Europea | 235 | 85,45 | 321 | 65,24 |
| Guía ATPIII | 59 | 21,45 | 69 | 14,02 |
| Guía Nacional | 47 | 17,09 | 132 | 26,83 |
| Guía Local | 5 | 1,82 | 69 | 14,02 |
| Guía de su propio centro | 12 | 4,36 | 28 | 5,69 |
| ¿Vienen marcados unos objetivos concretos de cLDL en el informe de alta en los pacientes que han sufrido un SCA? | ||||
| Siempre | 266 | 91,72 | 127 | 22,52 |
| Casi siempre | 24 | 8,28 | 156 | 27,66 |
| A menudo | − | − | 99 | 17,55 |
Objetivos terapéuticos del colesterol no-HDL para el control lipídico en el paciente con SCA considerados por el cardiólogo o por el médico de atención primaria
| Cardiólogo | Atención primaria | |||
|---|---|---|---|---|
| Objetivo de colesterol no-HDL | n | % | n | % |
| < 160mg/dl | 10 | 3,44 | 25 | 4,43 |
| < 130mg/dl | 32 | 11,00 | 108 | 19,15 |
| < 100mg/dl | 117 | 40,21 | 216 | 38,30 |
| Depende del riesgo global del paciente | 94 | 32,30 | 200 | 35,46 |
| Ninguno | 48 | 16,49 | 29 | 5,14 |
En el caso de los médicos de atención primaria consultados (tabla 2), el 67% consideran que los pacientes que han sufrido un SCA son pacientes de «muy alto riesgo» y el 27,9% consideran que son pacientes de «alto riesgo». El 89% de los médicos de atención primaria indican que siguen alguna guía sobre el control de lípidos, siendo más habituales las guías europeas en un 65,24% y las guías nacionales en un 26,8%. En cuanto a la información que reciben del especialista en el informe de alta, el 50,2% indican que «siempre» o «casi siempre» se les marcan unos objetivos concretos para el cLDL, mientras que el 32,3% consideran que «nunca» o «casi nunca» se les indican estos objetivos. En el caso de que no vengan fijados en el informe de alta, el 97,5% de los médicos de atención primaria se marcan ellos mismos sus propios objetivos, así como cuando no están de acuerdo con los objetivos que establece el especialista (el 72,24% se marcan sus propios objetivos en este caso). El objetivo que designan en estos casos es de cifras de cLDL<70mg/dl o bien descenso del más del 50% del valor basal de cLDL (en el 59,93% de los casos).
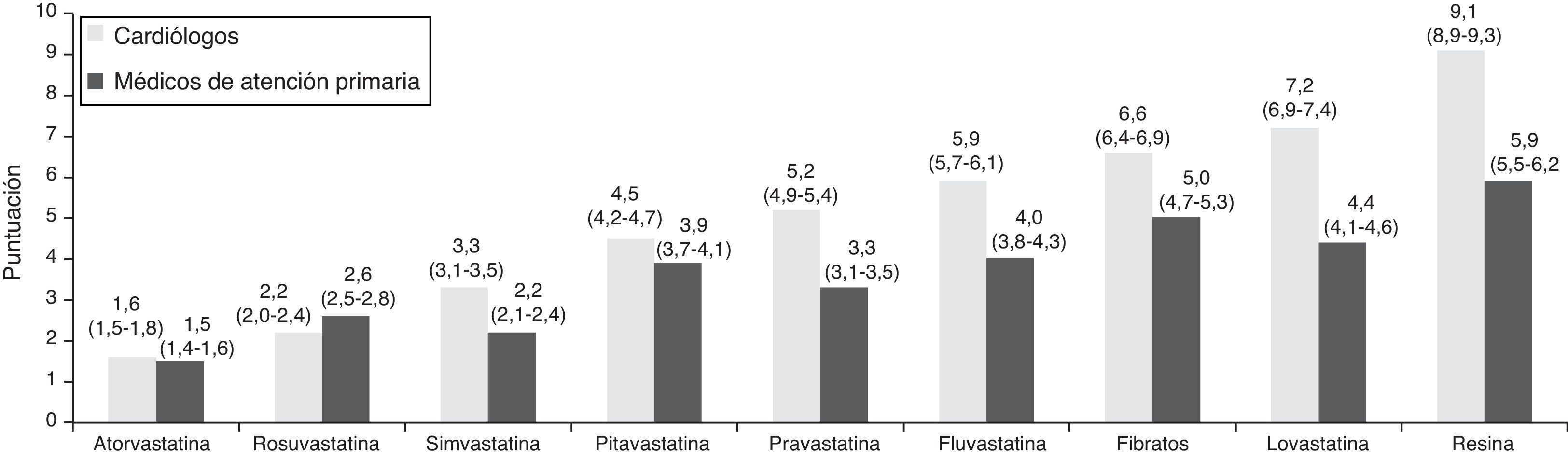
Tratamiento farmacológico de los pacientes con síndrome coronario agudo para el control de la dislipidemia según el informe de altaEn la figura 2 aparecen, en opinión de cardiología y atención primaria, los tratamientos más prescritos tras un SCA. Se presenta la puntuación según una escala del 0 al 10, de menor (más prescrito) a mayor (menos prescrito). Los datos de la figura corresponden a la media de las puntuaciones otorgadas por cada grupo de médicos para cada tratamiento, según una escala del 0 al 10, de menor (más prescrito) a mayor (menos prescrito).
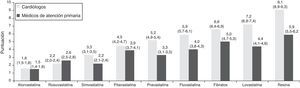
Respecto a los tratamientos farmacológicos que el cardiólogo prescribe en el informe de alta, según se observa en la figura 2, los tratamientos más prescritos son estatinas, en concreto atorvastatina, rosuvastatina y simvastatina, mientras que en atención primaria son atorvastatina, simvastatina y rosuvastatina. En cuanto a las dosis más prescritas según el especialista, en el caso de atorvastatina son 40mg (41,6% de los casos) y 80mg (50,0% de los casos). En el caso de rosuvastatina; 10mg (30,9% de los casos) y 20mg (64,1% de los casos). Según lo reportado por el médico de atención primaria, las dosis son: atorvastatina, 40 y 80mg (40,8 y 38,7%, respectivamente), y simvastatina, 20 y 40mg (24,2 y 63,3%, respectivamente).
En cuanto al uso de combinaciones, el 57% de los cardiólogos utilizan combinaciones entre el 1 y el 24% de sus pacientes. La combinación más habitual que aparece en el informe de alta es estatina-ezetimiba, Una cuestión importante es si estos tratamientos que aparecen en el informe de alta son mantenidos después por el médico de atención primaria. El 66,4% de los médicos de atención primaria opinan que mantienen el tratamiento «siempre» o «casi siempre». El 80% de los cardiólogos opinan que más del 50% de los pacientes mantienen el tratamiento en atención primaria y el 17,25% creen que los pacientes que continúan con el tratamiento prescrito en el informe de alta son menos del 49%.
Cuando se les pregunta a los médicos de atención primaria los motivos por los que cambian el tratamiento prescrito por el cardiólogo en el informe de alta, la primera razón que argumentan es que «no se alcanzan los objetivos con el tratamiento inicial» (el 58,9% indicaron este motivo), como segunda razón se indicó que «cambian el tratamiento por efectos secundarios de los fármacos» (el 50% indicaron esta como segunda razón), como tercera opción figura que «cuando alcanzan objetivos les cambian el fármaco por otro menos potente» (el 44,7% de los médicos), y como última razón, indicaron que cambian el tratamiento del cardiólogo «para no incrementar el gasto farmacéutico» (el 48,4%).
Seguimiento de los pacientes que han sufrido un síndrome coronario agudo y consecución de objetivosLa mayoría de los cardiólogos encuestados (55,3%) piensan que el seguimiento del control lipídico tras el alta por un SCA lo debe realizar el cardiólogo, y el 40,9% opinan que lo debe efectuar el médico de atención primaria. Sin embargo, en la práctica clínica habitual aseguran que en el 61,2% de los casos el seguimiento se desarrolla en atención primaria.
El 75% de los cardiólogos opinan que en el informe de alta se cita al paciente a los 3meses del SCA para una primera analítica de su nivel de lípidos. Estos datos coinciden con los reportados por los médicos de atención primaria, que manifiestan que en el 75% de los casos se indica en el informe de alta que cite al paciente al cabo de 3meses. Respecto al tiempo que los cardiólogos consideran óptimo para alcanzar los objetivos terapéuticos de cLDL, el 57,4% opinan que a los 3meses, el 16,5% al mes y el 24,7% a los 6meses. En el caso de los médicos de atención primaria, el 67,1% consideran que el tiempo óptimo son 3meses, el 8,5% un mes y el 23,3% 6meses.
Cuando se les pregunta qué porcentaje de pacientes alcanzan objetivos de cLDL al año de seguimiento, el 42% de los cardiólogos consideran que entre el 75 y el 100% de los pacientes consiguen los objetivos al cabo de un año. Únicamente el 1,7% de los cardiólogos manifiestan que el porcentaje de pacientes que alcanzan objetivos es un 24% o menos. La razón, en opinión del cardiólogo, por la que los pacientes no logran objetivos en el 72,5% de los casos es la «falta de adherencia al tratamiento». En cambio, en el caso de los médicos de atención primaria, solo el 19,9% consideran que consiguen objetivos entre un 75-100% de los pacientes. En su opinión, las razones por las que consideran que no se alcanzan objetivos coinciden con las que reportan los cardiólogos: «falta de adherencia al tratamiento» (77,0% de los médicos).
DiscusiónEste estudio muestra la opinión sobre la práctica clínica habitual del manejo de la dislipidemia en pacientes que han sufrido un SCA, por parte de médicos de atención primaria y cardiólogos en España.
Este tipo de pacientes son considerados por la reciente guía de la European Society of Cardiology (ESC)1 como de riesgo cardiovascular muy alto; un dato relevante es que un tercio de los médicos de ambos grupos no valoran al paciente tras un SCA como de riesgo muy alto, sin que se objetiven diferencias entre cardiología y atención primaria (tabla 2). Esto tiene importantes implicaciones prácticas, ya que es posible que esta infraestimación del riesgo vascular de los pacientes con un SCA por parte de un importante número de médicos de atención primaria y cardiólogos conlleve a un tratamiento de menor intensidad hipocolesterolemiante de la recomendada. La mayor difusión entre el colectivo médico de las Guías Europeas1 y el reciente posicionamiento del Comité Español Interdisciplinario de Prevención Cardiovascular en el tratamiento de las dislipidemias6 pueden contribuir a mejorar la percepción del riesgo vascular y a optimizar el tratamiento.
Objetivos terapéuticos e informe de altaLa gran mayoría de los médicos de ambos grupos responden seguir alguna guía para el control de lípidos (tabla 2), aunque no todos siguen las mismas. Se observa que entre cardiólogos y médicos de atención primaria la más seguida es la Guía de la ESC (fig. 2).
Algo que resulta llamativo y que se desprende de este estudio radica en el establecimiento del objetivo de cLDL, ya que la gran mayoría de los cardiólogos afirman establecerlo siempre en el informe del alta. No obstante, los médicos de atención primaria no confirman esta práctica, ya que no se ve reflejada en sus opiniones, pues casi la mitad de médicos atención primaria encuestados responden que nunca o casi nunca aparece el objetivo cLDL marcado en el informe del alta del paciente (tabla 2). Dentro de esta coyuntura, los médicos de atención primaria actúan en función de su propio criterio para marcar los objetivos terapéuticos de control lipídico en el caso de que no estén establecidos. Además, si su opinión no concuerda con lo establecido en el informe del alta, ellos mismos fijan estas metas (Informe SINCOPA).
Se observa, por tanto, que no en todos los casos se da una adecuada coordinación entre ambos grupos de médicos, hecho que ocasiona que los objetivos terapéuticos en estos pacientes difieran según los marque el cardiólogo o el médico de atención primaria, a pesar de que en la mayoría de los casos se siguen unas guías, y en gran medida la europea. Más del 74% de los cardiólogos establecen como objetivo terapéutico un cLDL<70mg/dl, mientras que la intensidad del tratamiento hipolipemiante puede ser menor en atención primaria, ya que menos de la mitad de los médicos de atención primaria marcan esta misma meta (fig. 1). Así pues, esta diferencia de objetivos a la hora de establecer un tratamiento en estos pacientes considerados de muy alto riesgo cardiovascular es susceptible de ocasionar un menor uso de estatinas y de combinaciones consideradas más adecuadas.
Tratamiento y seguimiento de los pacientesEn relación con los consejos dietéticos y de hábitos de vida saludables que recomiendan las guías, esenciales para ayudar a que los pacientes reduzcan sus niveles de lípidos, ambos grupos de médicos concuerdan mayoritariamente en que se ha de abandonar el consumo de tabaco, se ha de incrementar la actividad física y poder así controlar el peso, además de reducir el consumo de grasas saturadas. En este sentido el estudio desprende un gran consenso en cuanto a la estrategia no farmacológica que deben seguir este tipo de pacientes.
Sin embargo, no se percibe totalmente tal coordinación a la hora de establecer una estrategia farmacológica entre el médico especialista y el de atención primaria, según las opiniones observadas en este estudio. Aunque las estatinas son los fármacos de elección para los médicos de ambos grupos, la preferencia a la hora de elegir las más adecuadas varía según el colectivo que responda. Las guías europeas recomiendan la instauración de tratamiento con estatinas a dosis altas en los primeros 4días de hospitalización por el SCA, dosis que debe intentar alcanzar un valor de cLDL<70mg/dl (Guía ESC)1. Ambos grupos coinciden en la prescripción de la atorvastatina como primera opción; no obstante, la dosis más recomendable de 80mg solo se considera en el 50% de cardiólogos y en el 39% de los médicos de atención primaria. Una limitación posible al empleo de 80mg/día de atorvastatina podría ser el temor a los efectos adversos relacionados con esta dosis7.
A la hora de elegir la segunda opción de estatinas, cardiólogos y médicos de atención primaria no concuerdan en su totalidad. Los cardiólogos, en su caso, establecen como segunda opción el uso de otra estatina de alta intensidad como es la rosuvastatina, cuya dosis de 20mg prescrita por el 64% consigue la misma reducción porcentual que la atorvastatina 80mg8. En el caso de los médicos de AP, como segunda opción figura la simvastatina, donde el 63% prescriben la dosis de 40mg y el 24% la de 20mg (Informe SINCOPA). Llama la atención la preferencia como segunda opción de esta estatina por parte de los médicos de atención primaria, cuyas dosis no son tan efectivas en la reducción de cLDL como atorvastatina 80mg o rosuvastatina 20mg8, por lo que se podría suponer que hay pacientes tras un SCA que no reciben el tratamiento idóneo, generando una situación de déficit terapéutico en este tipo de pacientes de riesgo cardiovascular muy alto (Guía de la ESC1).
Al preguntar por la consecución de los objetivos terapéuticos, la percepción es diferente según opinen cardiólogos o médicos de AP, ya que el 42% de cardiólogos reportan que del 75 al 100% de pacientes los logran, mientras que solo el 20% de médicos de atención primaria coinciden con esta opinión. Esta diferencia de opiniones propicia una situación bastante escéptica en cuanto a si realmente los pacientes dislipidémicos con SCA llegan a conseguir los niveles de cLDL deseados para un óptimo control lipídico. En este caso, algunos estudios observacionales muestran que solo el 18% de los pacientes cumplirían el objetivo de cLDL<70mg/dl marcado por la ESC9. La opinión de los médicos de ambos grupos ante esta falta de consecución de objetivos es atribuida principalmente a la baja adherencia al tratamiento por parte del paciente y no se achaca tanto a la efectividad del fármaco (Informe SINCOPA).
En definitiva, la infravaloración del riesgo real del paciente, el menor uso de estatinas consideradas más adecuadas, la falta de adherencia, la inercia clínica descrita en este tipo de pacientes10,11 y la presión de la administración para el control del gasto pueden contribuir a que no se alcancen los objetivos terapéuticos de los pacientes de muy alto riesgo cardiovascular. Ante este marco, algunas soluciones que se podrían aportar serían, principalmente, una mayor difusión de las Guías Europeas1 y del Posicionamiento del Comité Español Interdisciplinario de Prevención Cardiovascular en el tratamiento de las dislipidemias6, que definen a los pacientes tras un SCA como de riesgo cardiovascular muy alto, y una mayor interrelación entre ambos grupos de médicos que permita establecer estrategias para que los pacientes que han sufrido un SCA logren alcanzar la meta terapéutica recomendada. Lo idóneo sería que el manejo del riesgo esté coordinado por un programa multidisciplinario de rehabilitación cardiaca (Guía de la ESC1).
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes y que todos los pacientes incluidos en el estudio han recibido información suficiente y han dado su consentimiento informado por escrito para participar en dicho estudio.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
AutoríaNekane Murga: Aportaciones a la idea y diseño. Interpretación de los datos. Redacción del borrador del artículo y revisión crítica de su contenido. Aprobación final de la versión a publicar.
Emilio Ruiz: Aportaciones a la idea y diseño. Interpretación de los datos. Redacción del borrador del artículo. Aprobación final de la versión a publicar.
Vicente Pascual: Aportaciones a la idea y diseño. Interpretación de los datos. Redacción del borrador del artículo y revisión crítica de su contenido. Aprobación final de la versión a publicar.
Conflicto de interesesEmilio Ruiz declara que trabaja en el laboratorio farmacéutico Ferrer Internacional, patrocinador de este estudio. Los otros dos autores declaran no tener ningún conflicto de intereses.
T. García Santos, R. Pedruelo Hucha, P.P. Lozano Prieto, M.A. Ulecia Martínez, T. Genover Llimona, A. Navarro Talavera, J.M. García Mayoral, M.H. Caldera Pozas, GJ. Masa Jiménez, P. Escudero Sereno, M. Benavente Martín, J.M. Salvador Sevillano, M.D Mateo Fernández, J.M Herrero López-Navarrete, P. González Cuenca, R. Bañón García, M.C. Castillo Rivas, S. López Luque, M. Mulieh-Suliman Ali, P.M. Lozano Utrilla, M. Ojeda Pino, I. Caro Moreno, B. Montagud Carda, M.A. Barreiro Hervás, I. Orlandis Vázquez, L.M. Elorz Aranberri, E. Monsalve Lasa, J.L. Gutiérrez Esteban, J.K. Garro Mendiolagaray, H.I. Liberman, A. Céspedes Rivas, M. Moya Marzo, A. Rey Giral, A. Bosquet Álamo, I. Gomariz Pérez, R. López Serrano, F.M. Gómez Medina, M. Martínez Castellano, J.J. Ballesteros Ortega, A. Alías Martínez, S. Pérez Meixeira, C. Durán Santos, J. González Ballesta, M.T. Fernández Herrero, J. Calatayud Llorca, V. Gimeno Muñoz, M.L. Nadal López, J. Ferriol Bergás, F.J. Arranz Calderón, J.F. Nadal Cardona, A. Ballester Camps, J. Sogués Cuartero, J.V. Raga Casasús, R. Cervera Montes, E. Lacomba Escuder, F. Izquierdo Muñoz, P. Lahoz Vela, J. Enríquez Barbé, M.A. Giménez Navarro, F.A. Jaén Martínez, M. Raga Asins, J. Catalá Lafarga, J. Martín Clos, A. Sosa Herrero, D. Osca Pellicer, J.L. González Cuber, S. Zaragoza Pérez, A. Alonso Fresneda, L. Arpal Sagristá, L. Ibáñez García, J.C. Hidalgo Santinja, J.M. García Izquierdo, X. Garcia López, J. Lesmes Anel, M.J. Gimeno Esteve, R. Lambart Sanz, S. Gamaza Chulián, J. Benítez Ragel, F.A. Carmona Segura, J.G. Zurera Cosano, A. Álvarez Limpo, R. Martínez Ponferrada, J. Toscano Martí, A. Lasa Moscoso, E. Vázquez Seijas, E. Pérez Vázquez, J. Baños Martínez, F. del Coz Díaz, A. Cabal García, P. Martín Lascuevas, M. Saiz González, C. Sobrino Olazarán, A.M. Vélez Escalante, J. Mier García, A. Capota Galindo, V. Izco López, R. Karmi Dgreda, J.L. Martín Carmona, J. Eichau Azar, J.M. Miras Ruiz, G. Nogales Rebollo, J.M. Hidalgo García, B. Garré Bosch, O. Rodríguez Valdés, B. Fernández Salas, M.M. Paret Rubio, J.M. Sala Médico, M. Beltrán Robles, J. Sánchez Guerrero, F.M. Lerate de la Torre, M.M. Quirós Domínguez, M. Renedo Cava, V. Amaro Arroyo, E. Martínez de Moretín Laurenz, A. Jiménez Parejo, R. Roncero Romero, R. Pérez Lopez, A. Vidal Montero, M.C. Arias Blanco, A. Doblas Delgado, T. Pulgarín Romero, A. Cantos Campos, M. Valdecantos Mera, J.M. García Caballero, F. Bohollo de Austria, J. Pérez Delgado, M. Vena Fernández, M. Mocales Abad, A. Marcelo Martínez, L. Cano Calabria, C. Casado Álvaro, P. Pérez Blasco, S. Prada Mansilla, J.M. Colls Desvilar, N. López Lapeña, S. Guitart Escat, J.O. Versón Pentón, F. Aníbal Rojas, L. Sojo Vega, C. del Río Font, E.A. García Ponce, N. Martín Alemany, M. Barrates Castillo, M. Requena Laviña, F.J. Orovitg Moreno, J.R. Conesa Ramírez, M. Barambio Ruiz, R. Peñafiel Burkhardt, J. Carmona Carmona, M.I. Ruiz Heredia, C. Martínez Simón, R. Hernández Medina, J. Patavia Rodríguez, M.J. Argüelles Cuesta, A.J. Blanco Orenes, F. Madruga Galan, C. Vaticón Herreros, R.M. Jiménez Hernández, J.M. Núñez Cirera, M.C. Ligorria Berquío, M.A. Shaath Shaath, F. Planas Amma, S. Masmitjá Comajuan, P. Vigil-Escalera González, A. Batalla Celorio, V.J. Albadalejo Salinas, J.F. Fernández Rodríguez, B. de Miguel Vilalmediana, M.S. Guerra García, R. Barcina Pajares, R. Marcos Sarmiento, J.S. Hevia Nava, J.A. Cándido Fernández, I.M. Losa Carcedo, I. González Bermúdez, J. C. Arias Castaño, R. Izquierdo Fernández, J.M. Rodríguez Maciá, M. Rodríguez Ríos, L. Riera Taboas, M. Maicas Safont, G. Fernández Arnaiz, J.D. Arjona Barrionuevo, L.J. Rodríguez Collado, G. Álvarez Martín, R. Zamora González-Mariño, J. Berdala Vidal, J.E. Pedrero Solano, L. Isla Baranda, R.M. Ibáñez Fernández, J. Rojo López, J.M. López Rivera, A. Rodrigo García, J. López Díaz, O. Llorian Fernández-Rivera, J.M. Ruiz Barrio, J.A. Díez Jete, S. Ron de la Peña, R. Cardeñosa López, I. Mendicote González, N. Roncero Colina, V. González Torá, R. González Saavedra, J.J. Mateo Cabrejas, A. Otamendi Murillo, M. Gomara Urdiaiu, M. Repiso Moreno, J.M. Sandía Sada, A. Díaz Millán, J.A. Ruiz Abad, M. Gracia Aznarez, I. Madariaga Arnaiz, J.I. Etxebarría, J.A. López Barquin, E. Gómez Iglesias, A. Ibarra Corbillón, B. Hernández Hernández, E.Velo Matarrubia, J. Pérez González, B. Gutiérrez Escolada, R.E. Ingelmo Rafaetxi, J. Gimeno Garza, M. Alonso Rodenas, J.J. Ferro Múgica, J.P. Suárez Llanos, J.A. Navarrete Reinoso, J. Mesa Fumero, M.E. Viota Puerta, L. Ruiz Vega, F. Facenda Aguirre, M. Sánchez Carrasco, E. Melero Rodríguez, A. Erlanz Abad, J.A. Estevez Barrondo, F. Cabrera Bueno, J.J. Gómez Doblas, A. Franco Mata, M. Quintas Otero, I. Bernanquero Gómez, G. Diego Acosta, A.R. González García, G. Yanes Bowden, A. Molina Rodríguez, F. Correa Méndez, J.R. González Delgado, J.I. Hernández Gutiérrez, P.G. Mirpuri Mirpuri, R. Marrón Bernal, M. Rodríguez Esteban, C. Rubio-Iglesias García, R. Cortina Rodríguez, R.D. Martín Flores, J. Domínguez Velázquez.