Evaluar las características de los pacientes con SARS-CoV-2 y analizar diferencias entre los que requirieron asistencia hospitalaria y los seguidos ambulatoriamente.
DiseñoEstudio observacional, descriptivo, retrospectivo.
Emplazamiento2unidades básicas asistenciales de un centro de salud urbano en Salamanca (España).
ParticipantesPacientes ≥ 18 años diagnosticados de SARS-CoV-2 entre el 11 de marzo y el 20 de abril.
Mediciones principalesCaracterísticas clínico-epidemiológicas, diagnóstico, tratamiento y desenlace a fecha fin de estudio.
ResultadosCiento veintidós pacientes (63,9% mujeres), 19,7% trabajadores sociosanitarios y 4,9% institucionalizados. Franja etaria predominante: 46-60 años, edad media: 52,1(DE 17,85). El 67,2% sin comorbilidad. Síntomas más prevalentes: febrícula (73,5%), tos (65,2%) y fiebre (43%). La edad media de los que requieren atención hospitalaria es mayor a los seguidos ambulatoriamente: 59,85 años (DE 16,22) vs. 50,78 (DE 17,88); p=0,013. El 63,6% del total seguidos por Atención Primaria no presentó disnea, frente a 17 (14,1%) de los que acudieron a Urgencias; p=0,001. No se realizaron pruebas confirmatorias al 2,5% de los que visitaron el hospital, frente al 61,5% de los seguidos ambulatoriamente; p=0,0001; 26 acuden a Urgencias: 11 (9%) ingresaron y 2 (1,6%) fallecieron. El 52,5% no necesitó antibioterapia y el 70.5% no requirió inhaladores. El antipirético más empleado fue paracetamol (78.7%).
ConclusionesPrevalencia en mujeres, personas sin comorbilidad y en la franja de edad de 46-60 años. Las pruebas complementarias y confirmatorias se realizaron mayoritariamente en asistencia hospitalaria. Predominancia de sintomatología leve y evolución favorable. Destacamos el papel de Atención Primaria en la detección, la intervención temprana y el seguimiento en casos graves.
To evaluate SAR-COV-2 pacients’ features. To analyse de diferences between those who required hospital care and those who didn’t.
DesignObservational, descriptive and retrospective study.
SettingTwomedical practices of an urban health center in Salamanca (Spain).
Participants≥18 years diagnosed with SAR-CoV-2 between March 11th and April 20th.
Main measurementsclinical-epidemiological chatacteristics, diagnosis, treatment and outcome at the end of study
Results122 patients (63.9% female), 19.7% social and health care workers y 4.9% from nursing homes. Predominant age group: 46-60 years. 67.2% without comorbility. Predomint symptoms: low-grade fever (73.5%), cough (65.2%) y fever (43%). Average age of the patients requiring hospital care was higher: 59.85 (DE16.22) versus 50.78 (DE17.88) P=.013. 63.6% of all the patients monitored by Primary Health Care and 14.1% of patients that required assistance did not present dyspnea P=.001. Only 2.5% of the hospital-assisted patients, compared to 61.5% of Primary Health Care, were not tested P=.0001. 26 patients were attendedn at an emergency room: 11(9%) stayed and 2 (1.6%) passed away. No antibiotic or inhaler treatment for 52.5% and 70.5% respectively. The most used antipyretic treatment was paracetamol (78.7%).
ConclusionsPrevalence in females, comorbility-free patients and in age range: 46-60 years. Complementary and confirmatory test were performed mainly in hospital care. Predominance of mild symptoms and favourable evolution. Highliting the role played by Primary Health Care in detection, early intervention and monitoring of severe cases.
El 11 de marzo del 2020 la Organización Mundial de la Salud estableció el estado de pandemia por un nuevo agente causal de la familia Coronaviridae, el SARS-CoV-2, y cuya enfermedad se ha denominado COVID-19. La epidemia se inició en la región de Hubei (China) a finales de diciembre del 2019, posiblemente en un mercado de animales vivos, marisco y pescados. Los primeros casos descritos fueron neumonías1,2.
Tiene una transmisión muy alta por contacto próximo, principalmente con gotas respiratorias y, en menor proporción, vía fecal-oral. La afección principal es la respiratoria (tos seca, disnea, etc.) y fiebre, aunque también se han descrito otros síntomas: dolor torácico, mialgias, diarrea, náuseas, vómitos, odinofagia, disgeusia, anosmia, alteraciones cutáneas, etc. El periodo de incubación medio es de 5-6 días y la duración media desde el inicio de la enfermedad hasta la recuperación es de 15 días si es leve y 3-6 semanas en caso de afectación grave1-4.
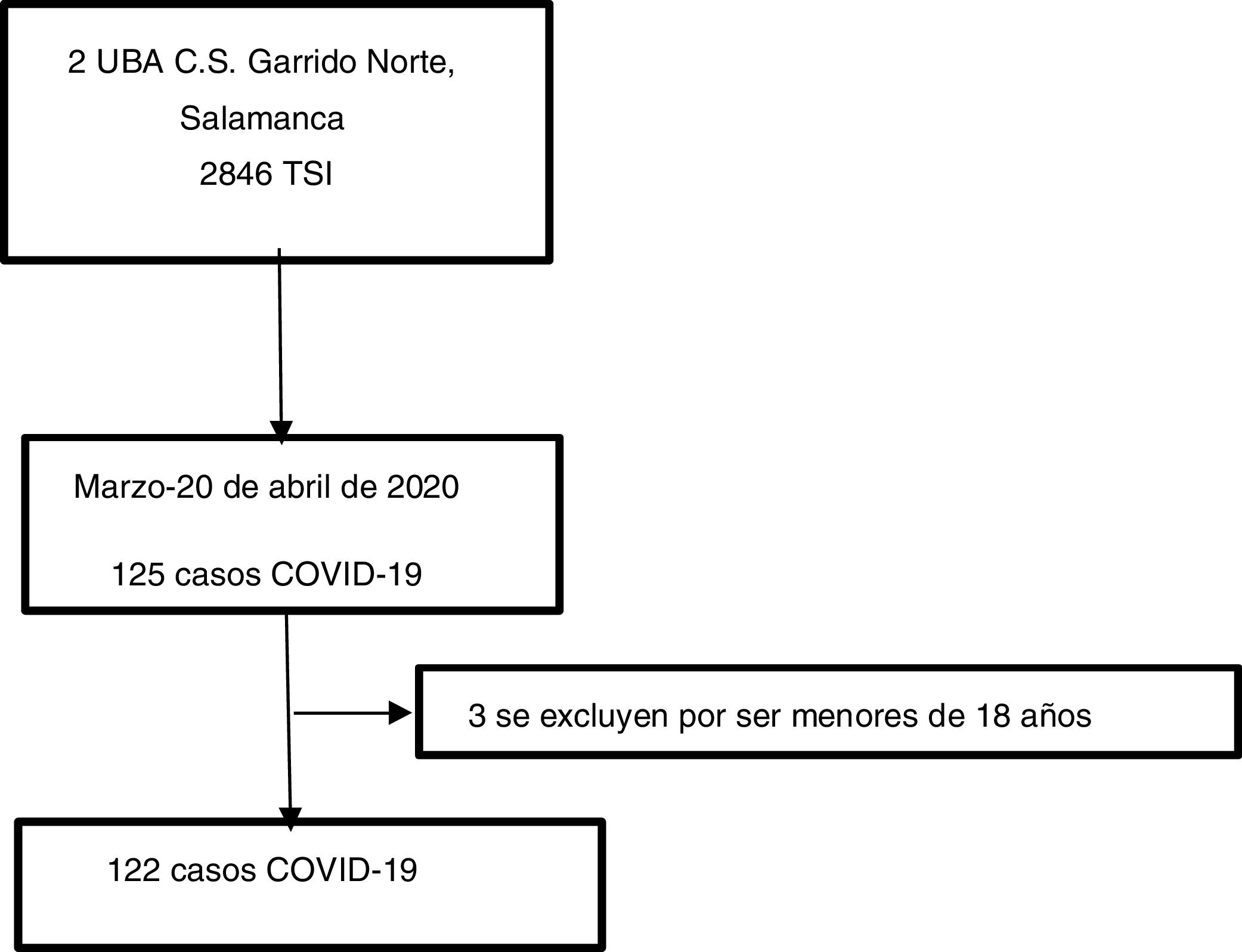
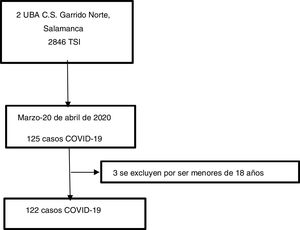
En España el primer caso confirmado de coronavirus fue el 31 de enero en La Gomera. En Castilla y León los primeros pacientes fueron detectados en Segovia y Valladolid a finales de febrero, todos procedentes de regiones con transmisión comunitaria. En Salamanca, el 2 de marzo, se confirmó el primer paciente con coronavirus, una estudiante que había viajado a Italia. El 9 de marzo se decretó el estado de contención reforzada en nuestro país y el día 15 se amplió a estado de alarma para contener la epidemia5. El Centro de Salud Garrido Norte abarca 20.961 tarjetas sanitarias individuales (TSI) según la Guía de Ordenación Sanitaria de Castilla y León. Nuestro estudio se llevó a cabo en 2 unidades básicas asistenciales de este centro de salud (con 2.846 TSI: 1.402 y 1.444 TSI, respectivamente)6.
La pandemia de COVID-19ha modificado la actividad asistencial a todos los niveles sanitarios, teniendo que diseñar diferentes circuitos y formas de atención7. La Atención Primaria desempeñó un papel importante en la contención de pacientes mediante asistencia domiciliaria y seguimiento telefónico de los casos que cursaron con sintomatología leve-moderada, permitiendo rebajar el colapso hospitalario. Asimismo, adquiere gran relevancia durante la desescalada en la gestión de enfermedades crónicas y el seguimiento de pacientes con secuelas de esta enfermedad. Las directrices generales están dando mayor peso a la consulta telefónica, con un correcto seguimiento y solo realizando consulta presencial tras una valoración telemática, para minimizar la transmisión vírica8.
Este estudio pretende evaluar las características clínico-asistenciales de los pacientes afectados por SARS-CoV-2 atendidos en 2cupos de un centro de salud urbano y su evolución en el tiempo, así como las características diferenciales de los que requirieron asistencia hospitalaria.
Material y métodosSe realizó un estudio observacional, descriptivo, retrospectivo en los 2cupos citados del Centro de Salud Garrido Norte, Salamanca, incluyendo todos los pacientes mayores de 18 años que fueron diagnosticados de COVID-19 (codificado en el sistema informático como proceso clínico «Enfermedad por SARS-CoV-2») entre el 11 de marzo y el 20 de abril. El diagnóstico en ese periodo se sustentaba en criterios clínicos, ya que la disponibilidad de pruebas de confirmación diagnóstica en Atención Primaria era limitada. Los criterios de exclusión fueron ser menor de edad, presentar síntomas fuera del periodo descrito y no pertenecer a uno de los cupos estudiados.
Se registraron las siguientes variables:
- 1.
Datos sociodemográficos y características del paciente: edad, franja etaria (18-30 años, 31-45 años, 46-60 años, 61-75 años y ≥ 76 años), sexo, ser personal sociosanitario, ser cargo esencial, consumo de tóxicos (no, fumador, exfumador, bebedor, desconocido), posibilidad de aislamiento, agregación familiar, comorbilidad (no, enfermedad respiratoria —enfermedad pulmonar obstructiva crónica/asma—, diabetes, hipertensión arterial, ictus/cardiopatía, enfermedad renal crónica, estados de inmunosupresión —patología oncológica, reumatológica, etc.— o combinación de los anteriores) y tratamientos activos (no, antidiabéticos orales, inmunosupresores, antihipertensivos, otros, combinación de los anteriores).
- 2.
Clínica: tos, fiebre, febrícula, disnea, dolor torácico, astenia, malestar general, artromialgias, hiporexia, náuseas-vómitos, dolor epigástrico, diarrea, disgeusia, anosmia, mareo, cefalea, alteraciones dermatológicas, odinofagia, ansiedad, expectoración, desorientación, otalgia y conjuntivitis.
- 3.
Confirmación diagnóstica: no realizada, PCR, anticuerpos totales, prueba rápida combinada (IgG, IgM), combinación de las anteriores.
- 4.
Pruebas complementarias: radiografía de tórax.
- 5.
Tratamientos prescritos:
- a.
Antibioterapia: no, azitromicina, amoxicilina/amoxicilina-clavulánico, azitromicina+amoxicilina/amoxicilina-clavulánico, levofloxacino; levofloxacino+azitromicina, azitromicina+levofloxacino+cefalosporina, amoxicilina/amoxicilina-clavulánico+azitromicina+levofloxacino+cefalosporina, desconocido.
- b.
Antipiréticos: no precisa, paracetamol, metamizol, combinación de los anteriores.
- c.
Inhaladores: no, salbutamol, bromuro de ipratropio, salbutamol+bromuro de ipratropio, otros, desconocido.
- d.
Hidroxicloroquina.
- e.
Sales de rehidratación oral.
- f.
Corticoides.
- g.
Heparina.
- a.
- 6.
Desenlace actual: alta, seguimiento ambulatorio, precisa ingreso (UCI/planta), fallecimiento.
- 7.
Cronología (días desde inicio de síntomas): hasta recuperación, hasta requerir ingreso hospitalario, hasta ingreso en la UCI, hasta fallecimiento.
Las variables cuantitativas se describieron con media y desviación estándar o mediana y rango intercuartílico en caso de no seguir la normalidad. Para las cualitativas se emplearon frecuencias. La asociación entre variables cualitativas se llevó a cabo mediante la prueba de la chi al cuadrado de Pearson y, en los casos en que no fue apropiado, con la razón de verosimilitud. Se realizó la prueba de la t de Student para muestras independientes en la comparación de valores medios, la alternativa no paramétrica fue la U de Mann-Whitney. Se estableció significación estadística para p ≤ 0,05. Para los cálculos estadísticos se empleó IBM SPSS® for Windows, Version 23.0 (Armonía, NY: IBM Corp).
El estudio fue aprobado por el Comité de Ética de la Investigación con medicamentos (CEIm) de Salamanca (código referencia PI 2020 04 477) el 11 de junio del 2020.
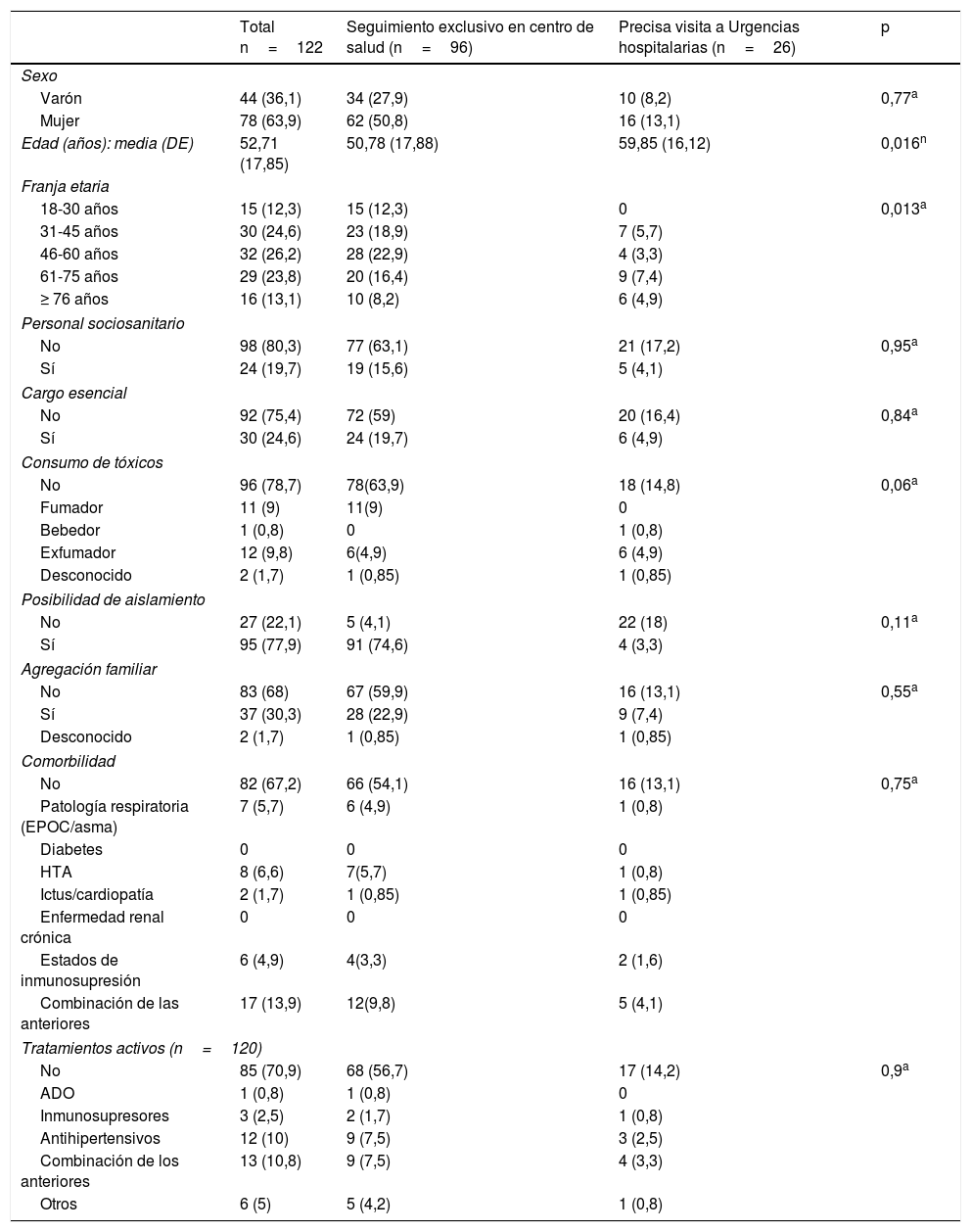
ResultadosSe incluyó a 122 pacientes; 78 (63,9%) eran mujeres, la edad media fue de 52,71 años (DE 17,85); 24 (19,7%) eran trabajadores sociosanitarios (médicos, enfermeros, auxiliares, trabajadores de centros de día/residencias, odontólogos e higienistas dentales, cuidadores de ancianos o enfermos, personal de limpieza y mantenimiento de hospitales) y 30 (24,6%) desempeñaban un cargo esencial (policía, guardia civil, trabajadores de ADIF, cajeros de supermercados, etc.). Seis (4,9%) se encontraban institucionalizados. La mayoría 95 (77,9%) tenía posibilidad de aislamiento en habitación individual, aunque en algunos casos el aislamiento fue incompleto por no disponer de baño propio; 37 (30,3%) de los pacientes presentaban algún conviviente con síntomas compatibles. Cabe destacar que 82 pacientes (67,2%) no asociaban comorbilidad, aunque 17 (13,9%) reunían varias enfermedades.
Noventa y seis (78,7%) pacientes fueron seguidos exclusivamente por Atención Primaria y 26 (21,3%) precisaron asistencia hospitalaria.
La edad media de los pacientes que requirieron asistencia hospitalaria fue mayor respecto a los que solo fueron seguidos ambulatoriamente: 59,85 años (DE 16,12) frente a 50,78 (DE 17,88), p=0,016. La franja de edad predominante en los seguidos ambulatoriamente fue entre 46 y 60 años: 28 (28,9%), mientras que en los que visitaron Urgencias Hospitalarias fue mayor; entre 61 y 75 años: 9 (7,4%), p=0,013. En el resto de las variables no se encontraron diferencias estadísticamente significativas entre ambos grupos (tabla 1).
Características de los pacientes
| Total n=122 | Seguimiento exclusivo en centro de salud (n=96) | Precisa visita a Urgencias hospitalarias (n=26) | p | |
|---|---|---|---|---|
| Sexo | ||||
| Varón | 44 (36,1) | 34 (27,9) | 10 (8,2) | 0,77a |
| Mujer | 78 (63,9) | 62 (50,8) | 16 (13,1) | |
| Edad (años): media (DE) | 52,71 (17,85) | 50,78 (17,88) | 59,85 (16,12) | 0,016n |
| Franja etaria | ||||
| 18-30 años | 15 (12,3) | 15 (12,3) | 0 | 0,013a |
| 31-45 años | 30 (24,6) | 23 (18,9) | 7 (5,7) | |
| 46-60 años | 32 (26,2) | 28 (22,9) | 4 (3,3) | |
| 61-75 años | 29 (23,8) | 20 (16,4) | 9 (7,4) | |
| ≥ 76 años | 16 (13,1) | 10 (8,2) | 6 (4,9) | |
| Personal sociosanitario | ||||
| No | 98 (80,3) | 77 (63,1) | 21 (17,2) | 0,95a |
| Sí | 24 (19,7) | 19 (15,6) | 5 (4,1) | |
| Cargo esencial | ||||
| No | 92 (75,4) | 72 (59) | 20 (16,4) | 0,84a |
| Sí | 30 (24,6) | 24 (19,7) | 6 (4,9) | |
| Consumo de tóxicos | ||||
| No | 96 (78,7) | 78(63,9) | 18 (14,8) | 0,06a |
| Fumador | 11 (9) | 11(9) | 0 | |
| Bebedor | 1 (0,8) | 0 | 1 (0,8) | |
| Exfumador | 12 (9,8) | 6(4,9) | 6 (4,9) | |
| Desconocido | 2 (1,7) | 1 (0,85) | 1 (0,85) | |
| Posibilidad de aislamiento | ||||
| No | 27 (22,1) | 5 (4,1) | 22 (18) | 0,11a |
| Sí | 95 (77,9) | 91 (74,6) | 4 (3,3) | |
| Agregación familiar | ||||
| No | 83 (68) | 67 (59,9) | 16 (13,1) | 0,55a |
| Sí | 37 (30,3) | 28 (22,9) | 9 (7,4) | |
| Desconocido | 2 (1,7) | 1 (0,85) | 1 (0,85) | |
| Comorbilidad | ||||
| No | 82 (67,2) | 66 (54,1) | 16 (13,1) | 0,75a |
| Patología respiratoria (EPOC/asma) | 7 (5,7) | 6 (4,9) | 1 (0,8) | |
| Diabetes | 0 | 0 | 0 | |
| HTA | 8 (6,6) | 7(5,7) | 1 (0,8) | |
| Ictus/cardiopatía | 2 (1,7) | 1 (0,85) | 1 (0,85) | |
| Enfermedad renal crónica | 0 | 0 | 0 | |
| Estados de inmunosupresión | 6 (4,9) | 4(3,3) | 2 (1,6) | |
| Combinación de las anteriores | 17 (13,9) | 12(9,8) | 5 (4,1) | |
| Tratamientos activos (n=120) | ||||
| No | 85 (70,9) | 68 (56,7) | 17 (14,2) | 0,9a |
| ADO | 1 (0,8) | 1 (0,8) | 0 | |
| Inmunosupresores | 3 (2,5) | 2 (1,7) | 1 (0,8) | |
| Antihipertensivos | 12 (10) | 9 (7,5) | 3 (2,5) | |
| Combinación de los anteriores | 13 (10,8) | 9 (7,5) | 4 (3,3) | |
| Otros | 6 (5) | 5 (4,2) | 1 (0,8) | |
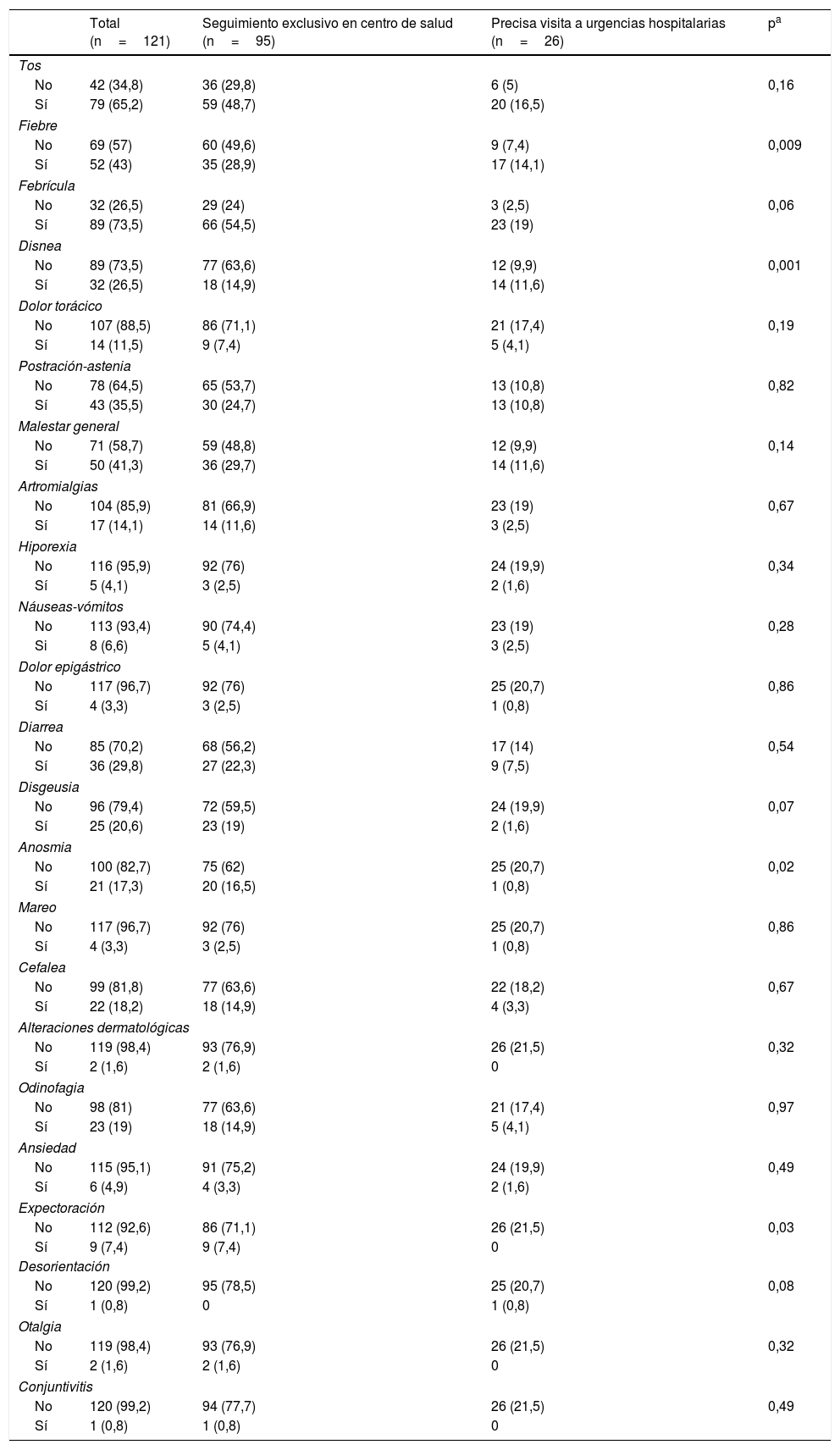
Los síntomas más prevalentes fueron: febrícula 89 (73,5%); tos 79 (65,2%), y fiebre 52 (43%). Al comparar a los individuos que acudieron a Urgencias hospitalarias con los seguidos exclusivamente por Atención Primaria se encontraron diferencias estadísticamente significativas en los siguientes síntomas: fiebre, disnea, anosmia y expectoración.
Mayor presencia de fiebre entre los que acudieron al hospital: 17 (14,1%) vs. 9 (7,4%), mientras que de los pacientes seguidos ambulatoriamente 35 (28,9%) registraron fiebre y 60 (49,6%) permanecieron afebriles; p=0,009.
La mayoría de los pacientes que solo requirieron seguimiento por sus médicos de Familia no presentaron disnea: 77 (63,6%) frente a 18 (14,9%) con disnea, siendo un síntoma predominante en los que precisaron visita a Urgencias hospitalarias: 23 (19%) vs. 12 (9,9%) que no la presentaban, p=0,001.
Veintiún (17,3%) pacientes referían anosmia. Este síntoma fue poco predominante en ambos grupos: dentro de los seguidos exclusivamente por el centro de salud: 75 (62%) no lo refirieron frente a 20 (16,5%) que lo presentaban, y de los que acudieron a hospital: 25 (20,7%) no lo registraron frente a 1 (0,8%) que lo presentó; p=0,02. Similar situación respecto a la clínica de expectoración, tan solo se registró en 9 (7,4%) pacientes, todos seguidos ambulatoriamente; p=0,03 (tabla 2).
Características clínicas
| Total (n=121) | Seguimiento exclusivo en centro de salud (n=95) | Precisa visita a urgencias hospitalarias (n=26) | pa | |
|---|---|---|---|---|
| Tos | ||||
| No | 42 (34,8) | 36 (29,8) | 6 (5) | 0,16 |
| Sí | 79 (65,2) | 59 (48,7) | 20 (16,5) | |
| Fiebre | ||||
| No | 69 (57) | 60 (49,6) | 9 (7,4) | 0,009 |
| Sí | 52 (43) | 35 (28,9) | 17 (14,1) | |
| Febrícula | ||||
| No | 32 (26,5) | 29 (24) | 3 (2,5) | 0,06 |
| Sí | 89 (73,5) | 66 (54,5) | 23 (19) | |
| Disnea | ||||
| No | 89 (73,5) | 77 (63,6) | 12 (9,9) | 0,001 |
| Sí | 32 (26,5) | 18 (14,9) | 14 (11,6) | |
| Dolor torácico | ||||
| No | 107 (88,5) | 86 (71,1) | 21 (17,4) | 0,19 |
| Sí | 14 (11,5) | 9 (7,4) | 5 (4,1) | |
| Postración-astenia | ||||
| No | 78 (64,5) | 65 (53,7) | 13 (10,8) | 0,82 |
| Sí | 43 (35,5) | 30 (24,7) | 13 (10,8) | |
| Malestar general | ||||
| No | 71 (58,7) | 59 (48,8) | 12 (9,9) | 0,14 |
| Sí | 50 (41,3) | 36 (29,7) | 14 (11,6) | |
| Artromialgias | ||||
| No | 104 (85,9) | 81 (66,9) | 23 (19) | 0,67 |
| Sí | 17 (14,1) | 14 (11,6) | 3 (2,5) | |
| Hiporexia | ||||
| No | 116 (95,9) | 92 (76) | 24 (19,9) | 0,34 |
| Sí | 5 (4,1) | 3 (2,5) | 2 (1,6) | |
| Náuseas-vómitos | ||||
| No | 113 (93,4) | 90 (74,4) | 23 (19) | 0,28 |
| Si | 8 (6,6) | 5 (4,1) | 3 (2,5) | |
| Dolor epigástrico | ||||
| No | 117 (96,7) | 92 (76) | 25 (20,7) | 0,86 |
| Sí | 4 (3,3) | 3 (2,5) | 1 (0,8) | |
| Diarrea | ||||
| No | 85 (70,2) | 68 (56,2) | 17 (14) | 0,54 |
| Sí | 36 (29,8) | 27 (22,3) | 9 (7,5) | |
| Disgeusia | ||||
| No | 96 (79,4) | 72 (59,5) | 24 (19,9) | 0,07 |
| Sí | 25 (20,6) | 23 (19) | 2 (1,6) | |
| Anosmia | ||||
| No | 100 (82,7) | 75 (62) | 25 (20,7) | 0,02 |
| Sí | 21 (17,3) | 20 (16,5) | 1 (0,8) | |
| Mareo | ||||
| No | 117 (96,7) | 92 (76) | 25 (20,7) | 0,86 |
| Sí | 4 (3,3) | 3 (2,5) | 1 (0,8) | |
| Cefalea | ||||
| No | 99 (81,8) | 77 (63,6) | 22 (18,2) | 0,67 |
| Sí | 22 (18,2) | 18 (14,9) | 4 (3,3) | |
| Alteraciones dermatológicas | ||||
| No | 119 (98,4) | 93 (76,9) | 26 (21,5) | 0,32 |
| Sí | 2 (1,6) | 2 (1,6) | 0 | |
| Odinofagia | ||||
| No | 98 (81) | 77 (63,6) | 21 (17,4) | 0,97 |
| Sí | 23 (19) | 18 (14,9) | 5 (4,1) | |
| Ansiedad | ||||
| No | 115 (95,1) | 91 (75,2) | 24 (19,9) | 0,49 |
| Sí | 6 (4,9) | 4 (3,3) | 2 (1,6) | |
| Expectoración | ||||
| No | 112 (92,6) | 86 (71,1) | 26 (21,5) | 0,03 |
| Sí | 9 (7,4) | 9 (7,4) | 0 | |
| Desorientación | ||||
| No | 120 (99,2) | 95 (78,5) | 25 (20,7) | 0,08 |
| Sí | 1 (0,8) | 0 | 1 (0,8) | |
| Otalgia | ||||
| No | 119 (98,4) | 93 (76,9) | 26 (21,5) | 0,32 |
| Sí | 2 (1,6) | 2 (1,6) | 0 | |
| Conjuntivitis | ||||
| No | 120 (99,2) | 94 (77,7) | 26 (21,5) | 0,49 |
| Sí | 1 (0,8) | 1 (0,8) | 0 | |
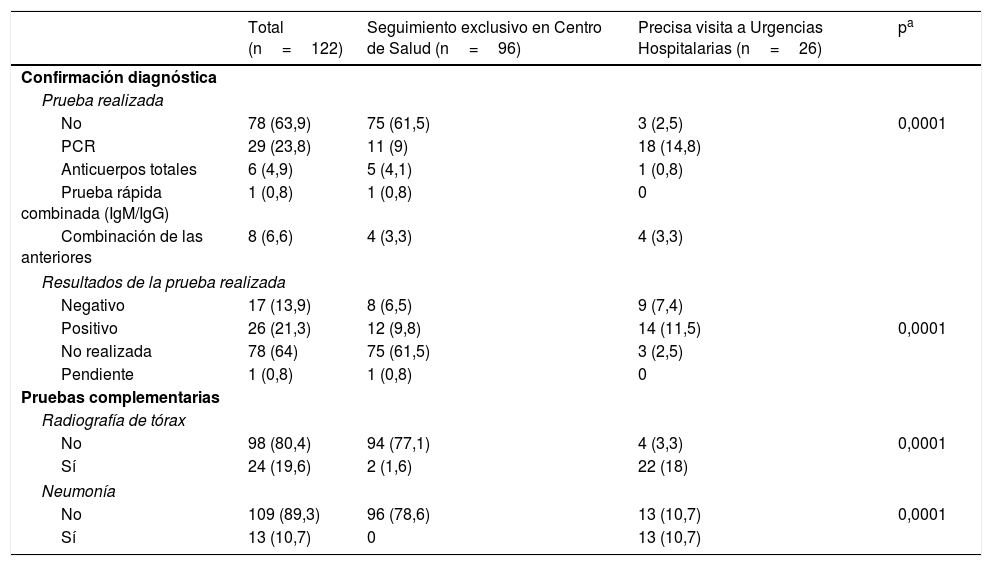
Se realizó radiografía torácica a 24 pacientes (19,7%). La mayoría de los pacientes con seguimiento ambulatorio no precisaron esta prueba diagnóstica, tan solo se le realizó a 2 (1,6%) frente a 22 (18%) de los que acudieron al hospital, p=0,0001; 13 pacientes (10,7%) presentaron alteraciones: 11 (9%) neumonía bilateral, uno (0,8%) neumonía bilobar y uno (0,8%) neumonía unilateral (tabla 3).
Confirmación diagnóstica y pruebas complementarias
| Total (n=122) | Seguimiento exclusivo en Centro de Salud (n=96) | Precisa visita a Urgencias Hospitalarias (n=26) | pa | |
|---|---|---|---|---|
| Confirmación diagnóstica | ||||
| Prueba realizada | ||||
| No | 78 (63,9) | 75 (61,5) | 3 (2,5) | 0,0001 |
| PCR | 29 (23,8) | 11 (9) | 18 (14,8) | |
| Anticuerpos totales | 6 (4,9) | 5 (4,1) | 1 (0,8) | |
| Prueba rápida combinada (IgM/IgG) | 1 (0,8) | 1 (0,8) | 0 | |
| Combinación de las anteriores | 8 (6,6) | 4 (3,3) | 4 (3,3) | |
| Resultados de la prueba realizada | ||||
| Negativo | 17 (13,9) | 8 (6,5) | 9 (7,4) | |
| Positivo | 26 (21,3) | 12 (9,8) | 14 (11,5) | 0,0001 |
| No realizada | 78 (64) | 75 (61,5) | 3 (2,5) | |
| Pendiente | 1 (0,8) | 1 (0,8) | 0 | |
| Pruebas complementarias | ||||
| Radiografía de tórax | ||||
| No | 98 (80,4) | 94 (77,1) | 4 (3,3) | 0,0001 |
| Sí | 24 (19,6) | 2 (1,6) | 22 (18) | |
| Neumonía | ||||
| No | 109 (89,3) | 96 (78,6) | 13 (10,7) | 0,0001 |
| Sí | 13 (10,7) | 0 | 13 (10,7) | |
Se llevó a cabo PCR a 29 pacientes (23,8%), anticuerpos totales a 6 (4,9%), anticuerpos de banda (IgG, IgM) a 1 (0,8%) y varias pruebas complementarias a 8 (6,6%). De los pacientes con seguimiento ambulatorio, a 75 (61,5%) no se les realizó prueba confirmatoria frente a 3 (2,5%) de los que acudieron a Urgencias, p=0,0001 (tabla 3).
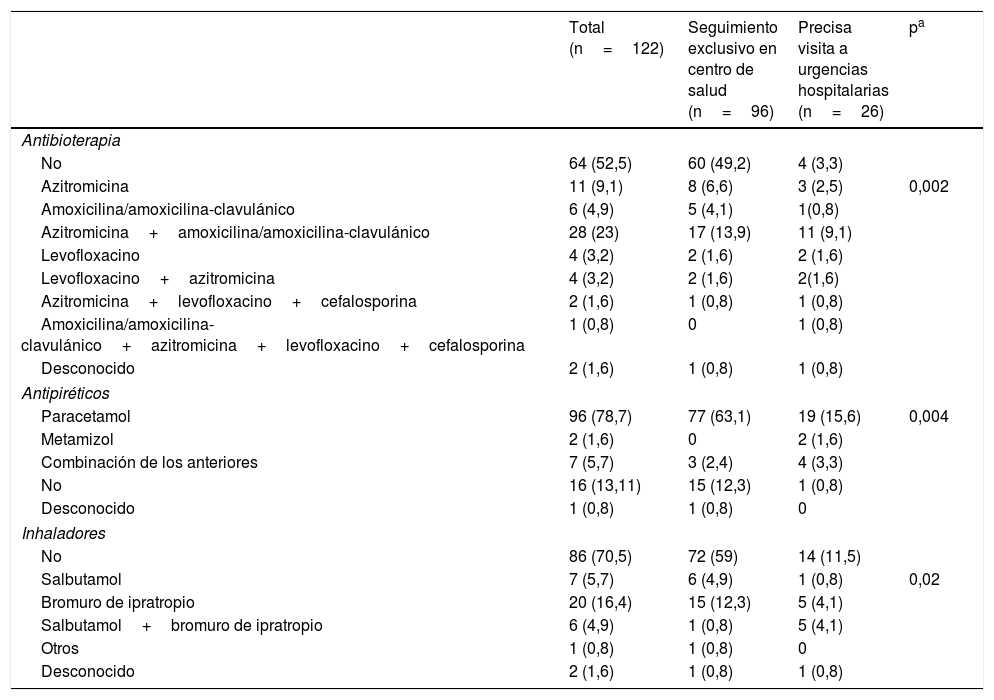
La mayoría de los pacientes no precisaron antibioterapia, 64 (52,5%); de los seguidos ambulatoriamente 60 (49,2%) frente a tan solo 4 (3,3%) de aquellos que precisaron visita hospitalaria, de forma estadísticamente significativa. La combinación amoxicilina o amoxicilina-clavulánico y azitromicina fue la más prevalente 28 (23%). En ambos grupos el paracetamol fue el antipirético más utilizado, en 77 (63,1%) de los seguidos por Atención Primaria y en 19 (15,6%) de los que acudieron a Urgencias hospitalarias, p=0,004. El 70,5% de la muestra no requirió inhaladores; bromuro de ipratropio fue el más empleado en ambos grupos (tabla 4).
Tratamiento
| Total (n=122) | Seguimiento exclusivo en centro de salud (n=96) | Precisa visita a urgencias hospitalarias (n=26) | pa | |
|---|---|---|---|---|
| Antibioterapia | ||||
| No | 64 (52,5) | 60 (49,2) | 4 (3,3) | |
| Azitromicina | 11 (9,1) | 8 (6,6) | 3 (2,5) | 0,002 |
| Amoxicilina/amoxicilina-clavulánico | 6 (4,9) | 5 (4,1) | 1(0,8) | |
| Azitromicina+amoxicilina/amoxicilina-clavulánico | 28 (23) | 17 (13,9) | 11 (9,1) | |
| Levofloxacino | 4 (3,2) | 2 (1,6) | 2 (1,6) | |
| Levofloxacino+azitromicina | 4 (3,2) | 2 (1,6) | 2(1,6) | |
| Azitromicina+levofloxacino+cefalosporina | 2 (1,6) | 1 (0,8) | 1 (0,8) | |
| Amoxicilina/amoxicilina-clavulánico+azitromicina+levofloxacino+cefalosporina | 1 (0,8) | 0 | 1 (0,8) | |
| Desconocido | 2 (1,6) | 1 (0,8) | 1 (0,8) | |
| Antipiréticos | ||||
| Paracetamol | 96 (78,7) | 77 (63,1) | 19 (15,6) | 0,004 |
| Metamizol | 2 (1,6) | 0 | 2 (1,6) | |
| Combinación de los anteriores | 7 (5,7) | 3 (2,4) | 4 (3,3) | |
| No | 16 (13,11) | 15 (12,3) | 1 (0,8) | |
| Desconocido | 1 (0,8) | 1 (0,8) | 0 | |
| Inhaladores | ||||
| No | 86 (70,5) | 72 (59) | 14 (11,5) | |
| Salbutamol | 7 (5,7) | 6 (4,9) | 1 (0,8) | 0,02 |
| Bromuro de ipratropio | 20 (16,4) | 15 (12,3) | 5 (4,1) | |
| Salbutamol+bromuro de ipratropio | 6 (4,9) | 1 (0,8) | 5 (4,1) | |
| Otros | 1 (0,8) | 1 (0,8) | 0 | |
| Desconocido | 2 (1,6) | 1 (0,8) | 1 (0,8) | |
Los tratamientos pautados desde hospital fueron: oxigenoterapia 2 pacientes (1,6%), hidroxicloroquina 16 (13,1%), tocilizumab 3 (2,5%), corticoterapia 5 (4,1%), heparina 5 (4,1%) y lopinavir/ritonavir 5 (4,1%).
A fecha de fin de estudio (20 de abril del 2020), 68 (55,7%) pacientes se encontraban dados de alta, 51 (41,8%) continuaban en seguimiento ambulatorio, 26 habían acudido a Urgencias con una media de 6,74 días desde inicio de síntomas (DE 6,82), 12 (9,8%) ingresaron en una media de 4,75 días desde inicio de síntomas (DE 4,16) y registramos 2 (1,6%) fallecimiento,. Los ingresados tenían una mediana de 75 años (rango intercuartílico 34-84). Los fallecidos tenían 75 y 80 años, respectivamente, ambos requirieron ingreso, uno a los 8 días falleciendo el día 10 en planta y el otro a los 10 días en planta, pasando a la UCI a los 16 días y falleciendo el día 39 desde el inicio de los síntomas.
DiscusiónLa finalidad de este estudio ha sido conocer las características de la infección por COVID-19 en los pacientes pertenecientes a 2unidades básicas asistenciales (UBA) de un centro de salud de Salamanca.
Como en investigaciones anteriores de distintas regiones (Wuhan, Singapur, India)2,8-13, los síntomas predominantes fueron febrícula, fiebre y tos seca. En nuestra muestra, la disnea fue menos frecuente que en otras series, esto puede ser debido a que muchos estudios incluyen mayoritariamente a los pacientes graves1,2,9,11,14. Otra clínica destacable en este estudio fue malestar general y diarrea. Esta última afectó aproximadamente al 30% de los individuos (a diferencia de la literatura donde solo presentaron diarrea entre el 2 y el 10%2,14). Sin embargo, la presencia de náuseas y vómitos de nuestra muestra (en torno al 6%) fue similar al 2-5% registrado en otras series2,14.
En diferentes observaciones chinas2,14 se estima que hasta un 80% de los casos cursan de forma leve-moderada. En consonancia con nuestro estudio, menos de un cuarto de los pacientes requirieron asistencia hospitalaria, solo un 10% precisó ingreso y un 2% falleció. Algunos autores, como Galanti et al.15, recogen que la letalidad varía según el momento de la medición. Pese a que al finalizar el estudio algunos pacientes permanecían en seguimiento, nuestra muestra recoge la atención durante 40 días según el momento de inclusión, por lo que creemos que es un periodo representativo de la evolución de esta patología.
A diferencia de otros estudios en los que la infección afectaba predominantemente a varones y pacientes con comorbilidad1,2, en el nuestro más de la mitad de la muestra fueron mujeres y personas sin comorbilidad, similar al estudio de Guan et al.14, que registró una comorbilidad por debajo del 25%. Sin embargo, el rango de edad con máxima incidencia es la década de los 50 años, como en otras publicaciones16,17. La edad (más de 60 años) se encuentra entre los factores de riesgo de complicación en esta patología16,17. En nuestro análisis, la mayoría de los que precisaron asistencia hospitalaria presentaban más de 60 años.
Las pruebas complementarias, como la radiografía, se realizaron prioritariamente en aquellos que acudieron a Urgencias hospitalarias, lo cual se puede justificar por sintomatología más grave. Tan solo se objetivó neumonía en un 10%. Asimismo, las pruebas confirmatorias se realizaron predominantemente en aquellos que requirieron atención hospitalaria, ya que según el «Documento técnico de manejo en atención primaria del COVID-19»18, vigente en el periodo en que se realizó el estudio, las indicaciones para solicitarlas incluían únicamente a pacientes con criterios de hospitalización, profesionales sanitarios sintomáticos y personal de servicios sociales. Por este motivo, solo en un tercio de la muestra se realizaron pruebas confirmatorias.
Por la alta transmisibilidad del SARS-CoV-2 se describe en la literatura asociación de casos intrafamiliares y comunitarios17,19, hasta de un 85% en algunas series17; en nuestro análisis se confirmó casi un tercio de agregación familiar.
Dentro de las limitaciones destacamos que gran parte de las publicaciones se centran en la atención hospitalaria, existiendo poca información en la literatura vinculada a nuestro nivel, el periodo de seguimiento corto, la escasa disponibilidad desde Atención Primaria a pruebas diagnósticas y confirmatorias en el momento del estudio, y un tamaño muestral recortado condicionado a la accesibilidad de los investigadores a solo 2 UBA de un centro de salud urbano.
En nuestra opinión, la capacidad de evaluación y resolución telemática de equipos de Atención Primaria puede verse influida por los años de experiencia del profesional sanitario y la longitudinalidad de la atención al paciente. Por otra parte, se debe destacar la posibilidad de contar con médicos residentes en consulta (que realizan guardias hospitalarias en el Servicio de Urgencias) facilita los criterios de derivación de pacientes de estas consultas no presenciales, así como domiciliarias. Proponemos la implantación de un sistema de videoconferencia que ayudaría a recabar información a través de la comunicación no verbal. También permite enseñar y comprobar el manejo de inhaladores, pulsioxímetros, tensiómetros, etc., lo que convierte al paciente en proactivo en el cuidado de su salud y facilita la toma de decisiones compartidas.
El conocimiento del paciente por parte del médico a través de la longitudinalidad y accesibilidad (mediante seguimiento telefónico diario y asistencia a domicilio) es un pilar fundamental en la progresión favorable de los pacientes con COVID-197,19,20.
ConclusionesEn nuestro estudio prevaleció la afectación en las mujeres, pacientes sin comorbilidad y la franja etaria de 46-60 años. Hubo una predominancia de sintomatología leve y resolución favorable. La clínica más prevalente fue fiebre, tos y febrícula, como en otras series. La mayoría de los pacientes no requirieron tratamiento, siendo los más utilizados antitérmicos y solo precisó antibioterapia menos de la mitad de la muestra.
Las características diferenciales en los pacientes que precisaron asistencia hospitalaria de nuestro estudio fueron: edad superior, mayor presentación de fiebre y disnea y menor referencia a anosmia y expectoración frente a los seguidos exclusivamente de forma ambulatoria.
A la vista de los resultados, pese al escaso tamaño muestral, los médicos de Familia hemos sido responsables de un gran número de pacientes infectados por SARS-CoV-2 sin posibilidad de realizar test, confinados en sus domicilios, evitando así el contagio comunitario. Queremos subrayar la implicación de la Atención Primaria en el manejo de la pandemia, ya que es donde se realizó el seguimiento del mayor volumen de pacientes.
AutoríaKaren Barroso López: revisión bibliográfica; recogida de datos; redacción de manuscrito original.
Paloma Peñasco García: revisión bibliográfica; recogida de datos; redacción de manuscrito original.
Clara Isabel Soria López: conceptualización; revisión de manuscrito y correcciones; supervisión.
María Carmen Pérez Fernández: revisión bibliográfica; recogida de datos; redacción de manuscrito original.
José Generoso Gómez Cruz: revisión de manuscrito y correcciones; supervisión.
Yolanda González Silva: revisión bibliográfica; análisis estadístico; redacción de manuscrito original.
- –
Hay poca bibliografía acerca de la evolución en Atención Primaria de los pacientes COVID-19.
- –
La infección por COVID-19 se caracteriza por una gran variabilidad clínica.
- –
Los nuevos conocimientos facilitan la mejora continua de los protocolos de actuación.
- –
La infección afectó principalmente a mujeres y a personas sin comorbilidad. El rango de edad con más incidencia fue la década de 50 años.
- –
Las pruebas complementarias y test diagnósticos se realizaron mayoritariamente en pacientes que precisaron asistencia en urgencias hospitalarias.
- –
La mayoría de pacientes presentó sintomatología leve y evolución favorable. Destacamos el papel de Atención Primaria en el seguimiento de estos pacientes y en la detección e intervención tempranas de los casos graves.
Los autores declaramos no tener conflicto de interés.