Objetivo. Analizar un caso clínico de varón con episodios de consumo concentrado de alcohol, dependencia al cannabis y consumo de cocaína en relación con los episodios de consumo de alcohol.
Material y métodos. El caso clínico corresponde a un varón de 34 años que acude a un centro ambulatorio para tratar sus episodios de consumo concentrado de alcohol. Se realiza un diagnóstico sistematizado con registro de las pautas y periodicidad de consumo de alcohol, valoración de criterios diagnósticos de abuso y dependencia DSMIV y CIE10, utilización de cuestionarios de detección de alcoholismo (CAGE, AUDIT, MALT), instrumentos para la evaluación de problemas con el alcohol (CIWAAR, Escala Multidimensional de Craving de Alcohol [EMCA]), exploración física, bioquímica y evaluación de las consecuencias psicosociales del consumo de sustancias.
Resultados. Después de realizar un diagnóstico sistematizado, el paciente presenta dependencia del alcohol y dependencia de cannabis con consumo esporádico de cocaína. Se realizará en el centro un tratamiento tanto farmacológico como psicosocial, apoyado con terapias cognitivoconductuales y grupo de autoayuda.
Conclusiones. Los patrones de consumo de alcohol han variado de forma muy importante en nuestra sociedad. El patrón de consumo intenso de alcohol concentrado en un escaso lapso de tiempo binge drinking, que era un patrón adoptado por adolescentes y jóvenes, ha sobrepasado estos grupos de edad, para convertirse en pauta de consumo de muchos adultos; asimismo, ha aumentando la población que asocia el consumo de otras sustancias con el de alcohol. Los recursos médicopsicosociales tienen que ampliar la base de tratamiento, para adaptarse a estas nuevas formas de consumo, que pueden llevar a la dependencia y comportan unas consecuencias de gravedad variable, lo que supone una carga importante para la Salud Pública.
Aim. To analyse the clinical case of a male with episodes of binge drinking, dependency on cannabis and cocaine consumption related to the binge drinking.
Materials and methods. This clinical case corresponds to a 34-year-old male attending an outpatient centre for treatment of binge drinking episodes. A systematic diagnosis is carried out, registering the patterns and periodicity of the consumption of alcohol, an evaluation of the diagnostic abuse criteria and DSMIV and CIE10 dependency, the use of alcoholism detection questionnaires (CAGE, AUDIT, MALT), instruments to evaluate problem drinking (CIWA-AR, Multidimensional Scale of Craving for Alcohol [EMCA]), physical and biochemical examination and an evaluation of the psychosocial consequences of substance abuse.
Results. After carrying out a systematic diagnosis, the patient was shown to be alcohol and cannabis dependent with a sporadic consumption of cocaine. The centre will carry out both pharmacological and psychosocial treatment, supported by cognitive-behavioural and group self-help therapies.
Conclusions. The patterns of alcohol consumption in our society have changed significantly. The pattern of an intense consumption of alcohol concentrated within a short space of time, the so-called binge drinking which has been adopted by adolescents and young adults, has spread beyond these groups to many adults. The percentage of the population that also associates the consumption of other substances with that of alcohol is on the increase. The medical and psychosocial resources will have to widen the basis of their treatments in order to adapt to these new forms of consumption, which can lead to addiction and have consequences of varying degrees of seriousness. All this supposes an important load of responsibility for the Public Health Service.
Varón de 34 años de edad que acude por primera vez a un centro ambulatorio de tratamiento de alcoholismo, por iniciativa familiar, demandando tratamiento por un problema de consumo excesivo de alcohol. Acude al centro con intención de disminuir su consumo de alcohol, ya que esto le está produciendo muchos problemas de todo tipo: discusiones con su esposa e hija, ausencias injustificadas y bajo rendimiento laboral. A lo largo de la entrevista inicial comenta que es consumidor de cannabis, pero no piensa que eso sea un problema, ya que lo utiliza sólo para relajarse por la noche, igual que otras personas utilizan pastillas para dormir.
Antecedentes Antecedentes familiaresSu madre desde hace muchos años padece de los nervios y toma medicación, su abuelo materno bebía mucho y falleció por un problema hepático, sus dos hermanos menores son consumidores habituales de cannabis y también beben bastante, sobre todo el fin de semana pero no tienen problemas.
Antecedentes somáticos personalesIntervenido de amigdalitis en la infancia y de apendicitis en la adolescencia. Tuvo un accidente de moto con fractura de la extremidad superior izquierda hace 6 años y hace 2 un cuadro de dolor cólico de origen renal.
Aspectos psicobiográficosBuen rendimiento escolar hasta el final de secundaria (18 años), posteriormente inicia la carrera de Bellas Artes que abandona a los 21 años al quedarse embarazada su novia y tener que contraer matrimonio. El paciente es el mayor de tres hermanos, al preguntarle por su profesión dice ser pintor artístico, posteriormente a lo largo de la entrevista refiere que trabaja en una agencia de publicidad y en su tiempo libre pinta cuadros porque no puede todavía vivir de la pintura. Casado desde hace 13 años, es padre de una niña de 12. Su matrimonio fue forzado por un embarazo no deseado, llevando los primeros años del mismo una vida bohemia relacionada con su actividad pictórica, con continuas salidas en fin de semana y algunos días laborables, aumentando el consumo de alcohol y cannabis.
En la exploración del estado mental se comporta de forma adecuada, colaborador, pero muy tenso. Consciente, orientado, no se observan trastornos de la percepción ni ideas de tipo delirante.
Refiere llevar unos años (no sabe precisar cuántos) muy mal anímicamente al darse cuenta de que no puede vivir de su vocación, la pintura, viviendo los primeros años de matrimonio del trabajo de su esposa. Esto hizo que hace 9 años se decidiera a buscar un trabajo remunerado en una agencia de publicidad dadas sus dotes artísticas. Se siente fracasado por haber tenido que abandonar su carrera, piensa que no puede vivir de la pintura por no haber acabado la carrera de Bellas Artes, en ciertos momentos culpabiliza a su esposa de su fracaso laboral y personal.
Destacan las alteraciones de la conducta con discusiones continuas, mentiras a su esposa y momentos de agresividad posteriores a los consumos. Hace un año que ha dejado de pintar.
Historia de consumoDurante la primera consulta refiere que desde la adolescencia consume alcohol; en esa época sólo bebía los fines de semana, al principio de forma moderada, pero posteriormente se intoxicaba algunos de ellos. Al indagar en la frecuencia de las intoxicaciones refiere que casi todos los fines de semana acababa mal. Por esta época se inició en el consumo de cannabis, al principio sólo los fines de semana y en ambiente recreativo. Posteriormente, después de casarse, llevó durante unos años una vida muy irregular relacionada con el mundo artístico, desapareciendo durante días enteros de casa, en estas ocasiones bebía mucho y consumía todo tipo de sustancias. Posteriormente, al iniciar su vida laboral en la agencia de publicidad, sus salidas nocturnas se redujeron, pero los fines de semana y algún día entre semana se lía bebiendo muchísimo, a veces falta toda la noche de su domicilio y no acude al trabajo al día siguiente, tiene la sensación de que determinados días, cuando empieza a beber, no tiene control sobre su consumo y es incapaz de parar. También refiere consumir cannabis todos los días, sobre todo por la noche para relajarse del estrés de trabajo, y en alguna de las salidas nocturnas ha consumido cocaína para aliviar los efectos del alcohol.
La exploración somática no reveló datos de interés.
Exploraciones complementariasSe realiza un estudio analítico, siendo los resultados más significativos: aspartato minotransferasa (ASAT) (transaminasa glutamicoxalacética [GOT]) de 61 U/l, una transaminasa glutamicopirúvica (ALAT) (transaminasa glutamicoxalacética [GPT]) de 58 U/l y una gammaglutamil transpeptidasa (GGT) de 124 U/l, así como una elevación de triglicéridos de 203 mg/dl, elevación de colesterol de 378 mg/dl, elevación del volumen corpuscular medio [VCM]: 100,2 fl. Pruebas de coagulación y proteinograma normales.
Se le realiza una valoración utilizando instrumentos de evaluación complementaria como el test CAGE, 3 puntos, el test AUDIT, 27 puntos, y el test de MALT (MALT-S 15 puntos, MALT-O 12 puntos) para valorar la intensidad de la dependencia alcohólica. Para valorar la intensidad del síndrome de abstinencia se utilizó una escala, la CIWA-Ar (Revised Clinical Institute Withdrawal Assessment for Alcohol Scale) anotando 4 puntos. Escala multidimensional de craving de alcohol 47 puntos.
Con estos resultados el caso es comentado por el médico responsable (M) y el residente de medicina de familia de tercer año (R3).
M: Ante la demanda de este paciente ¿qué crees que es lo prioritario?
R3: Será prioritario establecer una valoración diagnóstica de abuso/dependencia de las sustancias que consume. La motivación para dejar de beber es mínima, ya que viene impuesta por la presión familiar, no hay percepción de riesgo real y nunca ha intentado dejar de beber o consumir cannabis. En esta primera visita se inicia ya la terapia motivacional para el cambio, que se abordará posteriormente de forma más completa en los grupos de terapia.
M: ¿Existen pruebas específicas para el diagnóstico de dependencia del alcohol?
R3: No, el diagnóstico se basa en la historia clínica1, que constituye el documento más valioso para la valoración del paciente con problemas por consumo de sustancias, en esta se registrará:
M: ¿Cómo realizaste el registro de consumo de sustancias?
R3: Se debe interrogar detalladamente por el consumo en un día habitual, y si hay diferencias de consumo entre los días laborables y el fin de semana. En nuestro caso se registró por separado el consumo de alcohol, cannabis y cocaína. Es importante recoger:
M: ¿Cuál era la cantidad consumida por el paciente?, ¿cómo la has registrado?
R3: El registro de la cantidad de alcohol se realizó con el test ISCA2 (Interrogatorio Sistematizado de Consumo) y se registró en UBE (unidad de bebida estándar) (1 UBE = 10 g de alcohol).
1 UBE equivale a: 1 copa de vino, o 1 caña de cerveza o media copa de licor (25 ml)3.
Al realizar el interrogatorio sistematizado de consumo nuestro paciente refiere no beber a diario (algún día alguna caña o algún vino, pero no de forma habitual). En los episodios de consumo concentrado, comienza bebiendo 4 ó 5 cervezas (5 UBE), después sigue con güisqui, no recuerda muy bien cuántos, pero entre 10 y 20, si se despeja con cocaína sigue bebiendo, pero ya no recuerda la cantidad. Por tanto, la cantidad que bebe estaría entre 25 y 50 UBE por semana, aproximadamente (suponiendo que cada semana tenga un día de episodios de bebida intensa).
M: Al no ser un bebedor diario es más difícil realizar un diagnóstico ¿en qué te basaste para realizarlo?
R3: Este paciente realiza consumos de alcohol concentrados en una sola sesión de consumo, se podría decir que realiza atracones de alcohol. En el mundo anglosajón, donde esta pauta de episodios de consumo concentrado es habitual, se habla sobre todo de binge drinking, que significa atracón de bebida, aunque también se usa el término episodic heavy drinking o consumo excesivo episódico. En España en 2008 la 1.ª Conferencia de prevención y promoción de la salud en la práctica clínica en España4 propuso una nomenclatura española, episodios de consumo concentrado utilizando criterios de cantidad, duración y frecuencia4 (tabla 1).
Tabla 1. Concepto de episodios de consumo concentrado de alcohol
En cuanto la cantidad (consumo concentrado), la Organización Mundial de la Salud (OMS)5 la define como la ingestión de al menos 60 g de alcohol (6 UBE) en una ocasión de consumo. En el eurobarómetro6 se ha considerado como beber hasta la intoxicación y estiman que esto debe tener lugar con 2,8 l de cerveza, una botella de vino o 5 copas de licor en una sola ocasión de consumo.
En cuanto a la duración de la ocasión de consumo, suele referirse a unas pocas horas (en general un par), pero puede incluir hasta un día completo, con una frecuencia mínima de una vez al mes, aunque el riesgo para la persona aumenta cuanto más frecuentes son estos episodios5.
La persona alcoholizada que pasa el día embriagada no sería un binge drinker; en cambio, sí lo sería quien incurre en episodios de gran consumo concentrado en pocas horas, ya se trate de personas que no beban entre los episodios o de bebedores habituales de menor o mayor cantidad de alcohol, que incurren periódicamente en episodios de ingesta abundante y concentrada.
M: El registro del consumo de cannabis y cocaína ¿lo hiciste de forma semejante?
R3: Sí, intenté hacer un registro diario, ya que el cannabis lo consume todos los días, 2 ó 3 porros por la noche, algún día un porro a mediodía, y si tiene reuniones sociales con amigos más cantidad, aproximadamente entre 15 y 20 porros por semana. En cuanto a la cocaína, indica que nunca la ha consumido sin haber bebido, que no le atrae su consumo, sólo la utiliza para que se le pasen los efectos de la borrachera y continuar bebiendo.
M: ¿Te fue fácil obtener las cantidades consumidas por el paciente?
R3: No siempre es fácil, ya que en estos pacientes es frecuente la minimización, ocultación o negación de datos; se debe realizar con ellos una consulta empática que facilite la confianza y veracidad de los datos, es aconsejable realizar la pregunta de forma que se favorezca una respuesta sincera, del tipo ¿Qué suele beber con las comidas o cuando sale los fines de semana?, en esta pregunta va implícito que bebe y se le solicita el tipo de bebida utilizado y la cantidad. También puede resultar útil la presencia en la entrevista de algún familiar para conocer datos que con frecuencia el paciente niega o minimiza. Es importante en la valoración del consumo, además del registro de la cantidad, conocer la evolución de dicho consumo a lo largo del tiempo, es decir, la historia de consumo.
M: ¿Cómo ha referido el paciente la historia de su consumo?
R3: El paciente comenta que de vez en cuando, y cada vez con mayor frecuencia, comienza a beber y no sabe parar, esto le hace estar fuera de casa noches enteras. Cuando se siente muy cargado de alcohol, consume cocaína para espabilarse y seguir bebiendo. Esto antes le ocurría una vez a la semana o cada 2 semanas y siempre en fiestas con sus amigos de la vida bohemia, pero desde hace aproximadamente 6 meses, le ocurre hasta dos veces por semana y solo. A veces ha relacionado estos episodios de bebida compulsiva con estar más nervioso o tener estrés en el trabajo, hay días en los que sabe que va a beber a tope y no hace nada para evitarlo, otras veces se toma una caña al salir del trabajo y ya no puede parar, sin tenerlo previsto previamente. Como no bebe a diario, nunca se ha planteado dejar de beber, sí que se ha planteado beber menos, pero cuando empieza pierde el control.
En cuanto al consumo de cannabis, él no tiene conciencia de problema, refiere que si no toma su dosis nocturna no duerme bien y está muy ansioso y nervioso. Su esposa comenta que a veces está muy parado, con alteraciones de humor y de carácter, y desinterés por los problemas familiares cuando ha consumido cannabis. Ella le ha sugerido a veces dejar de fumar cannabis, pero el siempre se niega, defendiendo su consumo y negando los problemas que conlleva.
M: ¿Has observado alguna sintomatología relacionada con el consumo crónico de cannabis?
R3: En este caso, es difícil separar el alcohol o el cannabis como causa del deterioro neurocognitivo del paciente. La OMS7 considera que el consumo crónico de cannabis afecta tanto a la salud mental (altera la capacidad de organización e integración de información compleja, implicando la atención, la memoria, el aprendizaje verbal, el ordenamiento, la atención, la discriminación auditiva y la filtración de información irrelevante y deteriora la aptitud psicomotora en un variado número de tareas, entre ellas la conducción de vehículos), como a la salud física, afectando al sistema respiratorio, cardiovascular, inmunitario, endocrino y reproductor. También se ha señalado que el consumo conjunto de alcohol y cannabis produce, en ocasiones, un efecto adictivo y mayor que una droga sola 7.
M: Con esta información ¿qué diagnóstico te sugiere este paciente?
R3: Observamos que el paciente cumple los criterios diagnósticos para el síndrome de dependencia al alcohol de la Clasificación Internacional de Enfermedades (CIE-10)8, que junto con los criterios del Manual diagnóstico de la Asociación Americana de Psiquiatría (DSM-IV-TR) 9 son los sistemas nosológicos o instrumentos de clasificación más ampliamente admitidos. Ambas clasificaciones son herramientas diagnósticas útiles que comparten ítems de tolerancia, abstinencia y persistencia del consumo, a pesar de los perjuicios ocasionados. Nuestro paciente presenta alguna de las características de dependencia según los criterios del DSM-IV-TR y la CIE-10 (tabla 2) tales como tolerancia, pérdida de control frente a la sustancia, beber más de lo que esperaba y durante más tiempo, esfuerzo para controlar la bebida, deseo intenso o vivencia de una compulsión de beber, seguir bebiendo pese a las consecuencias perjudiciales.
Tabla 2. Criterios diagnósticos de dependencia a sustancias y a alcohol
M: ¿Sólo valoraste los criterios del DSM-IV y la CIE-10 para el diagnóstico?
R3: No, los criterios diagnósticos del DSM-IV y la CIE-10 a veces no son muy útiles, pues personas dependientes con distinta problemática y distinta forma de beber cumplen los mismos criterios diagnósticos, por eso en centros específicos como este se deben utilizar otros instrumentos diagnósticos. Existen varios instrumentos de evaluación, los cuestionarios de detección son útiles en Atención Primaria con el objetivo de identificar los casos potenciales, los más empleados en nuestro medio son: el CAGE 10,11, el AUDIT 12 y el MALT13, son breves, eficaces y se pueden emplear en numerosos contextos.
M: ¿Qué instrumentos más específicos para la evaluación de problemas con el alcohol has utilizado con este paciente?
R3: Cuando un paciente acude a nuestro centro, o bien viene derivado de otro recurso, o acude porque los problemas derivados de su consumo de alcohol son tan graves que él o su familia consideran que debe ser tratado específicamente, por tanto la detección es menos importante y se requiere otra evaluación más detallada. En nuestro centro, además de los instrumentos de detección y diagnóstico es conveniente utilizar instrumentos para la evaluación de problemas con el alcohol.
Rutinariamente, al recibir a un paciente en nuestra consulta evaluamos la presencia de síndrome de abstinencia y su gravedad con el CIWA-Ar (Escala del Clinical Institute Withdrawal Assessment scale for Alcohol, Revisada) 14. Conviene repetir su administración cada hora, tras la retirada del alcohol, ya que la abstinencia puede agravarse progresivamente. La puntuación total es la suma simple de cada ítem, siendo la puntuación máxima igual a 67. CIWA < 10: síndrome de abstinencia de alcohol (SAA) leve, CIWA 10-20: SAA moderado, CIWA > 20: SAA grave.
M: ¿Utilizaste algún otro instrumento para evaluar otros problemas con el alcohol?
R3: En este caso, al ser un bebedor esporádico con episodios de bebida compulsiva sería interesante evaluar el craving. El craving de alcohol es la sensación subjetiva de deseo o necesidad de beber. Se puede manifestar a través de síntomas motivacionales, cognitivos, emocionales, conductuales y puede responder al tratamiento con determinados fármacos, es uno de los síntomas cardinales de las conductas adictivas, que puede estar implicado en los procesos de recaída. La evaluación de los niveles de craving puede ser de utilidad, tanto al inicio del tratamiento como indicador de la gravedad de la dependencia, como también para evaluar la eficacia de las intervenciones terapéuticas. La Escala multidimensional de craving de alcohol (EMCA) ha demostrado ser un instrumento válido y fiable para la evaluación del craving15,16. Mide el deseo de beber (10 ítems) y la desinhibición conductual entendida como falta de resistencia (2 ítems). El paciente ha tenido elevadas puntuaciones tanto en la medición global de craving como en las dos subescalas (deseo de beber y desinhibición conductual).
M: ¿Le realizaste una exploración física?
R3: Sí, al no ser consumidor diario no presenta casi ninguno de los estigmas del bebedor crónico, solamente arañas vasculares en la cara y una extrema delgadez debido a la anorexia producida por el consumo de cannabis y alcohol.
M: ¿Presentaba algún marcador biológico en la exploración bioquímica?
R3: Aunque el consumo no era diario, en el sistemático de sangre presentaba elevación de transaminasas (GOT y GPT) y de la GGT, así como de los lípidos (colesterol y triglicéridos) y del VCM, todos ellos marcadores indirectos de alcoholismo. Los marcadores biológicos por sí solos no diagnostican la dependencia del alcohol, utilizados junto con otros instrumentos diagnósticos son útiles para la confirmación diagnóstica y para el control y seguimiento de la evolución del paciente.
M: ¿El paciente ha relacionado este consumo intensivo con sus problemas?
R3: Estas nuevas formas de consumo de alcohol han hecho que varíen las consecuencias. Hallamos menos patología orgánica de la que producen las formas de abuso clásicas (bebedor diario), pero aumentan los problemas conductuales debido a que se trata de una forma de beber compulsiva. El paciente sabe que tiene problemas laborales (algún día falta al trabajo porque ha regresado muy tarde de su salida nocturna), problemas familiares con muchas discusiones, debido a sus salidas y al estado en que vuelve (su hija casi no quiere hablar con él), económicos porque gasta mucho dinero en sus fiestas (a veces al día siguiente no recuerda en qué), hace un año y medio tuvo una alcoholemia positiva cuando iba conduciendo con consecuencias económicas y legales. No relaciona estos problemas con su consumo, no cree que sea dependiente porque no es bebedor diario. Acude al centro por presión de su esposa, esta le ha amenazado con la separación si no deja de beber.
M: Y respecto al consumo de cannabis y cocaína ¿cuál sería tu diagnóstico?
R3: Creo que presenta un diagnóstico de dependencia de derivados del cannabis, puesto que presenta un deseo intenso de consumir la sustancia, síntomas de abstinencia cuando no consume y persistencia en el consumo a pesar de sus efectos perjudiciales (tabla 1). En cuanto a la cocaína, podemos considerarlo un problema de abuso ligado al consumo de alcohol, habrá que observar la evolución del paciente respecto a posteriores consumos de la sustancia. Habrá que hacerlo consciente del problema que supone la administración de cocaína durante la intoxicación alcohólica, ya que produce una falsa sensación de sobriedad y de mejora del rendimiento psicomotor. Los afectados creen que están mucho menos embriagados y se consume para disminuir o minimizar la borrachera. Además, la combinación aumenta los efectos euforizantes y cardiovasculares (presión arterial, frecuencia cardiaca, gasto cardiaco) de la cocaína. Como consecuencia, la combinación tiene un mayor potencial de abuso y un incremento del riesgo de patología cardiovascular. Además, produce mayor agresividad y conductas violentas. El alcohol provoca un incremento de las concentraciones de cocaína y la formación de un metabolito específico, el cocaetileno, que presenta actividad similar a la cocaína17.
M: ¿Crees que con estos datos tendríamos ya todas las claves para iniciar el tratamiento de este paciente?
R3: La dependencia del alcohol se aborda desde un enfoque bio-psico-social. En los últimos años se ha apuntado a distintos modelos de tratamiento, según los diferentes pacientes y los objetivos que estos quieran conseguir, ajustando las intervenciones a sus necesidades concretas. Se han ampliado las bases de la intervención terapéutica, atendiendo no sólo a la dependencia grave con síntomas físicos o mentales importantes, sino a casos de dependencia más leves o sin sintomatología física, así como estrategias de reducción de daños para aquellos pacientes que por sus circunstancias no logran el objetivo de una abstinencia continuada. Los nuevos tratamientos tienden hacia una estrategia terapéutica individualizada para cada paciente, uniendo el tratamiento farmacológico y psicológico más apropiado en función de las características personales y socio-familiares del paciente. Se propone un modelo de intervención motivacional, donde el terapeuta, más que dirigir, acompaña al paciente en su proceso de cambio.
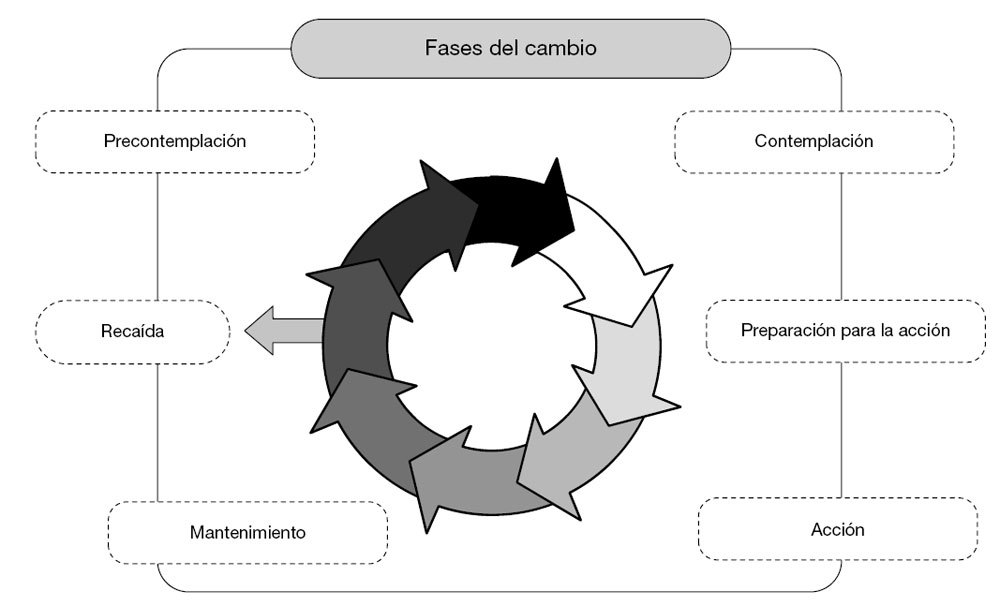
Como la motivación de este paciente era muy baja, el objetivo prioritario era superar la fase de precontemplación y motivarlo para que él mismo tomara la decisión de cambio, según los estadios del modelo trasteórico del cambio de Prochaska y DiClemente 18 (fig. 1). El cambio no ocurre de repente, lleva tiempo y energía, con la técnica de la entrevista motivacional se ayuda al paciente a progresar de un estadio de cambio reacio a otro más avanzado 19, con frecuencia se utiliza al inicio del tratamiento, con la finalidad de aumentar la motivación y compromiso para cesar el consumo y aceptar el tratamiento. Una vez que el paciente está preparado para la acción, es decir, que ha decidido tratarse, se negociarán con él las estrategias y objetivos de su tratamiento.
Figura 1. Estadios del cambio de Prochaska y DiClemente18. Adaptada de Prochaska JO y DiClemente CC 18.
M: ¿Qué tipo de tratamiento realizaste?
R3: El objetivo del tratamiento está orientado a motivar al paciente para que entienda su problema y decida solucionarlo, el objetivo final será la abstención de la sustancia de por vida. Aunque el objetivo terapéutico del tratamiento será a largo plazo, para la recuperación integral han de plantearse objetivos a corto (desintoxicación si es necesario), medio (abstinencia total mantenida, responsabilidad personal en el tratamiento, extinción de la conducta dependiente) y largo plazo (recuperación integral). Para conseguirlos se combinarán técnicas farmacológicas y psicosociales 20.
Dado que el paciente no presentaba un síndrome de abstinencia físico, no se planteó el tratamiento del síndrome de abstinencia con benzodiacepinas, tiapride o clometiazol que son los fármacos utilizados habitualmente.
En cuanto al tratamiento de deshabituación, en esta fase se intentará mantener a lo largo del tiempo la situación de no consumo lograda con la desintoxicación. Se debe actuar sobre múltiples aspectos del paciente y de su entorno, con el fin de consolidar la conducta de no consumo de alcohol (no obstante, hay que tener presente que la deshabituación no consiste sólo en una mera ausencia de consumo). La deshabituación es un proceso complejo que requiere un tratamiento estructurado, el abordaje terapéutico se sustentará sobre los pilares del tratamiento farmacológico, la psicoterapia y los grupos de autoayuda.
M: ¿Qué medicación puede ser útil en la deshabituación y prevención de recaídas en el consumo de alcohol?
R3: De acuerdo con el estilo motivacional es importante implicar en el tratamiento a la familia y al paciente explicándoles las características del mismo, si el paciente participa en la selección de estrategias estará más motivado, se sentirá más implicado y su cumplimiento terapéutico será superior. En nuestro caso, una vez informados el paciente y su esposa de las posibles estrategias, se pacta el tratamiento.
Los objetivos del tratamiento de deshabituación y prevención de recaídas son la extinción de la conducta condicionada de búsqueda y consumo de alcohol, la adquisición de conciencia de dependencia, mantener la motivación a lo largo de todo el proceso, reorganización de las actividades del paciente con búsqueda de alternativas, prevención de recaídas y tratamiento de la psicopatología asociada.
Realizaremos una intervención psico-social asociada, si es necesario, a la farmacoterapia específica del alcoholismo, para ello contamos con varias posibilidades farmacológicas 21:
M: ¿Qué fármacos utilizaste con este paciente?
R3: En la primera visita abordamos el posible tratamiento farmacológico, al que el paciente en principio se niega dado su precoz estadio de cambio. Se le informó de la posibilidad de tomar un interdictor o aversivo (antabus o cianamida cálcica) supervisado por su esposa, para reforzar su abstinencia, el paciente prefirió no tomar una decisión en ese momento, la valoraría en próximas visitas según fuera su evolución en las semanas siguientes. Acordamos que en la próxima visita volveríamos a renegociarlo, y si no había mantenido la abstinencia se tomaría un aversivo para aumentar la autoeficacia del tratamiento, premisa con la que el paciente está de acuerdo.
El paciente presentaba un alto índice de craving, por lo que se vio la conveniencia de prescribir un fármaco anticraving, en este caso un comprimido de 50 mg de naltrexona al día.
M: ¿La dependencia al cannabis se trató farmacológicamente?
R3: Se considera que la dependencia al cannabis no requiere ningún tratamiento específico, debido a que el síndrome de abstinencia, si existe, no interfiere excesivamente con la vida diaria del individuo. La dependencia física no suele dar problemas 25. En nuestro caso, después de la entrevista motivacional, el paciente ha pasado de un estadio precontemplativo a contemplativo respecto al cannabis, sus dudas surgen del temor que tiene a no poder conciliar el sueño o dormir bien si no fuma algún porro. Se le pautan benzodiacepinas de vida media larga, ajustando la dosis hasta conseguir neutralizar la ansiedad, y posteriormente se realizará una pauta descendiente hasta su supresión, no se debe prolongar el período de prescripción de benzodiacepinas por su tolerancia cruzada con el cannabis, que puede inducir dependencia de las mismas. El paciente comenta que intentará dejar el cannabis con la ayuda farmacológica, pero poco a poco, ya que no se siente preparado para dejarlo del todo como en el caso del alcohol.
Se explica al paciente y a su esposa la necesidad de visitas semanales a la consulta para ajustar el tratamiento farmacológico elegido, evaluar la motivación del paciente y reforzar su adherencia al tratamiento
M: ¿Realizó algún tipo de tratamiento psicoterápico?
R3: El abordaje psicosocial, cuyos objetivos son aumentar la motivación para el cambio y la enseñanza de estrategias para prevenir las recaídas, en este caso de las dos sustancias problema, se realiza con terapias de orientación cognitivo-conductual, terapias psicodinámicas individuales, terapias grupales, terapias familiares, grupos de autoayuda y programas educativos que enfatizan los daños del consumo persistente.
En nuestro caso, el paciente recibirá una terapia cognitivo-conductual individual, en la que se tratará tanto el tema del alcohol como el del cannabis, una vez a la semana durante los tres primeros meses. Posteriormente, las terapias individuales serán menos frecuentes, aunque se valorará su periodicidad en caso de recaída.
M: ¿Se integrará en algún grupo de terapia?
R3: En cuanto a la terapia grupal, se iniciará con dos sesiones semanales de terapia de motivación, hasta completar 12 sesiones, estas terapias están basadas en la teoría de Prochaska y DiClemente18, incidiendo en los siguientes puntos:
- Para cambiar es necesario contemplar la necesidad de cambio.
- Una vez comprendido el problema y entendida la solución hay que movilizarse e implicarse activamente en el cambio.
- Las recaídas no tienen por qué significar fracaso en la rehabilitación, sino tropiezos (el paciente puede caerse y levantarse varias veces).
- Lo importante es el avance en el proceso de cambio que realiza el paciente.
M: ¿Qué ocurre cuando supera la fase de motivación?
R3: Cuando finaliza la fase de motivación pasa a formar parte de los grupos de autoayuda formados por alcohólicos en abstinencia. Su utilidad se basa en que promueve las relaciones interpersonales y el apoyo mutuo, aumenta la autoestima y la motivación y se facilita la observación de conductas desadaptativas y la interpretación de defensas26,27. Existen indicios de que los programas terapéuticos que incluyen grupos obtienen resultados superiores a aquellos que carecen de ellos, constituyendo quizá la modalidad que emerge con mayor fuerza20.
Dichos grupos se reúnen una o varias veces a la semana y están dirigidos por un moderador (alcohólico rehabilitado), ayudado a veces por un técnico (médico o psicólogo), en ellos un miembro del grupo habla de algún tema particular o de su experiencia personal con el alcohol para compartirla con el grupo, que lo apoya sin juzgarlo, inicia un intercambio de experiencias constructivo e intenta que surjan los problemas que cada integrante pueda tener para mantener su abstinencia, resaltando las consecuencias positivas de la abstinencia y las negativas del consumo 26,27.
Estos grupos intentan ayudar al paciente en:
Le ayudamos al mejor cumplimiento terapéutico con controles hematológicos periódicos, tanto para verificar su abstinencia como para reforzarle, mostrándole su grado de mejoría con la normalización progresiva de los marcadores biológicos, también con una frecuencia adecuada de consultas, así como buscando el apoyo familiar.
M: ¿Cuándo se considera finalizado el tratamiento?
R3: Aunque el alta terapéutica se consigue después de 2 ó 3 años de abstinencia (dependiendo de la evolución integral de la persona), es recomendable un seguimiento del paciente por parte de su terapeuta durante varios años, siguiendo así la evolución del enfermo una vez que teóricamente ha completado su tratamiento. Sólo podremos hablar de superación de la dependencia cuando el paciente haya logrado un cambio en aquellas facetas de su vida que estaban alteradas por el alcohol. La ausencia de dicho cambio es la que a menudo conduce a la recaída20.
Evolución a los 6 meses de tratamientoEl paciente no ha vuelto a presentar ningún episodio de bebida concentrado, ni ha consumido cocaína. En cuanto al cannabis, lleva un mes sin fumar ningún porro, todavía toma una benzodiacepina al acostarse, estamos trabajando motivacionalmente para suprimir la administración de la benzodicepina nocturna. Ha mejorado su manejo de la tensión y el acercamiento afectivo, ha aumentado su autoeficacia en los objetivos propuestos, lo que ha mejorado su autoestima. Su familia está muy contenta, ha mejorado la relación familiar, ha comenzado a afrontar la relación con su hija prácticamente inexistente antes del tratamiento, también ha mejorado en su trabajo y en las relaciones sociales con sus compañeros. Ha reanudado su actividad pictórica.
Los autores declaran que no existe conflicto de interés. AgradecimientosEste artículo se ha realizado en el contexto de la Red de Trastornos Adictivos, Red RTA, RD06/0001/0020, Redes Temáticas de Investigación Cooperativa en Salud, Ministerio de Sanidad y Consumo, Instituto de Salud Carlos III.
Correspondencia:
M.T. GÓMEZ-TALEGÓN
Instituto de Estudios de Alcohol y Drogas.
Área de Farmacología.
Facultad de Medicina.
C/ Ramón y Cajal s/n.
47005 Valladolid. España.
Correo electrónico: trinigt@med.uva.es
Recibido: 21-04-2009.
Admitido para su publicación: 27-05-2009.