Introducción
En un momento histórico en el que se hace gran énfasis en la medicina basada en la evidencia y en las diferencias entre la eficacia de los tratamientos observada en los ensayos clínicos y la efectividad de los mismos cuando se utilizan en la clínica diaria, reaparece un tema relevante como es el cumplimiento o adhesión al tratamiento por parte del paciente.
Clásicamente se ha asumido que los pacientes toxicómanos son malos cumplidores de las pautas de tratamiento. En la actualidad, con la aparición de la infección por el virus de inmunodeficiencia humana (VIH), que ha sido especialmente grave entre los adictos a drogas por vía parenteral, y el desarrollo de las complejas terapias farmacológicas para su tratamiento, se ha incrementado el interés por conseguir un cumplimiento lo más adecuado posible entre los pacientes toxicómanos.
En el presente trabajo, tras una breve puesta al día del concepto de adhesión al tratamiento y de la metodología disponible para su evaluación, hemos llevado a cabo una revisión de los puntos más problemáticos de la adhesión al tratamiento antirretroviral en los pacientes toxicómanos, con unas recomendaciones finales sobre las estrategias que, de acuerdo con la literatura científica, pueden facilitar un mejor cumplimiento en estos pacientes.
Concepto de adhesión al tratamiento
La adhesión al tratamiento puede ser definida como el seguimiento del consejo médico. Aunque se incluyen conceptos como dietas, hábitos conductuales, visitas de seguimiento, etc., en la práctica suele restringirse a si el paciente cumple con las instrucciones de la toma de medicación prescrita por su médico. Con esta última acepción, los estudios sobre adhesión al tratamiento de enfermedades crónicas, como la tuberculosis, la epilepsia, y la hipertensión arterial, señalan que sólo alrededor de un 50% cumple correctamente el tratamiento1,2. En general, se acepta que aproximadamente un tercio es perfectamente cumplidor, otro tercio es cumplidor parcial (reduce o aumenta las dosis; se salta algunas tomas), y el tercio restante no cumple en absoluto con el tratamiento3.
Algunos autores hablan de cumplimiento, pero con frecuencia este término se ve como demasiado directivo y asimétrico. Otros conciben el cumplimiento como seguir el consejo percibido (que puede no coincidir con el dado en un porcentaje significativo de pacientes, debido a factores como complejidad en las pautas, terminología técnica, dificultades del paciente en memorizar la información por estado depresivo o ansioso, etc.), y la adhesión se referiría a cumplir con el consejo dado (por lo tanto la no adhesión debe valorar la comprensión y memorización correcta de la información por parte del paciente)4. En este sentido, se debe tener en cuenta que los pacientes no recuerdan más allá de un 60% de la información recibida en la entrevista5.
En juego están, pues, la efectividad del tratamiento, y las conclusiones que han de obtenerse de éstos en los estudios sobre su eficacia (hay que tener certeza de que los pacientes cumplen correctamente con las instrucciones del tratamiento antes de concluir si es o no eficaz). Además, si el clínico no es capaz de detectar la no adhesión, ésta puede contribuir a pruebas diagnósticas y procedimientos médicos innecesarios, así como provocar cambios en el tratamiento (tales como incrementos en las dosis) potencialmente dañinos6.
Métodos de evaluación de la adhesión al tratamiento
Un paso fundamental para investigar y abordar correctamente los problemas de adhesión consiste en saber evaluarla de forma precisa y realista. Hasta ahora los métodos de evaluación de la adhesión utilizados son7-10:
* Análisis serológicos: la información que proporciona es muy limitada, pues sólo miden la última dosis, sobre todo si la vida media de la sustancia es corta. Es un método caro y complicado, y de acceso difícil en la clínica diaria.
* Registro de contaje de pastillas: este método suele infraestimar la no-adhesión al tratamiento; además los pacientes no suelen cumplimentar de forma correcta los registros.
* Sistemas de monitorización electrónica: consisten en cierres de los envases de la medicación provistos de unos «chips» que registran cuándo se han abierto. Es el método más preciso, pero es muy caro y requiere un software muy específico.
* Juicio clínico: la utilización del juicio clínico ha mostrado una escasa validez. En general, los clínicos equivocan significativamente su juicio sobre la adhesión en al menos un 25% de sus pacientes, y en ambos sentidos11. Es posiblemente el peor método de evaluación.
* Autoinforme: la información proporcionada por el propio paciente es sin duda el método más práctico y menos costoso, aunque presenta ventajas y desventajas. Entre las primeras, destaca su facilidad de uso, y el que puede darnos información fundamental sobre expectativas, actitudes e intenciones del paciente; entre las segundas, cierta tendencia de los pacientes a sobrevalorar su grado de adhesión, y en general mayor manipulabilidad12-14.
La adhesión al tratamiento con las terapias antirretrovirales combinadas (TAC)
La aparición de las nuevas terapias antirretrovirales combinadas (TAC) (dos inhibidores de la transcriptasa inversa y un inhibidor de la proteasa, o un inhibidor de transcriptasa inversa no nucleósido15) en el contexto de la infección por el VIH, ha renovado el interés sobre la adhesión al tratamiento como factor fundamental de la eficacia del mismo. En la actualidad esta estrategia terapéutica se considera un tratamiento a largo plazo para la gran mayoría de pacientes con infección por el VIH15,16. Los estudios controlados señalan un nivel de eficacia (medida como consecución de carga viral indetectable) del 80-85% de los pacientes, que ven cómo la infección por VIH se convierte en una enfermedad crónica con la que pueden mantener una vida relativamente normalizada17. Sin embargo la efectividad (estimación del beneficio del tratamiento en la clínica real) ronda habitualmente el 50%18. Se ha sugerido que la insuficiente adhesión al tratamiento es el factor explicativo más importante de esta disminución en el beneficio obtenido por estas nuevas estrategias terapéuticas7,19,20. Alrededor de un tercio de los pacientes que siguen una TAC fallan alguna toma de medicación en los tres días previos a la evaluación8,21. Sin embargo, aunque la no adhesión es un aspecto fundamental del fracaso del tratamiento22, no es necesariamente el único factor que interviene puesto que el fracaso virológico es un asunto complejo y multifactorial y no mediado exclusivamente por mecanismos de resistencia.
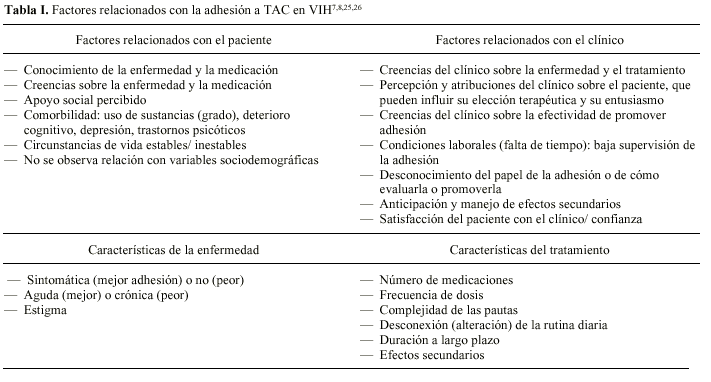
Se han intentado encontrar factores asociados con la no-adhesión al TAC1,8,9,23,24, sin resultados concluyentes, con excepción de la ausencia de relación con factores socio-demográficos. En la tabla I se exponen los principales resultados obtenidos en distintos estudios7,8,25,26.
La relevancia de estudiar la adhesión en pacientes bajo tratamiento antirretroviral combinado (TAC) es debida fundamentalmente a los siguientes hallazgos:
* La efectividad de las TAC desciende drásticamente conforme disminuye la adhesión. Mientras en otras áreas de la medicina, una adhesión del 80% se considera óptima, en TAC, un 80% implica una efectividad terapéutica de apenas un tercio (ver tabla II). En un estudio reciente, se comprueba la relación entre adhesión (medida a través de monitorización electrónica) y efectividad del tratamiento27. El autoinforme de adhesión también se ha correlacionado con la supresión de carga viral14,28,29; se ha señalado incluso que el factor aislado que más podría estar contribuyendo a la disminución de efectividad es la falta de adhesión al tratamiento25.
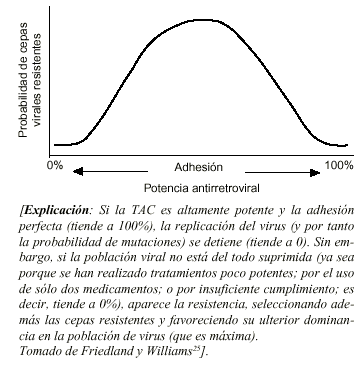
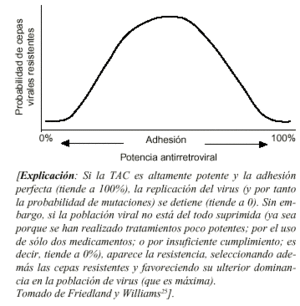
* Una menor efectividad implica un mayor riesgo de desarrollar resistencia a los nuevos medicamentos. Si la TAC es altamente potente y la adhesión perfecta, la replicación del virus (y por tanto la probabilidad de mutaciones) se detiene. En cambio, si la población viral no está del todo suprimida (ya sea porque se han realizado tratamientos poco potentes; por el uso de sólo dos medicamentos; o por insuficiente cumplimiento), aparece la resistencia, seleccionando además las cepas resistentes y favoreciendo su ulterior dominancia en la población de virus (Fig. 1). Las cifras habituales de resistencia a zidovudina (AZT) rondan el 10%, y entre 2 y 5% a otros agentes, pero además también se han documentado varios casos de resistencia simultánea a múltiples medicaciones antirretrovirales30,31.
Figura 1. Relación entre la adhesión a la TAC y la emer-gencia de cepas virales resistentes.
* La realización de la TAC o la consecución de cargas virales indetectables puede crear una falsa sensación de seguridad, que a su vez puede favorecer la tendencia a conductas de riesgo.
* Estos tratamientos suponen un elevado gasto sanitario. La detección precoz del enfermo adherente o no al tratamiento, permitirá iniciar o posponer la aplicación del protocolo terapéutico.
* En los diversos ensayos clínicos en que se estudia la eficacia de medicaciones o de combinaciones de las mismas, será oportuno asegurar la correcta valoración de la adhesión al tratamiento antes de dictaminar sobre su eficacia32.
Particularidades de la adhesión al tratamiento antirretroviral en los pacientes toxicómanos
En España, el 57,5% de los casos diagnosticados de SIDA en el primer semestre de 2000 son usuarios de drogas por vía parenteral (UDVP) (según el Registro Nacional de Sida). Este es un colectivo de especial interés de estudio debido a sus características26: elevada marginalidad, difícil acceso a la red sanitaria y a programas de terapia antirretroviral33-35 elevada presencia de psicopatología concomitante y de otros tratamientos farmacológicos simultáneos36, y baja tasa de retención en programas terapéuticos.
En general estos enfermos muestran una adhesión comparable a otras poblaciones. Si bien el consumo actual de drogas/alcohol parece estar relacionado con una menor adhesión38, no ocurre lo mismo con el consumo previo o la inclusión actual en un programa de mantenimiento con metadona (PMM)26,37,39,40, de tal manera que incluso se sugiere que esta condición facilita la adhesión37,33. De hecho, los pacientes en PMM toman más precauciones contra el VIH, y si son portadores muestran mayor interés en tratamiento antirretroviral33. Varios estudios confirman una eficacia demostrada de TAC triple en pacientes en PMM39,40.
A pesar de esto, el acceso al tratamiento para personas UDVP es particularmente difícil. Las directrices internacionales consensuadas sobre tratamiento antirretroviral aconsejan demorar la entrada en tratamiento a pacientes UDVP que no estén en programas de agonistas, aunque no ponen obstáculos particulares a ex-UDVP15,16. No obstante en la práctica clínica, un factor básico de inclusión en terapia es la percepción de la adhesión del paciente por parte del clínico, que como sabemos es la valoración menos precisa y fiable de la adhesión. Se ha observado que esta percepción de no adhesión es más fuerte si el paciente tiene un nivel cultural bajo o historia previa de UDVP41, a pesar de que estos factores, como ya se ha comentado, no son discriminantes. Además de la dificultad de acceso, el tipo de tratamiento recibido suele verse también discriminado en los toxicómanos, de modo que es menos probable que reciba la terapia más efectiva, la terapia triple34,35. Una variable fundamental que incide sobre esta práctica clínica es la falta de experiencia del médico en el manejo de pacientes toxicómanos39.
En relación a los estudios realizados sobre la evaluación de la adhesión en pacientes dependientes de opiáceos en PMM, éstos ofrecen valoraciones no concluyentes sobre el valor del autoinforme. Según algunos autores, puede estar sobrevalorada hasta un 25%39; mientras que otros señalan que comparando el autoinforme (de los últimos 3 días) con el método del contaje de pastillas realizado por sorpresa en población marginal (sin techo, heroinómanos, etc.), la similitud es casi perfecta y del todo equivalente14. En este último estudio destaca que el 14% de los pacientes no comprenden la posología.
Otro motivo que puede alterar la respuesta terapéutica y la adhesión correcta es la posibilidad de interacciones entre fármacos antirretrovirales y metadona. El conocimiento actual de los mecanismos de inducción/ inhibición enzimática no nos permiten predecir con total fiabilidad el riesgo de interacciones42. En general, los inhibidores nucleósidos de trancriptasa inversa no tienen efecto sobre la metadona (excepto con abacavir, que favorece la mayor eliminación de metadona), en cambio la metadona favorece el aumento de la concentración plasmática del AZT o la disminución de didanosina o estavudina42,43. En el caso de inhibidores no nucleósidos, no se tiene noticia de efectos de la metadona sobre la medicación antirretroviral, pero sí se ha documentado la disminución de concentraciones plasmáticas de metadona al usar nevirapina (hasta el punto de inducir síntomas de abstinencia) o efavirenz44. En el caso de los fármacos inhibidores de proteasa, tampoco se conocen informes fiables sobre los efectos de la metadona en la medicación, pero sí está documentada la disminución de las concentraciones plasmáticas de metadona inducida por ritonavir y nelfinavir42, aunque sólo en el primer caso se han constatado síntomas de abstinencia45. Esta problemática se añade a la ya existente en torno a la administración de fármacos como la rifampicina, fluconazol, fenitoína y otros42,43. Respecto a la interacción entre drogas de abuso y TAC, no existe evidencia de la misma en los casos de heroína o cocaína; sólo se ha documentado algún caso aislado en que la combinación de ritonavir y éxtasis produjo una acumulación tóxica de esta última sustancia47.
En cuanto al papel de la sustancia de abuso con respecto a la infección, parece que la cocaína induce una mayor velocidad de replicación del virus (* 20). Por otro lado, no se observan diferencias en la progresión del virus entre vías de transmisión (homosexual, heterosexual, y UDVP-heroína)46.
Motivos para no cumplir con el tratamiento prescrito
Son muchas las razones que aducen los pacientes en TAC para no tomar la medicación correctamente. Posiblemente la más común sea el olvido, seguida de estar fuera de casa, cambios en la rutina, y en menor medida efectos secundarios y afectación depresiva; también sugieren con frecuencia dificultades de comprensión de las instrucciones médicas, y falta de apoyo social8,48. Un nivel elevado de consumo actual de sustancias (independientemente del consumo pasado), además de las expectativas de los pacientes sobre si podrían o no cumplir el tratamiento, y la comprensión que tuvieran del fenómeno de resistencia, son factores que tienen un peso notable a la hora de pronosticar la adhesión a corto y medio plazo8.
Estrategias para mejorar la adhesión
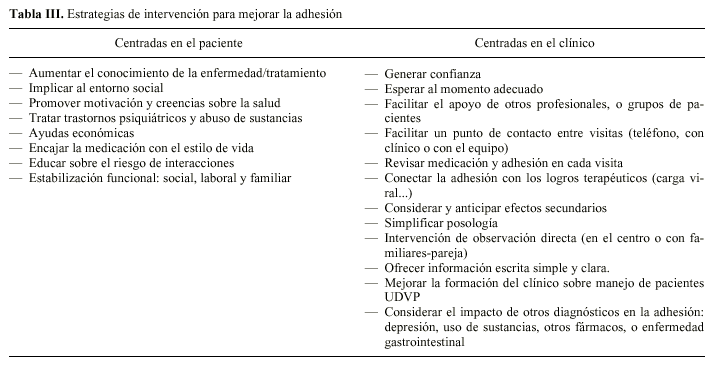
De forma general, mejorar la adhesión al tratamiento se centra en tres estrategias básicas: mejorar la relación médico/paciente, informar de forma correcta y clara, e influir sobre las actitudes y creencias del paciente que mediatizan su incumplimiento49. Estas sugerencias se concretan a dos niveles: estrategias centradas en el paciente, y centradas en el clínico. Una relación más explícita se expone en la tabla III.
El precepto básico que ha de guiar la intervención es la necesidad de negociar un plan de tratamiento que el paciente entienda y con el que se comprometa antes de iniciar el tratamiento; esto suele llevar dos, tres, o más entrevistas, y requiere paciencia y disposición de escucha49. Cuanto más confiado y satisfecho se sienta en relación con la persona que pretende ofrecerle asistencia, más probabilidad habrá de que cumpla las indicaciones23. Es preciso educar al paciente en el proceso de la enfermedad y del tratamiento, focalizando explícitamente asuntos como la resistencia, efectividad de la terapia, y cómo manejar los posibles efectos secundarios: debe entender de forma clara que el primer plan de tratamiento antirretroviral es el que más posibilidades tiene de ser efectivo a la larga16. Es aconsejable suministrar información por escrito para facilitar el aprendizaje o recuerdo de este material educativo. Hay que incorporar la posología en las rutinas diarias establecidas del paciente. Si es posible, es útil enseñarle a llevar un diario de la medicación8. Adicionalmente, cuanto mayor implicación de la familia y/o amigos en el cumplimiento del tratamiento, más posibilidades de éxito tendrá éste. Respecto al tipo de tratamiento, en lo posible ha de ser simplificado sin que pierda eficacia; un número de pastillas elevado, eventualmente puede hacer que el cumplimiento decaiga1,2.
Es fundamental que la adhesión se evalúe con asiduidad, junto con las expectativas y actitudes del paciente: el cumplimiento es un fenómeno variable, y la comunicación abierta y regular es la mejor forma de mantenerlo. No se debe olvidar que el juicio clínico es la menos precisa de todas las formas de evaluación de la adhesión, y genera sesgos en cuanto a la calidad de atención ofrecida y su efectividad11,35. Por supuesto, hay que valorar conjuntamente los dos fenómenos más estrechamente asociados: episodios afectivos, y consumo actual de drogas. La coordinación entre la atención del servicio de salud mental y la del servicio de enfermedades infecciosas, al menos en el caso de pacientes toxicómanos, ha de ser constante y en lo posible compartiendo un fácil e inmediato acceso físico para el paciente. En este sentido resultan de gran ayuda la existencia actual de hospitales de día en la mayoría de hospitales generales.
Las intervenciones que pretenden aumentar la adhesión a través de la dispensación de la medicación, al tiempo que la metadona, aumentan el cumplimiento, pero a costa de que tal efecto desaparezca una vez cesa el programa50; se necesita preferiblemente una asistencia individualizada, tipo counselling51. Un estudio realizado en nuestro país52 demuestra que una intervención individualizada (educación sobre la enfermedad y resolución de problemas) mejora la adhesión (del 52% al 77% en su estudio), y también mejora la efectividad (del 54% al 65%), a pesar de que estas cifras están todavía, tal y como se ha comentado previamente, por debajo de las deseables.
Conclusiones
La insuficiente adhesión al tratamiento antirretroviral para el VIH constituye un importante problema médico debido al notable descenso de efectividad terapéutica que supone. Adicionalmente, el inadecuado cumplimiento propicia el desarrollo de una dominancia de cepas virales resistentes a uno o más de estos fármacos. Esto supone no sólo un grave problema de salud para el paciente, sino una cuestión de salud pública de primer orden por su capacidad de transmisión por las vías de contagio habituales.
En este sentido, es particularmente interesante centrar esfuerzos en la población de mayor riesgo de contagio en España: los usuarios de drogas por vía parenteral. Además de reconocer que frecuentemente tienen más dificultades para mantenerse en programas de salud, habitualmente tienen un acceso más difícil al sistema sanitario. Sin embargo, su capacidad de adhesión es absolutamente comparable a otras poblaciones, e independiente del consumo previo de sustancias, especialmente si están enrolados en programas de mantenimiento con metadona. Reconocer esta realidad, y generar programas de intervención específicamente diseñados para adaptarse a su realidad biopsicosocial, se revela como una cuestión fundamental en la lucha efectiva contra el VIH.