Objetivo. Reducción del dolor mediante realineamiento del 5.º dedo mediante una artrólisis dorsomedial en la articulación metatarsofalángica del dedo pequeño y transposición del tendón pediculado distal del músculo extensor del dedo pequeño sobre la aponeurosis del músculo abductor del 5.º dedo.
Indicaciones. Deformidad flexible en varo del 5.º dedo supraducto.
Contraindicaciones. Deformidad rígida. Deformidad distal de la falange proximal (por ejemplo, falange en delta). Desviación lateral del resto de dedos pequeños.
Técnica quirúrgica. Abordaje dorsolateral a través de la 5.ª articulación metatarsofalángica. Realización de una artrólisis dorsomedial. Tenotomía del tendón del músculo extensor largo del 5.º dedo a la altura del empeine. Transferencia de la parte libre del tendón por la falange proximal del 5.º dedo hacia lateral. Sutura del tendón bajo tensión adecuada sobre la aponeurosis del músculo abductor del 5.º dedo.
Tratamiento postoperatorio. Movilización bajo carga completa adaptada al dolor con calzado postoperatorio con apoyo de talón (en caso necesario, uso de muletas). Reposición del dedo pequeño durante 6 semanas.
Resultados. De un total de 48 pacientes (56 pies; edad media: 37 años) sometidos a una transposición del tendón del músculo extensor del dedo largo por deformidad en varo del 5.º dedo supraducto, a 40 pacientes (48 pies) se pudo realizar un seguimiento posterior durante una media de 11,4 meses (9-26 meses). Como complicaciones postoperatorias se registraron alteraciones de la sensibilidad en la cara externa del 5.º dedo (n = 5) y alteraciones de la cicatrización superficial (n = 3). Los resultados del seguimiento posterior fueron una formación de cicatrices parcialmente hipertrófica y ancha en el tramo por encima de la falange proximal del dedo pequeño (n =16), una corrección incompleta de la deformación del dedo en 37 pies (77,1%), una hipercorrección (distancia de los dedos 4/5 en el pliegue interdigital > 3mm) en 4 pies (8,3%) y una corrección insuficiente en 7 pies (14,6%). En 4 pies el resultado insatisfactorio se debió a una deformidad asociada de juanete de sastre, que no había sido tratada.
Redacción
M. Richter, Schwarzenbruck
Ilustraciones
R. Himmelhan, Heidelberg
La evaluación radiológica del 5.º dedo raramente es posible por su superposición deformada sobre el 4.º dedo. Si para el diagnóstico diferencial se desea excluir una fractura mal curada o una falange en delta como causa de la deformidad (mala alineación distal de la articulación metatarsofalángica), se puede desplazar el dedo pequeño con una tira de esparadrapo hacia lateral para la radiografía.
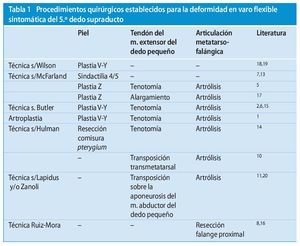
La indicación para practicar la cirugía ante una deformidad en varo del quinto dedo supraducto se da cuando, a pesar de terapia conservadora (por ejemplo, separación de los dedos) no es posible conseguir una mejora del dolor. Puesto que se trata de una mala alineación multidimensional de la articulación metatarsofalángica del 5.º dedo, se deberá considerar practicar una intervención quirúrgica para solucionar todos los componentes de la deformidad. Estos requisitos los cumplen solo pocos procedimientos quirúrgicos establecidos9(tabla 1), entre los que se encuentra la transposición del tendón del músculo extensor del dedo pequeño esbozada más abajo. Este procedimiento fue publicado en el año 1942 por Lapicus11 y en 1959 por Zanoli y Negri20 con el nombre de «técnica de Zanoli».
Introducción
La deformidad en varo del quinto dedo del pie es una enfermedad congénita que se caracteriza por una mala alineación del eje en la región medial a la altura de la articulación metatarsofalángica del dedo pequeño del pie con un giro en posición supina, que provoca la superposición del dedo pequeño al 4.º dedo (digitus quintus varus superductus). La supraducción puede ir acompañada de una hiperextensión del dedo de la articulación metatarsofalángica.
Esta deformidad congénita del dedo se atribuye a una falta de espacio dentro del útero15. Puesto que no existe explicación alguna sobre la incidencia familiar observada9, se supone que la causa es, además, un desequilibrio músculotendinoso12.
Los pacientes afectados refieren dolor por presión en la cara externa y de extensión del 5.º dedo dentro del calzado cerrado. Con frecuencia se forman también callos en la cara lateral del 4.º dedo por la presión del calzado. Cuando la deformidad del dedo pequeño aparece combinada con la deformidad del pie plano anterior (juanete de sastre), los pacientes refieren además dolor en la prominencia lateral de la cabeza del 5.º metatarsiano.
La exploración clínica abarca el diagnóstico estándar del pie completo, prestando especial atención a las deformidades de los dedos asociadas y a la compensación manual de la deformidad en varo del quinto dedo.
Principio y objetivo de la intervención
Evitar dolor por la presión que ejerce el calzado mediante la corrección de la posición del 5.º dedo a través de una artrólisis dorsomedial en la articulación metatarsofalángica del dedo pequeño y transposición del tendón pediculado distal del músculo extensor del dedo pequeño sobre la aponeurosis del músculo abductor del 5.º dedo.
Ventajas
- Intervención quirúrgica única de partes blandas.
- Corrección de la mala alineación en el plano transversal, frontal y sagital.
- Posibilidad de un tratamiento posterior funcional.
- Posibilidad de combinar con osteotomía del 5.º metatarso.
Desventajas
- Limitación de la movilidad activa del dedo pequeño.
- Tratamiento posterior a lo largo de varias semanas con la consecuente reposición del dedo pequeño.
Indicaciones
- Deformidad flexible en varo del 5.º dedo supraducto.
Contraindicaciones
- Mala alineación y rigidez.
- Deformidad distal de la falange proximal (por ejemplo, falange en delta).
- Desviación lateral del resto de dedos pequeños.
Información para el paciente
- Información sobre los riesgos (alteraciones de la cicatrización, infección, lesiones de nervios y de vasos sanguíneos, trombosis, embolia).
- Riesgos quirúrgicos especiales (hiper e hipocorrección, recidiva de deformación, limitación de la movilidad de los dedos activos).
- Información terapéutica (seis semanas de tratamiento posterior con uso de calzado postoperatorio con apoyo de talón, aplicación consecuente de vendajes correctivos y/o de separadores de dedos durante seis semanas).
Preparación de la intervención
- Exploración física estándar del pie.
- Radiografías del antepié afectado en dos planos (en caso necesario, con desplazamiento lateral del 5.º dedo mediante una tira de esparadrapo).
- Descartar alteraciones infecciosas/ micosis del pie.
Instrumental
- Instrumental básico (cirugía manual y del antepié).
- En caso necesario, taladro.
- En caso necesario, separador para tendones (flexible).
Anestesia y posición del paciente
- Anestesia regional/espinal o por intubación.
- Isquemia (según el tipo de anestesia en el muslo o en la pierna).
- Posición en decúbito supino con apoyo de la pelvis sobre colchoneta.
- Cubrición aislada del pie afectado hasta por encima del tobillo.
Técnicas quirúrgicas
(Fig. 1-5).
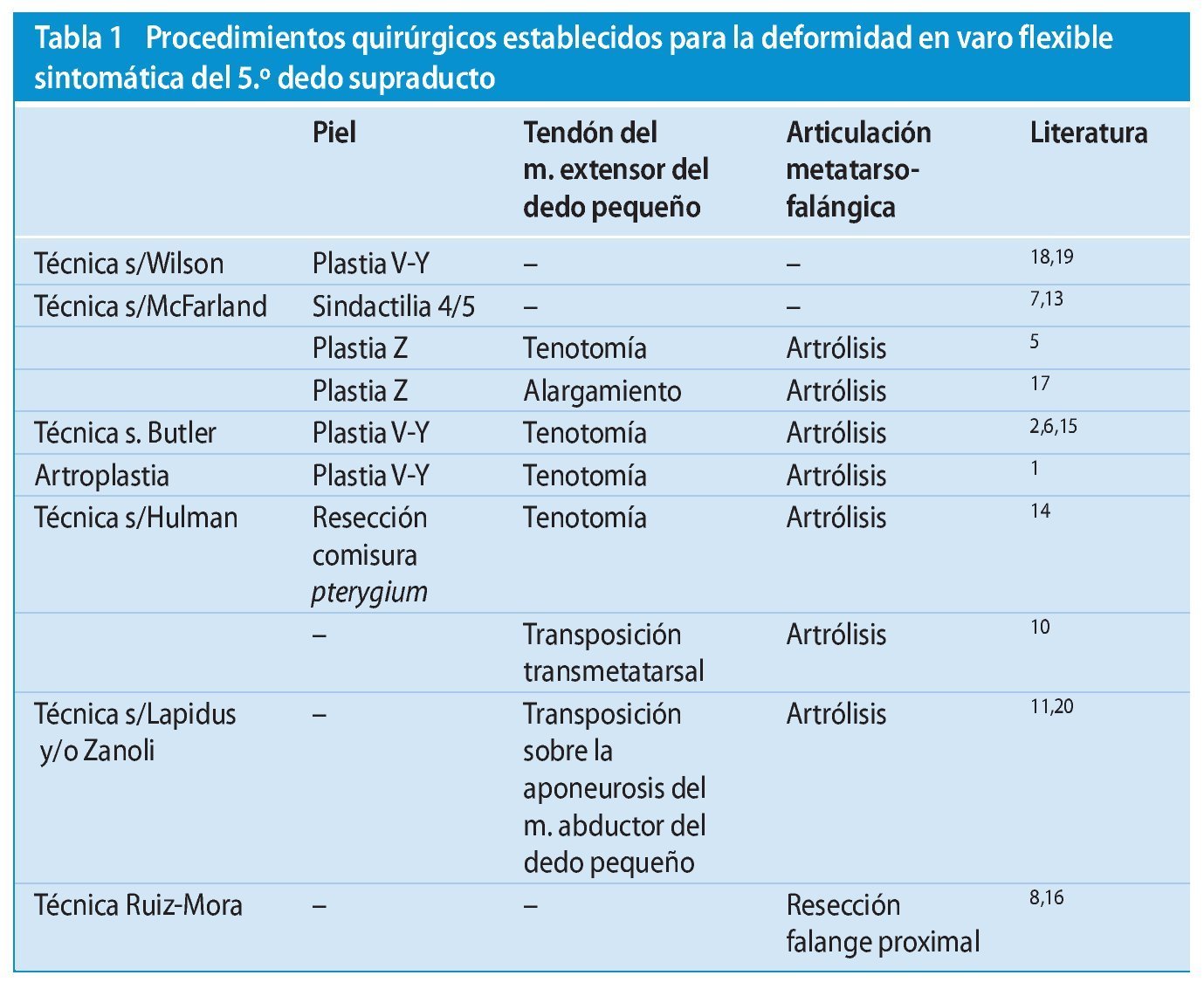
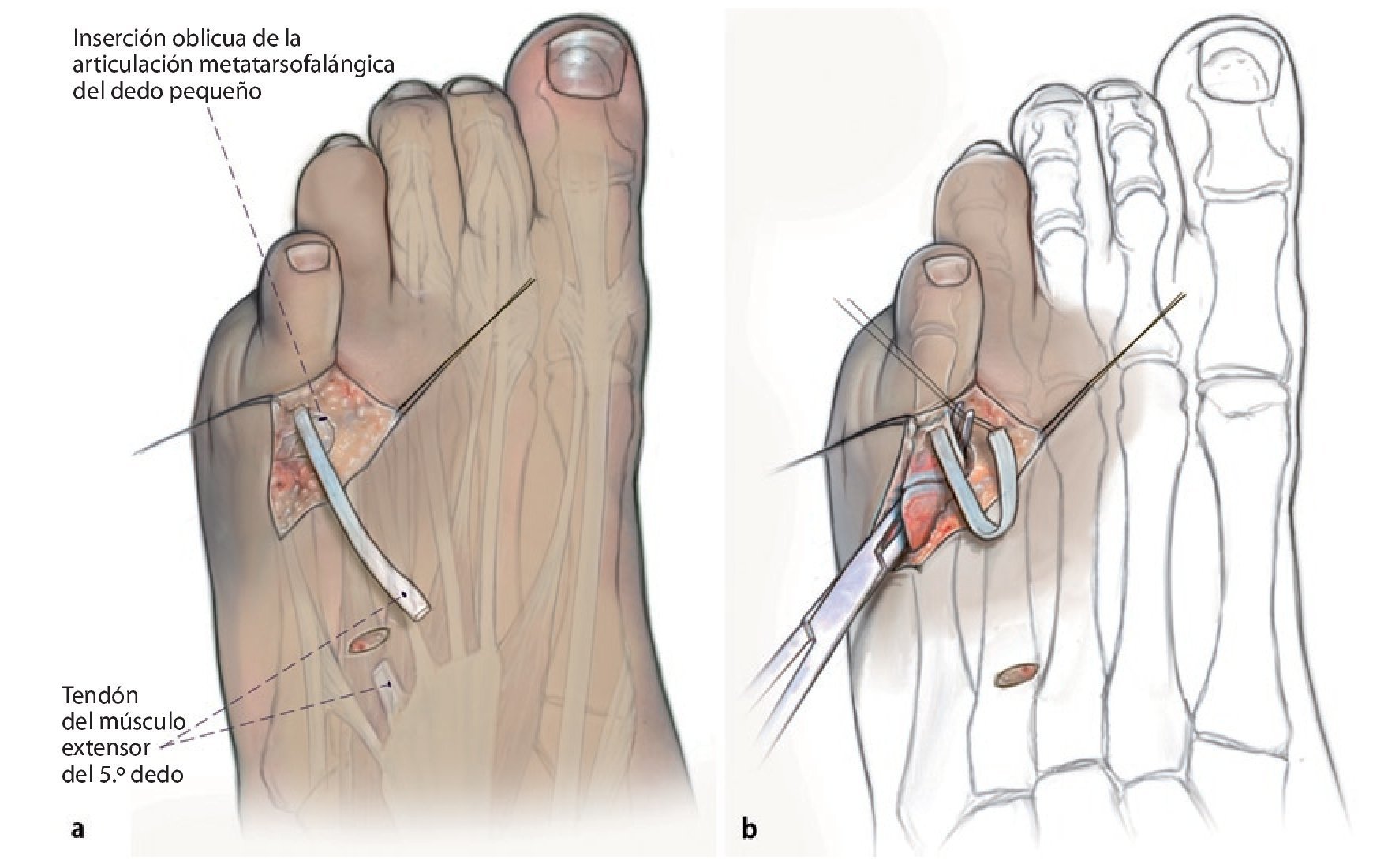
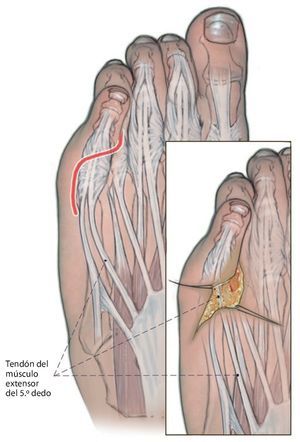
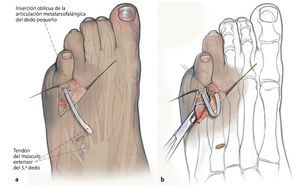
Fig. 1 Incisión cutánea dorsal en forma de «S» del espacio interdigital del 4.º dedo hasta el lado lateral del 5.º metatarsiano. En caso de ser necesaria una osteotomía adicional del metatarsiano, ampliación del abordaje hacia proximal.
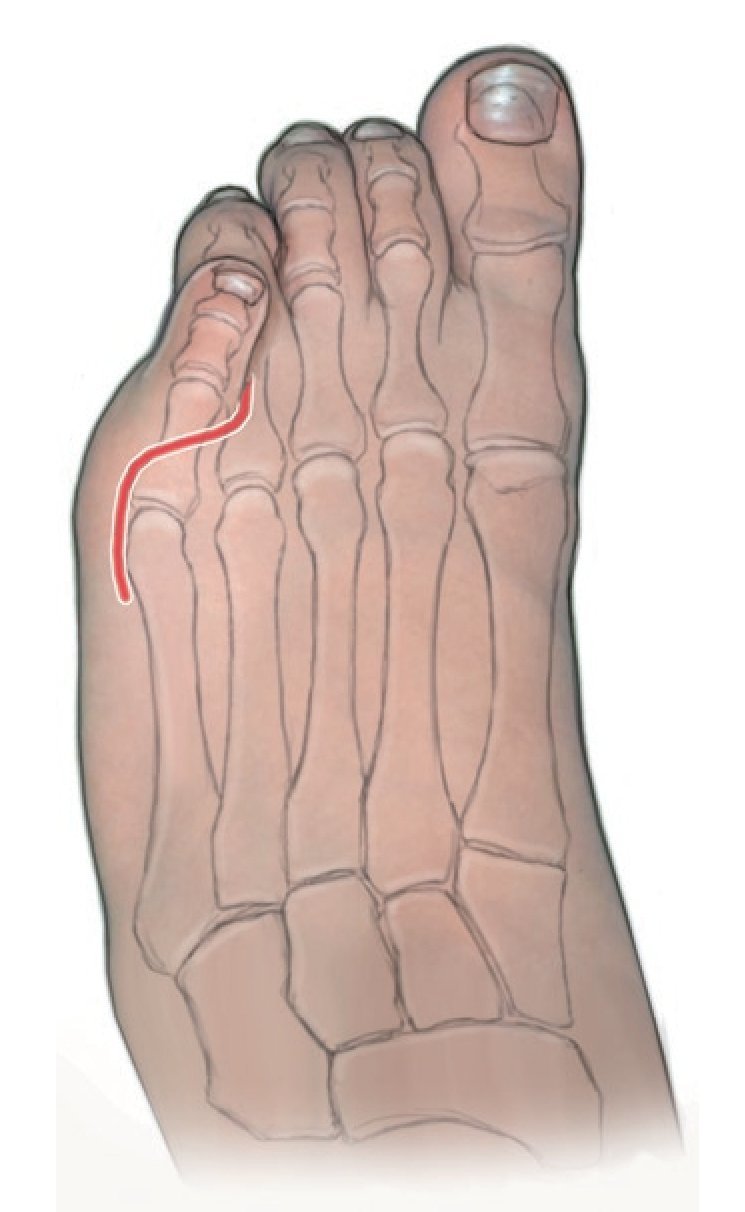
Fig. 2 Preparación subcutánea bajo preservación cuidadosa de los bordes cutáneos, así como de la rama terminal del nervio sural (lateral) y de la rama lateral del nervio peroneo superficial. Exposición del tendón del músculo extensor del 5.º dedo y separación del tendón de la aponeurosis. Deslizando una pinza Overholt por debajo del tendón y tensando el tendón se identifica su recorrido hacia el empeine.
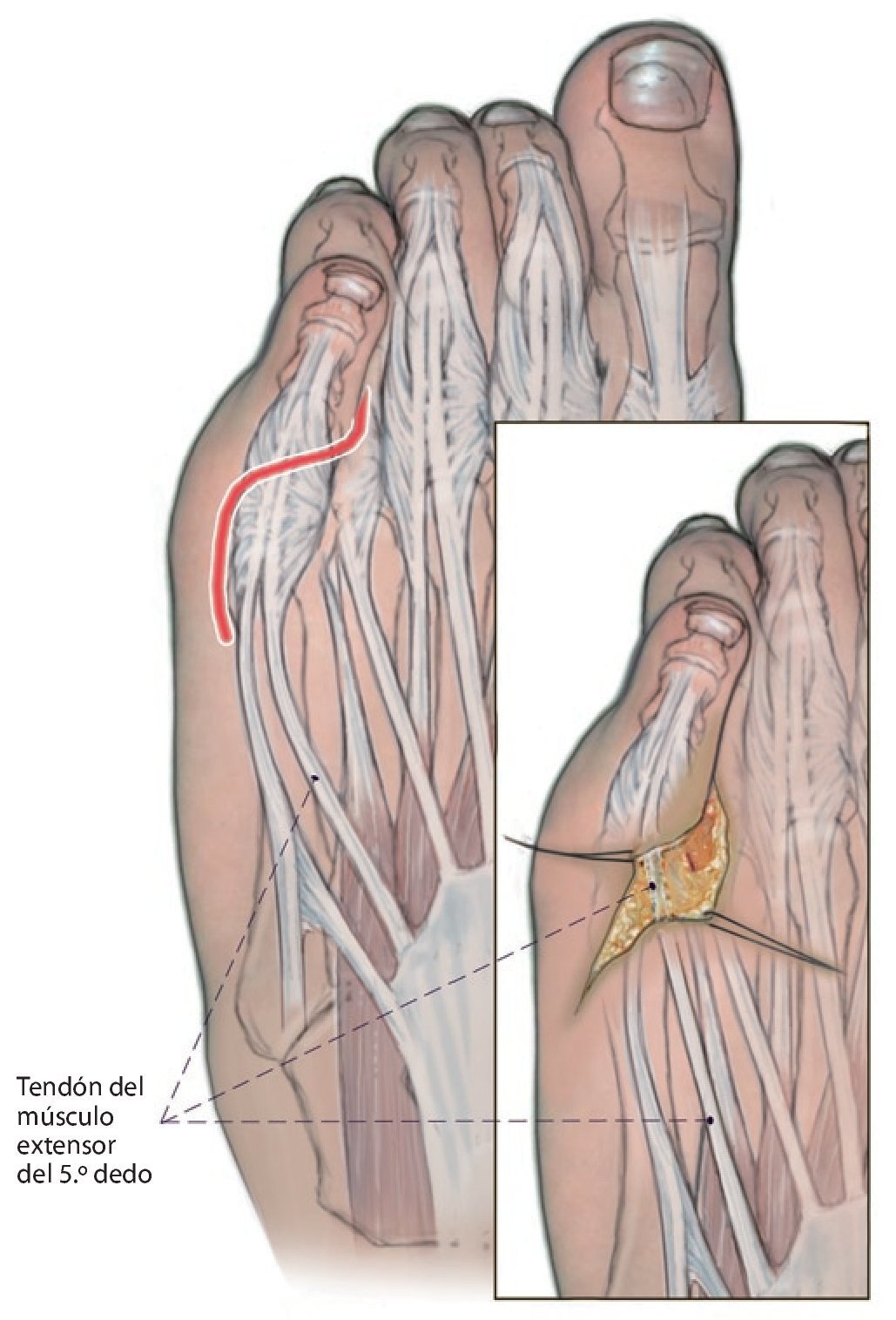
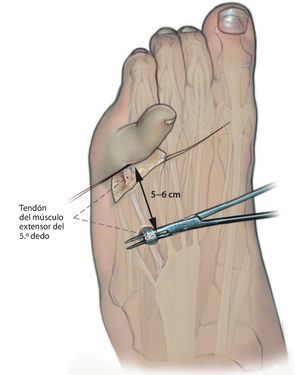
Fig. 3 Se practica una incisión punzante siguiendo las líneas de tensión de la piel en el empeine por encima del tendón del músculo extensor del 5.º dedo y a continuación se realiza una tenotomía transversal. Se luxa frontalmente el tendón hacia distal. Se requiere un tramo de tendón libre de 5-6 cm como mínimo. Consejo: el uso de tiras tendinosas que pueden ejercer fuerzas diferentes puede complicar la luxación anterior del tendón. En estos casos suele ser útil utilizar un extractor de tendones (stripper) flexible. Asimismo, el tendón sufrirá menor daño si para su extracción se pasa una compresa húmeda por debajo de la parte distal del mismo en vez de usar una pinza.
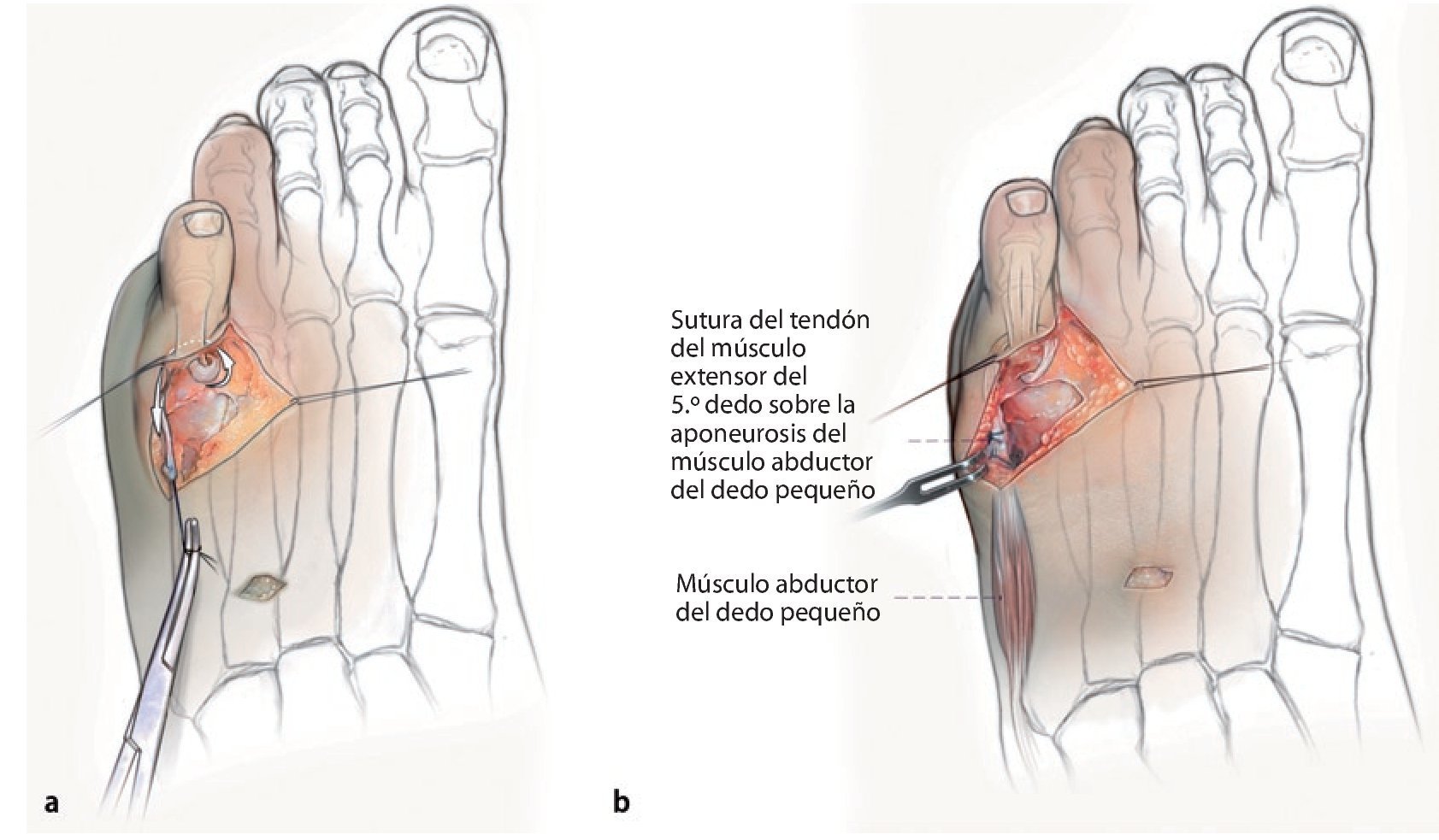
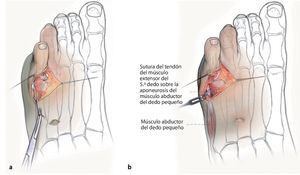
Fig. 4 Identificación de la articulación metatarsofalángica del dedo pequeño e incisión oblicua de la cápsula articular dorsal y medial. Con este procedimiento el dedo pequeño se debería poder desplazar sin oponer resistencia hacia una posición en valgo. Movilización del tendón extensor del 5.º dedo hasta la altura del tercio medio de la falange metatarsofalángica. Reforzar la parte libre del tendón con un hilo monofilamento. Mediante la preparación roma se insertará una pinza Overholt (opcionalmente también una pinza Dechamps) desde lateral (a la altura de la articulación metatarsofalángica del dedo pequeño) hacia medial (a la altura del tercio medio de la falange metatarsofalángica). Consejo: la pinza deberá pasar directamente junto al hueso para evitar lesionar el paquete vasculonervioso. De modo alternativo, el tendón también se puede insertar en la diáfisis de la falange a través de un canal óseo perforado desde distal medial hacia proximal lateral.
Fig. 5 Transposición del tendón hacia lateral. Después de realizar con cuidado la preparación del tejido subcutáneo se expone la aponeurosis del músculo abductor del 5.º dedo. Determinación de la tensión del tendón transpuesto y sutura (utilización de hilo monofilamento) sobre la aponeurosis. En caso de ausencia o debilidad del músculo abductor del 5.º dedo, la sutura del tendón transpuesto se realizará en la cápsula articular lateral de la articulación metatarsofalángica del dedo pequeño o se practicará una fijación transósea a la altura del 5.º hueso metatarsiano retrocapital. Consejo: a lo largo del recorrido del tendón transpuesto se produce una abducción, una desrotación y una flexión plantar en pronación del dedo pequeño. Mediante la modificación del punto de sutura y del punto de transferencia en la falange proximal dorsal se pueden modificar los diferentes componentes de corrección. Si la corrección de la deformación del dedo pequeño después de la transposición del tendón extensor del dedo pequeño es insuficiente, se verificará la liberación capsular medial y, en caso necesario, se completará la artrólisis hacia medioplantar hasta alcanzar la vaina del flexor. En caso necesario se practicará además una sutura más corta de la cápsula articular metatarsofalángica del dedo pequeño. Evaluación intraoperatoria de la posición del dedo pequeño mediante simulación del pie bajo carga (prueba del push-up). Readaptación del tejido subcutáneo y suturas cutáneas. Vendaje correctivo (apósitos alcolchados dosificados en el espacio interdigital del 4.º dedo). Consejo: evitar una tensión excesiva de las suturas cutáneas. Ampliar los criterios de indicación para la realización de una plastia cutánea (por ejemplo, plastia Z, plastia V-Y).
Particularidades
Deformidad de juanete de sastre asociada
Realización de la osteotomía en el 5.º metatarsiano en función de los resultados del diagnóstico radiológico (ángulo intermetatarsiano, forma del 5.º metatarsiano) mediante una osteotomía distal, diafisiaria o proximal, que se practicará de manera análoga a la técnica quirúrgica de la 1.ª falange metatarsofalángica. La transferencia del tendón al 5.º dedo no se realizará hasta haberse realizado con éxito la corrección ósea.
Tratamiento postoperatorio
- Posición en alto y descanso del pie.
- Terapia antiflogística/analgésica sistemática con un antiflogístico no esteroide durante cinco días.
- Profilaxis antitrombótica medicamentosa hasta que el paciente pueda cargar completamente el pie con seguridad.
- Ejercicios tempranos de movilidad activa del tobillo superior.
- Movilización bajo carga completa adaptada al dolor con zapato postoperatorio (en caso necesario, apoyo con muletas).
- Cambio de vendaje el 2.º o 3.er día postoperatorio y aplicación de un nuevo vendaje correctivo (en caso necesario, con Tape).
- Extracción del material de sutura a los 14 días y adaptación de un vendaje funcional confeccionado o de un separador de dedos durante 6 semanas.
- Uso de sandalias (zona anterior abierta) y/o zapatos con suela anti-deslizante hasta finalizar la 6.a semana postoperatoria.
- Reposición consecuente del 5.º dedo durante 6 semanas (vendaje funcional o separador de dedos).
- Realización de ejercicios activos de los dedos después de finalizar la 6.a semana postoperatoria.
Errores, riesgos y complicaciones
Fase intraoperatoria
- Rotura del tendón del músculo extensor del 5.º dedo durante su extracción: luxación anterior de la parte proximal del tendón a través de la incisión auxiliar y extracción como injerto libre o extracción del tendón del músculo extensor corto del dedo IV después de ampliar la incisión punzante en el empeine para prolongar el tramo del tendón.
- Reperfusión insuficiente del dedo después de abrir la isquemia (> 15 min): exploración del recorrido del tendón (¿compresión del paquete vasculonervioso?) y, en caso necesario, transferencia del tendón (por ejemplo, transósea por encima de la falange proximal del dedo pequeño).
Fase postoperatoria
- Hematoma/alteraciones de la cicatrización: desbridamiento temprano para descargar las partes blandas y/o para la curación de una infección. Introducción de una antibiosis adaptada en función del espectro de los agentes biológicos patógenos.
- Alteraciones de la sensibilidad en la región lateral de las falanges y de los metatarsianos: ante sensaciones dolorosas por contacto o dentro del calzado, se realizará un entrenamiento de desensibilización y una anestesia local terapéutica. La revisión quirúrgica solo es necesaria en casos excepcionales (no antes de los seis meses postoperatorios).
- Hipercorrección (deformidad en valgo del dedo pequeño): terapia manual. Vendajes Tape en los dedos 4/5. Uso de calzado estrecho.
- Corrección insuficiente: 1 A las 6-8 semanas postoperatorias: terapia de reposición consecuente (vendaje funcional, Tape, separador de dedos). 1 No antes de las 12 semanas postoperatorias: cirugía de revisión según el grado de sufrimiento del paciente.
- Alternativas de tratamiento para las cirugías de revisión:
- Nueva liberación de la cápsula medial y reinserción del tendón transferido bajo una tensión transósea mayor en el metatarsiano 5 en combinación con la imbricación de la cápsula articular lateral.
- Extracción de un injerto tendinoso (tendón extensor corto D IV). Transposición transósea a través de un canal de perforación practicado en posición transversal en la diáfisis de la falange proximal a la aponeurosis del músculo abductor del 5.º dedo o al 5.º metatarsiano distal.
Resultados
Durante un periodo de 5 años (2005-2009) un total de 48 pacientes (56 pies; edad media: 37 años; rango: 12-73 años) fueron tratados por una deformidad en varo del 5º dedo supraducto con una transposición del tendón del músculo extensor del dedo largo. Un total de 17 pacientes ya habían sido intervenidos previamente por una deformidad de los dedos (plastia Y-V).
En 11 pies la intervención se realizó como procedimiento aislado y en los pies restantes se realizaron cirugías asociadas (osteotomía del metatarsiano 1: n = 35; osteotomía de los metatarsianos 2-4: n = 6, osteotomía del metatarsiano 5: n = 14, intervenciones en los dedos pequeños 2-4: n = 17). Todos los pacientes fueron sometidos a un tratamiento posterior con un calzado postoperatorio con apoyo de talón (4 semanas para las transposiciones aisladas, hasta 6 semanas según el tipo de intervención asociada), así como a un tratamiento de reposición consecuente del 5.º dedo («Tape» o vendaje confeccionado) durante 6 semanas como mínimo.
En una evaluación retrospectiva del transcurso del tratamiento no se registraron complicaciones intraoperatorias. El último seguimiento (40 pacientes/ 48 pies) se realizó a los 11,4 meses de media después de la intervención quirúrgica (9-26 meses). En total 8 pacientes fueron tratados posteriormente cerca de su lugar de residencia y rechazaron el seguimiento posterior.
En la fase postoperatoria 5 pacientes reportaron alteraciones de la sensibilidad en la cara externa del 5.º dedo (zona de abastecimiento del nervio digital dorsal), aunque no se requirió tratamiento posterior. En el transcurso postoperatorio 3 pacientes sufrieron una alteración de la cicatrización superficial a la altura del espacio interdigital del 4.º dedo, que se pudo controlar aplicando medidas sintomáticas. En 16 pies (33%) se formaron cicatrices más anchas y en parte hipertróficas en el lado extensor sobre la falange del dedo pequeño. La posición del dedo pequeño en 37 pies (77,1%) era fisiológica (contacto suficiente con el suelo, equilibrio completo de la deformación en varo; .figs. 6a, 6b y 7). En 4 pies (8,3%) se registró una hipercorrección (distancia de los dedos 4/5 en el pliegue interdigital > 3 mm). En 7 pies (14,6%) la deformación del dedo pequeño había mejorado en comparación con el diagnóstico de partida, aunque seguía sin existir suficiente contacto con el suelo del 5.º dedo y persistía una posición ligeramente en valgo con conflicto con el 4.º dedo. El análisis de estos resultados insatisfactorios mostró que en 4 pies había presencia de un ensanchamiento patológico del 4º espacio intermetatarsiano que se había pasado por alto.
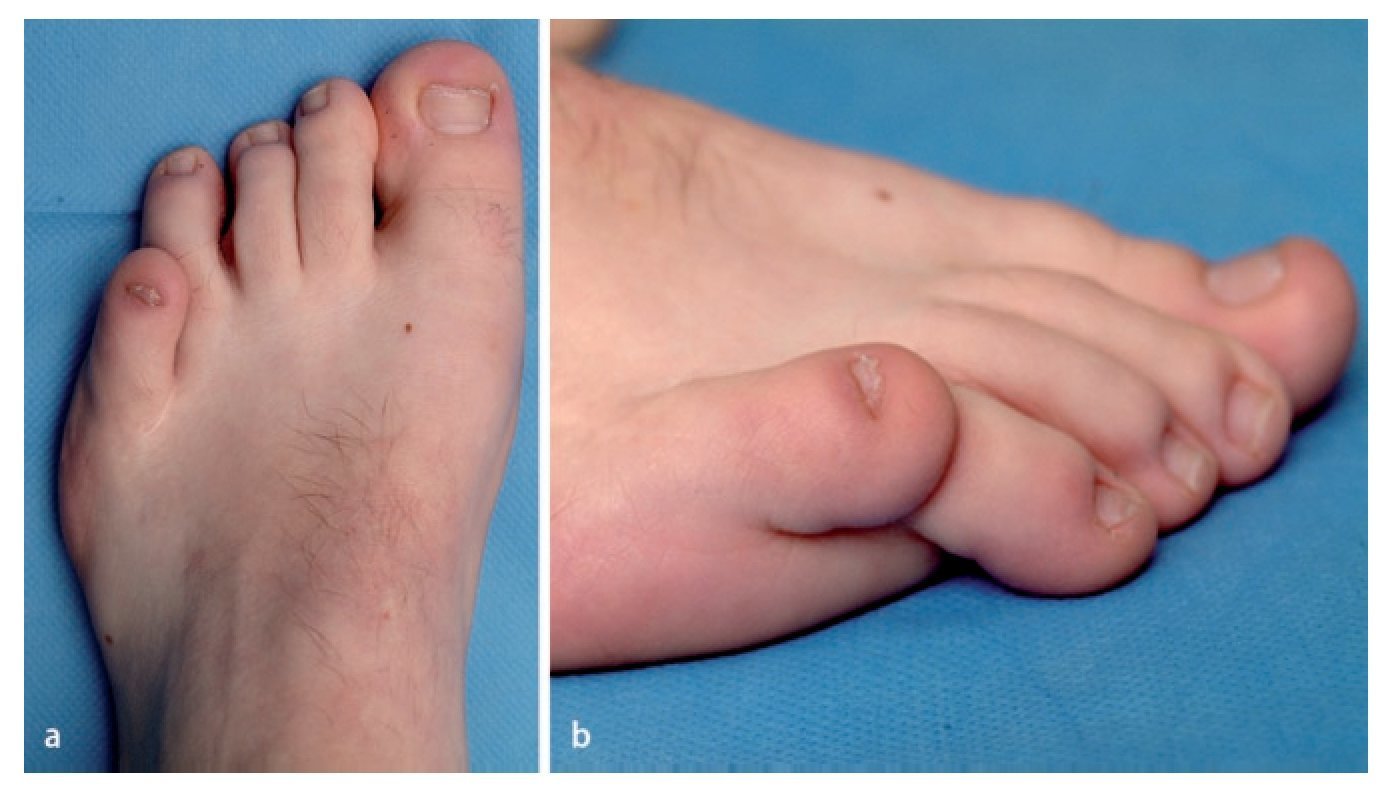
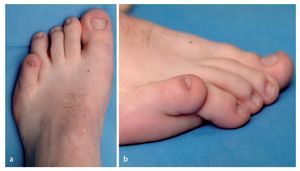
Fig. 6a, b) Diagnóstico clínico preoperatorio de una deformidad en varo de 5.º dedo de un hombre de 28 años.
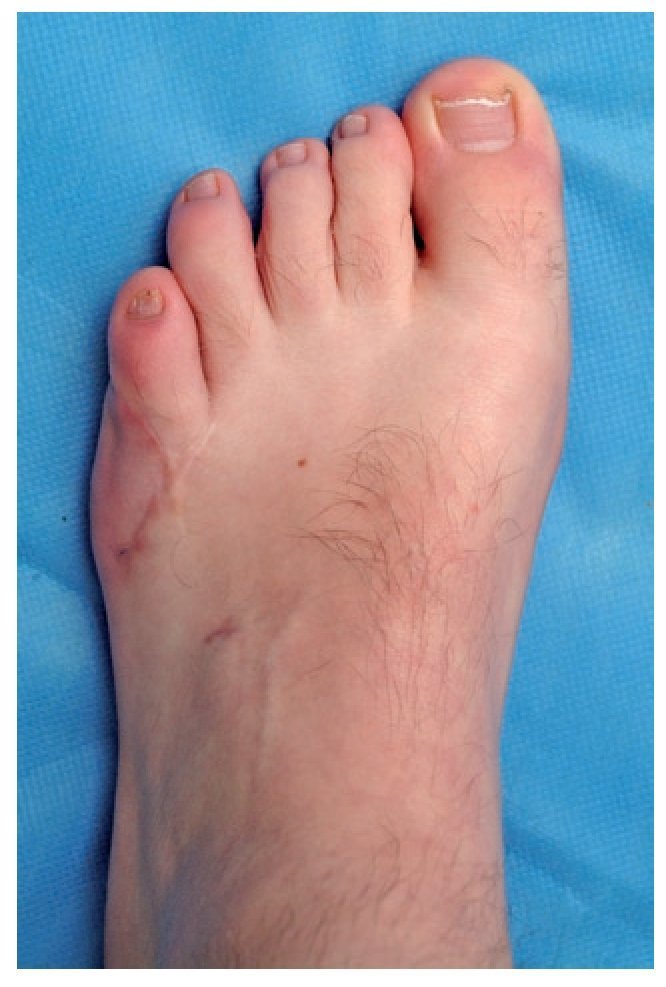
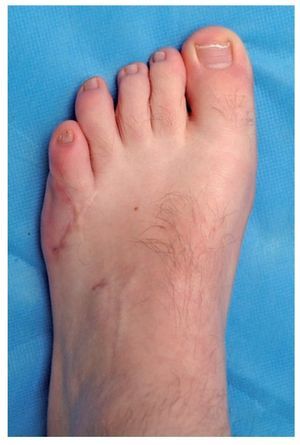
Fig. 7 Diagnóstico clínico postoperatorio (14 meses después de la intervención quirúrgica) con corrección completa de la deformidad.
El índice de función del pie3 (FFI) fue valorado únicamente en los pacientes con transposición tendinosa única (n = 11) para evitar la influencia de cirugías adicionales sobre la escala de valoración. La puntuación media registrada durante la fase preoperatoria fue de una media de 56 puntos (38-79 puntos) y mejoró hasta los 12 puntos (4-29 puntos) en el momento del seguimiento posterior.
Los resultados presentados coinciden en gran parte con las referencias en la literatura. DePalma y Zanoli4 pudieron realizar el seguimiento posterior de 18 pies después de una media de 8 años. Los autores describen también la formación de cicatrices hipertróficas en más del 50% de sus pacientes. La presencia de hipercorrecciones en el 44% de sus pacientes fue mayor que las registradas por nuestro colectivo. No se reportaron recidivas de la deformación.
Los análisis clínicos indican que con el método quirúrgico presentado se puede obtener una buena corrección de la deformación del dedo pequeño. Debido a la frecuente formación de cicatrices hipertróficas, se deberían ampliar los criterios de indicación para una plastia cutánea (plastia Z). Además, en el concepto de tratamiento primario se deberán tener en cuenta también las deformaciones concomitantes (aumento del 4.º ángulo intermetatarsiano).
Conflicto de intereses. La autora del presente trabajo declara que no existe ningún conflicto de intereses para ella ni para los co-autores.
Correspondencia
PD Dr. R.A. Fuhrmann
Klinik für Fub- und Sprunggelenkschirurgie, Rhön-Klinikum
Salzburger Leite 1, 97616 Bad Neustadt (Alemania)
info@fusschirurgie-bad-neustadt.de