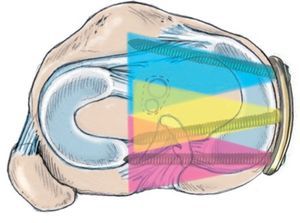
Objetivo. Reconstrucción del ligamento cruzado anterior (LCA) mediante injerto tendinoso autólogo y osteotomía tibial alta valguizante (OTA) en una sola intervención.
Indicaciones. Insuficiencia de LCA sintomática y gonartrosis valguizante simultánea.
Contraindicaciones. Riesgo de una mayor incidencia de complicaciones por tratarse de un procedimiento de un solo tiempo; por ejemplo, en caso de limitación de la movilidad por contracturas de partes blandas, ante insuficiencia de una cirugía de LCA anterior debido al mal posicionamiento de los canales de perforación, de un estrechamiento ya realizado de los túneles con
el riesgo de una confluencia de los canales de perforación y de una infección anterior. Gonartrosis valguizante con deformación del cóndilo medial en el compartimento tibial posteromedial («kneeabuser»). Se deberá descartar la presencia de insuficiencia del LCA y de inestabilidad lateral o posterolateral, así como de artrosis lateral.
Técnica quirúrgica. Osteotomía: sección cutánea longitudinal en la región medial de la tuberosidad tibial de aproximadamente 2 cm caudal al plano articular hacia distal. Extracción del tendón semitendinoso y, en caso necesario, del tendón grácil y preparación del injerto. Colocar un raspador por debajo y movilizar con cuidado el tendón semitendinoso y grácil. Movilización completa de las partes largas del ligamento medial superficial distales a la osteotomía. Inserción de 2 agujas Kirschner paralelas a lo largo del plano axial de la osteotomía hasta la cortical lateral. Las agujas empiezan a una altura aproximada de 4-5 cm caudal del platillo tibial medial y transcurren ascendentes hacia la bisagra lateral hasta un punto situado aproximadamente a 2 cm caudal del platillo tibial lateral. En primer lugar, realización de osteotomía frontal, a continuación axial con una sierra oscilante. Apertura de la brecha de la osteotomía hasta alcanzar el objetivo de corrección deseado con un espaciador para osteotomía. Control del nuevo eje mecánico. Fijación de la osteotomía con una placa de ángulo fijo (PPP Arthrex, TomoFix Synthes). En caso de osteotomía frontal distal, fijación adicional del fragmento tibial con dos tornillos de tracción bicorticales. Artroscopia: posicionamiento de una aguja Kirschner
de 2,4 mm en el centro de la inserción del LCA femoral remanente y perforación según el diámetro de Graft. Introducción de una aguja Kirschner de 2,4 mm en el centro de la inserción del LCA tibial remanente y perforación. Ensanchamiento gradual hasta obtener el espesor del injerto. En caso de contacto de la broca con un tornillo proximal de la placa OTA, extracción del tornillo correspondiente y sustitución por uno más corto (control mediante artroscopia). Inserción del injerto y fijación con un sistema de fijación de placa e hilo femoral y un tornillo de interferencia bioabsorbible, así como un tornillo de anclaje cortical para los hilos de refuerzo tibiales.
Tratamiento postoperatorio.Para el tratamiento posterior con respecto a la carga, se procederá de manera análoga a las osteotomías aisladas; respecto a los arcos de movilidad permitidos, de manera análoga a una reconstrucción de LCA aislada.
Redacción
A.B. Imhoff, Múnich
Ilustraciones
R. Himmelhan, Heidelberg
Introducción
Los posibles tratamientos para la estabilidad anterior crónica, dolor articular intenso en la región medial o piernas arqueadas varían desde una osteotomía tibial alta (OTA) aislada hasta la reconstrucción de ligamentos cruzados y procedimientos quirúrgicos para reparar las lesiones del cartílago en combinación con una osteotomía de corrección. Hasta la fecha, en la literatura no existe consenso sobre cuál es la estrategia de tratamiento óptima en estos casos y sobre si estas cirugías complejas tienen un efecto más bien preventivo o, por el contrario, perjudicial con respecto al desarrollo de una artrosis. Algunos autores recomiendan practicar una osteotomía de corrección como tratamiento único en base a los resultados de estudios clínicos sobre osteotomías de cuña cerrada («closedwedge») y contemplan la posibilidad de practicar una reconstrucción del ligamento —suponiendo que se realice— en una segunda intervención aislada2,4. Otros autores, sin embargo, opinan que para los pacientes jóvenes sobre todo, pero también para los mayores con artritis moderada, es preferible una intervención única combinada de osteotomía tibial alta y reconstrucción del LCA3,5 y tampoco se ha observado ninguna complicación en aquellos pacientes a los que además se les ha practicado un trasplante osteocondral1.
Principio y objetivo de la intervención
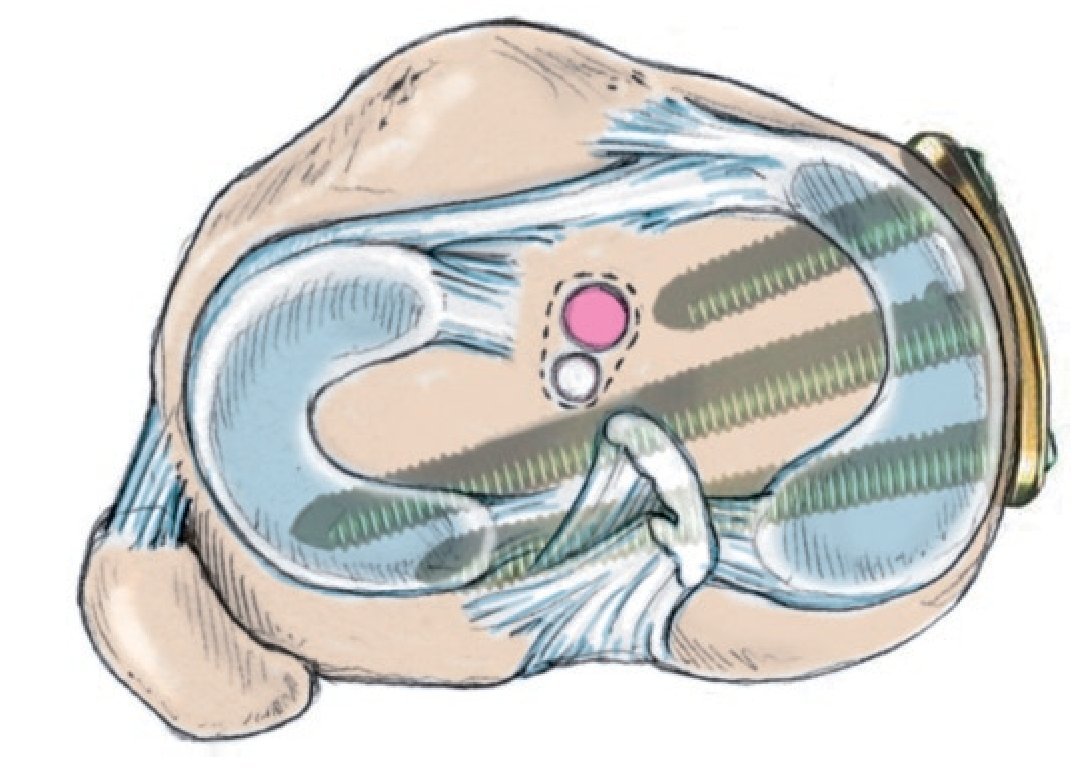
Confirmación de la insuficiencia del LCA y del estado del cartílago en el compartimento medial y lateral en el diagnóstico por artroscopia. Extracción del tendón semitendinoso ipsilateral, contralateral en cirugías de revisión o de un trasplante osteocondral del tendón cuadricipital. OTA valguizante con corrección del eje mecánico según el estado del cartílago de los compartimentos medial y lateral. Posicionamiento del canal de perforación en el centro de la inserción femoral y tibial. Durante la perforación del orificio tibial puede darse una interferencia del túnel con uno de los tornillos de osteotomía. Inserción del injerto, tensión a 30º de flexión y fijación con un sistema formado por una placa e hilo femoral y tornillo de interferencia bioabsorbible, así como tornillo de anclaje cortical para los hilos de refuerzo en la región tibial. El objetivo de la intervención es el tratamiento en un solo tiempo de una insuficiencia de LCA sintomática y una artrosis en varo.
Ventajas
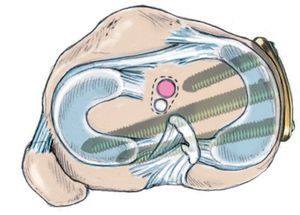
- Tratamiento en un solo tiempo de una patología sintomática combinada de insuficiencia de LCA y gonartrosis en varo.
Desventajas
- Riesgo de un mal posicionamiento del canal del LCA tibial por interferencia del canal con un tornillo de OTA.
- Aumento de la incidencia de infección en cirugías combinadas.
Indicaciones
- Insuficiencia combinada del LCA con una gonartrosis en varo sintomática (a partir de un ángulo de 2º en varo en la proyección de pierna completa).
Contraindicaciones
- Riesgo de un aumento de la tasa de complicaciones para un procedimiento de un solo tiempo, por ejemplo, en caso de:
• Limitación de la movilidad debido a contracturas de las partes blandas
• Limitación de la movilidad ante insuficiencia de una cirugía de LCA practicada con anterioridad debido a un mal posicionamiento de los canales de perforación
• ensanchamiento previsto de los túneles con el riesgo de que los túneles confluyan parcialmente
• Infección padecida con anterioridad
- Gonartrosis en varo con deformaciones del cóndilo medial en el compartimento tibial posteromedial (síndrome de «knee abuser»).
- Falta de cooperación por parte del paciente.
- Siempre deberá descartarse insuficiencia del LCP, inestabilidad lateral o posterolateral, artrosis lateral.
Información para el paciente
- Se informará al paciente sobre los riesgos especiales similares a los de la cirugía de reconstrucción del LCA primaria y una OTA.
- Riesgo elevado de infección.
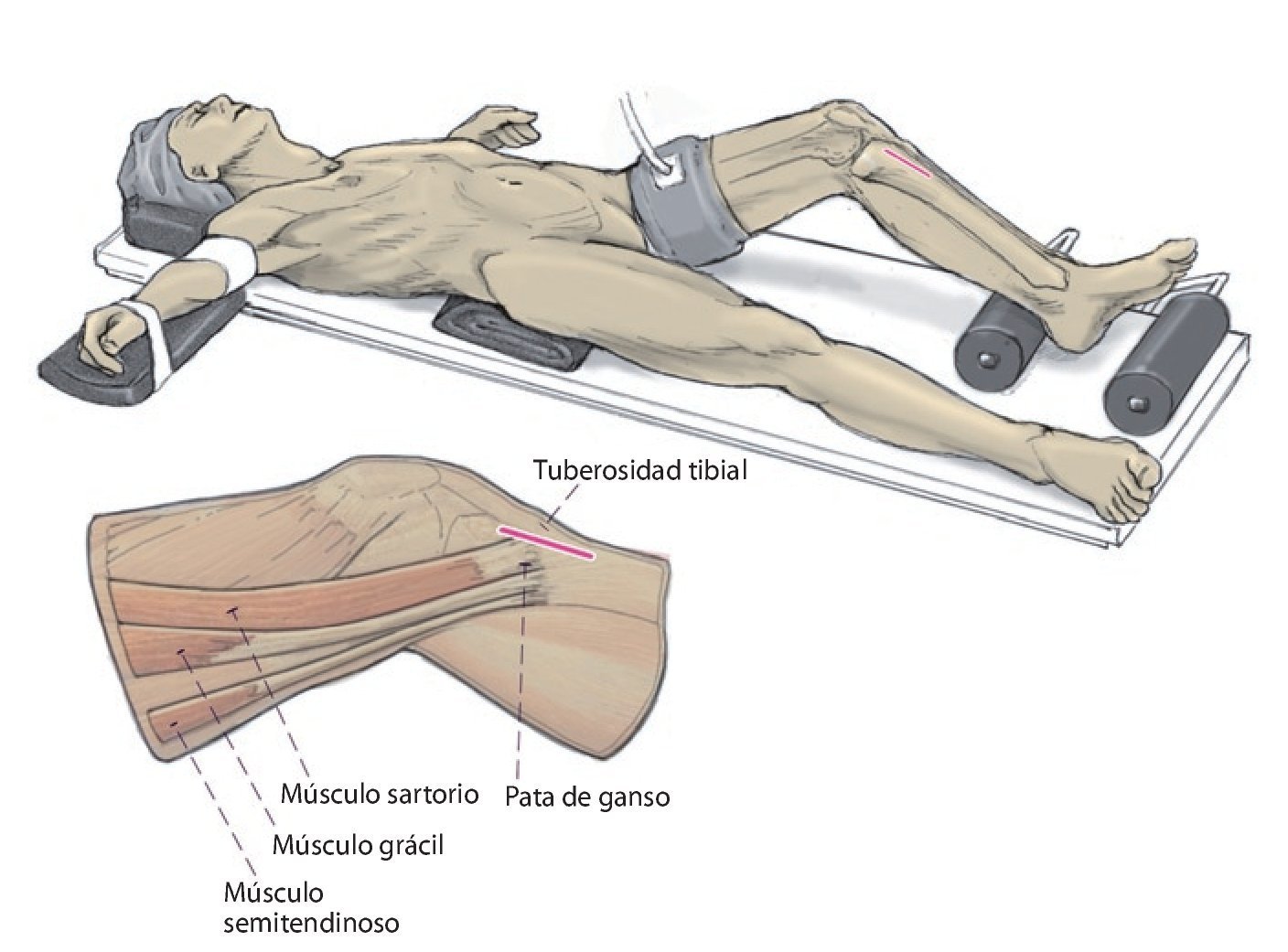
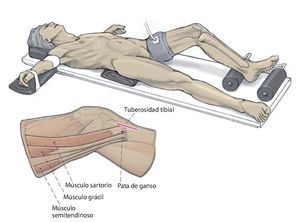
- Posición del paciente en decúbito supino, soporte lateral para muslo, rodillo para pie. De este modo, la pierna tiene una posición estable con un ángulo de flexión de la rodilla de 90º. Para la OTA se puede colocar la rodilla en posición combada apoyando la pierna sobre el rodillo del pie. Isquemia con 250 mmHg.
- También se deberá disponer de instrumentos de control intraoperatorios, como una placa de rejilla o instrumentos de navegación.
Preparación de la intervención
- Anamnesis detallada: presencia de una insuficiencia de LCA simultánea y de dolor en la parte interna de la rodilla en función de la carga o aparición de dolor «solo» directamente en relación a episodios de inestabilidad.
- Examen clínico y documentación de los componentes anteroposteriores y/o rotatorios de la insuficiencia del LCA (prueba de Lachmann, cajón anterior, prueba del pivot-shift). Descartar la presencia de patologías concomitantes. Las pruebas se deberán repetir con el paciente bajo anestesia y se documentarán. Asimismo, documentación del dolor bajo presión en el espacio articular medial y en la cabeza tibial medial.
- Proyección de pierna completa. Análisis de la magnitud y del lugar del mal posicionamiento. Planificación de la osteotomía, asistida por navegación o gráfica.
- Resonancia magnética sin contraste. La imagen de la RM no diferencia con suficiente seguridad las estructuras ligamentosas que están completamente rotas de las que están parcialmente rotas. Las secuencias T1 y T2 en proyección sagital, así como las secciones realizadas a lo largo del LCA, son las más adecuadas4.
- En caso de una re-insuficiencia del LCA con gonartrosis valguizante, tomografía computarizada para el análisis de los canales de perforación existentes.
Instrumental
- Instrumental estándar para cirugías artroscópicas.
- Instrumento «shaver» con punta de 4 mm.
- Guía femoral para LCA.
- Guía tibial para LCA con ángulo regulable.
- Aguja de perforación de 2,4 mm con ojal, hilo de sutura (por ejemplo, FiberWire N.º 2, Arthrex, Karlsfeld), hilo de nitinol.
- Sistema de fijación con placa e hilo para la fijación femoral del LCA (por ejemplo, ACL-Tightrope, Arthrex, Karlsfeld).
- Tornillo de interferencia biológico (tibial 1 mm más pequeño que el canal perforado); tornillo de anclaje cortical, por ejemplo, tornillo de esponjosa para fragmentos pequeños (Synthes, Umkirch).
- Set de osteotomía con agujas Kirschner, sierra oscilante, osteótomos, retractores.
- Placa de ángulo fijo (por ejemplo, PPP, Arthrex, fig. 1, o TomoFix, Synthes, fig. 2).
Fig. 1 Placa PPP para OTA (foto publicada por cortesía de Arthrex, Karlsfeld).
Fig. 2 Placa TomoFix (foto publicada por cortesía de Arhtrex, Karlsfeld).
Anestesia y posición del paciente
- Intervención bajo anestesia general o espinal.
Técnicas quirúrgicas
(Fig. 3-37).
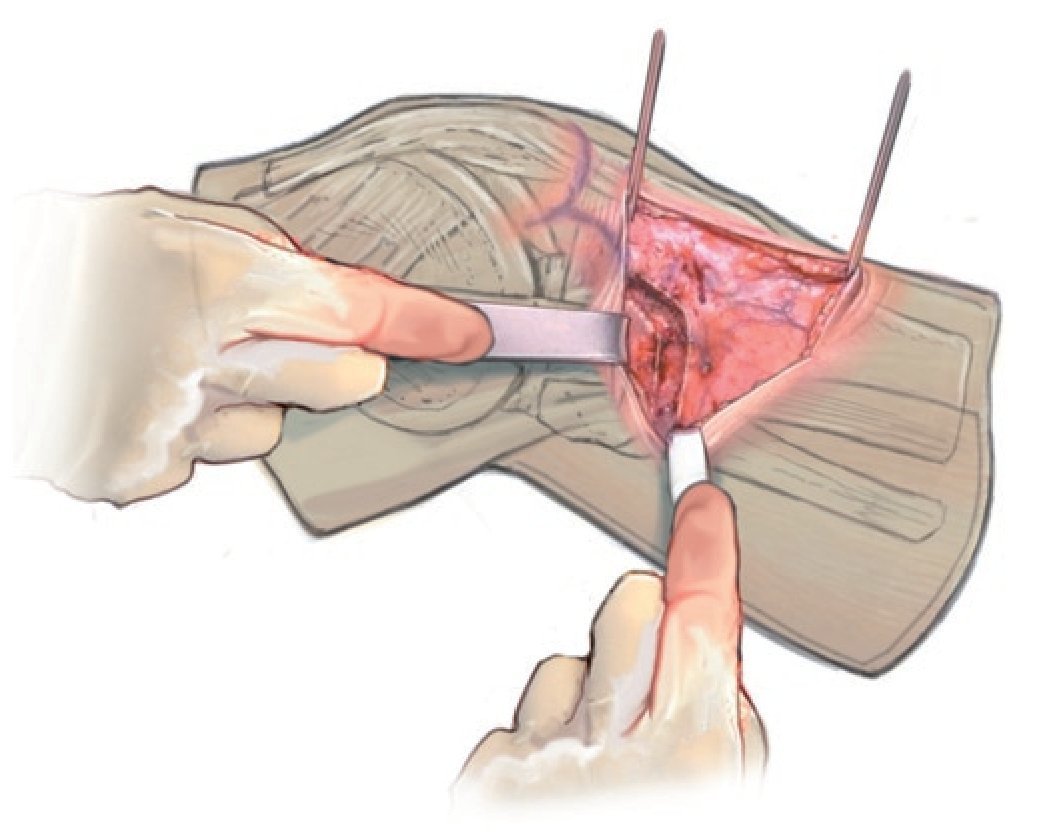
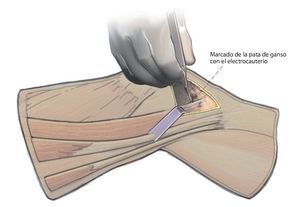
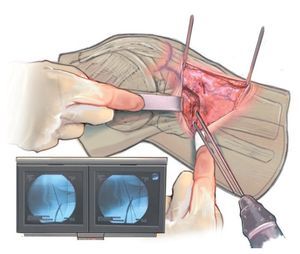
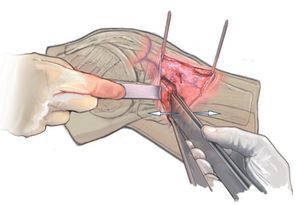
Fig. 3 Incisión cutánea longitudinal de aproximadamente 8 cm desde la tuberosidad tibia hacia distal, aproximadamente 1,5 cm medial de la tuberosidad.
Fig. 4 Incisión cutánea longitudinal de aproximadamente 8 cm desde la tuberosidad tibia hacia distal, aproximadamente 1,5 cm medial de la tuberosidad.
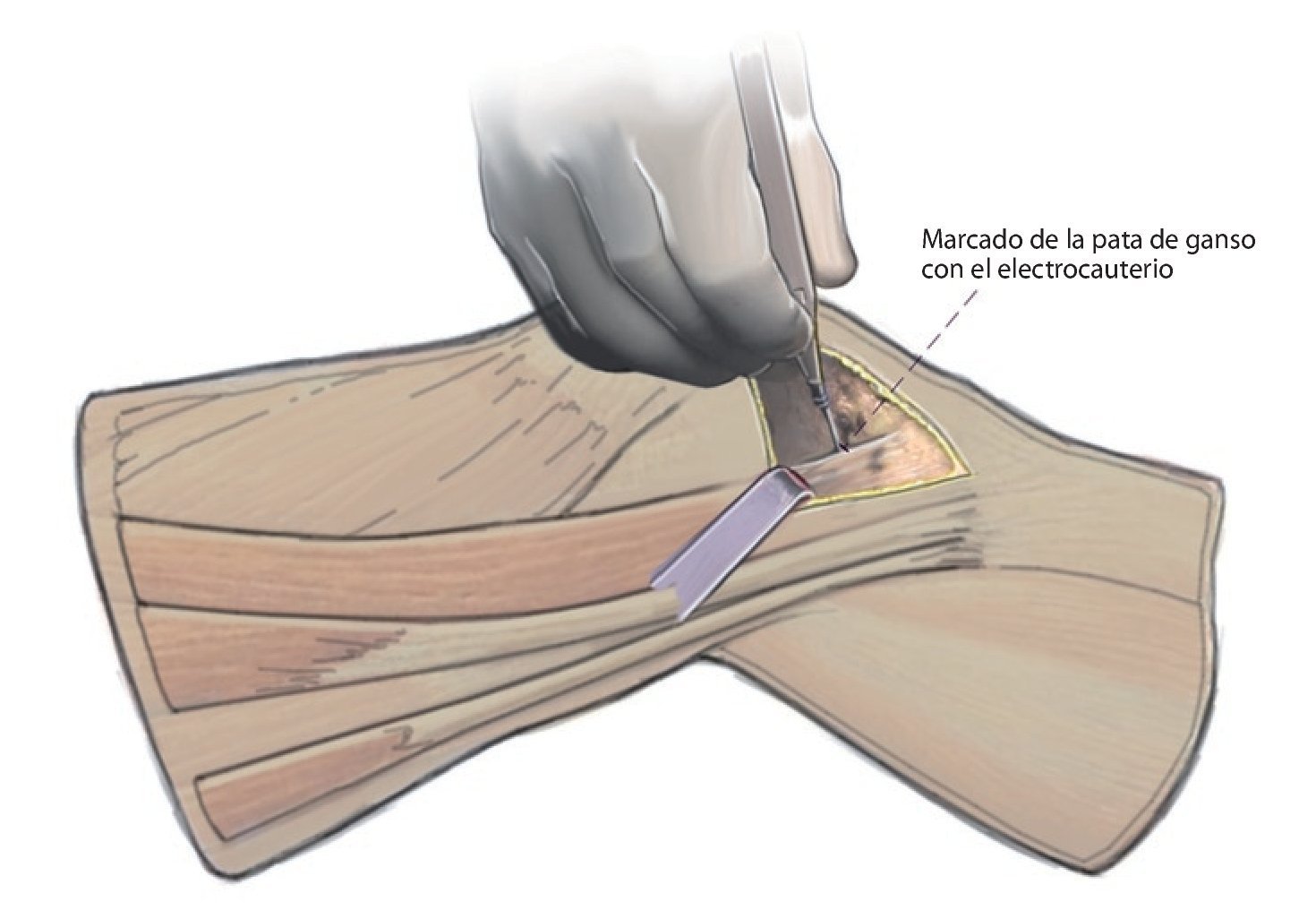
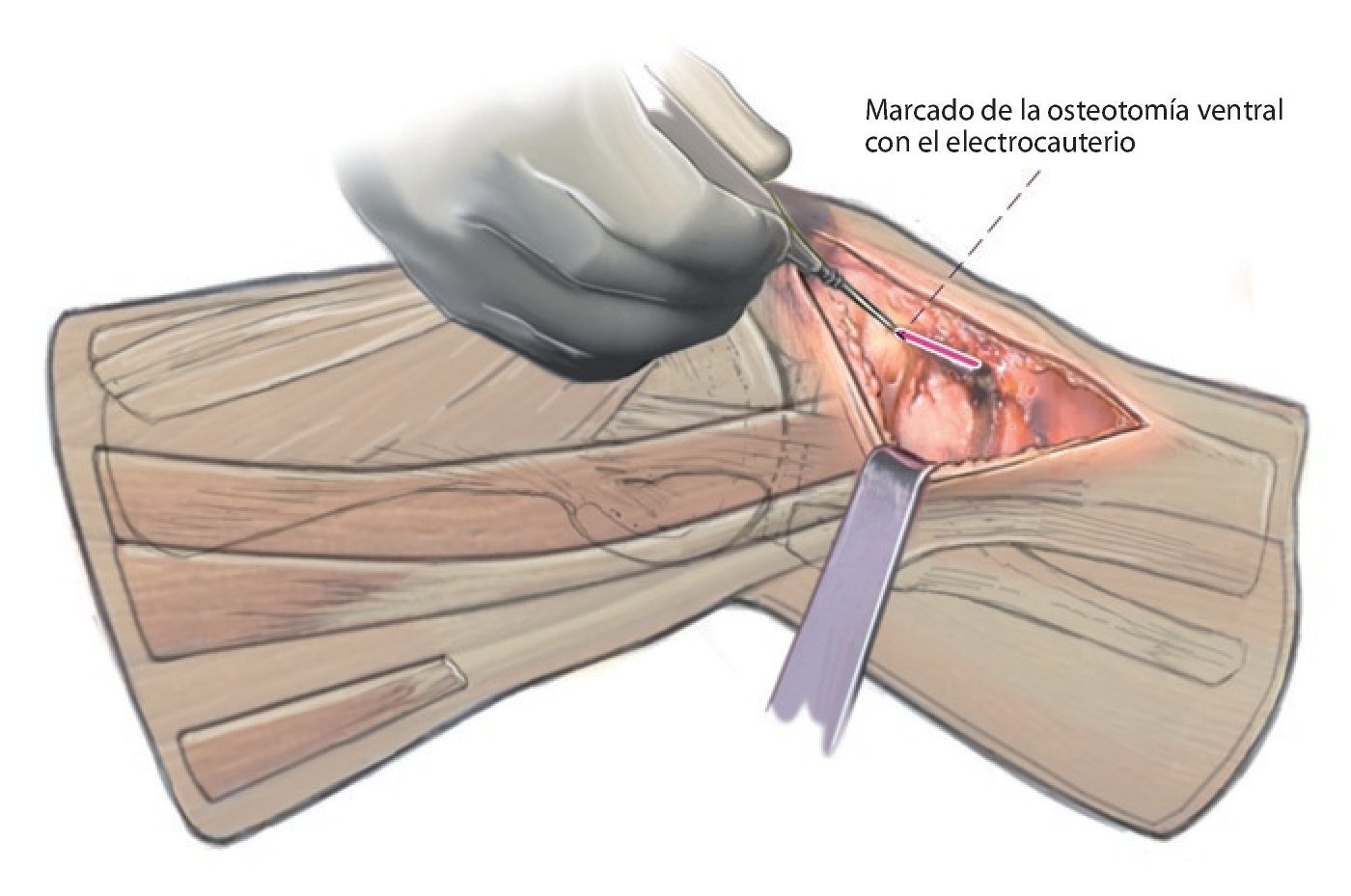
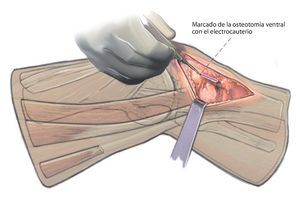
Fig. 5 Marcado de la osteotomía ventral hacia proximal, también con el electrocauterio.
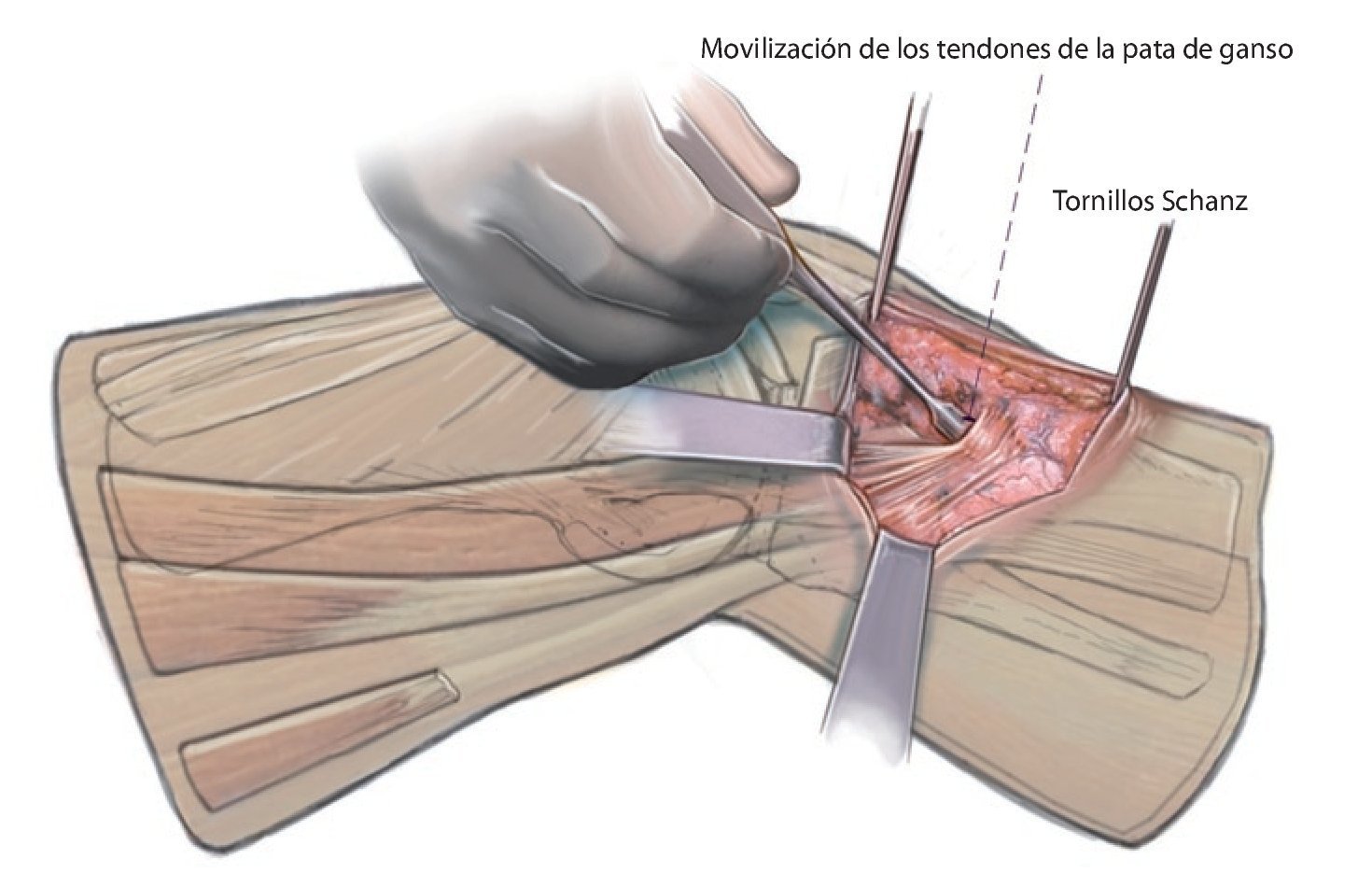
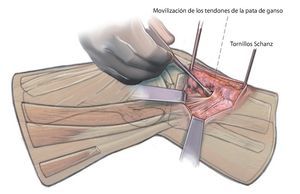
Fig. 6 Movilización de los tendones de la pata de ganso y de las fibras largas del ligamento colateral medial. Con los dos tornillos Schanz se puede controlar la inclinación y la tensión desde anterior.
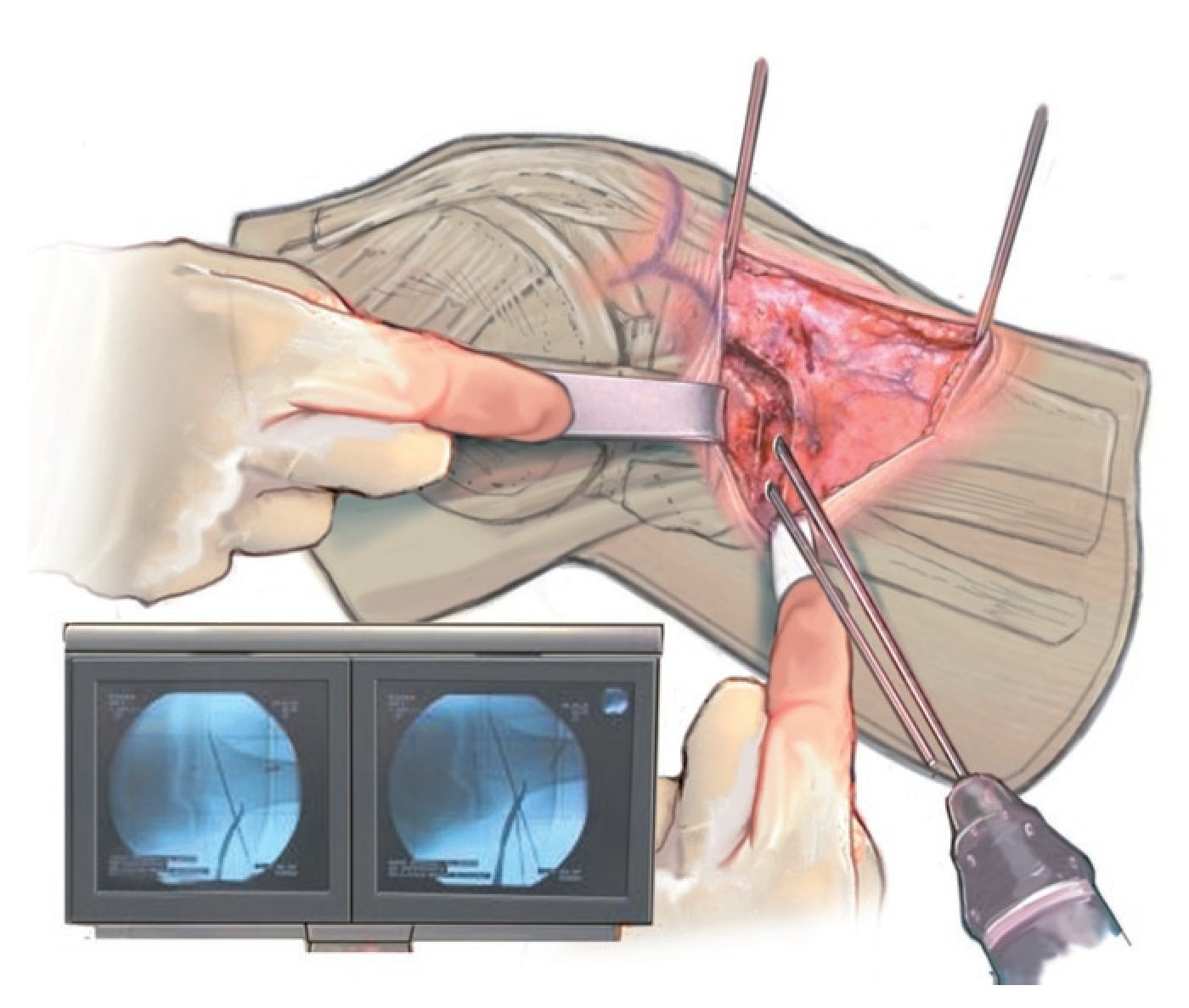
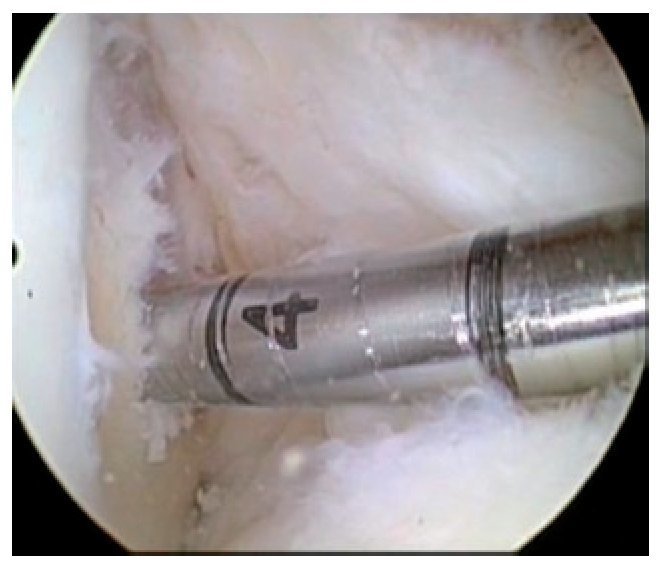
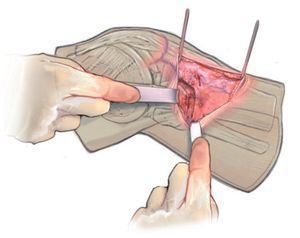
Fig. 7 El plano de osteotomía marcado se reconoce con facilidad. Se introduce un pequeño gancho de Hohmann hacia dorsal para proteger las partes blandas durante la osteotomía.
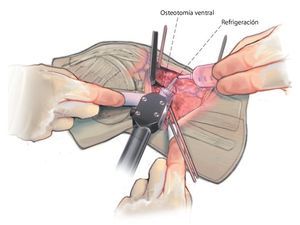
Fig. 8 Inserción de la primera y la segunda aguja Kirschner para el marcado del plano de osteotomía axial (ver técnica quirúrgica «Osteotomía»).
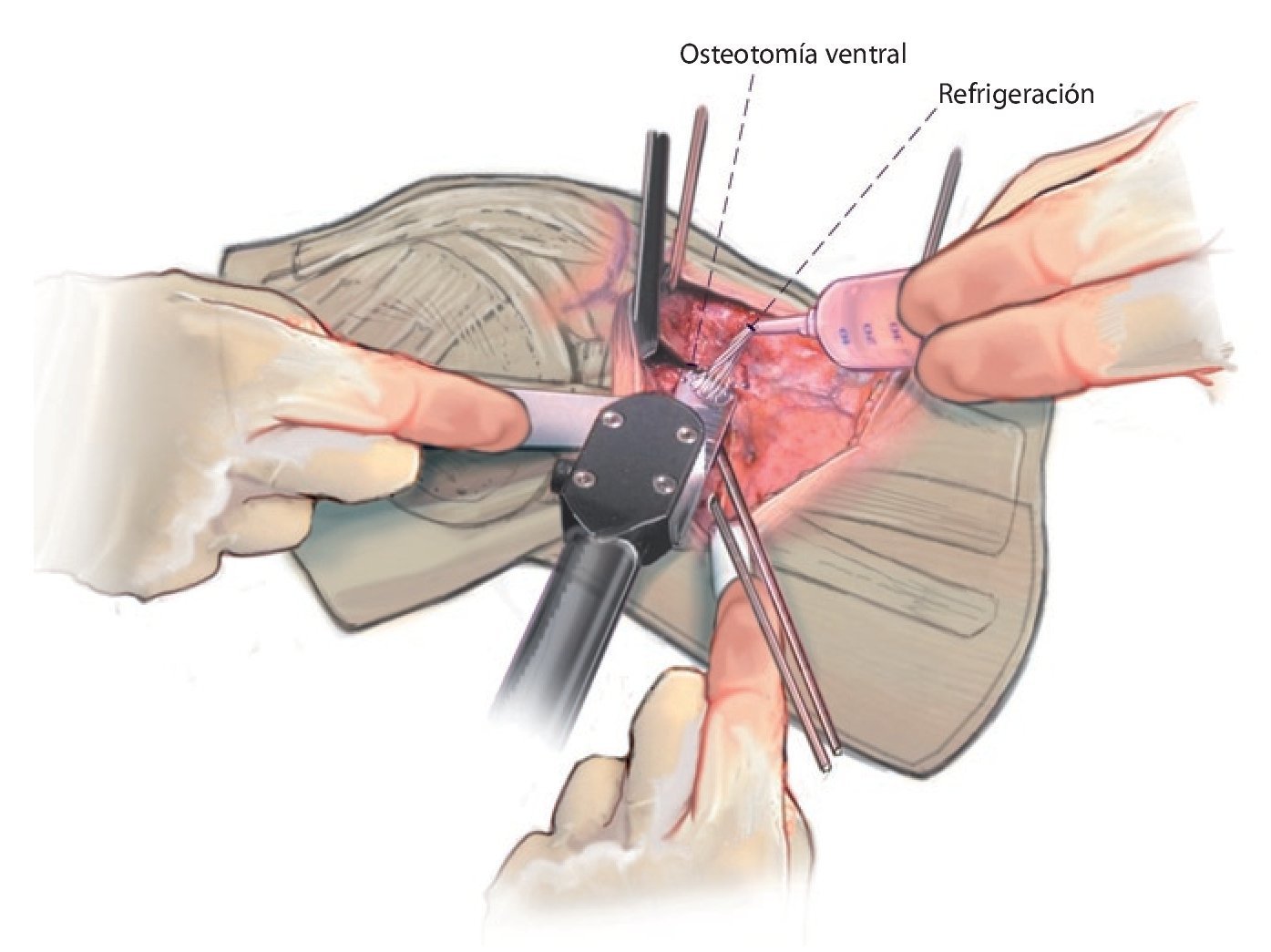
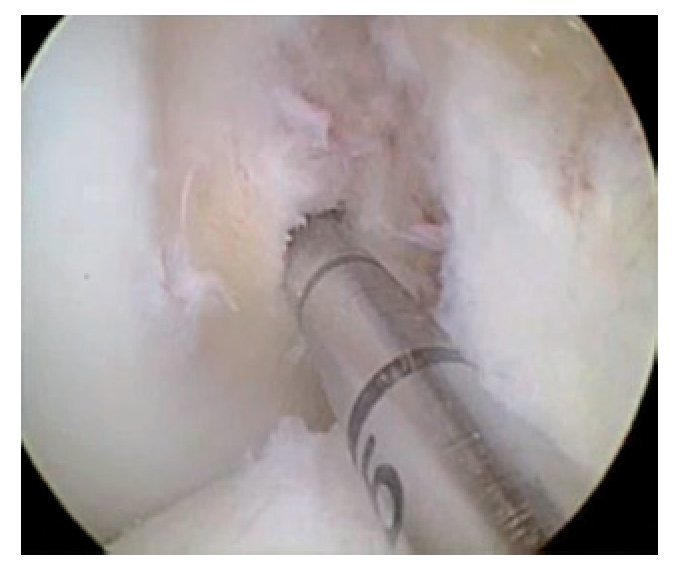
Fig. 9 Con la sierra oscilante se practica la osteotomía de la tuberosidad tibial. El tendón rotuliano se protegerá con un pequeño gancho Langenbeck.
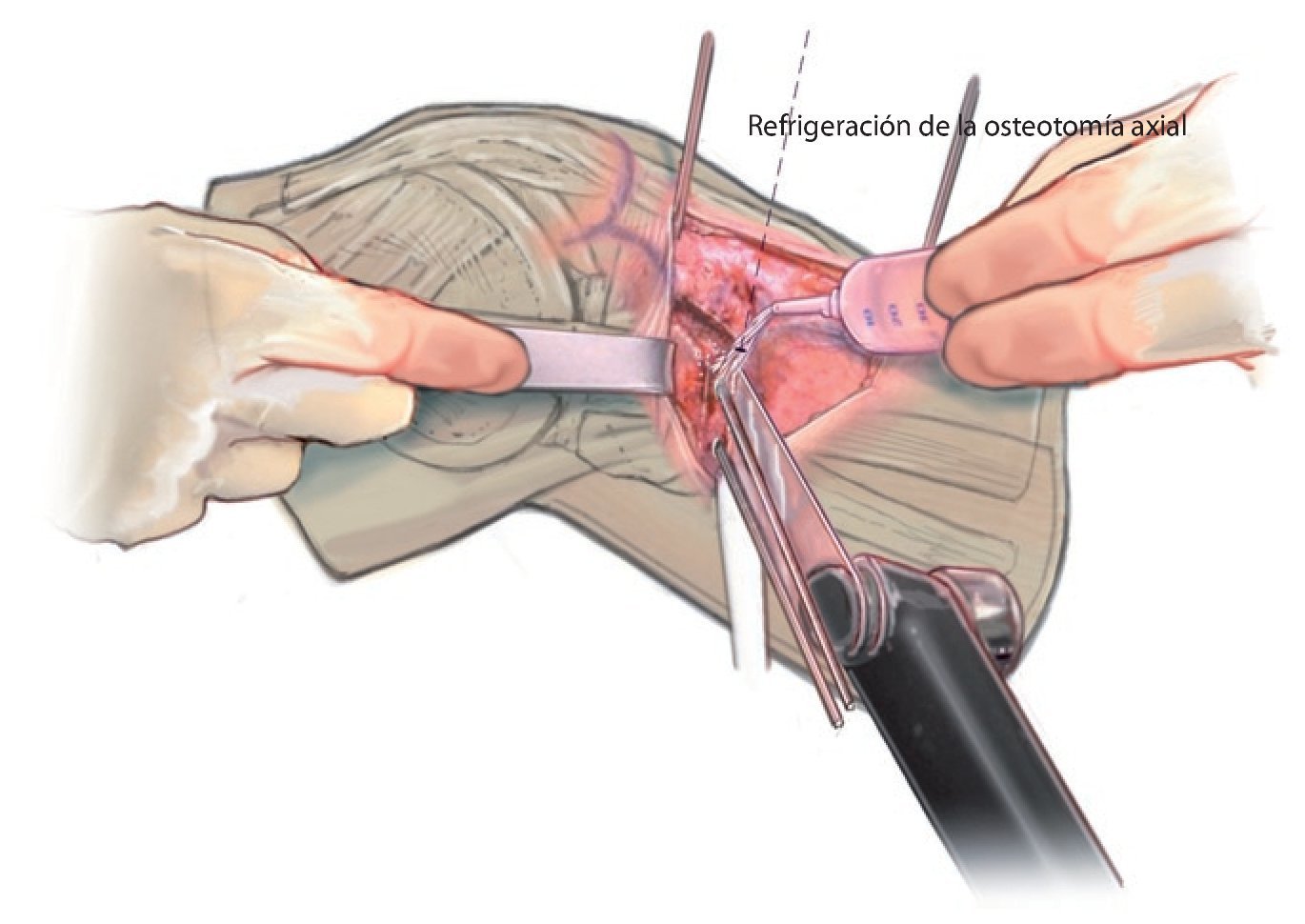
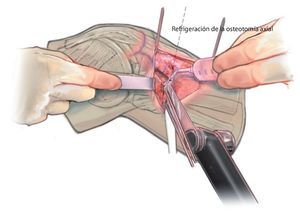
Fig. 10 Con la sierra oscilante se lleva a cabo la osteotomía en el plano axial. Refrigerar suficientemente la sierra.
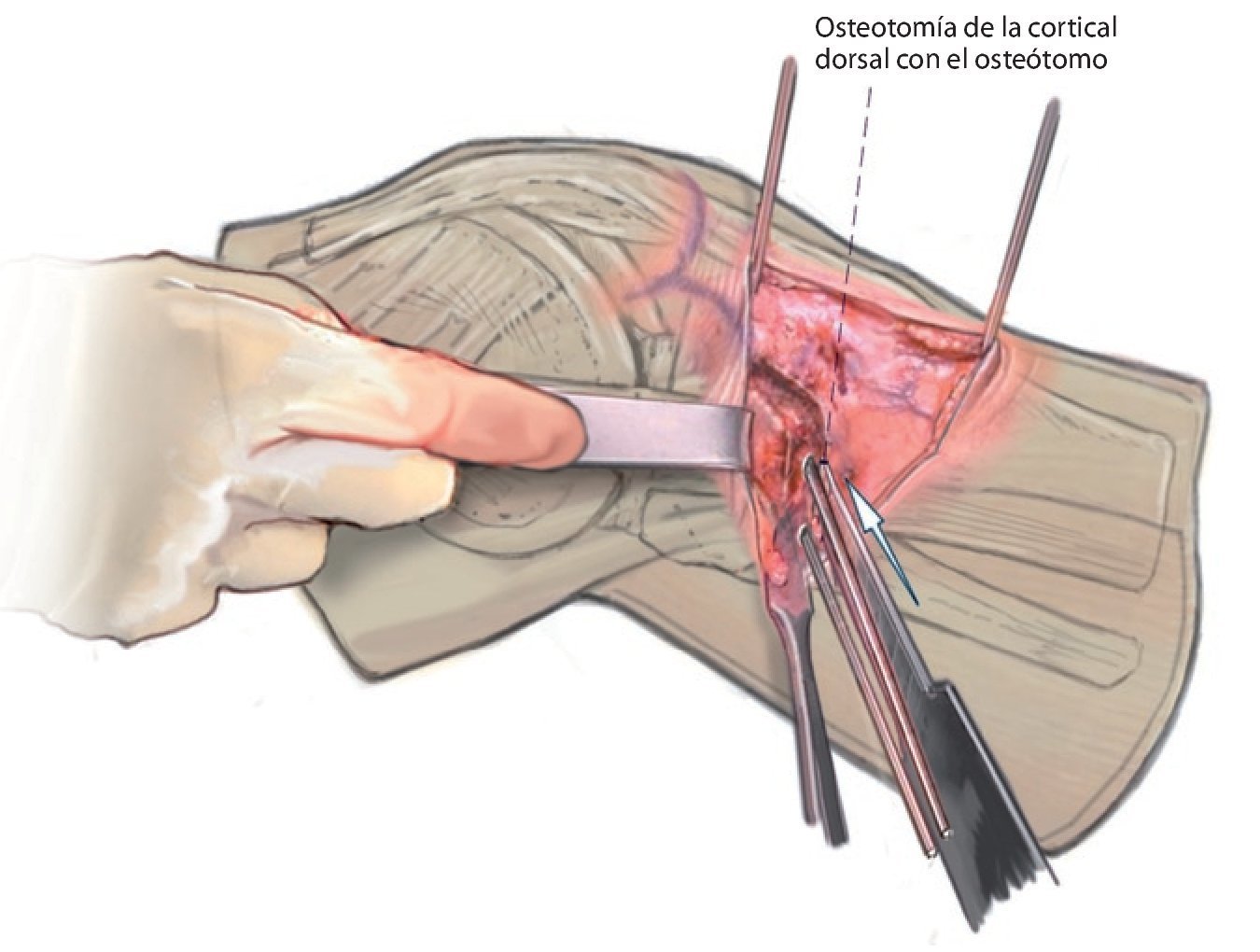
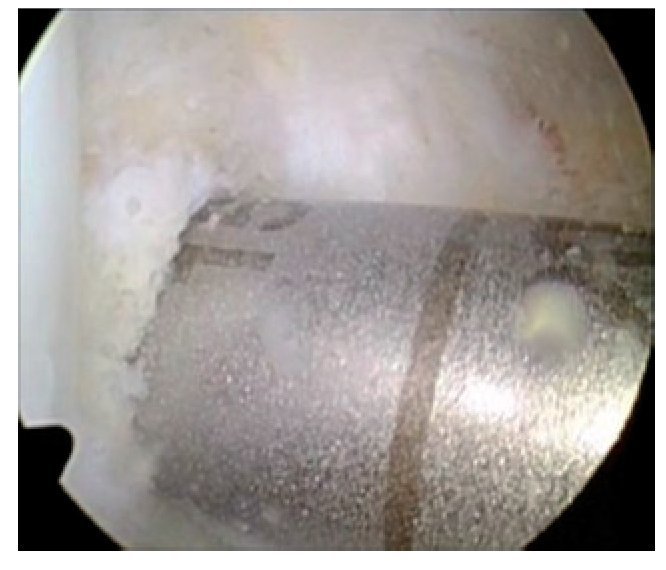
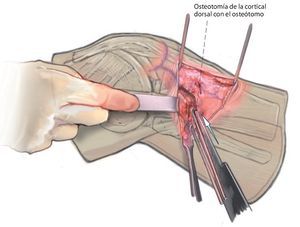
Fig. 11 Con un pequeño cincel afilado (osteótomo) se completa la osteotomía de la cortical dorsal.
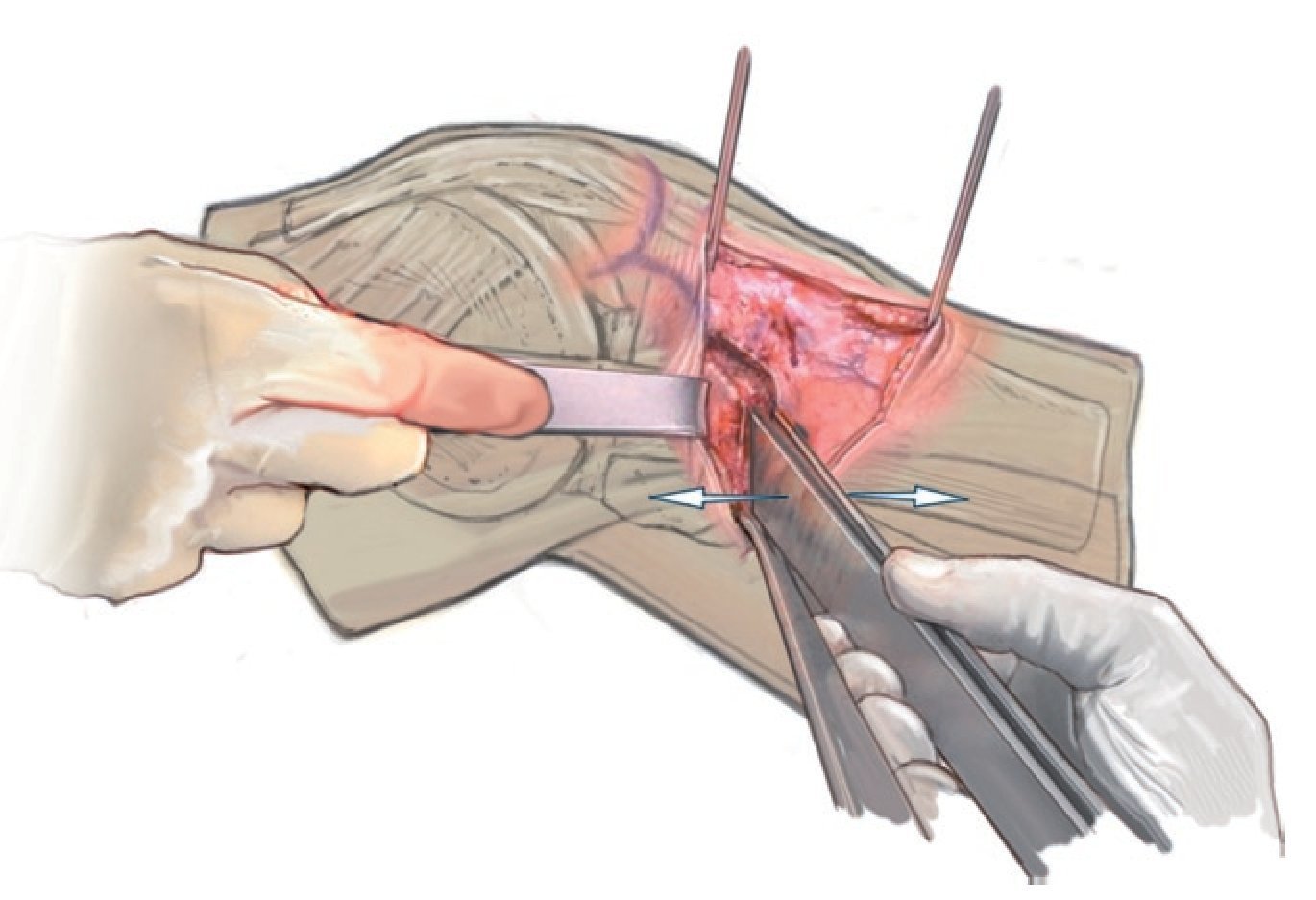
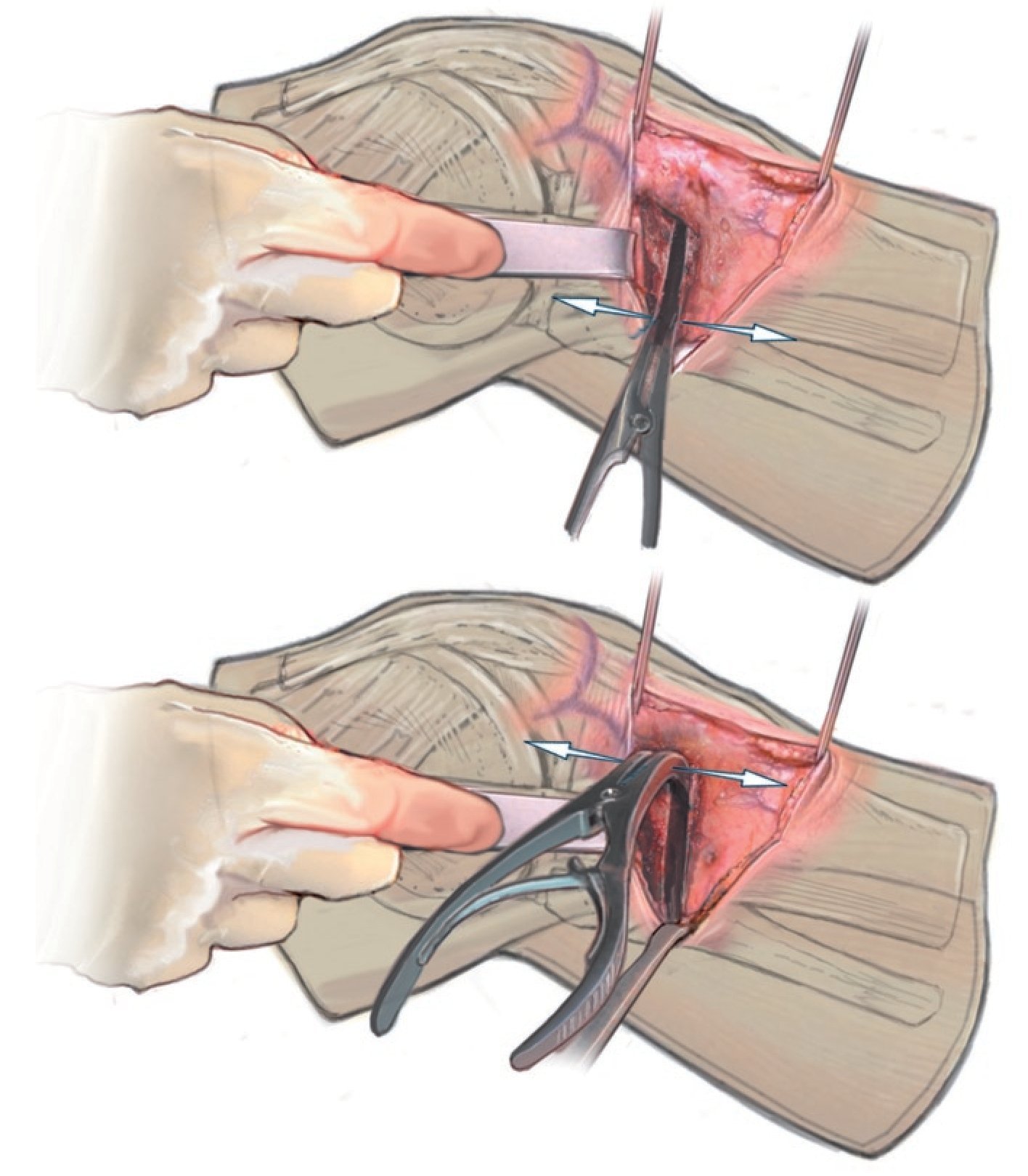
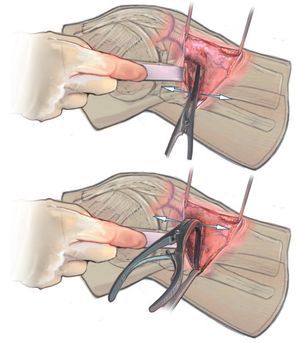
Fig. 12 Con dos osteótomos, retracción lenta de la osteotomía. Tanto en esta imagen como en la imagen anterior se puede observar un gancho de Hohmann detrás de la sierra o de los cinceles.
Fig. 13 Apertura de la osteotomía con el retractor. El retractor se puede introducir dorsalmente con elevación de la tibia posterior (de este modo, la inclinación puede permanecer neutra o se puede reducir) o ventral con elevación de la tibia ventral (y aumento de la inclinación).
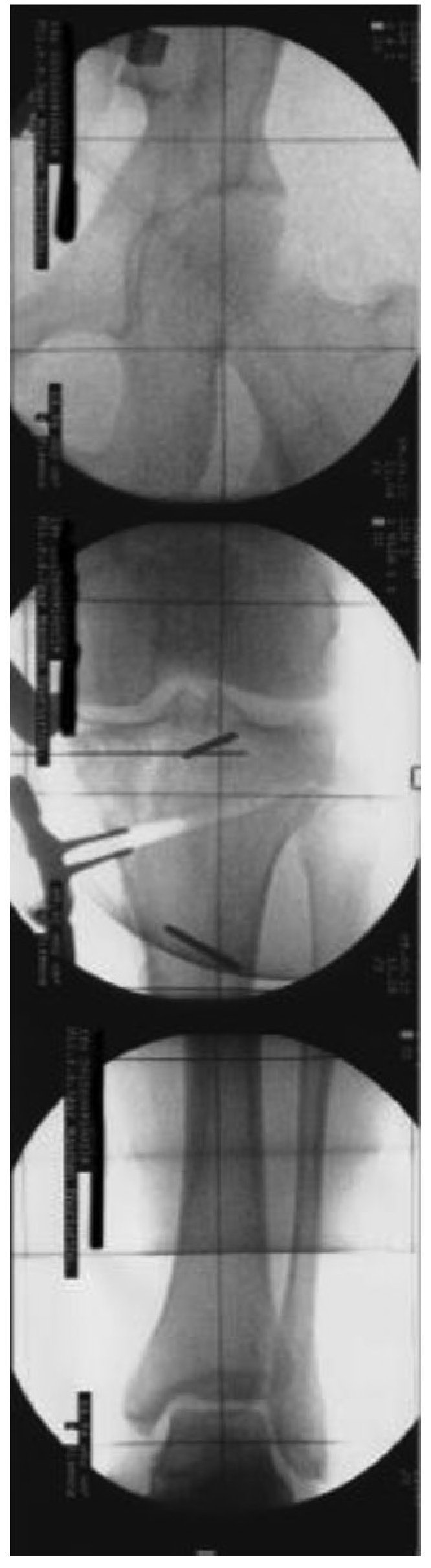
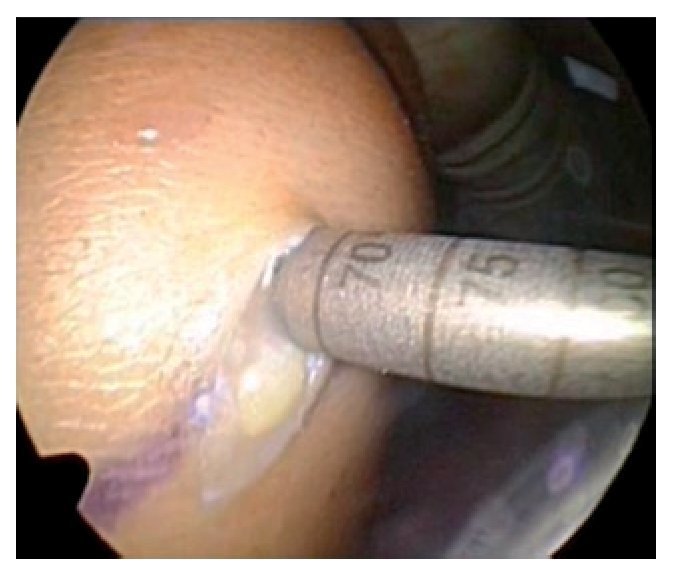
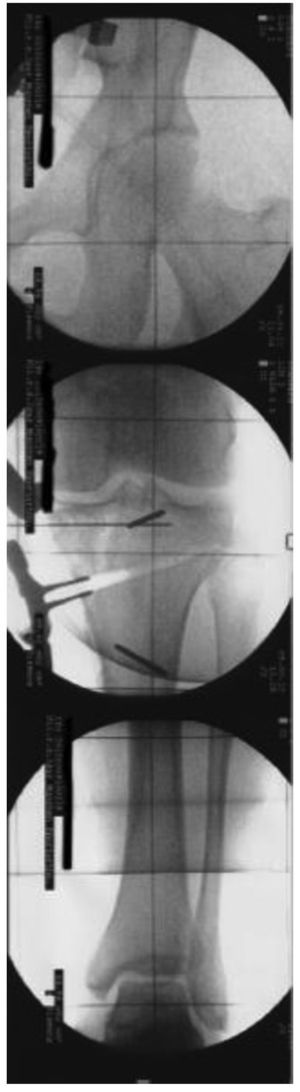
Fig. 14 Control radiológico del nuevo eje mecánico, en este caso con ayuda de una placa de rejilla situada debajo del paciente. La magnitud de la corrección está en función del grado de artrosis medial. Suponiendo que el compartimento lateral está intacto, en caso de mala posición en varo, el nuevo eje mecánico se situará en un área de 55% aproximadamente del diámetro de la cabeza tibial; en caso de gonartrosis varizante, en un área de 62% del diámetro de la cabeza tibial.
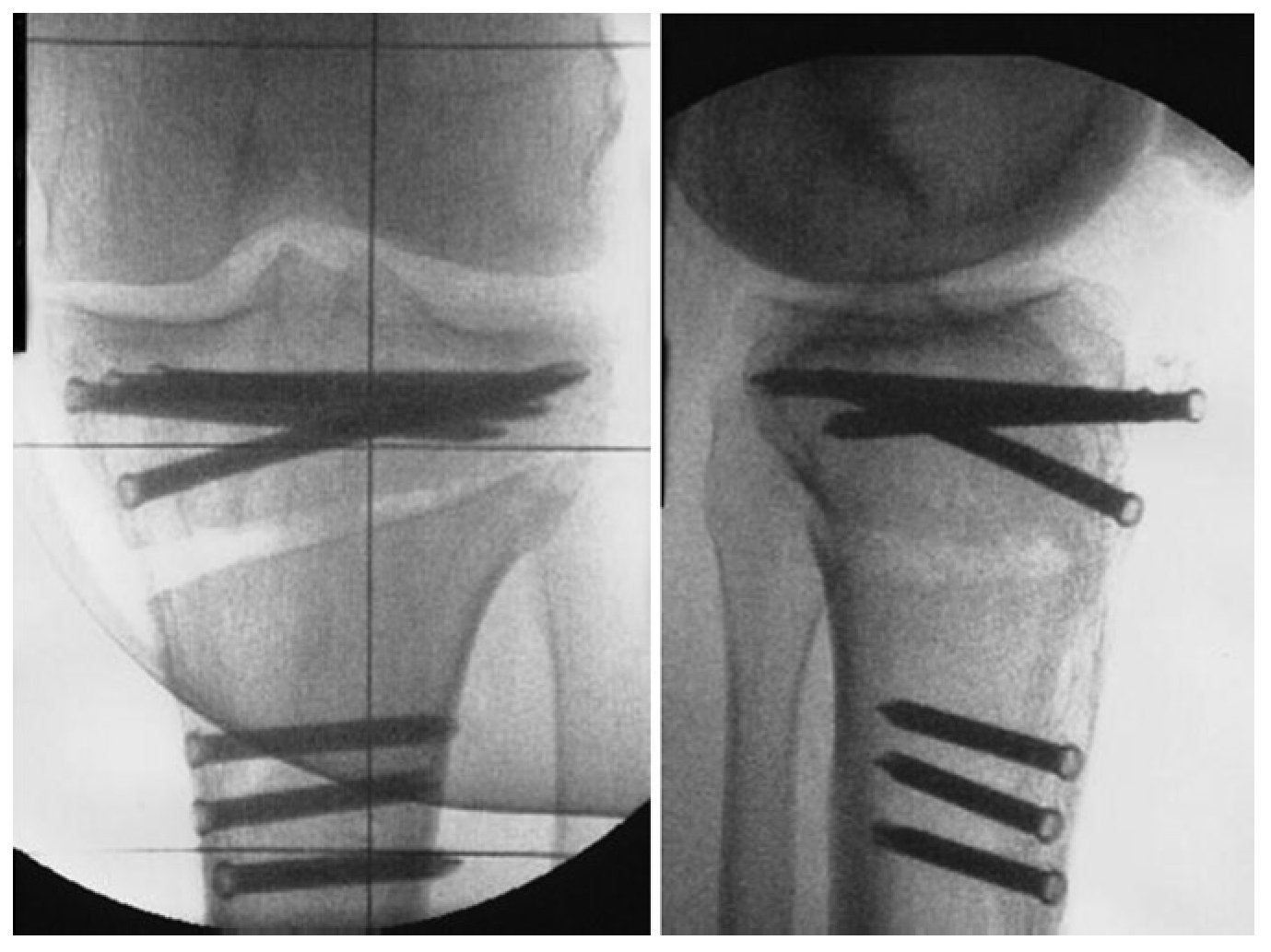
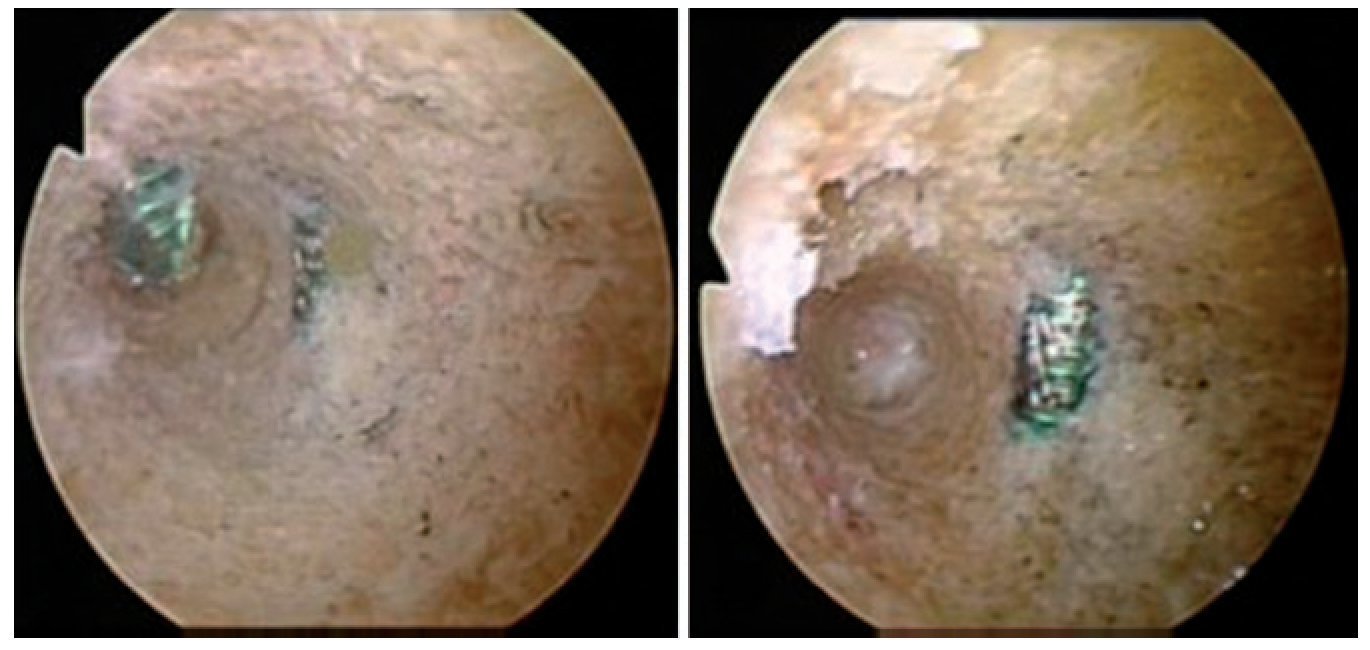
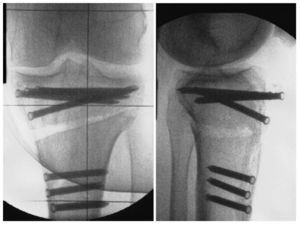
Fig. 15 Para finalizar, imagen del fluoroscopio con la placa OTA (PPP) posicionada y fijada en dos planos.
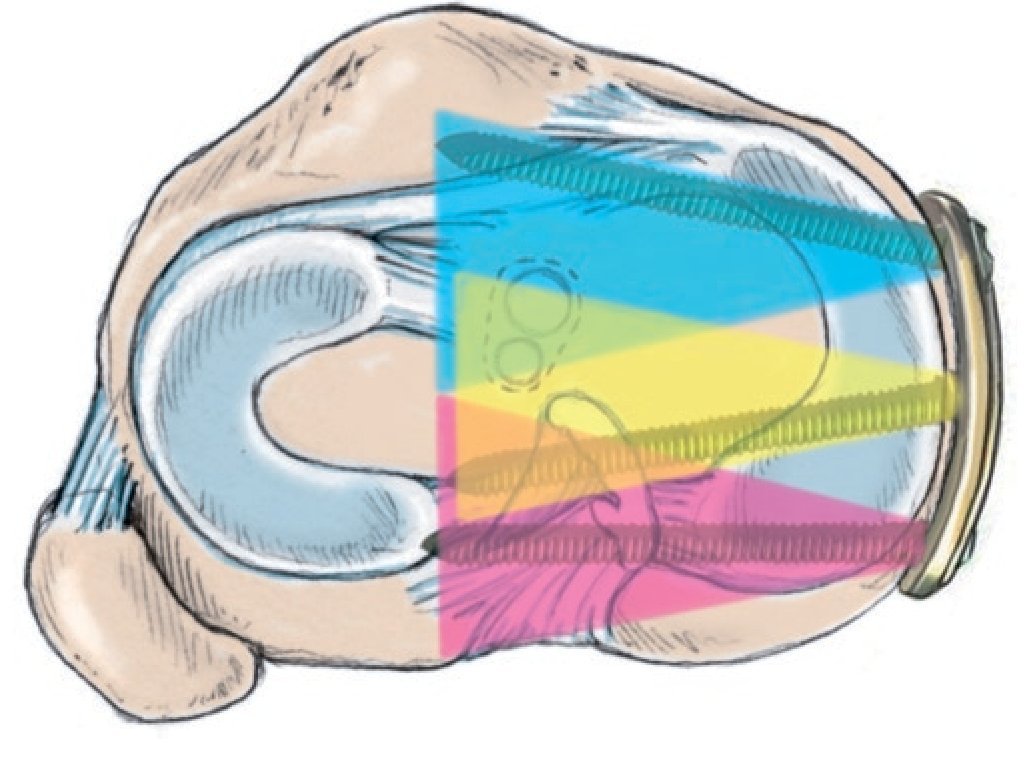
Fig. 16 Con el implante «PPP», los tornillos proximales se pueden separar de tal modo que entre el tornillo ventral y el central se crea un espacio grande, en el que se puede posicionar el canal del LCA
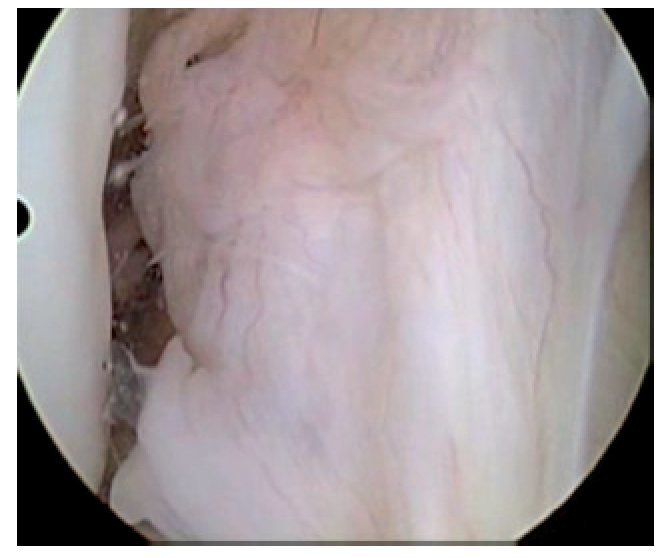
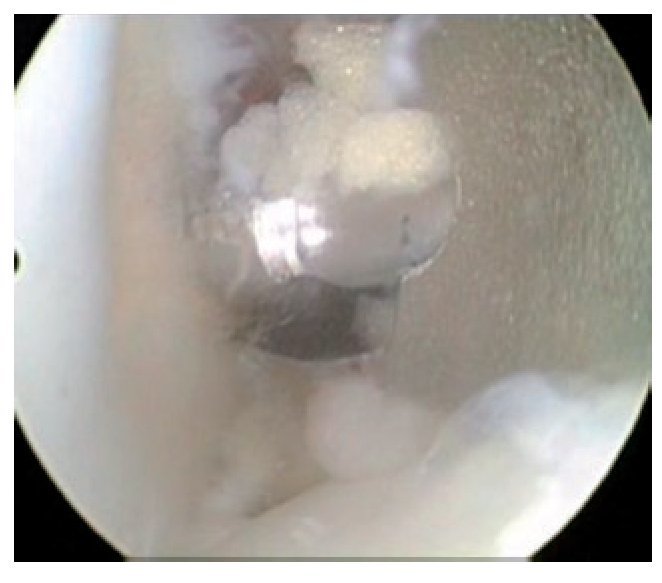
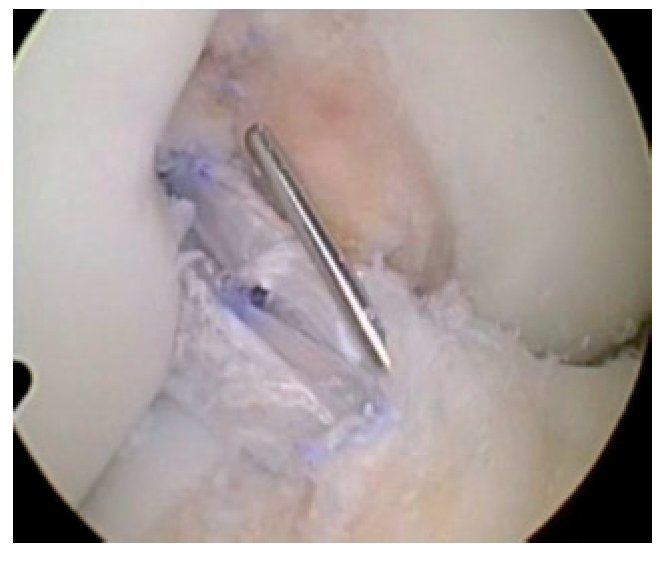
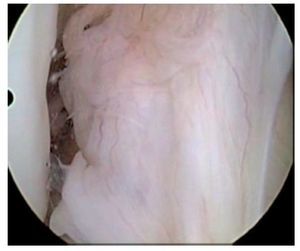
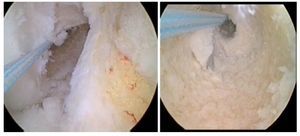
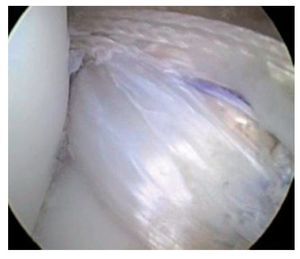
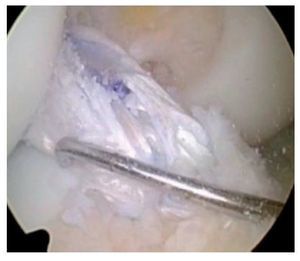
Fig. 17 Vista sobre el portal anterolateral. Rotura del LCA en la rodilla derecha. Las fibras del LCA no muestran contacto con el hueso en la región femoral.
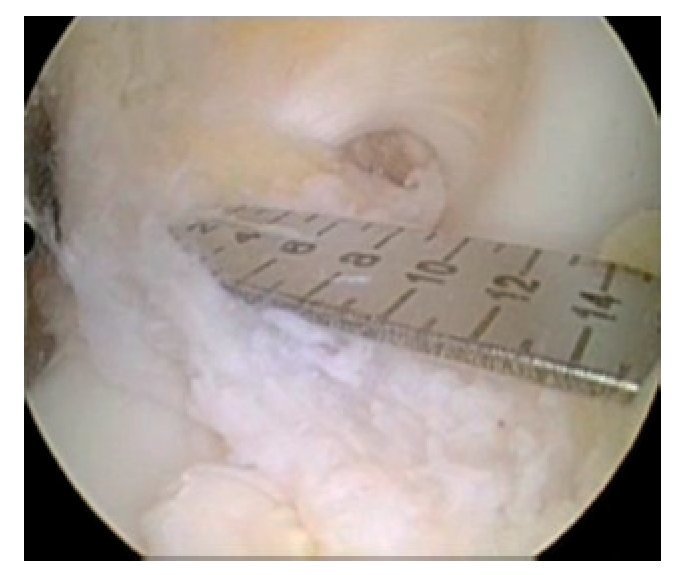
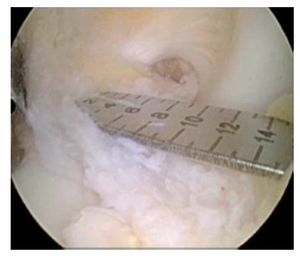
Fig. 18 ista sobre el portal anterolateral. Tras la extracción de las fibras rotas del ligamento cruzado, se determinará el tamaño del origen tibial.
Fig. 19 Vista sobre el portal anterolateral. Posicionamiento de la aguja femoral en la guía femoral en la inserción anatómica del LCA.
Fig. 20 Vista sobre el portal anterolateral. La aguja femoral se encuentra en la inserción femoral del LCA. La imagen ampliada muestra que el puente óseo tiene una anchura de 4 cm aproximadamente hasta la cortical lateral.
Fig. 21 Vista de control del portal anteromedial. La aguja se encuentra en el centro de la inserción femoral del LCA.
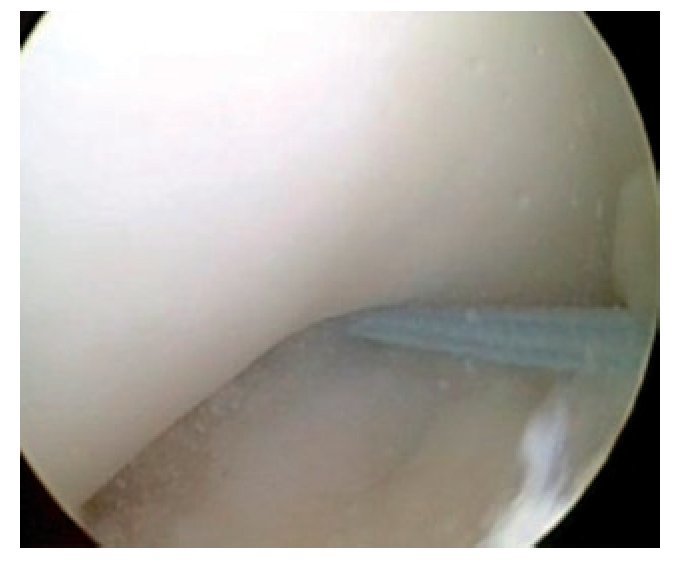
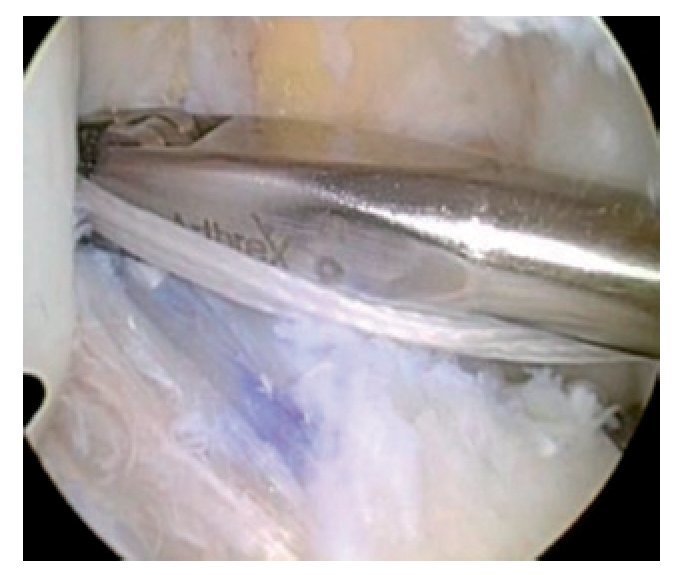
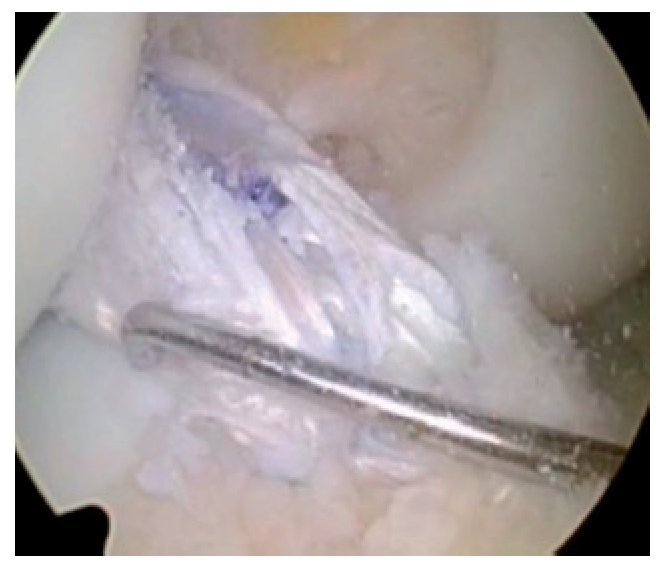
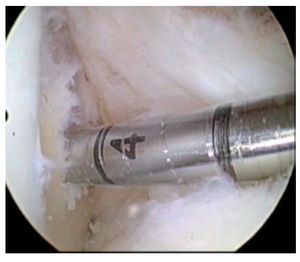
Fig. 22 Vista sobre el portal anterolateral. Perforación de un orificio ciego de 15 mm de profundidad desde el portal anteromedial.
Fig. 23 La profundidad del orificio femoral se puede controlar también mediante la imagen ampliada de la broca desde el portal anteromedial.
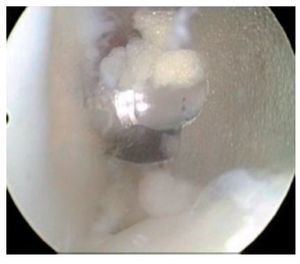
Fig. 24 Vista sobre el portal anteromedial con el hilo en la entrada oval del orificio ciego femoral (izquierda). Exposición circular del orificio ciego femoral con hueso (derecha).
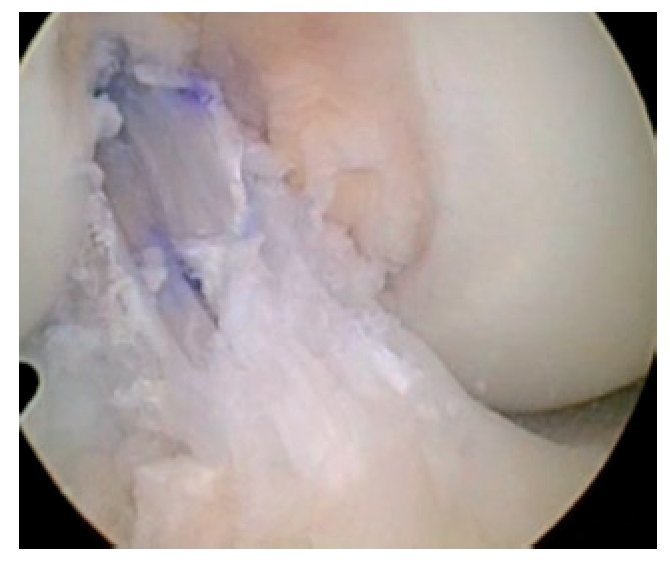
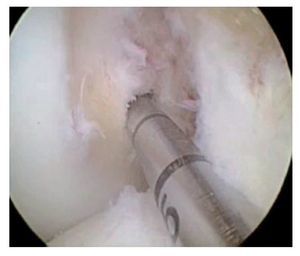
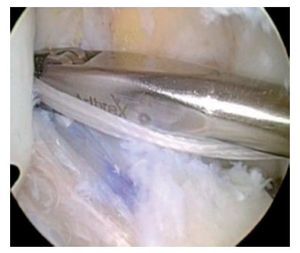
Fig. 25 Vista sobre el portal anterolateral. La guía tibial está posicionada en el centro del muñón tibial del LCA remanente.
Fig. 26 Vista sobre el portal anterolateral. La aguja guía tibial se encuentra en el centro del muñón tibial del LCA remanente.
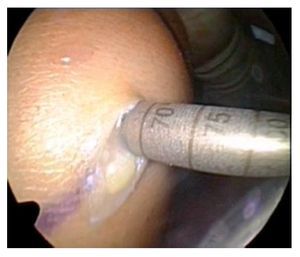
Fig. 27 Vista sobre el portal anterolateral. Prueba de pinzamiento: en los últimos grados de extensión, la aguja tibial ya no es visible, la extensión completa es posible.
Fig. 28 Vista sobre el portal anterolateral. La aguja tibial está cubierta con una cuchara afilada y de este modo se protege la articulación de la acción de la broca perforante.
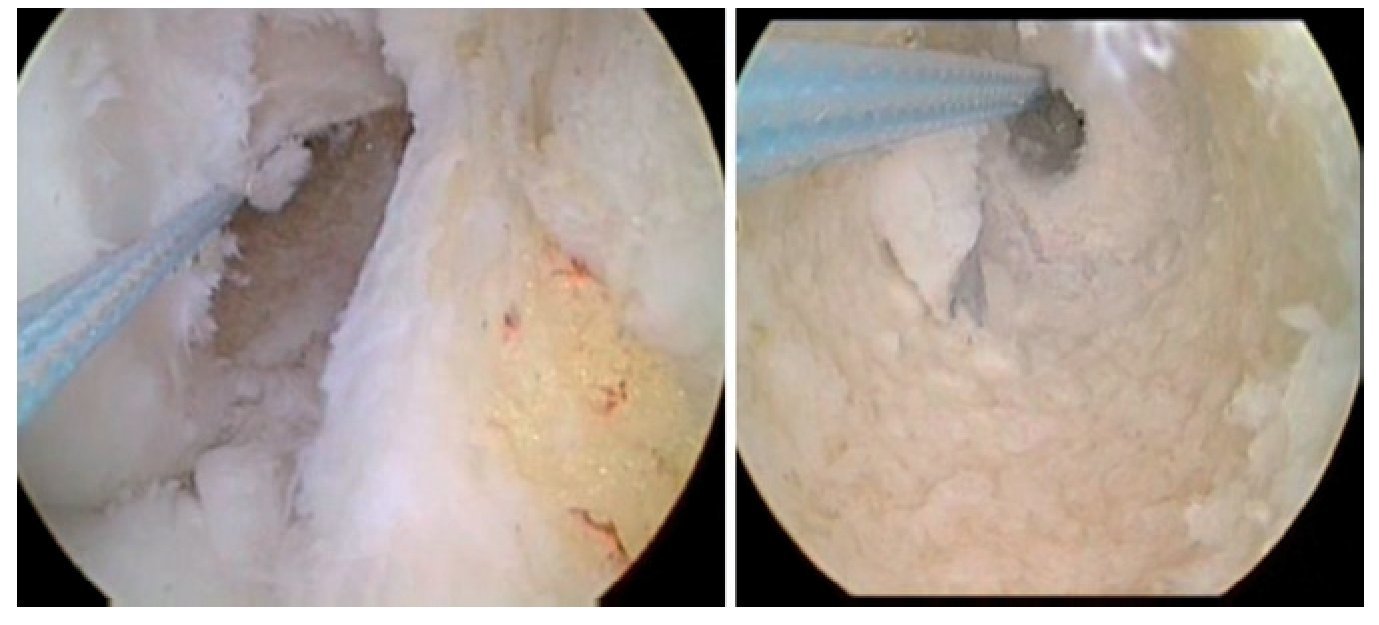
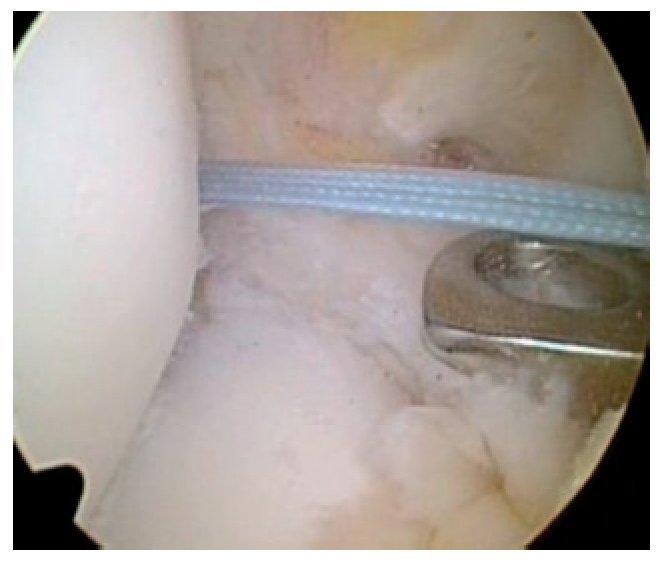
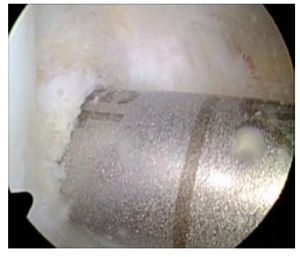
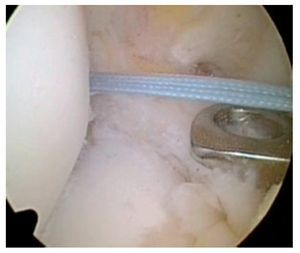
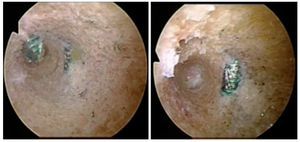
Fig. 29 Si durante la perforación del canal tibial del LCA la broca entra en contacto con un tornillo de OTA, este se deberá extraer y cambiar por otro tornillo más corto.
Fig. 30 Verificación mediante artroscopio del canal LCA, en el que sobresale la punta del tornillo de OTA, por lo no se puede proseguir con la perforación (izquierda). Por tanto, cambio del tornillo por un tornillo correspondientemente más corto, cuya punta no sobresalga del canal (derecha). El otro tornillo solo toca tangencialmente el canal.
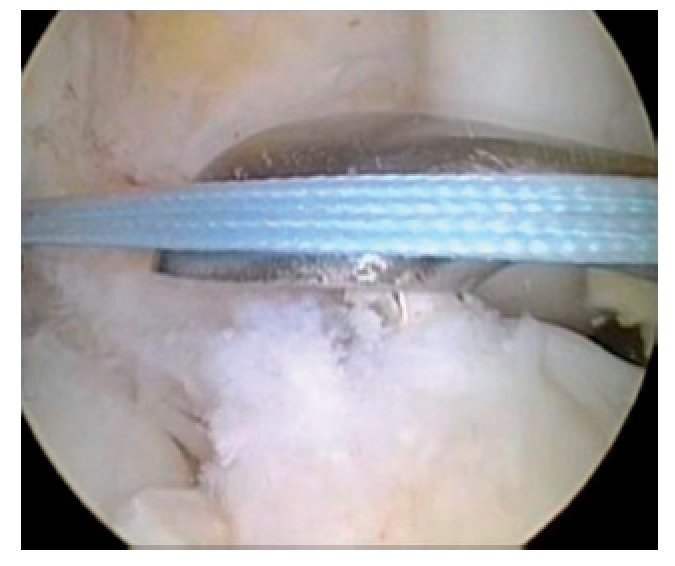
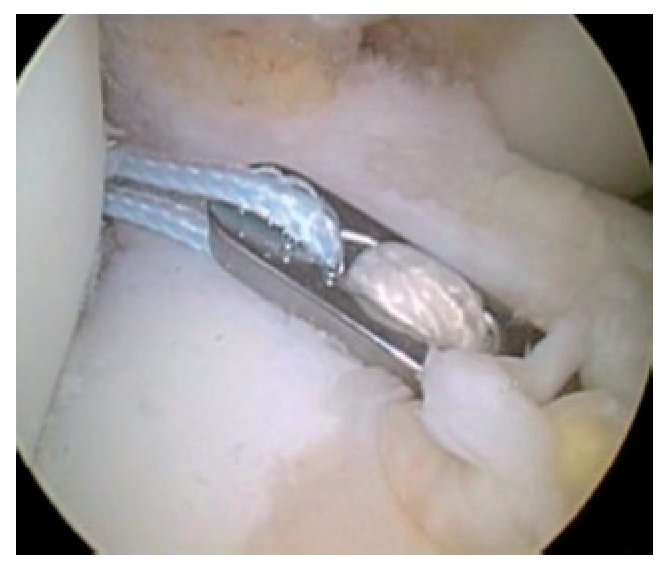
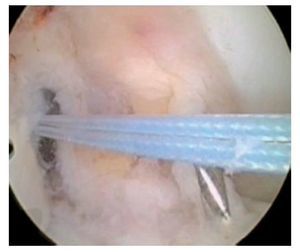
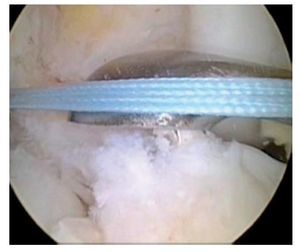
Fig. 31 Vista sobre el portal anterolateral. El injerto de LCA se introduce en la rodilla con un hilo de «ACL-TightRope».
Fig. 32 Vista sobre el portal anterolateral. El injerto de LCA ya se encuentra parcialmente en el interior de la rodilla
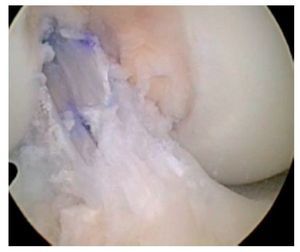
Fig. 33 Vista sobre el portal anterolateral. El injerto de LCA está completamente dentro de la rodilla. El hilo TightRope se corta.
Fig. 34 Vista sobre el portal anterolateral. El injerto de LCA se encuentra en el límite anatómico exacto del antiguo ligamento original. El recubrimiento del nuevo ligamento se puede diferenciar del «viejo» muñón sobre todo en la entrada tibial.
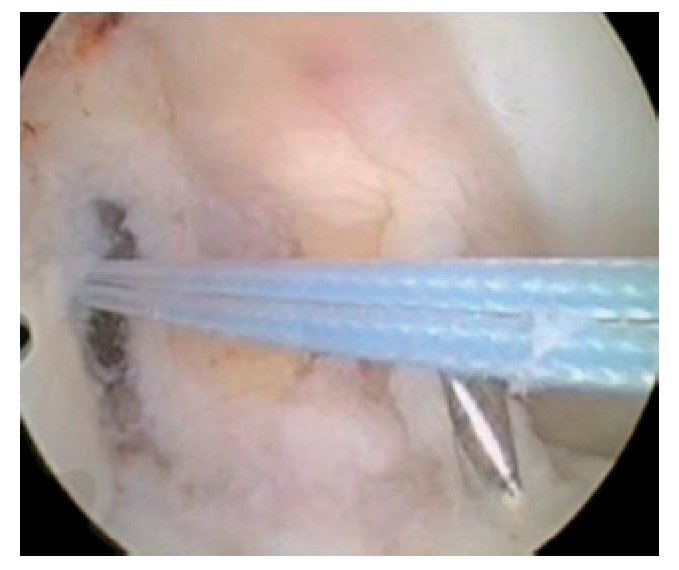
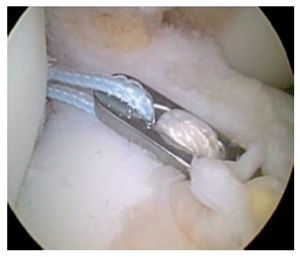
Fig. 35 Vista sobre el portal anterolateral. El hilo de nitinol tibial se encuentra delante del LCA. Con este hilo se introducirá el tornillo de interferencia. Fijación «backup» adicional mediante un tornillo de anclaje tibial o directamente en la placa OTA.
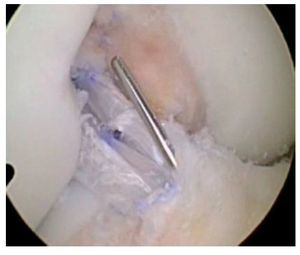
Fig. 36 Vista sobre el portal anterolateral. El injerto de LCA se verifica mediante un gancho de palpación.
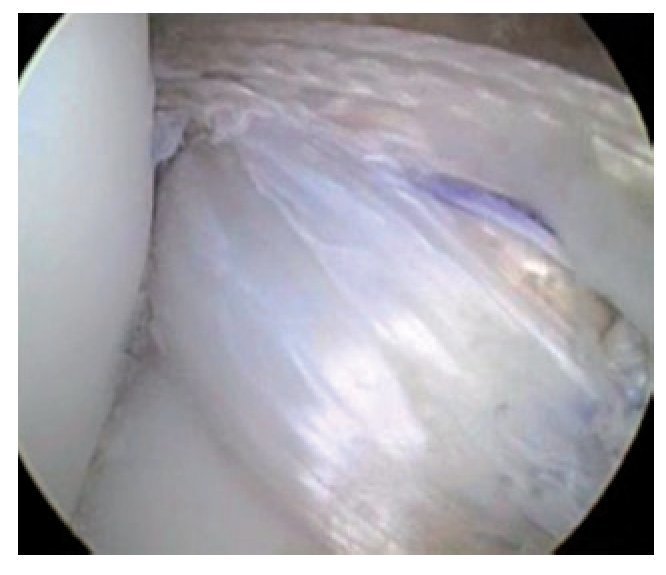
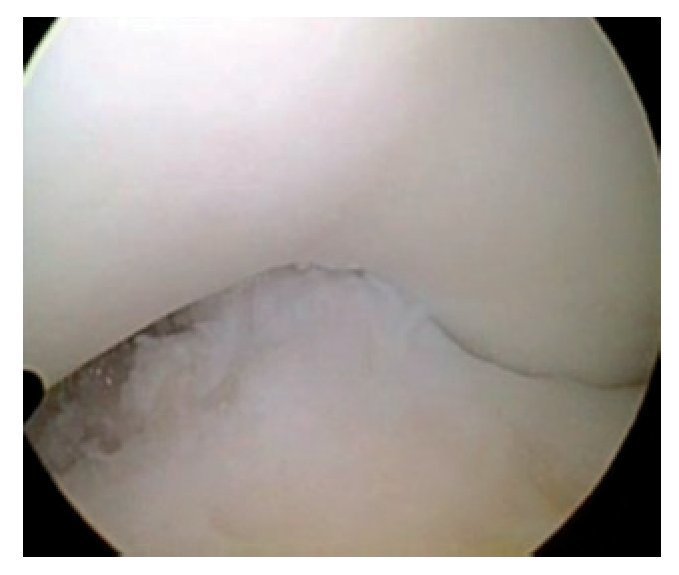
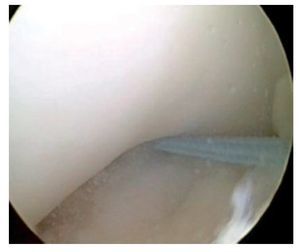
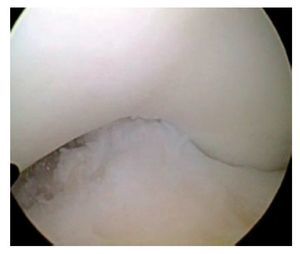
Fig. 37 Vista sobre el portal anterolateral. Prueba de pinzamiento: en los últimos grados de extensión el nuevo LCA desaparece completamente por debajo del techo de la escotadura intercondílea. Es posible la extensión completa.
Tratamiento postoperatorio
- Para la amplitud de movimiento permitido, se tendrán en cuenta las indicaciones para el tratamiento postoperatorio del LCA; para la carga permitida, se observarán las indicaciones para el tratamiento postoperatorio de la OTA. Recomendamos utilizar una ortesis de bastidor rígido durante 7-8 semanas y la realización de radiografías de control de pierna completa tras seis semanas.
Errores, riesgos y complicaciones
- Bloqueo de extensión y de flexión debido al mal posicionamiento del túnel.
- Bloqueo de extensión y de flexión debido a una modificación de la inclinación.
- Insuficiente curación ósea de la osteotomía.
- Hiper e hipocorrección.
- Fractura del platillo tibial.
Resultados
Entre los años 1996 y 2007 realizamos un seguimiento a 101 pacientes sometidos a una cirugía de un solo tiempo ante el diagnóstico de insuficiencia sintomática del LCA combinada con gonartrosis varizante. De este grupo, pudimos realizar el seguimiento postoperatorio de 64 pacientes (20 mujeres y 44 hombres): 26 casos habían sido sometidos a una OTA pura (grupo 1; seguimiento 4,0 años), 26 casos a una OTA + LCA (grupo 2; seguimiento 7,7 años), 12 casos a una OTA + LCA + OATS (grupo 3; seguimiento 6,4 años). A 33 pacientes se les practicó una osteotomía de corrección tibial alta de cuña abierta y a 31 pacientes una osteotomía de corrección de cuña cerrada.
Los resultados postoperatorios fueron los siguientes: 60 pacientes (93,8%) se volverían a someter a la misma intervención y 4 pacientes (6,2%) no lo harían. De estos 4 pacientes, 2 pertenecen al grupo 1, uno al grupo 2 y uno al grupo 3.
27 pacientes (42,2%) manifestaron una «reducción considerable» del dolor en comparación con el momento anterior a la intervención, 23 pacientes (35,9%) declararon una «mejora» del dolor; en 8 pacientes (12,5%) el dolor seguía siendo el mismo, en 4 pacientes (6,3%) había «empeorado» y en 2 pacientes (3,1%) había «empeorado considerablemente». No existe ninguna diferencia estadística significativa entre los 3 grupos de pacientes. Muy pocos pacientes tomaron medicación para el dolor en caso necesario.
En el 80% de los grupos 1, 2 y 3 se consiguió una mejora subjetiva de la inestabilidad.
En el transcurso entre intervención y seguimiento postoperatorio, tuvieron que ser reintervenidos tres pacientes del grupo 1, dos pacientes del grupo 2 y dos pacientes del grupo 3 por infecciones de la herida, resecciones parciales de menisco y terapia del cartílago.
La prueba de Lachmann reportó una estabilidad significativamente peor en el grupo 1 en comparación con el grupo 2. En la escala del cuestionario de WOMAC, todos los pacientes alcanzaron una media de puntuación de 9,2 puntos y de 73,5 puntos en la escala Lysholm. No se observó ninguna diferencia entre los diferentes grupos.
Durante el examen clínico de la prueba de movilidad no se apreciaron diferencias entre los distintos grupos. En la prueba del «Single-leg-hop» (funcionalidad) se observaron limitaciones notables en los tres grupos de pacientes en comparación con el lado contralateral, aunque no se registraron diferencias significativas entre los distintos grupos. Solo el 35,3% de los pacientes consiguió un rango de ≥ 90% en relación con el lado contrario.
Observancia de normas éticas
Este artículo no contiene pruebas en hombres o animales.
Conflicto de intereses. S. Hinterwimmer no ejerce ninguna función asesora en la empresa Arthrex. J. Mehl indica que no existe ningún conflicto de intereses.
Correspondencia
Prof. Dr. S. Hinterwimmer
Sportsclinic Germany
Ottobrunnerstr. 55, 81737 Múnich (Alemania)
stefan.hinterwimmer@sportsclinicgermany.com