Objetivo. Artrodesis fiable y corrección óptima de la alineación de la articulación del tobillo mediante una técnica con 2 incisiones y 3 tornillos.
Indicaciones. Osteoartritis sintomática de la articulación del tobillo después de que otros tratamientos resulten insuficientes, deformidad grave de la articulación del tobillo por osteoartritis, o procedimiento de rescate tras artroplastia fallida.
Contraindicaciones. Osteomielitis activa, tejidos blandos deficientes, o enfermedad oclusiva arterial periférica grave.
Técnica quirúrgica. Osteotomía y escisión del maléolo medial. Osteotomía, dislocación y denudación del peroné distal. Osteotomía de tibia distal y astrágalo en la posición deseada para una alineación óptima. Fijación temporal tibioastragalina con dos pinzas Weber. Fijación final tibioastragalina con tornillo cortical de fijación de 4,5 mm con rosca completa en medial y lateral. Reducción del peroné distal y fijación tibio-peronea mediante una técnica similar.
Manejo posoperatorio. Yeso circular sin carga de peso por debajo de la rodilla durante 6 semanas, seguido de bota para fractura o yeso con carga de peso otras 6 semanas.
Resultados. Se analizaron un total de 30 artrodesis de tobillo en 26 pacientes. La edad media en el momento de la artrodesis fue de 50 años (intervalo 11-72.1 años). La media de seguimiento fue de 9,2 años (3,4-18,8 años). Fusión radiológica y clínica en 28 (93%) de las artrodesis primarias. La puntuación media de AOFAS (Sociedad americana de ortopedia del pie y de tobillo) para tobillo-retropié fue de 66 ± 12. De los 26 pacientes, 22 (85%) se mostraron satisfechos. En un caso (3%) se produjo infección de la herida profunda. No se produjeron otras complicaciones graves. La técnica descrita proporciona resultados fiables en seguimiento a largo plazo para una amplia gama de indicaciones de la artrodesis de tobillo.
Observaciones preliminares
Aunque la prótesis de tobillo constituye un tratamiento prometedor para la artritis de tobillo, la artrodesis continúa siendo el tratamiento de referencia28. En la actualidad, los resultados a medio y largo plazo de ambos procedimientos son similares12. El desenlace de una artrodesis, sin embargo, parece más previsible, con un menor número de resultados atípicos12.
La degeneración progresiva de las articulaciones adyacentes, debido a la rigidez de la articulación tras la artrodesis, continúa siendo un tema de debate16,34. Es evidente que en este enfoque, la posición correcta del tobillo es de suma importancia. Una posición neutra en los planos coronal y sagital reduce al mínimo posibles alteraciones de la presión en las articulaciones subastragalina y astragaloescafoidea. Una mala posición, ya sea en varo, rotación interna o flexión plantar, conduce a importantes alteraciones de la marcha2. Un grado valgo leve del astrágalo, 5-8º respecto a neutro, desbloquea las articulaciones transversales del tarso, lo que permite un movimiento más natural de la parte delantera del pie14. Esto da como resultado un patrón de marcha más natural18. La rotación externa del pie es una adaptación natural a alteraciones no fisiológicas, como la artrodesis. El objetivo de esta adaptación es disminuir el brazo anterior de la palanca del pie. Un efecto similar se consigue mediante la fijación del astrágalo en posición ligeramente posterior a la cresta tibial anterior, en lugar de alinearlo con ella2,14.
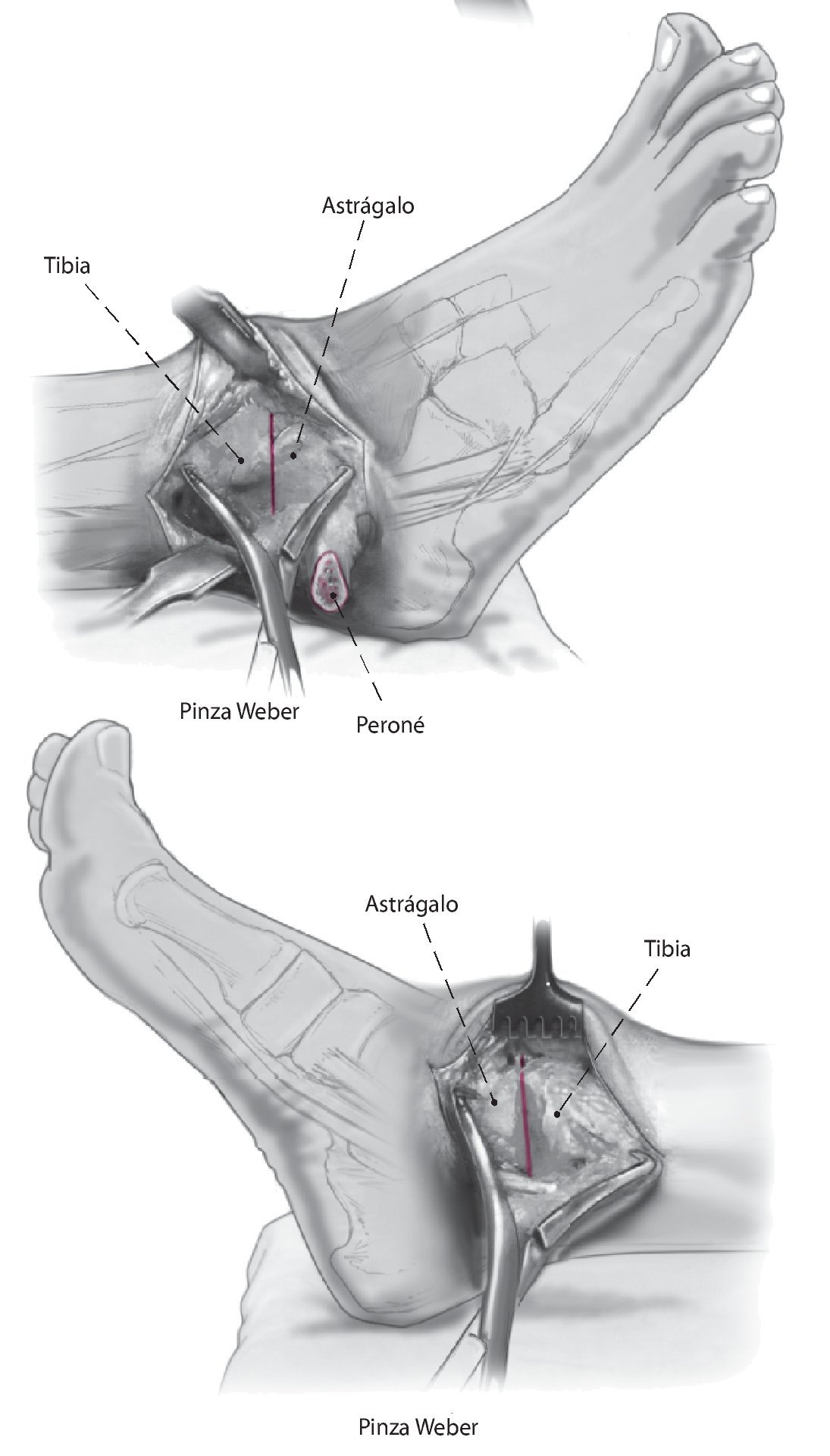
Se han descrito varios métodos para el abordaje de la artrodesis de tobillo. Puede llevarse a cabo mediante abordaje artroscópico, abierto, o mediante la denominada técnica mini-open5,11,21,23,25,28. Un procedimiento abierto permite mayor reducción del pie cuando existe una importante deformidad5,25. En este artículo se describe un abordaje abierto mediante una técnica de 2 incisiones y 3 tornillos19.
Principio y objetivo de la intervención
La etapa final de la osteoartritis de tobillo es un gran reto para la cirugía ortopédica. A pesar de que los resultados obtenidos con la artroplastia han mejorado, la artrodesis de tobillo continúa siendo el tratamiento de referencia. Se describe una técnica fiable para lograr una fusión sólida de la articulación del tobillo mediante fijación interna con tornillos. Esta técnica permite la corrección de graves deformidades angulares en cualquier plano. Además, se ha utilizado con éxito como procedimiento de rescate tras el fracaso de una artroplastia total de tobillo.
Ventajas
— Técnica fiable y reproducible.
— Alineación óptima para todas las deformidades.
Desventajas
— La colocación del tornillo es difícil.
— Más invasiva que la artrodesis artroscópica.
— Los cortes rectos en el astrágalo y la tibia conducen a un acortamiento mayor que los cortes curvos (cóncavos en la tibia y convexos en el astrágalo).
— Los cortes rectos en el astrágalo y la tibia no permiten modificar la posición (dorsiflexión o flexión plantar) sin rehacer los cortes, lo que es posible con los cortes curvos (cóncavos en la tibia y convexos en el astrágalo).
Indicaciones
— Osteoartritis sintomática de la articulación de tobillo que no responde a otro tratamiento.
— Deformidad grave de la articulación de tobillo por osteoartritis.
— Procedimiento de rescate tras artroplastia previa fallida o artrodesis
— Deformidad paralítica.
Contraindicaciones
— Osteomielitis activa.
— Tejidos blandos muy deficientes.
— Enfermedad oclusiva arterial periférica grave.
Información para el paciente
— Son riesgos quirúrgicos habituales la infección, el hematoma, los sucesos tromboembólicos, y problemas de cicatrización de la herida.
— Consolidación defectuosa/pseudoartrosis que requieran cirugía de revisión.
— Daño nervioso transitorio o permanente del nervio peroneo superficial.
— Molestias tardías causadas por el tornillo que requieran la eliminación del mismo después de la consolidación.
— Alteración de la marcha y acortamiento de la pierna (aproximadamente 1 cm), lo que a menudo requiere modificación del calzado.
— Estancia hospitalaria entre 5 y 10 días hasta que disminuya la inflamación y el dolor.
— Cuando existe una deformidad grave, puede que sea necesario realizar injerto con hueso ilíaco.
— Yeso sin carga de peso durante 6 semanas, seguido de bota para fracturas o yeso con carga durante otras 6 semanas.
— Se puede esperar la fusión trascurridas 10-12 semanas.
— Para las mujeres, es importante saber que ya no podrán usar tacones altos.
Manejo preoperatorio
— Evaluación clínica de la extremidad inferior, lo que incluye: diferencias de longitud entre las piernas, alineación, alineación del retropié, pie plano o cavo acompañantes, úlceras por presión, inestabilidad del tobillo, el estado neurovascular y el estado de los tejidos blandos (existencia de edema, insuficiencia venosa).
— Se obtienen radiografías laterales y anteroposteriores de pie y tobillo con apoyo de peso. Evaluar cuidadosamente la articulación tibio-astragalina y la subastragalina, así como las articulaciones transversales del astrágalo. No se utiliza de forma rutinaria el plano de alineación del retropié (Cobey/Saltzman).
— La realización de estudios adicionales mediante CAT para obtener información más detallada es opcional.
— Profilaxis tromboembólica.
— Dejar de fumar durante el perioperatorio y hasta la fusión13,22.
Instrumentos quirúrgicos e implantes
— Brocas: 2,5; 3,2 y 4,5 mm.
— Tornillos corticales de rosca completa de 4,5 mm para fragmentos grandes y arandelas.
— Hoja de sierra para osteotomía de peroné y tibia, así como una hoja de sierra más larga para osteotomía de la tibia distal y del astrágalo.
— Juego ortopédico estándar, juego de gubias, y dos pinzas Weber grandes.
— Intensificador de imagen.
Anestesia y posicionamiento
— Profilaxis con antibióticos antes de la insuflación del torniquete (1.000 mg de Cefazolina, Eurocept BV, Ankeveen, Holanda Norte, Países Bajos).
— Anestesia general o regional.
— Posicionamiento en supino con almohada debajo de las nalgas en el lado afectado.
— Torniquete en el muslo.
— Rollo de toallas debajo del tobillo para facilitar la reducción del astrágalo.
— Colocación de paños quirúrgicos en la extremidad inferior, así como en la cresta ilíaca ipsilateral.
Técnicas quirúrgicas
La técnica quirúrgica se ilustra en las figs. 1-13.
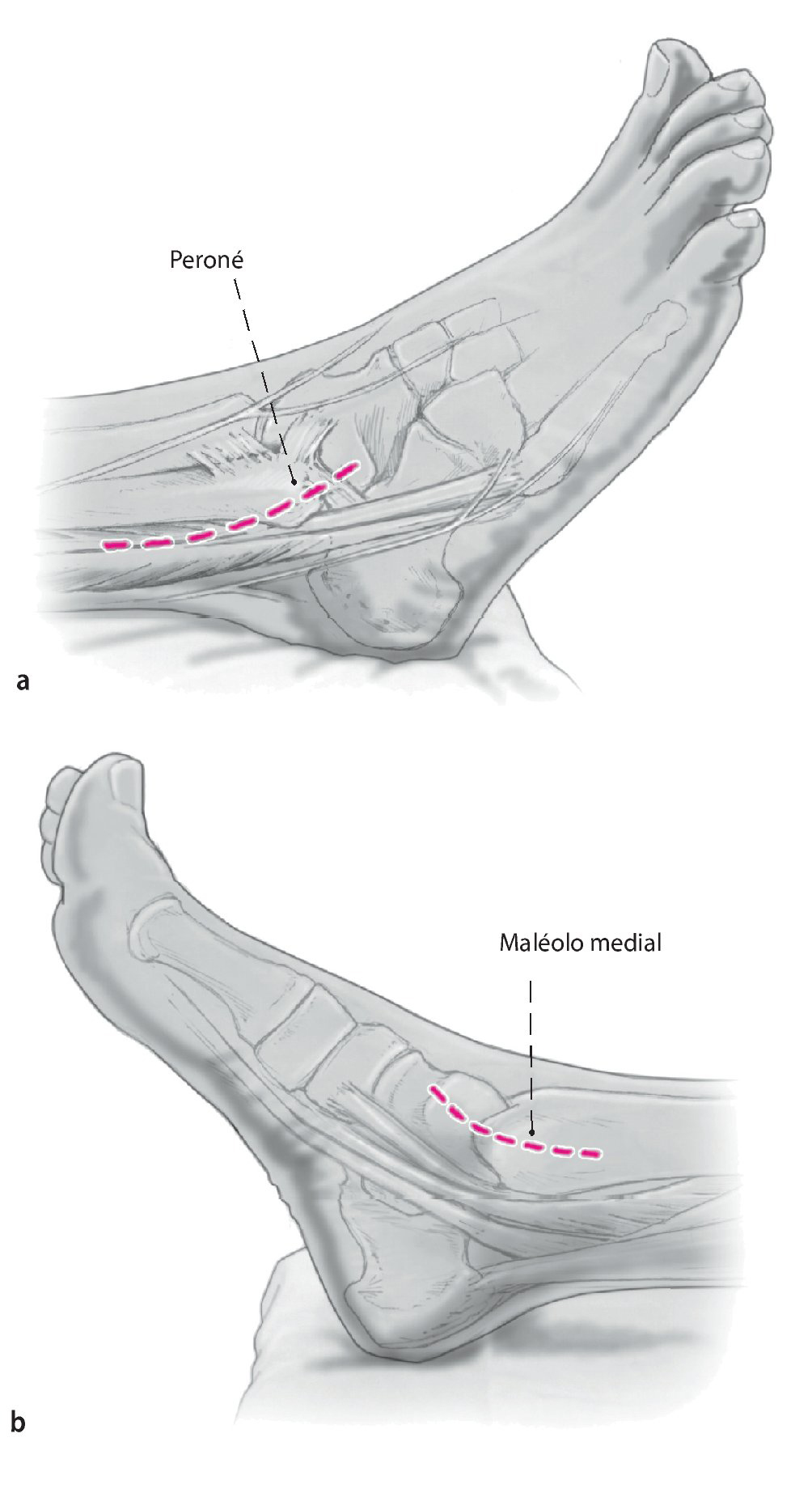
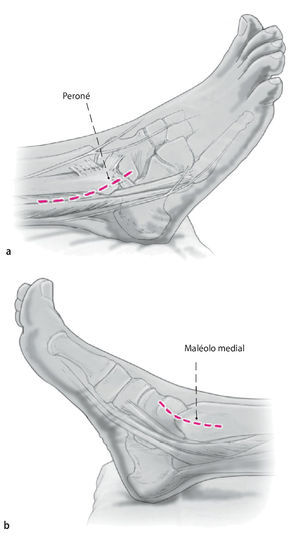
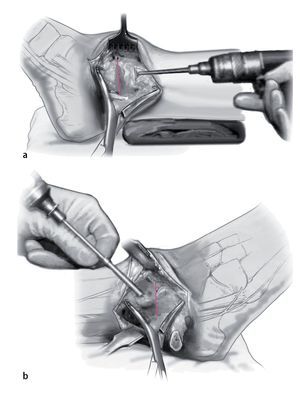
Fig. 1 Incisión lateral (a) y medial (b) . Ambas de 6-8 cm de longitud y el uso del maléolo lateral y medial como puntos de referencia.
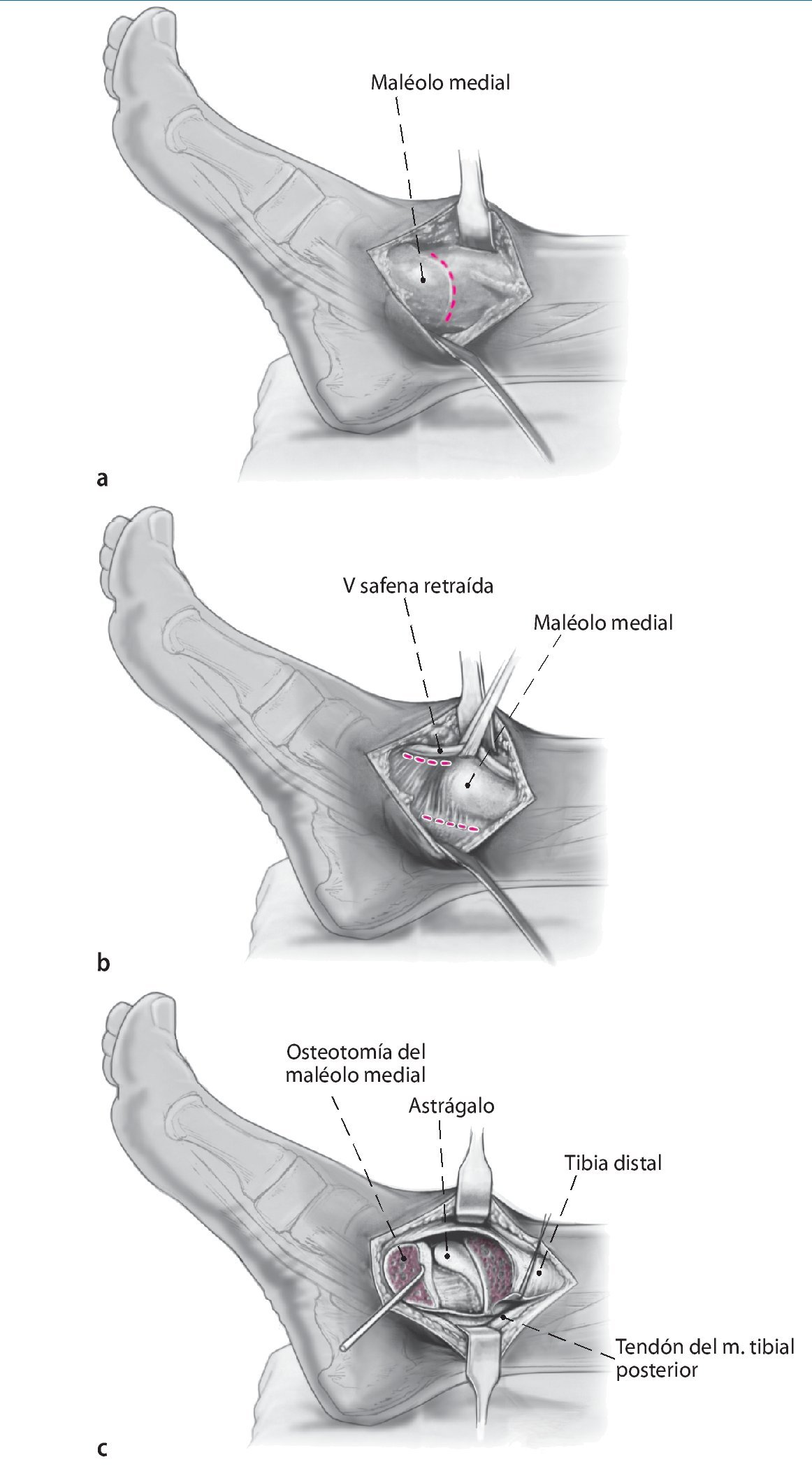
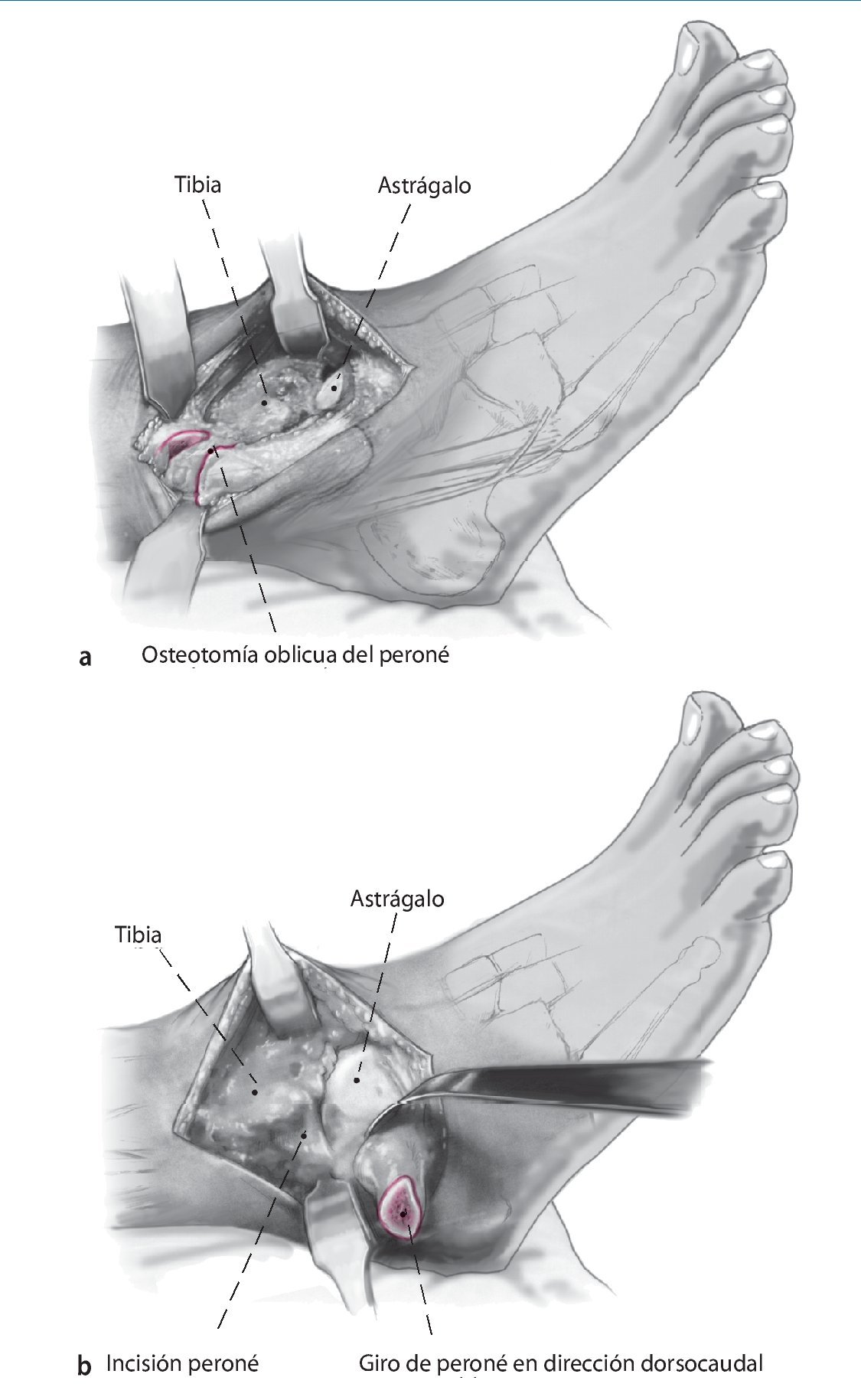
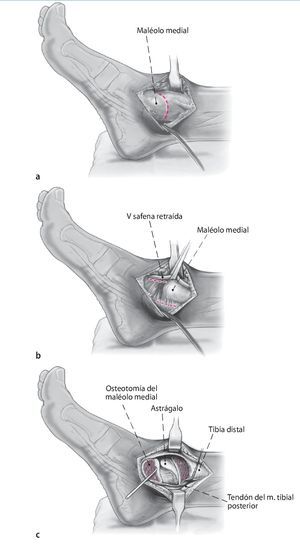
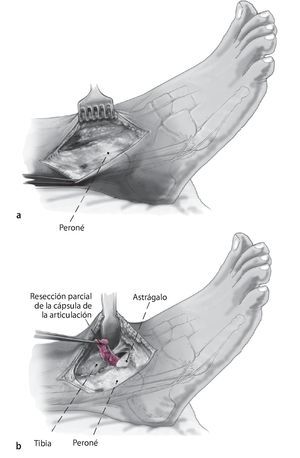
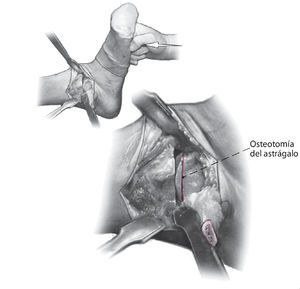
Fig. 2 La incisión medial se lleva a cabo hasta el periostio (a). El daño a la vena safena mayor se evita mediante su retracción anterior. En el lado anteromedial, se reseca parcialmente la cápsula anterior (b). El retináculo extensor y los tejidos blandos se pueden mover como una capa para exponer la sección anteromedial de la articulación del tobillo. Se realiza incisión posterior del retináculo sobre el tendón tibial posterior para permitir la colocación protectora de un separador de Hohmann (b). La osteotomía del maléolo medial se realiza con sierra oscilante y se reseca la porción distal (c).
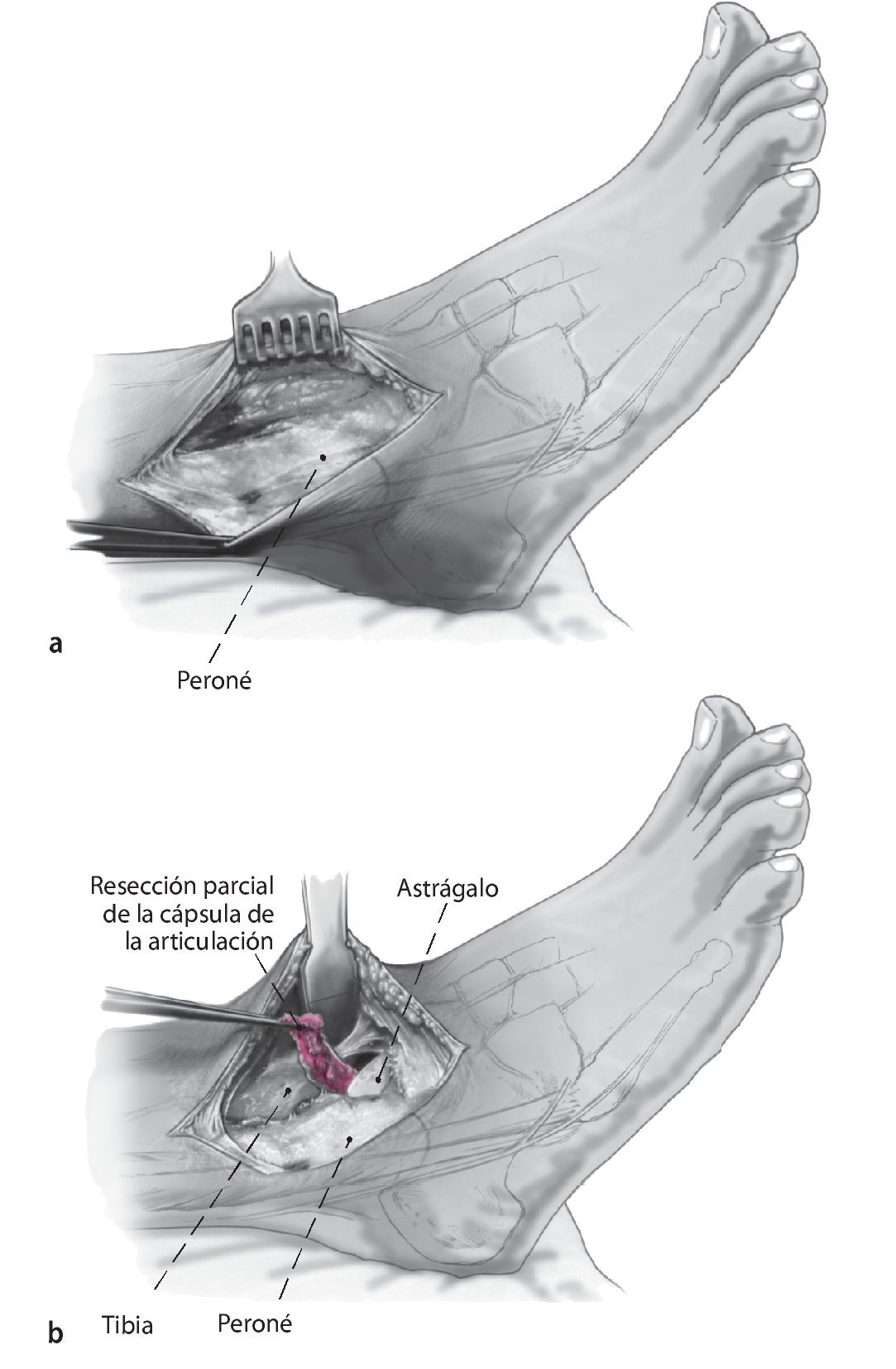
Fig. 3 Aborde el peroné desde un plano lateral en línea recta (a). La cápsula de la articulación se reseca parcialmente para dejar visible la sección tibioastragalina anterolateral (b). Realice una incisión en la vaina de tendón extensor y levante los tejidos blandos de la tibia en una sola capa. Ahora se puede colocar un separador de Hohmann para permitir una mejor visibilidad de toda la sección anterior del tobillo.
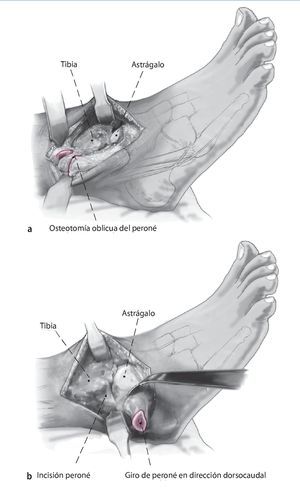
Fig. 4 En el ángulo posterolateral se realiza incisión en la vaina tendinosa peronea. Colocar los separadores de Hohmann como protección en posición anterior y posterior del peroné. Realizar osteotomía oblicua del peroné (a) usando la sierra oscilante a unos 6 cm por encima del espacio articular. Se reseca una sección de 8 mm para facilitar la compresión apropiada al final del procedimiento. Gire el peroné en dirección dorsocaudal (b).
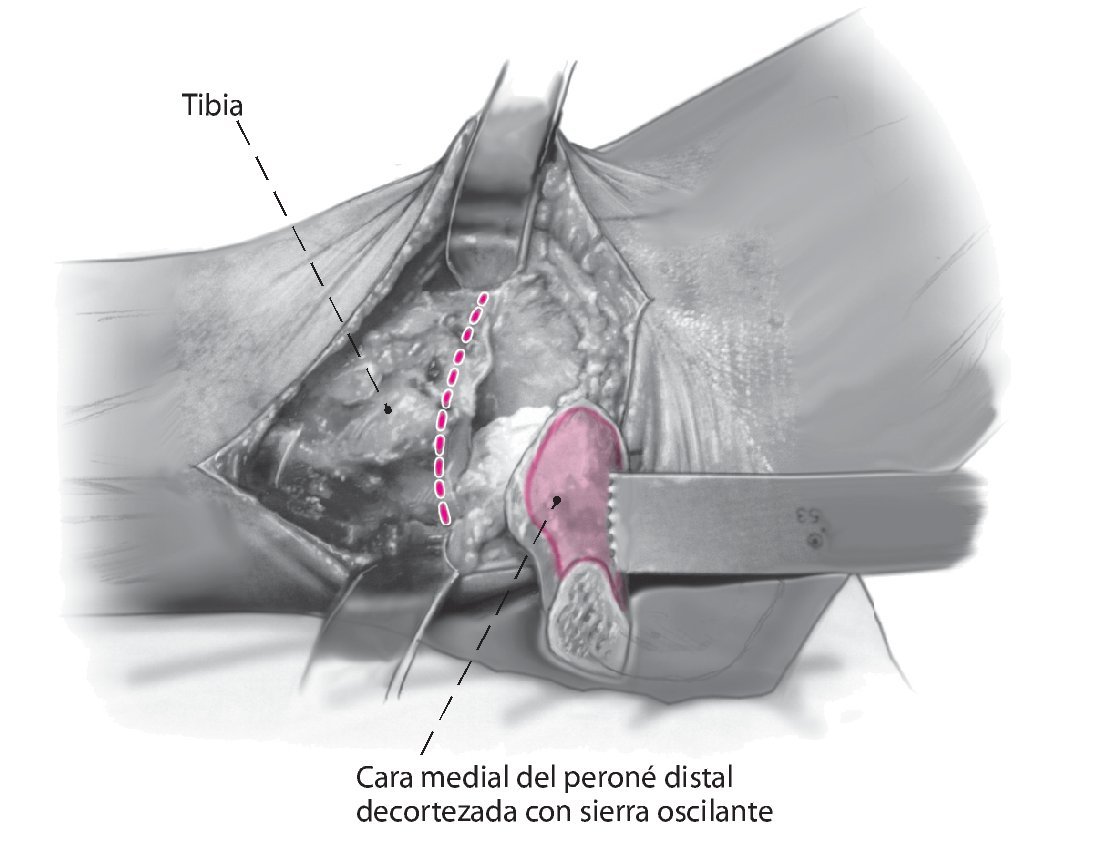
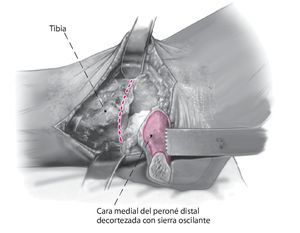
Fig. 5 Decortización de la cara medial del peroné distal con sierra oscilante. Esto aumenta la potencia biológica de la refijación.
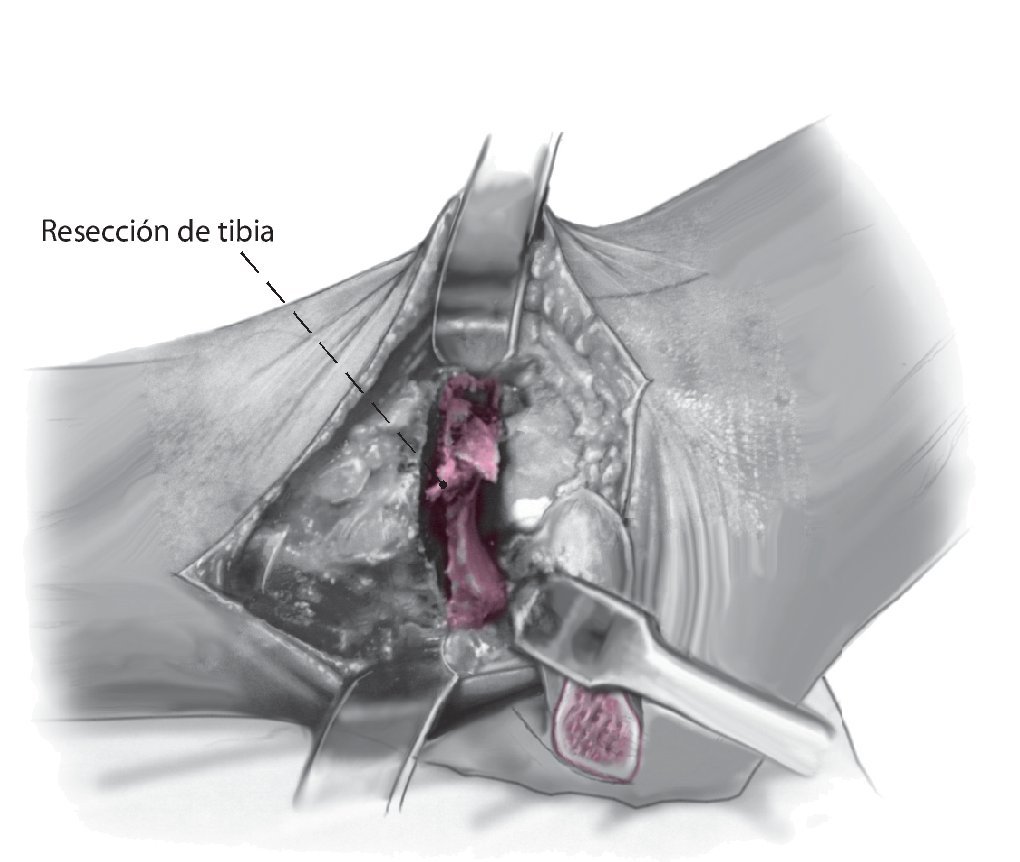
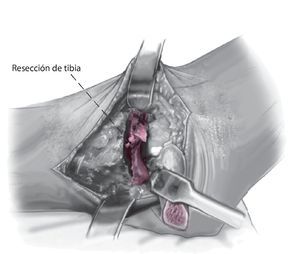
Fig. 6 Realice la osteotomía en la tibial distal perpendicular al eje tibial. Cuando se realiza de medial a lateral, el paquete neurovascular posteromedial es visible y se puede supervisar. La resección de la tibia debe ser lo menor posible para evitar el acortamiento de la extremidad.
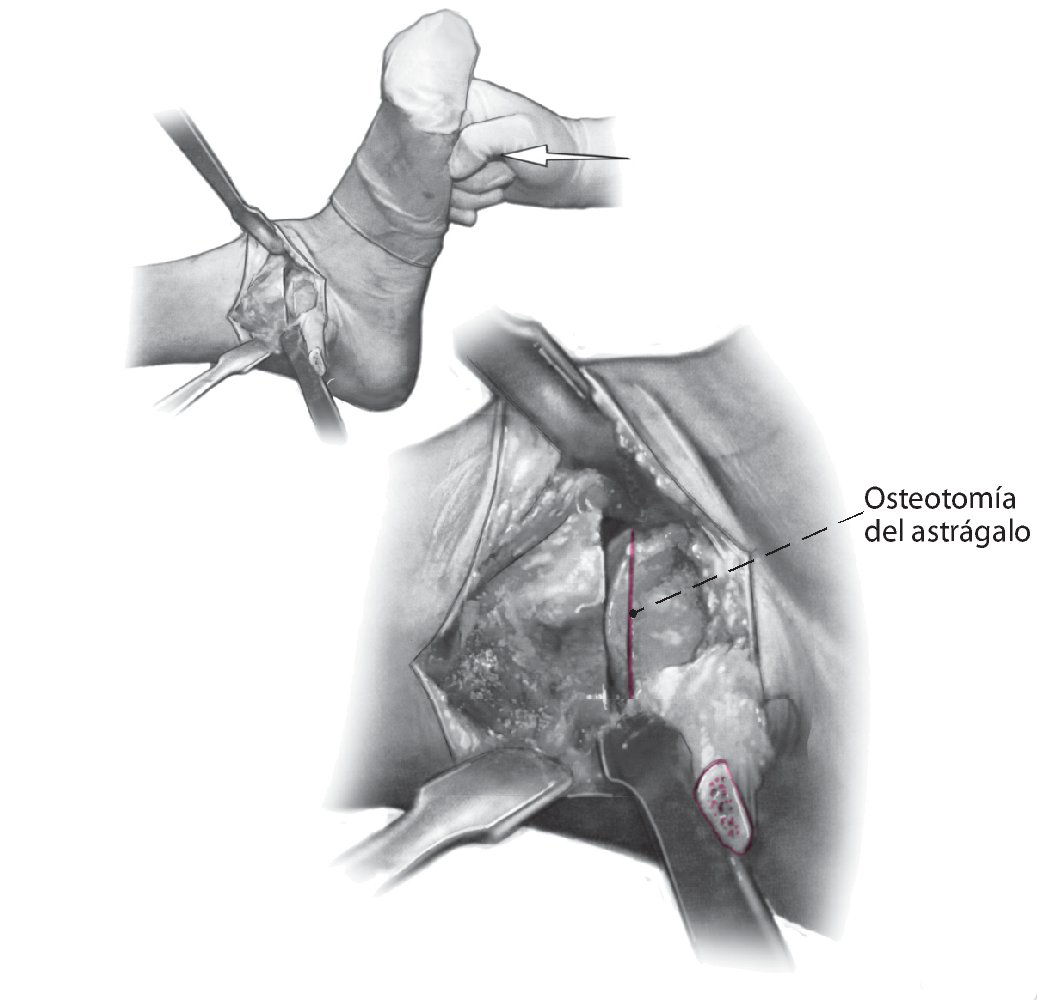
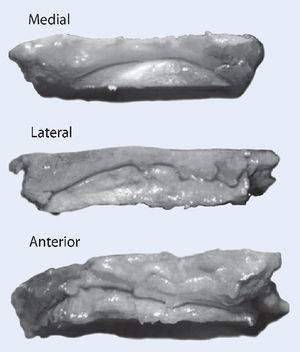
Fig. 7 Coloque el pie en la posición deseada usando el lado contralateral como plantilla. Plantígrado con 5-8º valgo y 5-15º de rotación externa. Cuando se haya identificado la posición deseada, se realiza una osteotomía sutil de la superficie superior del astrágalo de forma exactamente paralela a la osteotomía tibial.
Fig. 8 Compruebe la alineación apretando a la vez los cortes del astrágalo y de la tibia. Debe cuidarse la alineación neutra del retropié para que la altura sea idéntica en todas las direcciones.
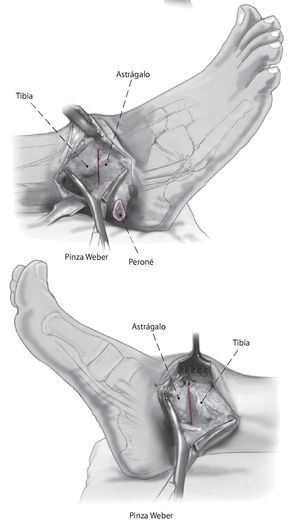
Fig. 9 Compruebe la alineación y aplique fijación provisionalmente con el uso de dos pinzas Weber grandes. Asegurarse de que el astrágalo esté colocado un poco posterior respecto al margen distal de la tibia anterior para reducir así el brazo de palanca anterior del pie.
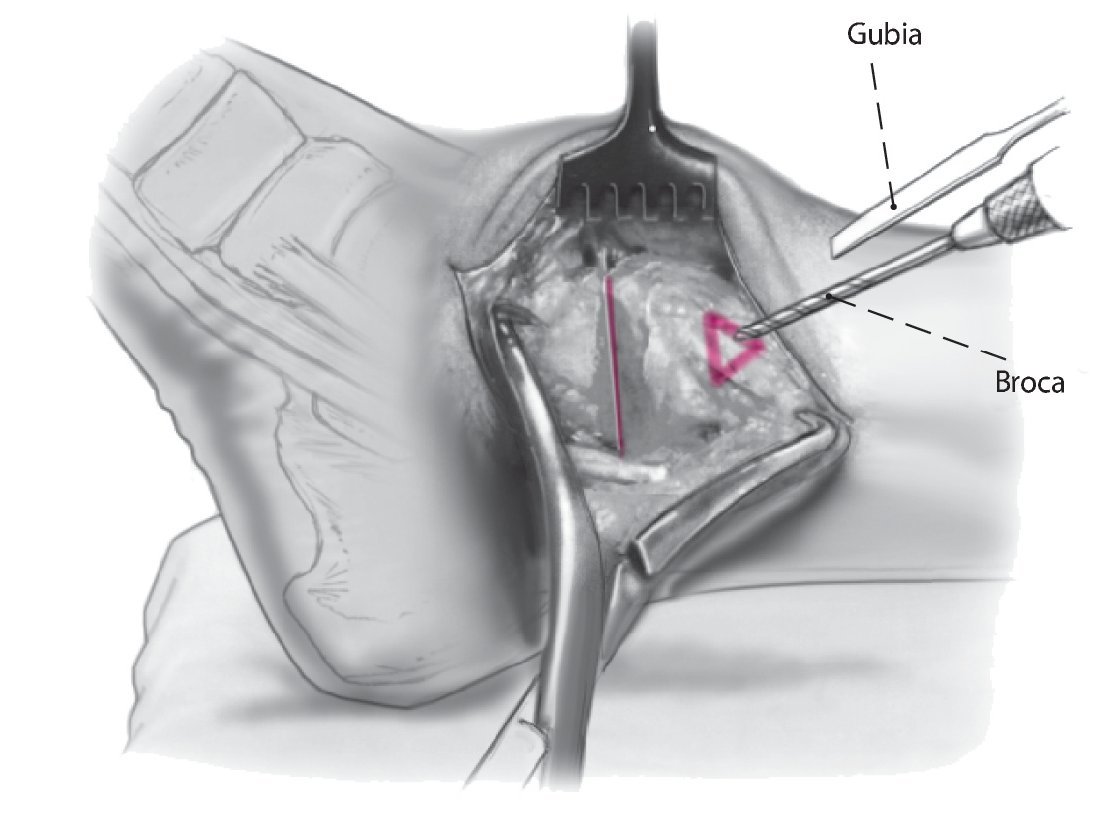
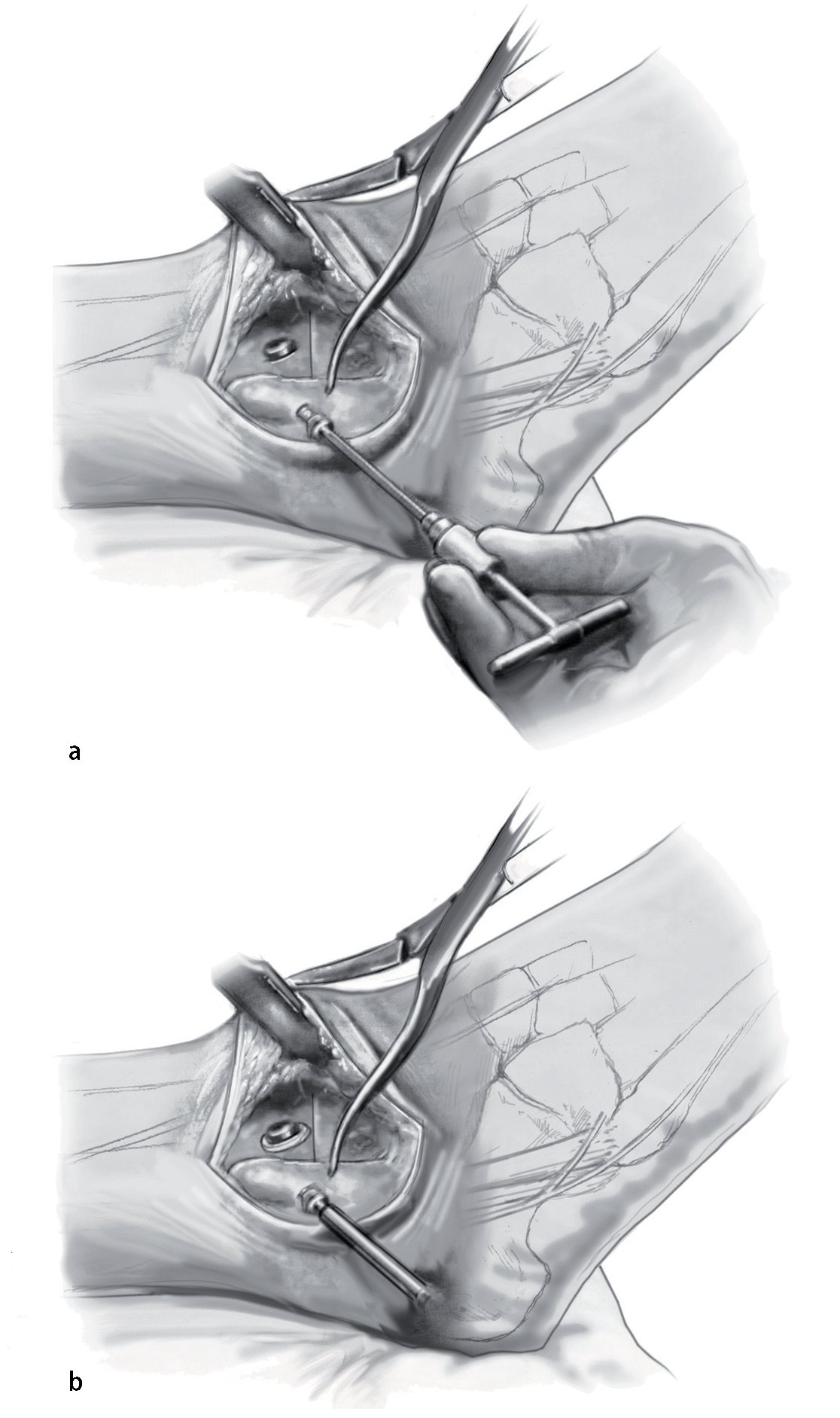
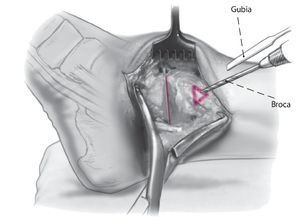
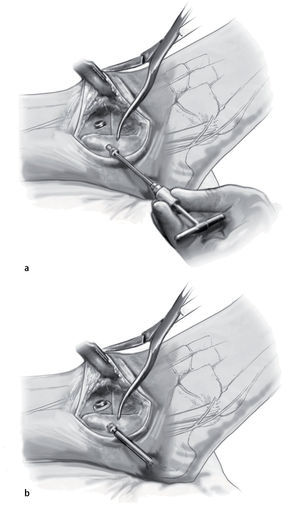
Fig. 10 Utilice la broca de 2,5 mm y un gubia de 1 cm para extraer un triángulo de capa cortical en el lado anteromedial de la tibia. La base del triángulo debe ser paralela a la planta del pie. Eso permite el avellanado, así como un posicionamiento más pendiente del tornillo respecto a la tibia.
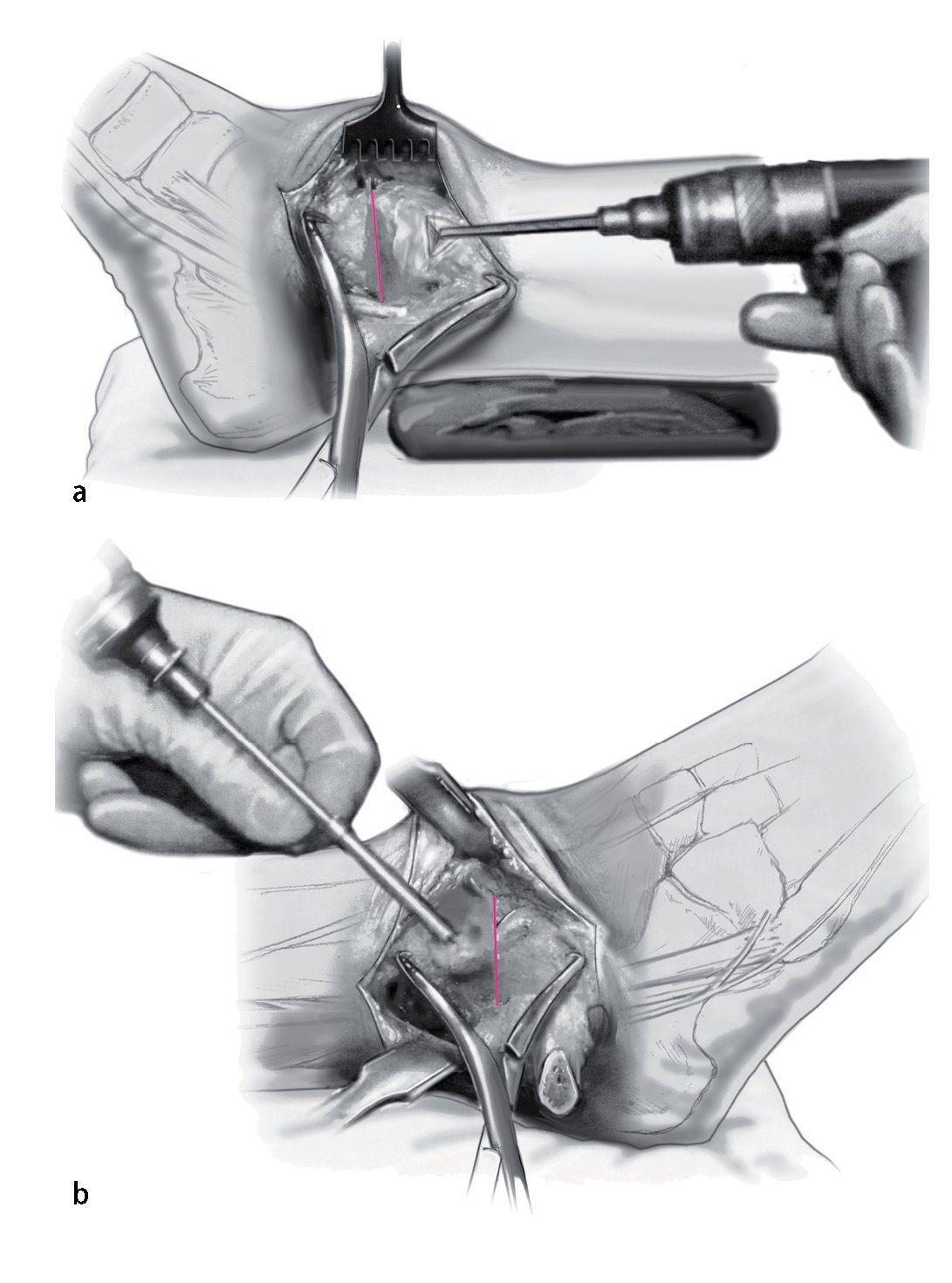
Fig. 11 Mediante el uso de una broca de deslizamiento/broca guía de 4,5 mm se realizan agujeros en sentido medial y lateral, seguidos de agujeros de 3,2 mm con rosca en la capa cortical opuesta. Se colocan dos tornillos corticales de fijación de 4,5 mm con rosca completa y arandelas. El tornillo medial se dirige un poco en dirección anterior, mientras que el tornillo lateral se orienta ligeramente más posterior. Lo ideal es que el tornillo cruce craneal al nivel de la osteotomía.
Fig. 12 Se retiran las pinzas Weber. El peroné distal se vuelve girar a su posición. Se fija una pinza Weber sobre él para obtener reducción temporal. La fijación final se logra mediante un tornillo cortical de fija ción con rosca completa de 4,5 mm.
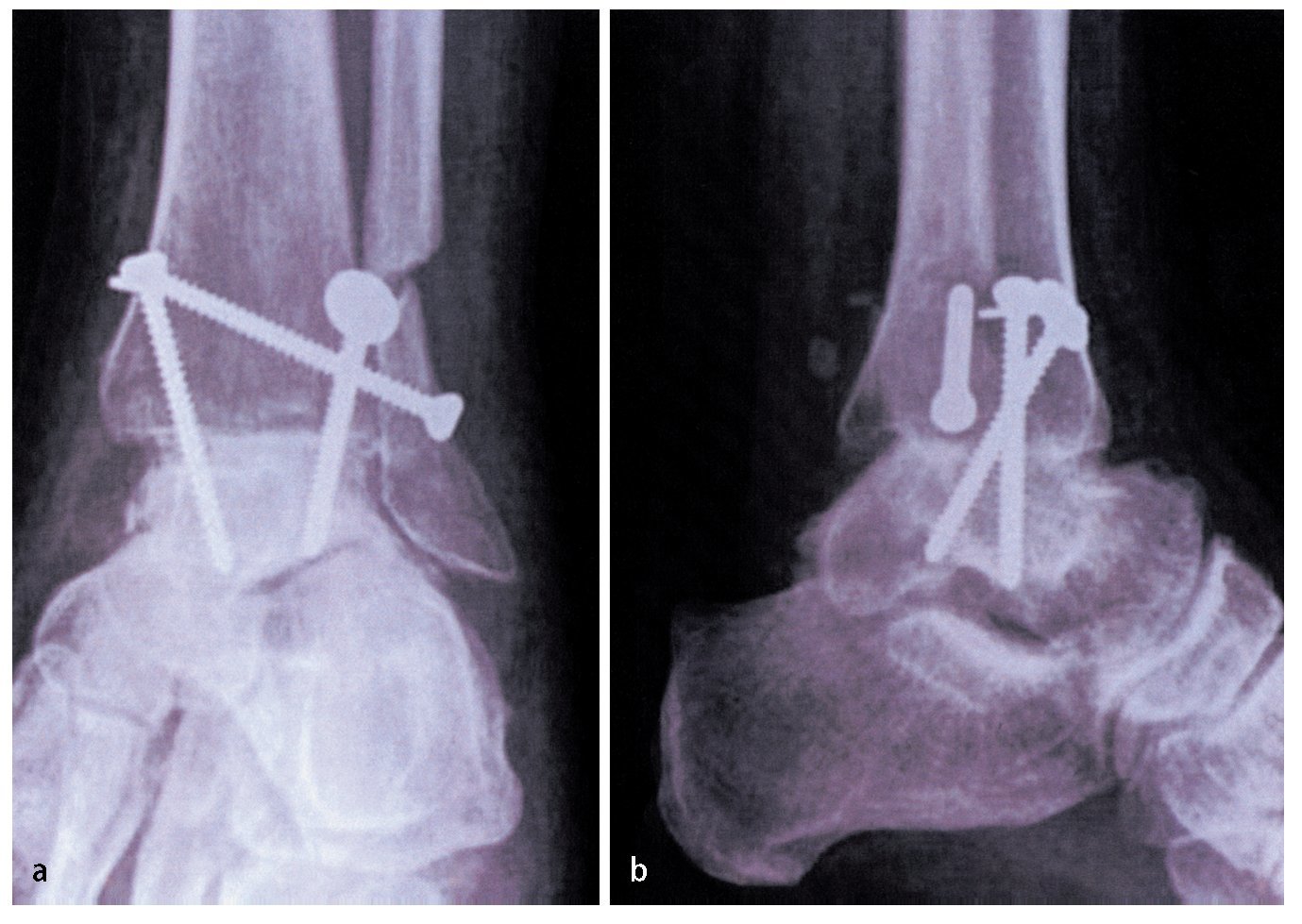
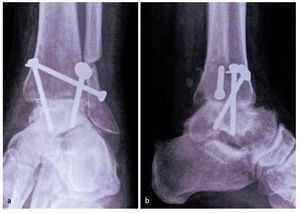
Fig. 13 Obtener radiografía anteroposterior y lateral intraoperatoria para comprobar la posición de los tornillos. Lavado y cierre de la herida con suturas absorbibles interrumpidas y con suturas no absorbibles para la piel. Vendaje compresivo estéril y férula por debajo de la rodilla. No se emplea drenaje de aspiración.
Manejo postoperatorio
— Vendaje compresivo directo posoperatorio.
— Inspección de la herida en el segundo día del posoperatorio. Tras la reducción del dolor y la inflamación se aplica un yeso circular.
— Alta rutinaria después de 5-10 días.
— Yeso sin carga durante 6 semanas, seguido de bota para fracturas o yeso con carga de peso durante otras 6 semanas.
— Fraxiparina 0,3 ml® (GlaxoSmithKline, Zeist, Utrecht, Holanda) durante 6 semanas para la profilaxis de sucesos tromboembólicos venosos.
— Control ambulatorio en las semanas 2, 6, 12, 26 y 52 después de la operación.
— Cambio de yeso en las visitas de la semanas 2 y 6.
— Eliminación de puntos de sutura en la visita de la semana 2.
— Radiografías anteroposterior y lateral del pie y tobillo en las semanas 6, 12, 26, y 52 del posoperatorio.
— Se inicia la fisioterapia a la semana 12 del posoperatorio, cuando se inicia la marcha sin protección.
Errores, riesgos y complicaciones
— Una mala posición del pie debe abordarse sin dilación. Las causas más comunes son planos de resección irregulares en la tibia o el astrágalo, o un error de rotación durante la fijación en el lado de la artrodesis.
— Se debe evitar la colocación inadecuada de tornillos en otra posición que no sea un ángulo de 30 ° con el eje tibial. El punto de cruce debe ser proximal al pilón tibial ya que esto aumenta la estabilidad (fig. 13). Una posición inadecuada de los tornillos da lugar a más micromovimientos y, en consecuencia pone en riesgo la solidez de la fusión33.
— En caso de infección superficial, antibióticos por vía oral (Flucloxacilina 500 mg 3 dosis diarias/veces al día durante 10 días). En caso de una infección profunda, es necesaria la extracción del implante. En tales casos, es aconsejable compresión 0mediante fijación externa. Ocasionalmente, es necesario realizar cirugía plástica para cubrir la herida.
— En caso de pseudoartrosis sintomática, la primera elección de tratamiento es realizar una cirugía de revisión mediante la misma técnica.
Resultados
Entre 1990 y 2005, se realizaron 30 artrodesis de tobillo en 26 pacientes (20 hombres, 6 mujeres) mediante la técnica descrita y se evaluaron los resultados mediante seguimiento a largo plazo. La edad media en el momento de la artrodesis fue de 50 años (intervalo 11-72 años). En un caso (3%) se produjo infección de la herida profunda. El tiempo medio de seguimiento fue de 9,2 años (intervalo 3,4-19 años). El diagnóstico preoperatorio fue de artritis postraumática en 26 pacientes, deformidad paralítica en 1, artritis inflamatoria en 2, y deformidad de pie zambo en 1 caso. En nuestra población, 5 (17%) eran fumadores. Un paciente (3%) estaba bajo tratamiento para la diabetes mellitus. Seis (23%) presentaban obesidad con un índice de masa corporal (IMC) superior a 30.
Todos los pacientes fueron evaluados para confirmar fusión radiológica. Para medir la satisfacción del paciente, se utilizó la satisfacción subjetiva. Se solicitó a los pacientes que calificaran su satisfacción mediante una escala de 100 puntos. Se utilizó la puntuación de tobillo-retropié de AOFAS para la evaluación clínica del dolor, la función y la alineación3,17. La puntuación más alta alcanzada después de la artrodesis es 92.
En 28 (93,3%) de las artrodesis de tobillo se logró una unión. Se volvieron a repetir tres artrodesis utilizando la misma técnica. Las razones de las mismas fueron infección, pseudoartrosis y consolidación defectuosa. En su trabajo, Perlman et al27 identificaron el tabaquismo como un factor de riesgo de pseudoartrosis. Collman et al5 demostraron una tendencia hacia mayores tasas de pseudoartrosis en pacientes obesos. El análisis bivariable no mostró dichas tendencias en nuestra población. No obstante, nuestro número de pseudoartrosis es demasiado pequeño como para determinar factores de riesgo específicos.
De los 26 pacientes operados con esta técnica, el 85% expresó estar satisfecho con el resultado. En nuestra población, se obtuvo una puntuación media de tobillo-retropié de AOFAS de 66 (desviación estándar (DE) ± 12). Dicha puntuación es similar, aunque algo inferior, a las obtenidas en otros estudios1,4,6-9,20,24,29,30,35. Desafortunadamente, no tenemos una explicación para esto. Es, sin embargo, llamativo que las puntuaciones de AOFAS sean inferiores a otros estudios pero que la satisfacción del paciente alcance el 85%. Una explicación podría ser el hecho de que los pacientes fueron evaluados por un observador independiente. Por lo tanto, no existe sesgo del observador. Tal vez nuestras puntuaciones son más realistas para el grupo de pacientes que sufre principalmente osteoartritis de tobillo en fase terminal por causas traumáticas. Además, hay que señalar que la escala de AOFAS, a pesar de que su utilización está generalizada, no está bien validada31. Esto podía desempeñar un papel a la hora de interpretar los resultados obtenidos.
No se trata de una técnica mínimamente invasiva. Sin embargo, al utilizar dos incisiones separadas, se deja un puente de piel suficiente como para respetar los tejidos blandos y al tiempo se permite una máxima exposición. La resección del maléolo medial permite mayor visibilidad, lo que es especialmente útil cuando existe una deformidad importante. Como resultado de esta buena exposición, se reduce al mínimo la resección errónea del pilón tibial y del astrágalo. Esto es una parte importante de la técnica puesto que coincidimos con la literatura en que el posicionamiento correcto del pie es de suma importancia para lograr una función satisfactoria, aliviar los síntomas, y reducir al mínimo la tensión máxima en las articulaciones adyacentes2,14,18,32,34. Cuando se utiliza una configuración de tornillos cruzada, Ogilvie-Harris et al26 recomiendan el uso de tres tornillos en lugar de dos.
Creemos que la construcción con 3 tornillos es biomecánicamente deseable cuando se utiliza una técnica de preparación de superficie con corte plano. Los tornillos colocados en paralelo producen mayores fuerzas de compresión. Sin embargo, puesto que se utilizan pinzas Weber para la compresión, nuestro objetivo es la construcción de tornillo más rígida. El uso de tornillos que se cruzan justo proximales a la superficie de fusión a un ángulo de 30º respecto al eje tibial ha demostrado ser superior para este fin10,15,33. Por lo tanto, la técnica descrita proporciona resultados fiables en seguimiento a largo plazo para una amplia gama de indicaciones de la artrodesis.
Conflicto de intereses. El autor manifiesta que no existe ningún conflicto de intereses.
Correspondencia
G.M.M.J. Kerkhoffs, MD, PhD
Department of Orthopaedic Surgery, Orthopedic Research Center Amsterdam
Academic Medical Center 1100 Ámsterdam (Países Bajos)
gmkerkhoffs@amc.nl