Objetivo. Extracción de fragmentos discales extruidos que afectan a la raíz nerviosa saliente. Preservar el espacio interlaminar y la articulación facetaria.
Indicación. Hernia discal de migración craneal.
Contraindicaciones. Estenosis grave del conducto raquídeo.
Técnica quirúrgica. Microscopio quirúrgico desde la incisión a la sutura, incisión cutánea de 25 mm a unos 5 mm de la línea media, ruta subperióstica convencional o acceso transmuscular mediante separación roma del músculo multífido. Se realiza perforación de agujero translaminar (10 mm de diámetro). La exploración epidural se inicia a lo largo de la saco dural hasta alcanzar la «axila» de la raíz saliente. Se extrae(n) fragmento (s) de disco extruido o subligamentosos. Si se detecta una perforación anular importante, se debería limpiar el espacio discal (20% de los casos).
Manejo posoperatorio. Movilización en el mismo día.
Resultados. Un total de 84 pacientes (46 hombres) fueron sometidos a un abordaje translaminar (ATL). La edad media fue de 57 años (intervalo 27-80 años). Se realizaron exámenes de seguimiento por un observador independiente en la primera y sexta semana; a los 3, 6 y 12 meses y una vez al año a partir de ese momento (seguimiento medio de 27 meses). Se encontraron fragmentos discales extruidos (61%) y subligamentosos (39%). En 4 casos el agujero translaminar se amplió a una laminotomía. En 12 pacientes se limpió el espacio discal. Los resultados (criterios de MacNab) fueron excelentes (67%), buenos (27%), razonables (5%), y deficientes (1%). La incidencia de hernias discales recidivantes fue del 7%.
Redacción
H.M. Mayer, Múnich
Ilustraciones
R. Henkel, Heidelberg
Introducción
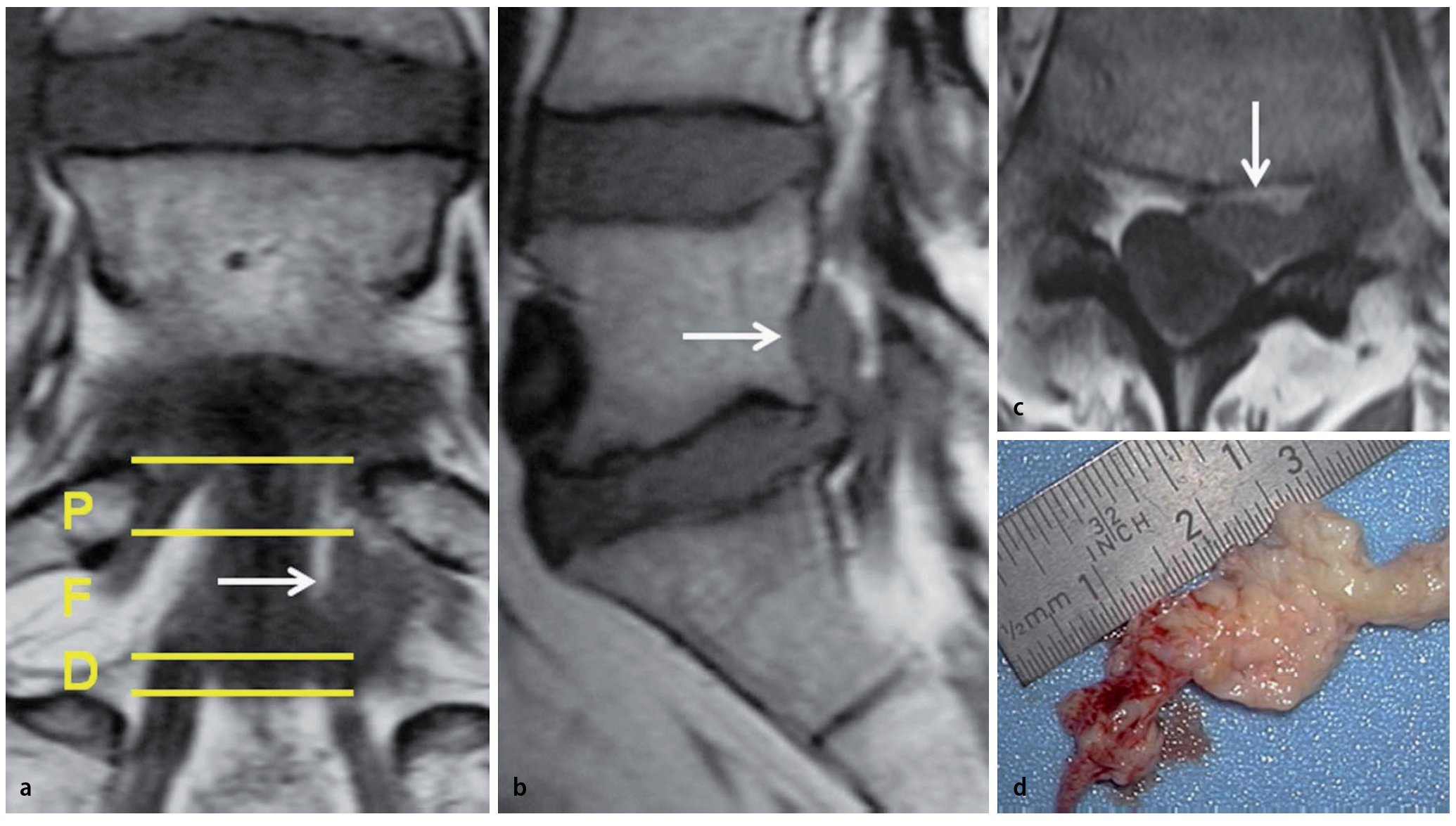
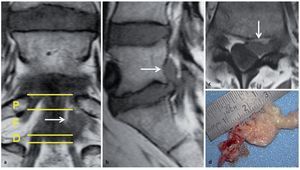
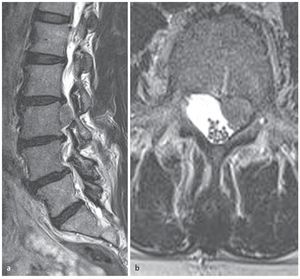
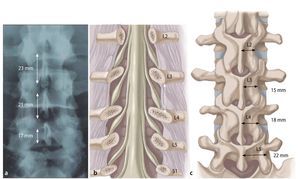
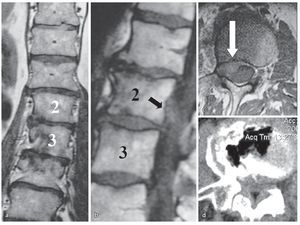
En la columna lumbar, la unidad anatómica está constituida por un cuerpo vertebral y el disco inferior. Según McCulloch3, podemos imaginar una casa anatómica de tres pisos. El primer piso es el nivel del disco. El segundo piso, entre el borde superior del espacio discal y el borde inferior del pedículo cefálico (nivel foraminal), está cubierto por la lámina. El tercer piso lo constituye el nivel de pedículo(fig. 1).
Fig. 1 a Resonancia magnética coronal en ponderación T1: se muestra los niveles discal (D), foraminal (F), y pedicular (P). El fragmento discal L5/S1 izquierdo extruido en dirección craneal (flecha) comprime la raíz saliente L5. b La hernia discal ha migrado por debajo de la lámina L5. c Es patente la compresión de la raíz L5 en el lado izquierdo (flecha), si se compara con la raíz sin compresión del lado derecho. d El hallazgo intraoperatorio
El 20% aproximadamente de las hernias discales lumbares presenta extrusión craneolateral hacia el agujero vertebral y comprimen la salida de la raíz nerviosa contra el borde inferior del pedículo cefálico (fig. 1) El abordaje estándar mediante exéresis interlaminar, requiere la resección parcial de las articulaciones facetarias con el riesgo de crear inestabilidad segmentaria posquirúrgica. Además, la exéresis del ligamento amarillo fomenta la fibrosis epidural.
En 1998, Di Lorenzo et al.2 propusieron la perforación de un agujero translaminar para ganar acceso al fragmento de disco. Los comentarios de los expertos fueron de escepticismo: la dificultad técnica (sospechada) del procedimiento, la incapacidad (supuesta) para limpiar el espacio discal, y el riesgo de fractura temprana o tardía de la pars interarticularis se consideraban importantes limitaciones de la técnica. En la actualidad, el abordaje translaminar (ATL) se considera una técnica quirúrgica segura y eficaz, especialmente para tratar los fragmentos de disco cranealmente extruido1,4-8.
Principio quirúrgico
Si comparamos un fragmento de disco extruido por debajo de la lámina a un pez en un lago congelado, existen dos formas de pescarlo.
— El primero es recorrer la superficie del lago con un rompehielos y empezar a pescar. Este método equivaldría a la exposición interlaminar estándar mediante flavectomía y la resección parcial de la articulación facetaria y/o de la lámina. Sin embargo, la resección extensa del hueso y del ligamento amarillo puede provocar inestabilidad segmentaria y un importante tejido cicatricial. Ambas condiciones pueden dar lugar a un aumento del dolor posoperatorio por carga axial.
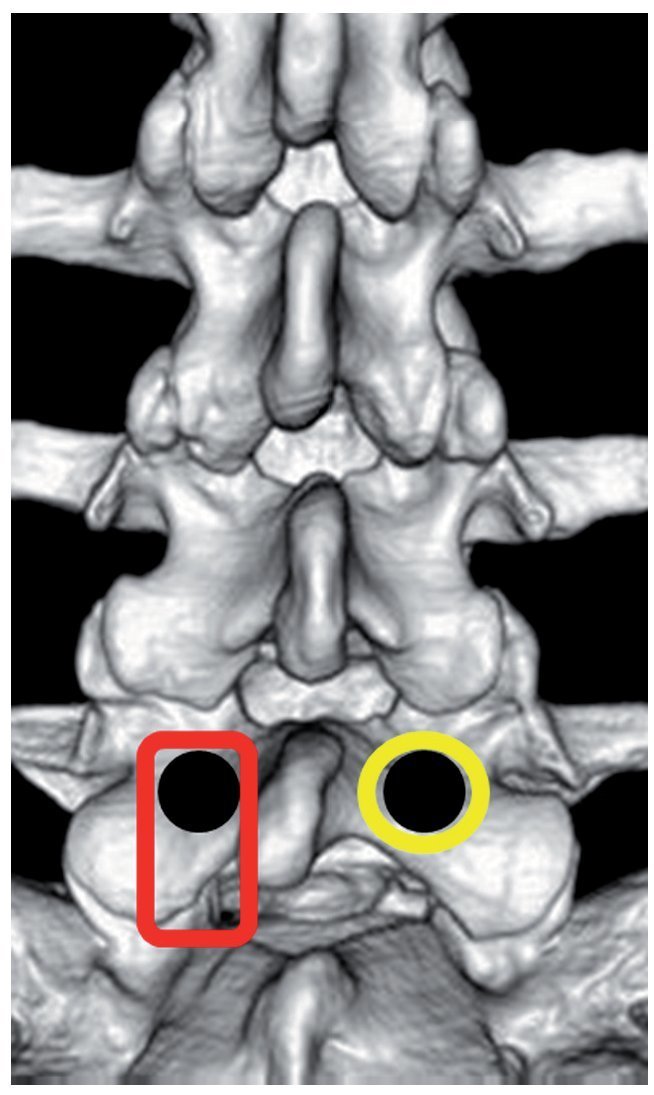
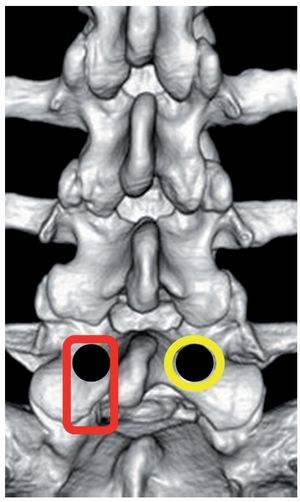
— La segunda opción consistiría en cortar un pequeño agujero en la superficie helada, justo donde se encuentra el pez y lanzar el anzuelo. La ATL, que evita la resección parcial de la articulación facetaria y la flavectomía convencional, corresponde a este último método (fig. 2).
Fig. 2 El rectángulo rojo representa la ruta interlaminar convencional y el círculo amarillo el agujero translaminar para la extracción de un fragmento de disco cranealmente extruido (punto negro) que comprime la raíz saliente; por ejemplo, L5.
Ventajas
— Se preserva la mayor parte de la articulación facetaria y del ligamento amarillo.
— Se evita el tejido cicatricial al abordar una hernia cefálica recurrente en la que se utilizó anteriormente la ruta interlaminar.
— Integridad del ligamento amarillo al tratar una hernia discal recurrente a nivel discal, si ha utilizado previamente ATL.
Desventajas
— Ampliación caudal de ATL en el nivel L5/S1 siempre que sea necesario limpiar el espacio discal. Ampliación de ATL en el caso de desgarre dural que precise suturas.
— Lo reducido del área a tratar requiere destreza en microcirugía.
— Microinstrumentos en forma de bayoneta (opcional).
Indicaciones
— Fragmento de disco con extrusión craneal, especialmente cuando empuja a la raíz saliente hacia arriba contra el borde inferior del pedículo.
— Herniación recurrente con extrusión craneal si la cirugía anterior se realizó a través de un acceso interlaminar.
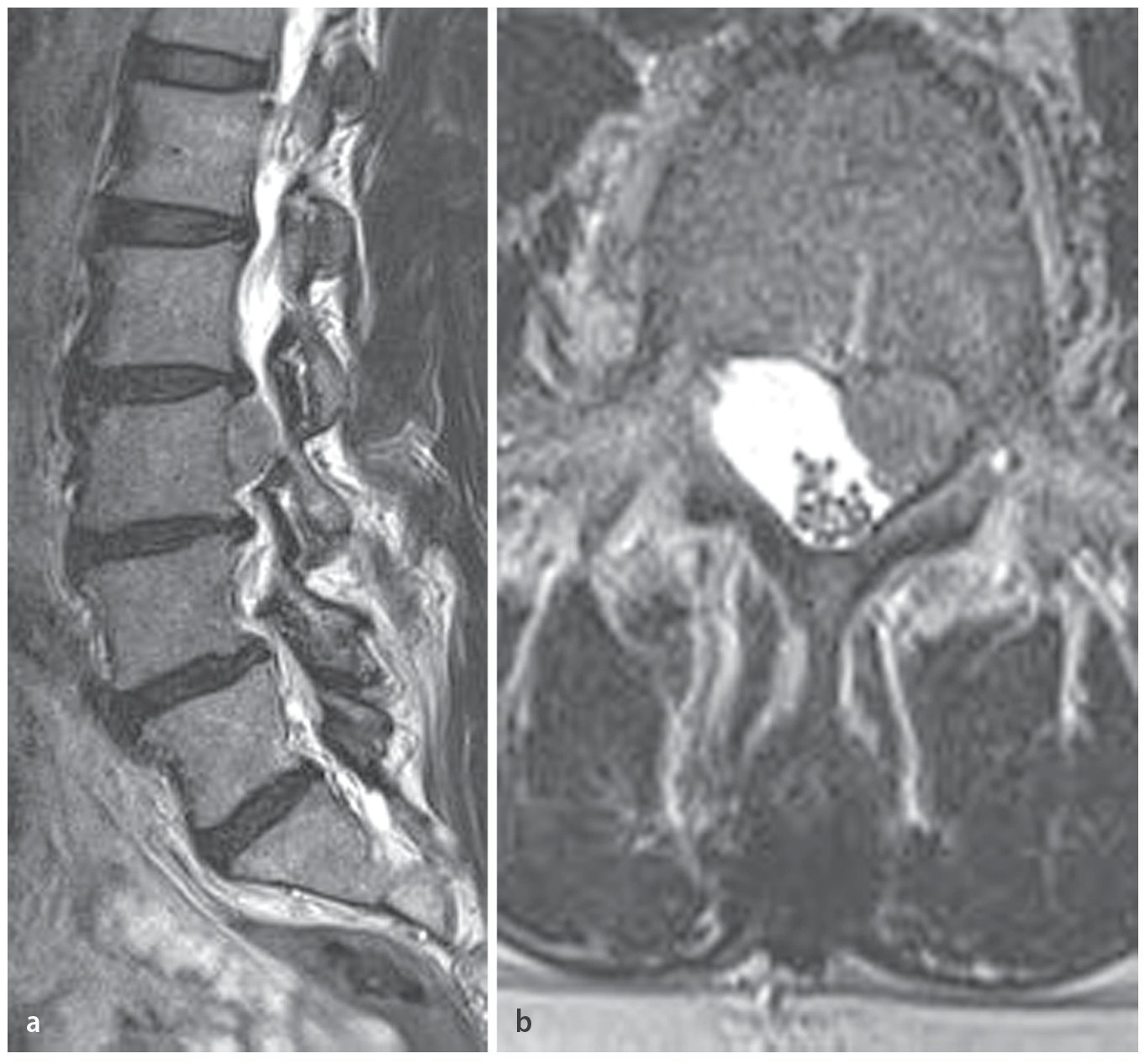
— Fragmentos de gran tamaño y desplazamiento caudal, los denominados fragmentos de «cuerpo vertebral medio» (fig. 3).
Fig. 3a La imagen sagital de resonancia magnética en ponderación T2 muestra una enorme hernia discal en L3/L4 con extrusión caudal. b Vista axial.
— No hay límite de edad específico.
Contraindicaciones
— Ausencia de una lámina adecuada como en estenosis grave del conducto raquídeo o espina bífida.
— La mayor parte del fragmento foraminal debe encontrarse entre el borde medial y lateral de la carilla superior. El material discal situado más lateralmente debe abordarse mediante una ruta paraespinosa.
Información para pacientes
— Riesgos habituales en la cirugía de disco lumbar. No existen complicaciones específicas relacionadas con ATL.
— Se debe informar al paciente que, en caso de ser necesario, el ATL se podría ampliar a una laminotomía con resección parcial de la articulación facetaria, lo que correspondería a un abordaje interlaminar convencional.
Estudio preoperatorio
— RM: imágenes sagitales y axiales ponderadas en T2. Un plano coronal es aconsejable.
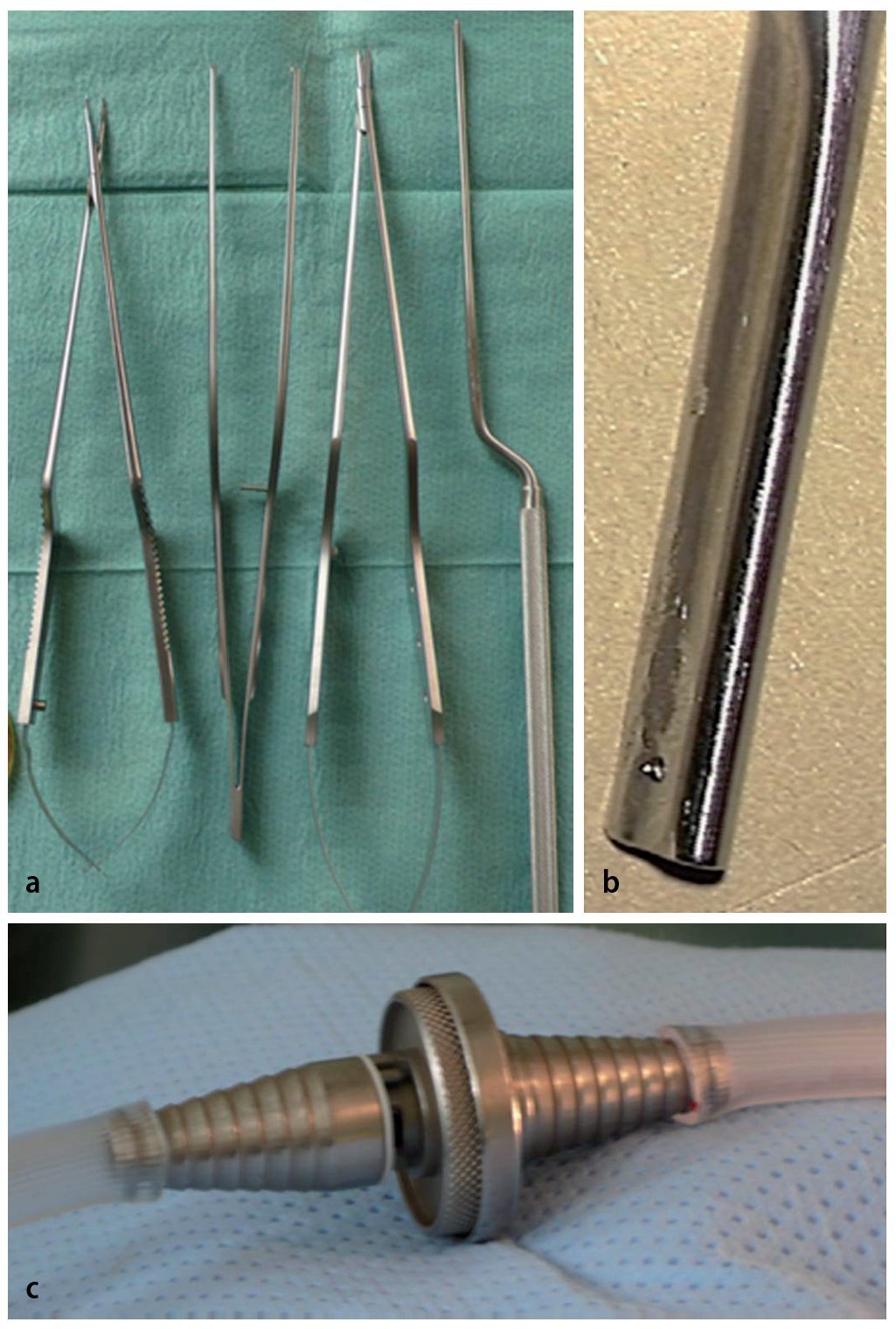
Instrumentos quirúrgicos e implantes
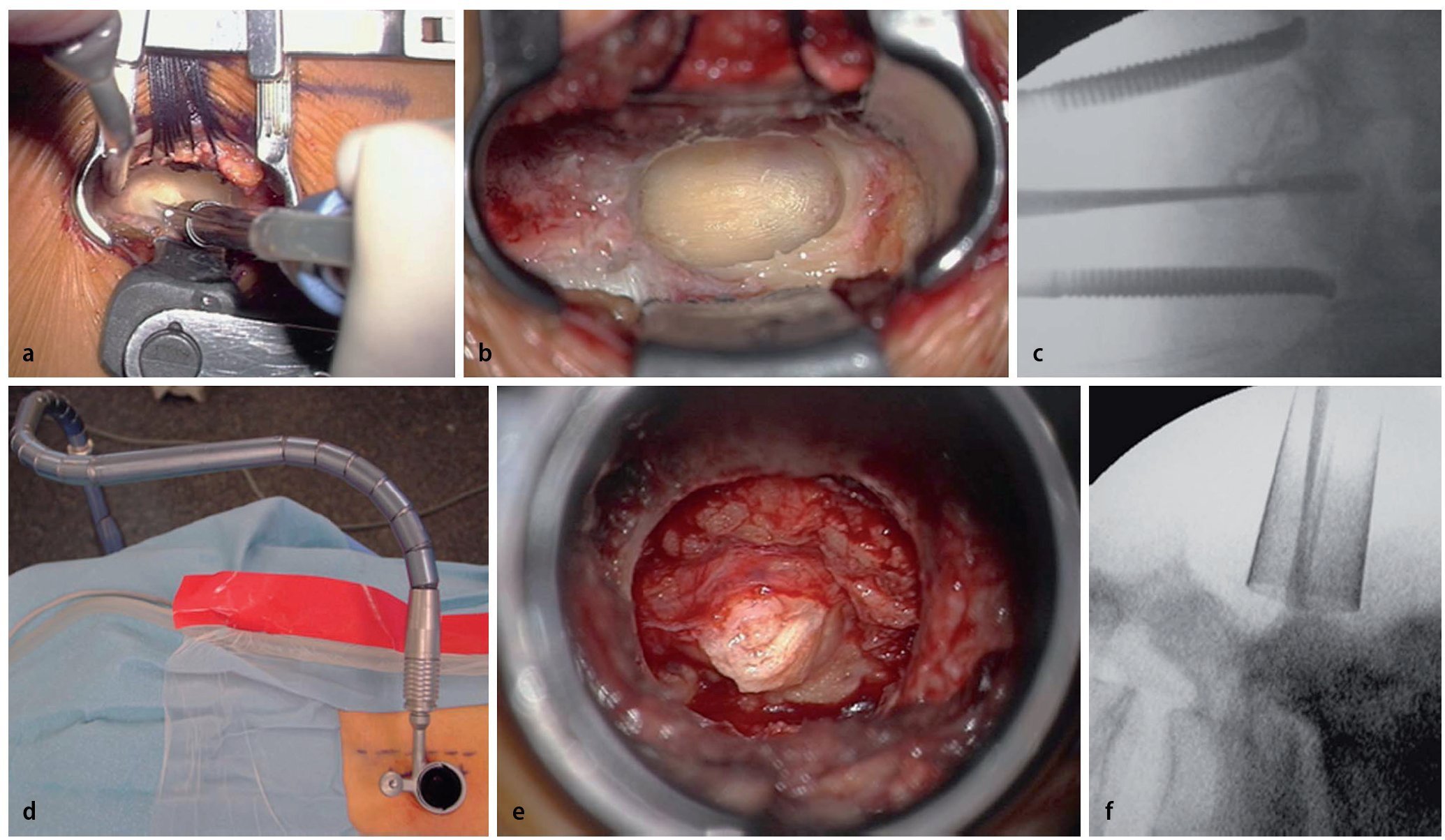
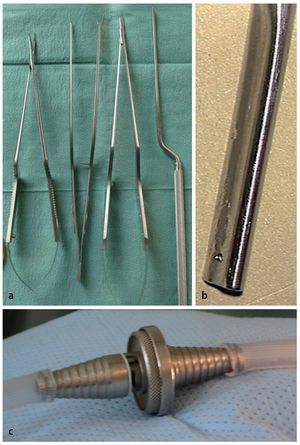
— Ruta subperióstica: sistema contraretractor - espéculo (fig. 4).
Fig. 4a Sistema miniaturizado de contra-retractor- espéculo (Medicon, Tuttlingen, Alemania). b Primer plano: se muestra la capa cortical profunda de la lámina en el agujero translaminar. c Comprobación intraoperatoria: obsérvese que la hoja del contra-retractor es radiolúcida. d Retractor tubular expandible (15 mm de diámetro) con brazo de autosoporte (Medicon, Tuttlingen, Alemania). e Primer plano: el fragmento de disco extruido es visible a través del agujero translaminar. f Comprobación intraoperatoria.
— Ruta transmuscular: Retractor tubular expandible (fig. 4).
— Taladro de alta velocidad.
— Opcional: microinstrumentos en forma de bayoneta (fig. 5).
Fig. 5 a Microinstrumentos en forma de bayoneta. b aspirador plano que actúa como separador radicular. Disponible en 3 tamaños, lado izquierdo y derecho (Medicon, Tuttlingen, Alemania). c Dispositivo para ajustar la potencia de la aspiración.
Anestesia y colocación
— Anestesia general; 2 g de cefazolina en una sola inyección.
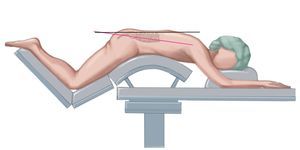
— Prono en mesa de Wilson con soporte (nuestra preferencia), también es posible con rodillas en pecho o de rodillas.
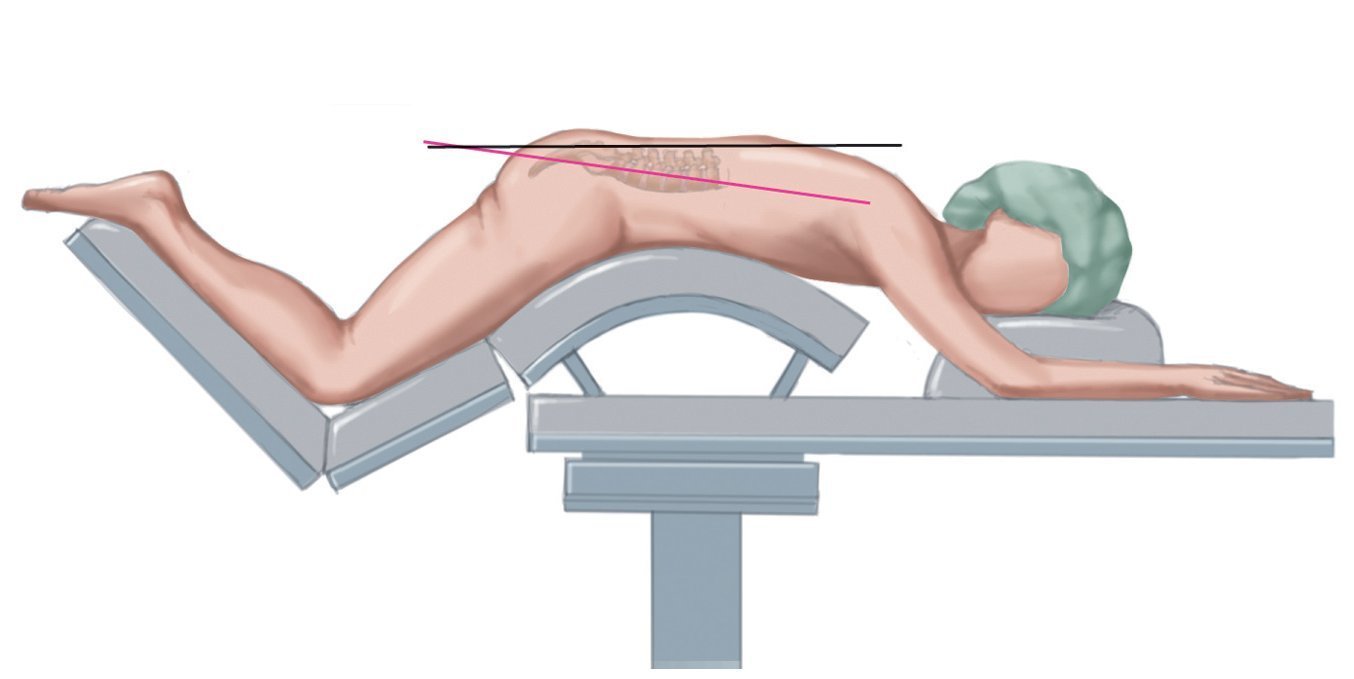
— Comentarios anatómicos: las láminas lumbares están oblicuas en el plano sagital, es decir, se «hunden» en la dirección caudal-cefálica. Al inclinar la mesa quirúrgica de modo que la cabecera esté más elevada y así se compensa dicha situación, al menos parcialmente. La ventaja de presentar una lámina en posición horizontal es doble: resulta más sencillo colocar la hoja del retractor y perforar el agujero (fig. 6).
Fig. 6 La subida del cabecero de la mesa quirúrgica posiciona las láminas «hundidas» (línea fucsia) en un plano horizontal (línea negra).
Técnicas quirúrgicas
(Figs. 7-11)
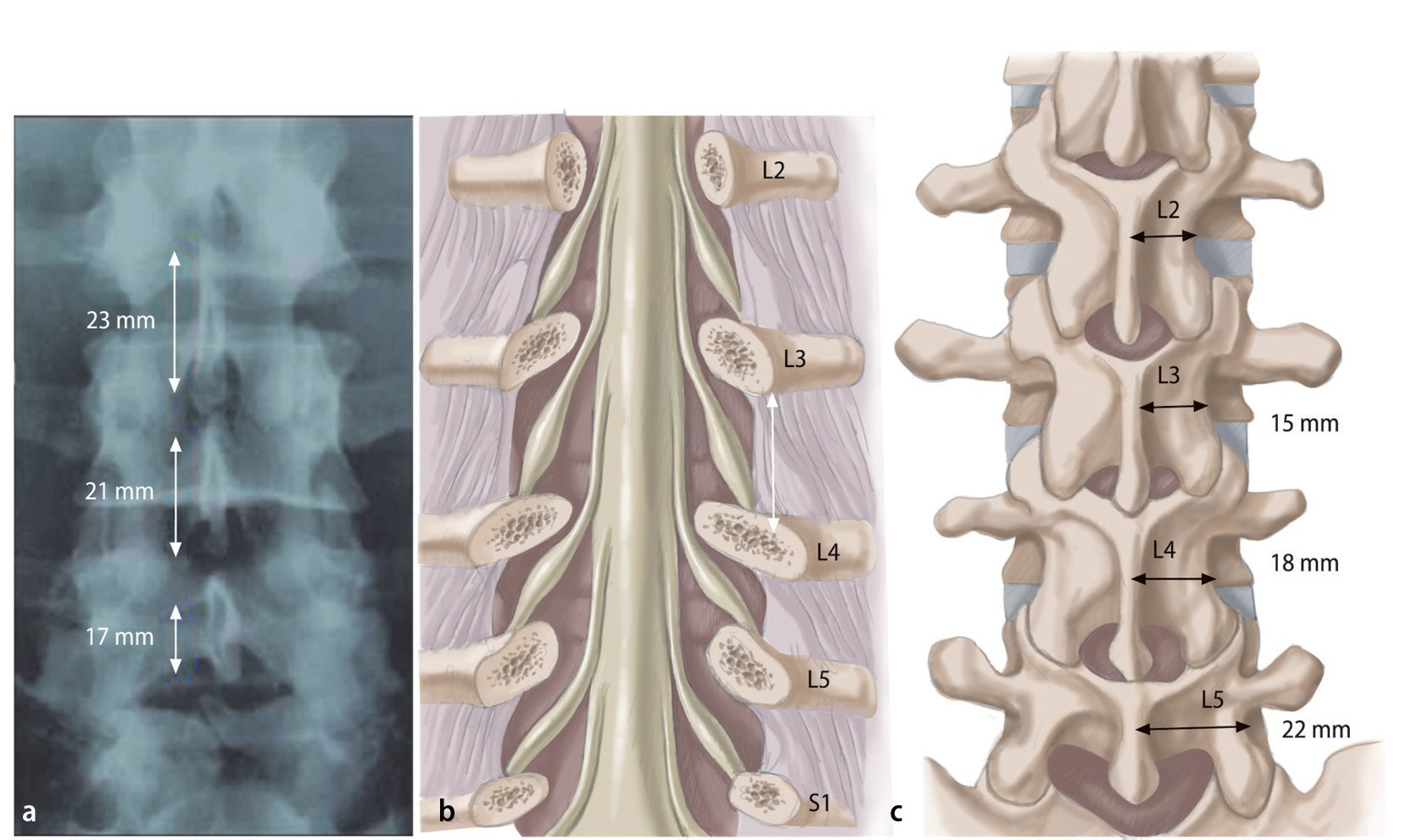
Fig. 7 Aspectos a tener en cuenta: el ancho y la superposición de la lámina respecto al espacio discal aumentan en dirección caudal-cefálica, mientras que disminuye la anchura del istmo. Esto significa que el agujero translaminar se situará en posición más medial y tendrá una forma más ovalada en la dirección craneal. En dirección craneal: a la anchura de las láminas aumenta, b el conducto radicular se vuelve menos oblicuo, c la anchura del istmo disminuye.
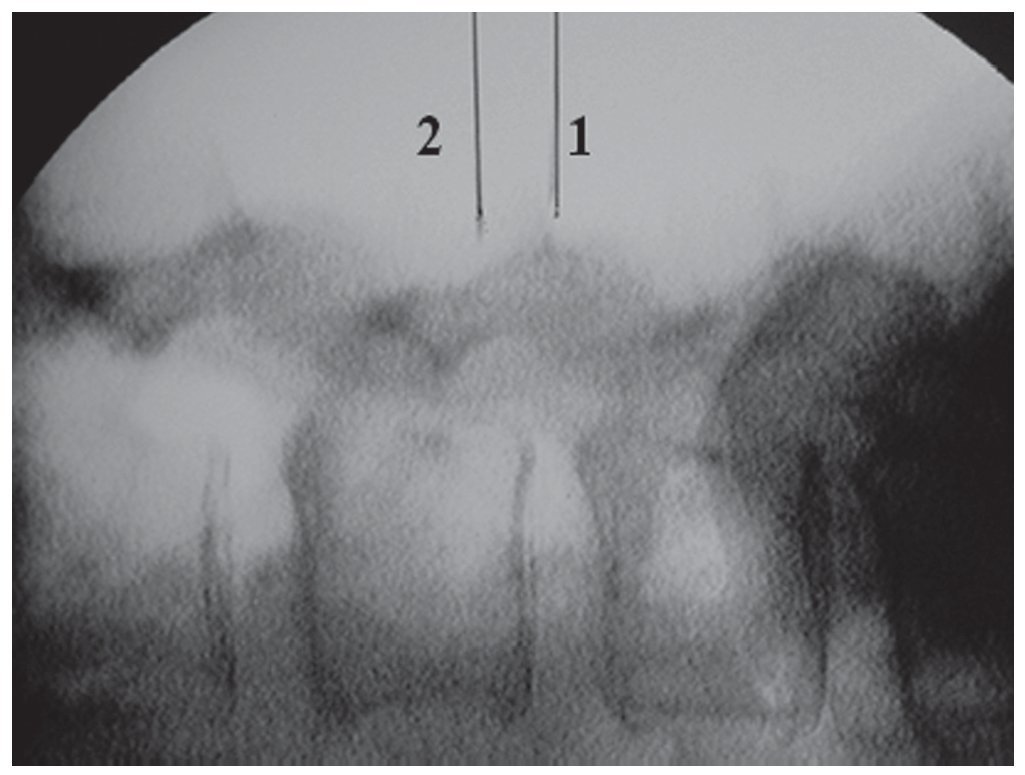
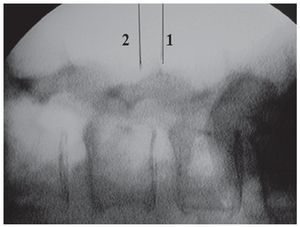
Fig. 8 Marcado radiográfico en fluoroscopia lateral. Fragmento extruido cranealmente: marcar el punto medio entre el borde superior del espacio discal índice y el borde inferior del pedículo cefálico. Hernia discal de cuerpo vertebral medio: marcar el punto medio geométrico del fragmento. La incisión cutánea cubre desde el espacio discal índice (1) hasta el borde inferior del pedículo superior (2). (Reproducido de5).
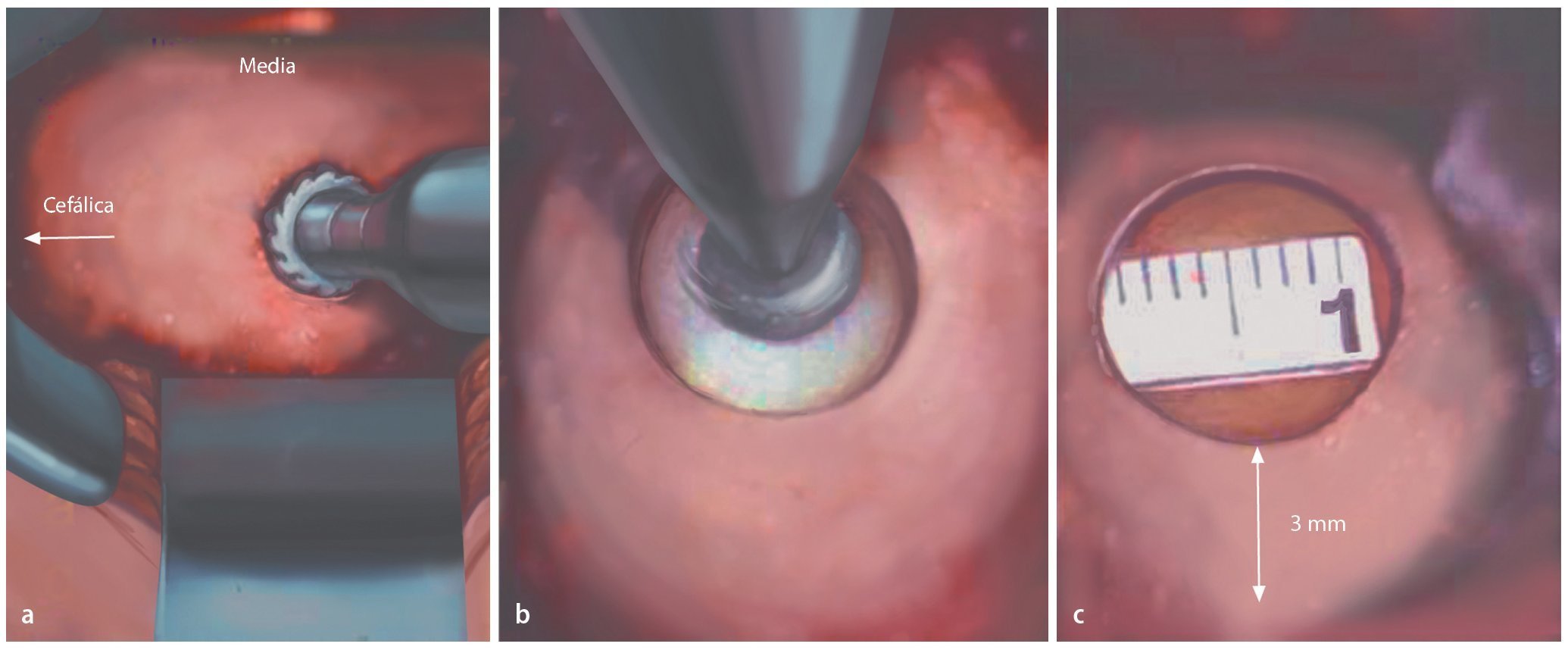
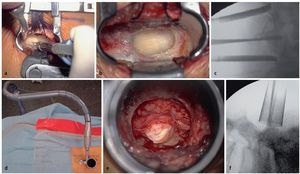
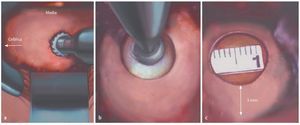
Fig. 9 Agujero translaminar. Tras elevar el cabecero de la mesa quirúrgica, para que la lámina quede horizontal, la fresa de corte se puede sostener más fácilmente en una posición perpendicular a la lámina. Con movimientos lentos y circulares se perfora un agujero redondo (L5) u ovalado (L4 y cefálica) de unos 10 mm de diámetro. Tres capas: capa «blanca» (= hueso cortical externo), «roja» (= hueso esponjoso) y «blanca» (= hueso cortical interno). Para más seguridad, se debe perforar el hueso cortical interno con una fresa de diamante. a La hoja del separador apunta hacia el borde lateral de la pars. El hueso cortical externo se perfora con una fresa de corte. b El hueso cortical interno se reduce con una fresa recubierta con polvo de diamante. c Primer plano: se preservan 5 mm de la pars lateral.
Fig. 10 Comentarios. En primer lugar, se debe preservar al menos 3 mm del borde lateral de la pars interarticularis, donde el hueso sea más fuerte. En segundo lugar, el agujero translaminar se encuentra usualmente justo en dirección cefálica a la inserción craneal del ligamento amarillo. Después de retirar el fino hueso cortical interno con pequeños golpes, aparecerá la grasa epidural.
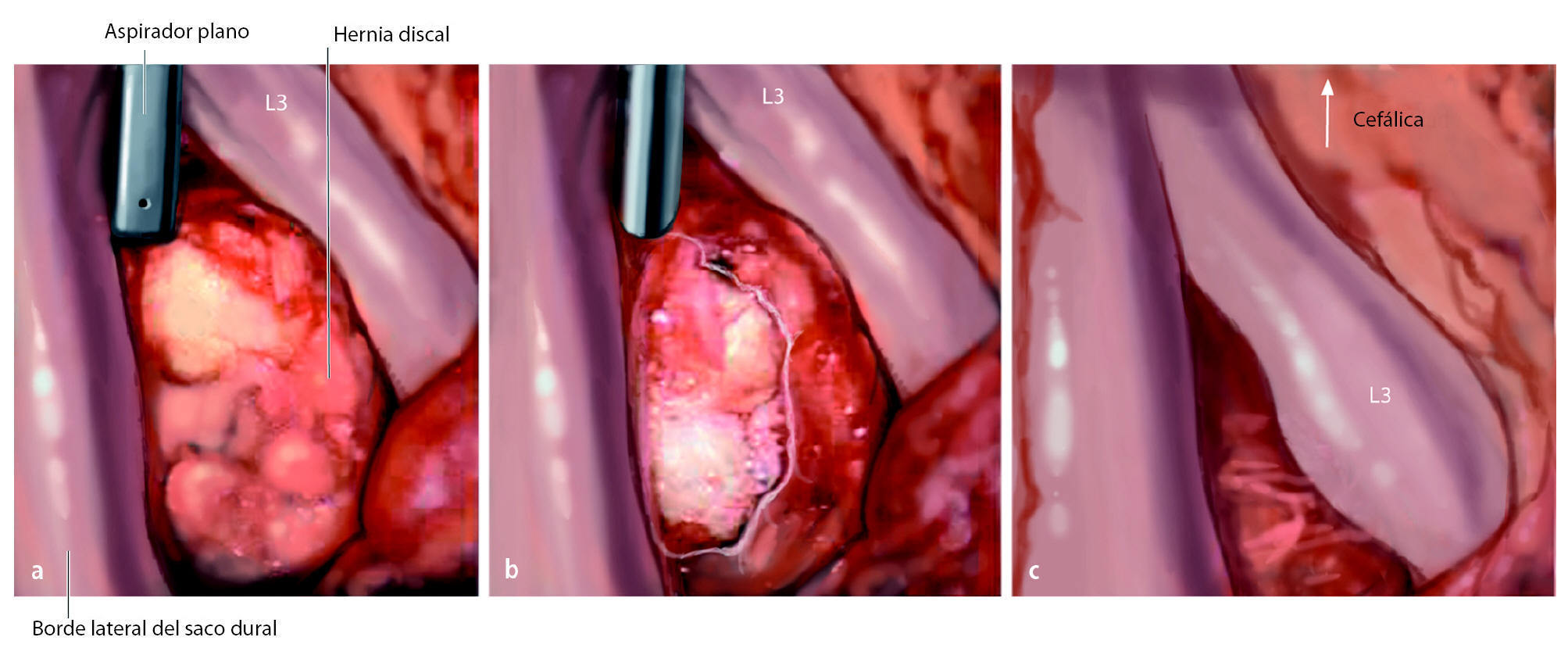
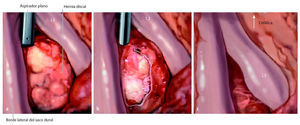
Fig. 11 Exploración epidural. Comience con la disección superior e inferior de la grasa a lo largo del borde lateral del saco dural. Continúe hasta la «axila» de la raíz nerviosa saliente. Por lo general, en esta etapa se pueden movilizar los fragmentos de disco extruido o subligamentoso. Después de la descompresión, la raíz se desliza en sentido caudal hacia un campo visible. Se sondea el conducto de la raíz con un gancho de doble ángulo. Si se detecta una perforación anular importante, se debe limpiar el espacio discal. En nuestra experiencia, esto fue preciso en el 20% de los casos. La mitad superior del espacio discal se puede abordar mediante ATL ya que la lámina solapa progresivamente con el espacio discal en los niveles lumbares superiores. Solo en el nivel L5/S1 puede que sea necesario ampliar ATL a una laminotomía caudal para limpiar el espacio de disco. a. Agujero translaminar L3/L4 en el lado derecho: borde lateral del saco dural, aspirador plano separa con suavidad la «axila» de la raíz saliente L3 que se desplaza cranealmente debido a la hernia discal. b La cápsula delgada del fragmento de disco extruido se ha abierto. c Después de eliminar el fragmento de disco, la raíz L3 se desliza caudalmente y es visible.
Abordaje
Incisión cutánea de 25 mm a 5 mm de la línea media y centrada en el punto medio entre el borde superior del espacio discal índice y el borde inferior del pedículo craneal. Un abordaje estrictamente vertical conducirá a la lámina.
Dos opciones son posibles:
1. La ruta subperióstica, a lo largo de la superficie lateral de la apófisis espinosa, requiere la incisión de algunas de las inserciones tendinosas del músculo multífido. Posteriormente, se inserta un separador miniaturizado tipo Caspar o Williams.
2. La ruta transmuscular, mediante una separación roma del músculo multífido con el dedo índice. Se inserta un retractor tubular (15 mm de diámetro) y se fija con un brazo de soporte.
Independientemente del tipo de espéculo utilizado, el borde lateral de la lámina debe ser visible por debajo de la valva del separador.
Cierre de la herida
Para obstruir el agujero se puede utilizar de forma optativa Gelfoam impregnado con esteroides de acción prolongada, si bien esto se debe evitar si se ha limpiado el espacio discal. No es necesario el drenaje de la herida. Cierre de los tejidos blandos por capas.
Manejo posoperatorio
— Movilización el mismo día, ejercicios musculares isométricos, profilaxis antitrombótica. No es necesario el uso de ortesis. Sin limitaciones de flexión ni rotación de la columna lumbar.
— No se precisa el uso de técnicas de imagen de forma rutinaria.
— Visita de seguimiento a las 8 semanas después de la cirugía.
— Reincorporación laboral: 2-3 semanas para los trabajadores de oficina, 8 semanas para los trabajadores manuales.
Errores, riesgos y complicaciones
— Cirugía en el nivel incorrecto: la inclinación de la mesa quirúrgica para lograr que la lámina presente la mayor horizontalidad posible reduce este riesgo.
— Desgarre dural: la delgada duramadre axilar debe manipularse con mucho cuidado durante la disección de los fragmentos de disco adherentes. Debido al acceso tan estrecho, la mejor solución es colocar un parche en durotomía.
— Ampliación del agujero a una laminotomía convencional: Aunque no se puede considerar estrictamente una complicación, este cambio de estrategia se hace necesario siempre que se detecte una perforación anular significativa en la mitad caudal del espacio discal, especialmente en el nivel L5/S1.
Resultados
Un total de 84 pacientes (46 hombres, edad media 57 años), en su mayoría con síndrome compresivo radicular, fue sometido a ATL en el plazo de 3 años. Con frecuencia se observó implicación de las láminas L4 (27) y L3 (19). Durante la cirugía se observaron fragmentos discales extruidos (61 %) y subligamentosos (39 %). En 4 casos, el agujero translaminar tuvo que ampliarse a una laminotomía en dirección caudal y, en 12 pacientes, se limpió el espacio discal.
Un observador independiente realizó exámenes de seguimiento en la primera y sexta semana; a los 3, 6 y 12 meses y una vez al año a partir de ese momento (seguimiento medio de 22 meses). El resultado fue:
— Excelente (alivio completo de los síntomas) en el 67 % de los casos.
— Bueno (molestias leves que no requieren medicación) en el 27%.
— Razonable (molestias que requieren medicación ocasional) en el 5%.
— Deficiente (no está mejor que en el preoperatorio) en el 1%.
La prevalencia de hernia discal recurrente fue del 7%. Los resultados insatisfactorios estuvieron relacionados con algias postoperatorias persistentes, como por ejemplo en pacientes que notificaron síndrome facetario. En estos casos, la RM mostró un disco negro con una reducción espontánea o posquirúrgica significativa de la altura del espacio discal. El bloqueo facetario alivió los síntomas en la mayoría de los pacientes.
Casos especiales
Paciente de 72 años de edad, afectado por la enfermedad de Parkinson que presentaba una debilidad grave del psoas iliaco derecho. Debido al desequilibrio muscular y a la deformidad cifótica en el nivel a tratar, resultaba imprescindible mantener intacta la articulación facetaria L2/L3 en el lado derecho para conseguir estabilidad segmentaria postquirúrgica (fig. 12).
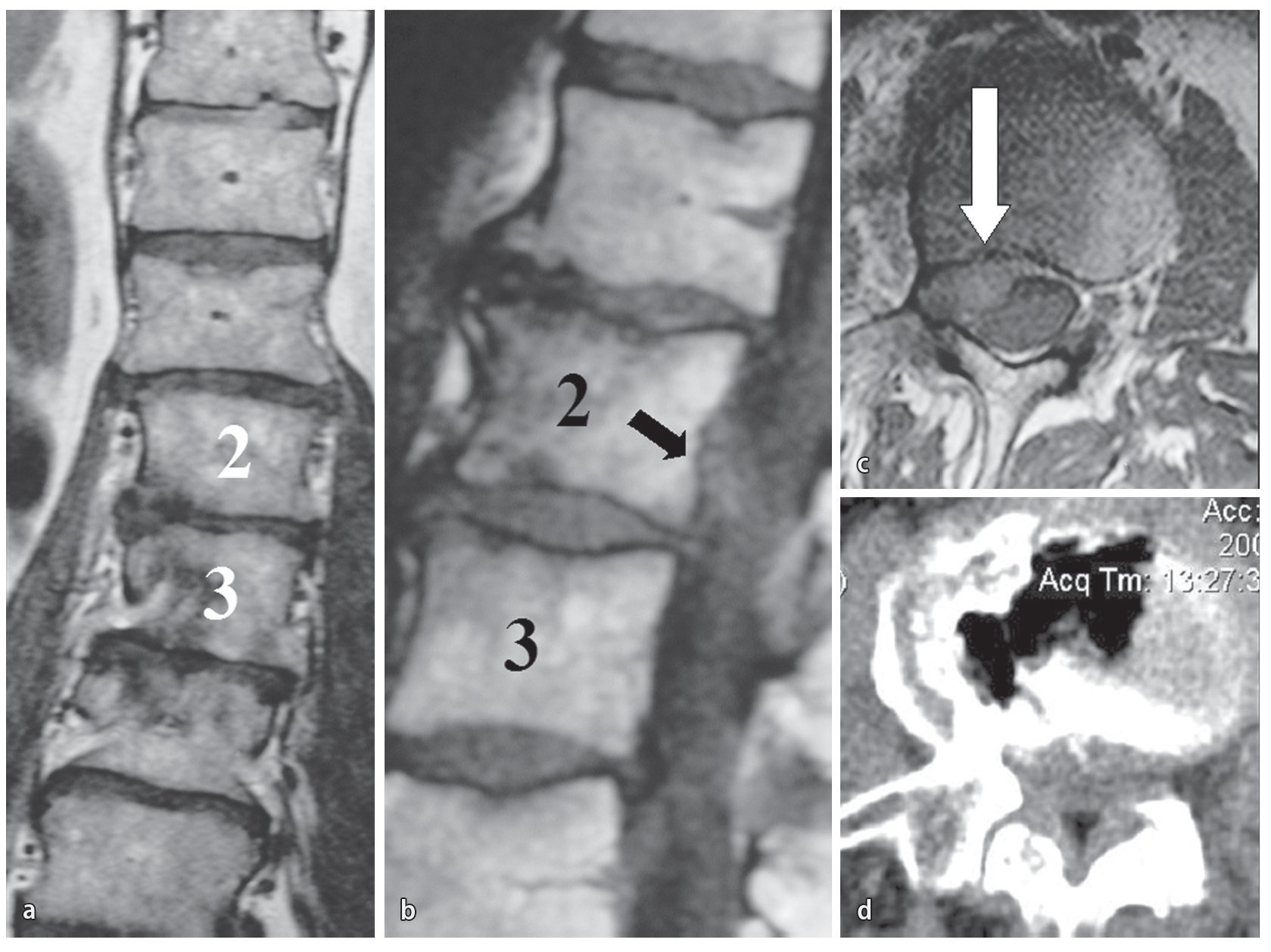
Fig. 12a La RM coronal muestra la deformidad cifótica en el nivel a tratar L2/L3. b Fragmento de disco extruido cranealmente (flecha negra). c La RM axial muestra la hernia discal intraforaminal (flecha blanca) comprimiendo la raíz L2 derecha. d El TAC posquirúrgico confirma que se ha preservado la articulación facetaria L2/L3 derecha. (Reproducido de la referencia5).
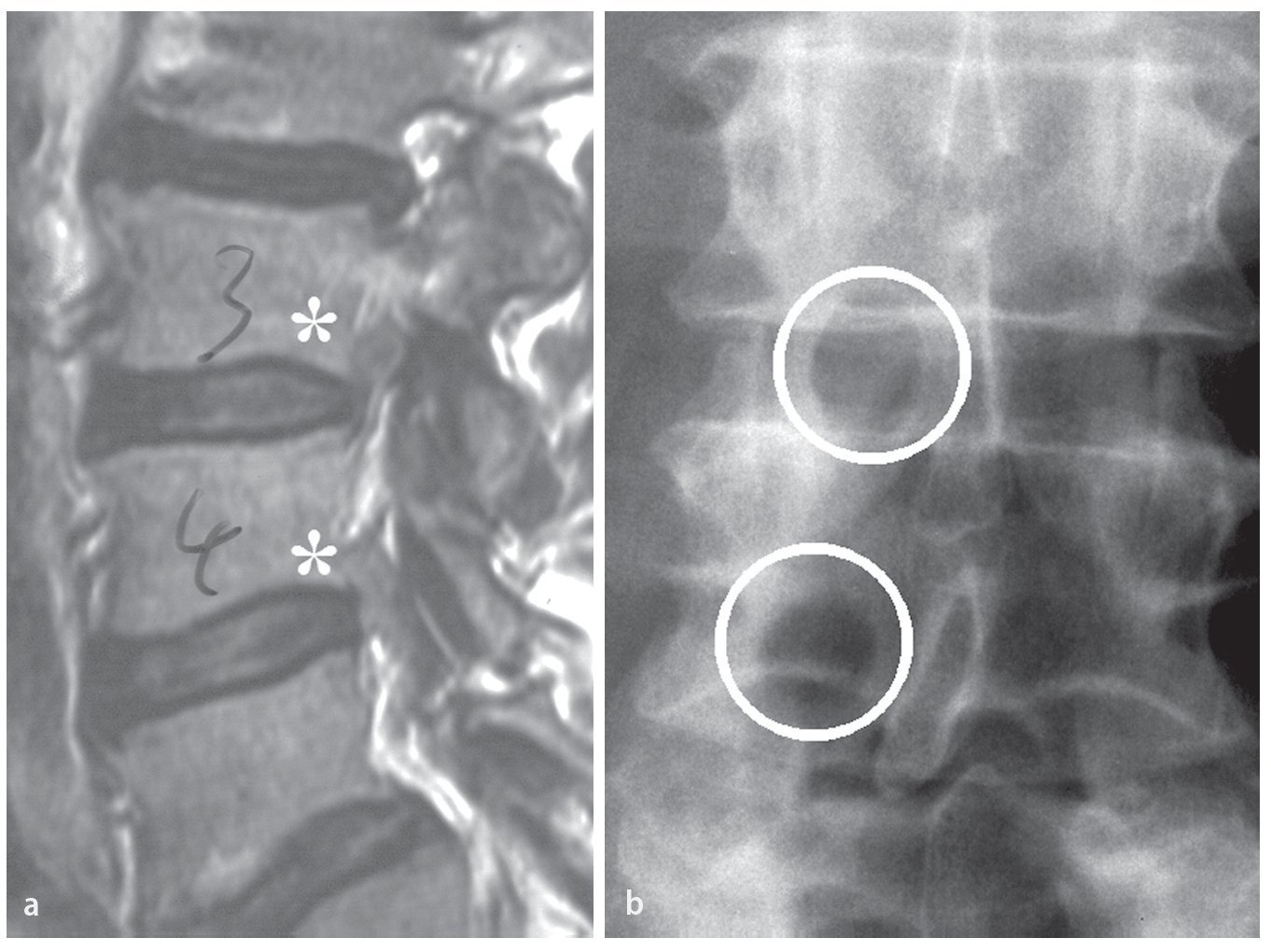
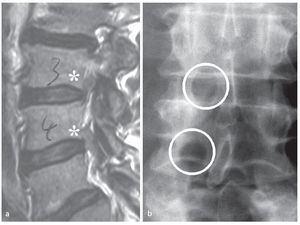
Hombre de 70 años con incapacidad para la deambulación debido a una debilidad grave del muslo derecho. La RM sagital mostraba una invasión de las raíces L3 y L4 en el lado derecho debido a hernias discales simultáneas en L3/L4 y L4/L5. Tras la exéresis de los fragmentos discales extruidos mediante ATL en los dos niveles, el paciente se recuperó parcialmente y pudo caminar con la ayuda de un bastón (fig. 13).
Fig. 13a La RM sagital muestra hernias de disco simultáneas en L3/L4 y L4/L5 (asteriscos blancos). b Un ATL en dos niveles permitió la exéresis de ambos fragmentos. (Reproducido de la referencia5).
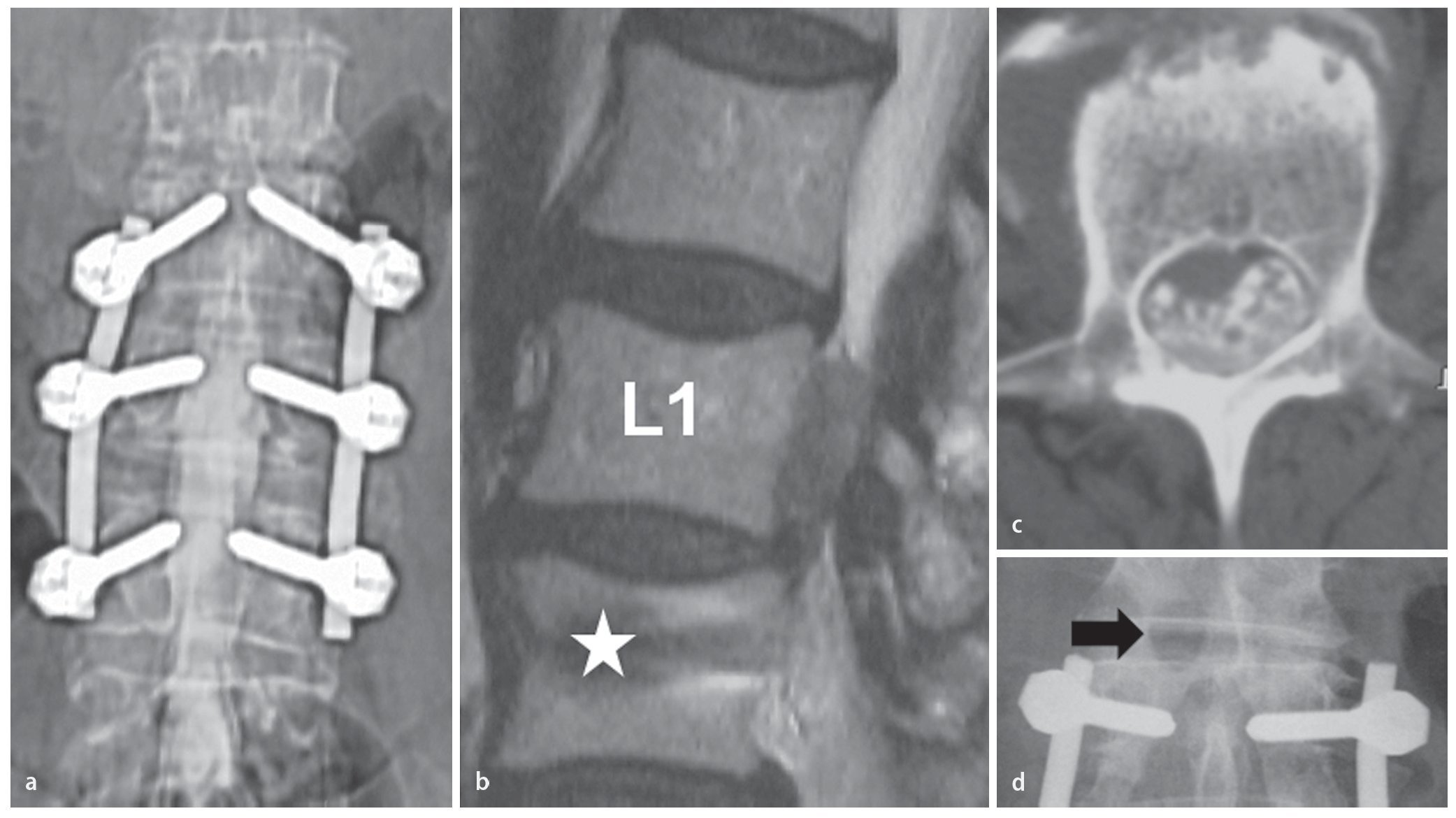
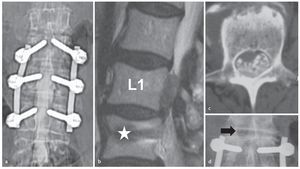
Un hombre de 65 años fue tratado mediante fusión instrumentada de L2/ L4 a causa de lumbalgia grave dependiente de la carga. La evolución clínica posoperatoria fue satisfactoria durante los primeros cuatro años. La aparición súbita de dolor inguinal derecho y disfunción vesical condujeron a una resonancia magnética que mostró una hernia de disco extruido cranealmente en L1/ L2 (lado derecho). El abordaje translaminar permitió la retirada del fragmento y se evitó el tejido cicatricial. La recuperación fue excelente (fig. 14).
Fig. 14 a La mielografía no fue concluyente. b La RM sagital ponderada en T2 muestra un enorme fragmento de disco extruido cranealmente y el artefacto de un tornillo en L2 (estrella). c El TAC axial confirma la compresión de las fibras de la cauda equina. d El fragmento discal se extrajo por completo a través de un agujero translaminar (flecha negra).
Evaluación crítica
Una de las señas de identidad de los abordajes menos invasivos es que la ruta de acceso a la zona a tratar es más «directa». Se evita la disección de estructuras anatómicas que son solo puntos de referencia. El abordaje translaminar (ATL) cumple estos requisitos. Sin embargo, se deben considerar las limitaciones mencionadas anteriormente.
En la serie de los primeros 30 pacientes, se realizaron rutinariamente radiografías simples a los 6 y 12 meses de la intervención quirúrgica con el fin de detectar fracturas potenciales de la pars interarticularis. Los hallazgos fueron negativos. En los pocos pacientes que presentaron algias, la RM también excluyó edema trabecular en el istmo.
Conflicto de intereses. En nombre de todos los autores, el autor para la correspondencia establece lo siguiente: Luca Papavero actúa como consultor de Medicon, Tuttlingen, Alemania.
Correspondencia
L. Papavero M.D., Ph.D.
Clinic for Spine Surgery, Schoen Clinic Hamburg Eilbek Dehnhaide 120,
22081 Hamburgo (Alemania)
lpapavero@schoen-kliniken.de