Presentamos un caso de leucemia linfoblástica aguda (LLA) de células precursoras B en una mujer de 19 años que inició en forma de nódulo único en la mama derecha. La paciente recibió tratamiento con quimioterapia y, posteriormente, transplante HLA (del inglés Human Leukocyte Antigens) idéntico de donante no emparentado. Dos años después de iniciarse la enfermedad, tuvo una recaída y presentó múltiples nódulos bilaterales en las mamas.
Hasta la fecha, sólo se han publicado 33 casos de LLA en mama, y sólo 11 de ellos, incluido el nuestro, con afectación mamaria como manifestación inicial de la leucemia. Es importante tener en cuenta la LLA en casos de mujeres jóvenes con lesiones bilaterales y múltiples en mama, ya que los estudios radiológicos son inespecíficos. Estas pacientes, además de un estudio histológico, podrían beneficiarse de un estudio de sangre periférica de inicio con el fin de acelerar el proceso diagnóstico.
We present a case of acute lymphoblastic leukaemia (ALL) in a 19-year female who presented with solitary mass in the right breast as an initial presentation of the disease. The patient received chemotherapy treatment with the PETHEMA LAL-high risk 2003 protocol, and later an HLA-identical bone marrow transplantation was performed. Two years after onset of the disease she had a recurrence, having multiple nodes in both breasts. She then had an HLA-identical bone marrow transplantation from was performed. Two years later, she showed recurrence of ALL in both breasts.
To the best of our knowledge, only 33 cases have been reported in the literature, and in only 11 of them, including our, the infiltration of the breast was the initial presentation of the disease.
A high level of suspicion is important in those cases of young women with bilateral and multiple masses, because unfortunately there is no reliable imaging pattern suggestive of leukemic infiltration of the breast. In addition to a histological study, a complete blood count should be performed at start up to speed up the diagnosis.
Las neoplasias hematológicas en la mama son muy poco frecuentes, suponen alrededor de un 0,25% de todos los tumores en esta localización1. De ellas, la más frecuente es la afectación por linfoma nohodgkiniano (NHL), leucemia mieloide aguda y el mieloma múltiple1. La afectación por una leucemia o linfoma linfoblástico agudo (LLA/LLB) es muy rara y puede manifestarse como recaída de la leucemia, tras tratamiento radioterápico o como inicio de la enfermedad. Esta forma de presentación es muy poco frecuente y sólo hay 10 casos descritos en la bibliografía (tabla 1)2–9.
Características de los casos descritos de ALL en mama que se manifiestan como recaída y como debut de la enfermedad (1912–2010).
| Autor | Año | Sexo | Edad | Manifestación | Localización |
| McWilliams et al.2 | 1912 | Mujer | 33 | Inicial | Unilateral Derecha |
| Boggs DR et al. (4 casos)3 | 1962 | ||||
| Geelhoed et al.4 | 1973 | Mujer | 8 | Inicial | Unilateral Izquierda |
| Sagar et al. | 1989 | Mujer | 37 | Recaída | Bilateral |
| Schrocksnadel et al. | 1990 | Mujer | 21 | Recaída | Bilateral |
| Conter et al. | 1992 | Mujer | 16 | Recaída | Unilateral Derecha |
| Jain et al. | 1992 | Mujer | 14 | Inicial | Bilateral |
| Selvais et al. | 1993 | Mujer | 27 | Inicial | Bilateral |
| Memis et al. | 1995 | Mujer | 19 | Recaída | Bilateral |
| Chateil et al. | 1998 | Mujer | - | Recaída | Unilateral Izquierda |
| Savasan et al. | 1998 | Mujer | 15 | Recaída | Unilateral Derecha |
| Bohgaki T et al.9 | 1999 | Mujer | 27 | Inicial | Bilateral |
| Farah et al. | 1999 | Mujer | 12 | Recaída | Unilateral Izquierda |
| Erduran et al. | 1999 | Mujer | 9 | Recaída | Unilateral Izquierda |
| Talwar et al. | 2000 | Mujer | 34 | Inicial | Bilateral |
| Sindel et al. | 2000 | Mujer | 33 | Inicial | Bilateral |
| Chim et al. | 2000 | Varón | 23 | Recaída | Unilateral Derecha |
| Pei Lin et al.5 | 2000 | Mujer | 8 | Inicial | - |
| Mujer | 17 | Inicial | - | ||
| Manna et al. | 2001 | Mujer | 20 | Recaída | Bilateral |
| Lukaki-Karatza et al. | 2002 | Mujer | 17 | Recaída | Unilateral Izquierda |
| Castagnola et al. | 2005 | Mujer | - | Recaída | - |
| Mujer | - | Recaída | - | ||
| Mandal et al.1 | 2007 | Mujer | 30 | Inicial | Unilateral Derecha |
| Karbasian-Esfahani et al.6 | 2008 | Mujer | 30 | Recaída | Unilateral Izquierda |
| Mujer | 20 | Recaída | Unilateral Izquierda | ||
| Fadilah et al.7 | 2009 | Mujer | 18 | Recaída | Bilateral |
| Kumar et al.8 | 2010 | Mujer | 13 | Recaída | Unilateral |
| Nuestro caso | 2011 | Mujer | 19 | Inicial | Unilateral Derecha |
Presentamos un caso de LLA de presentación mamaria como primera manifestación de la enfermedad.
Caso clínicoMujer de 19 años, de origen brasileño, sin antecedentes personales de interés. Fue enviada al hospital en octubre de 2009 por presentar una lesión nodular en la mama derecha de 2 meses de evolución y que había aumentado de tamaño.
Después de un estudio ecográfico de ambas mamas, se observó un nódulo sólido de 26mm en situación retroareolar en la mama derecha. En la mama contralateral, el estudio ecográfico fue compatible con mastopatía fibroquística. Se realizó biopsia con trucut de la lesión retroareolar de mama derecha.
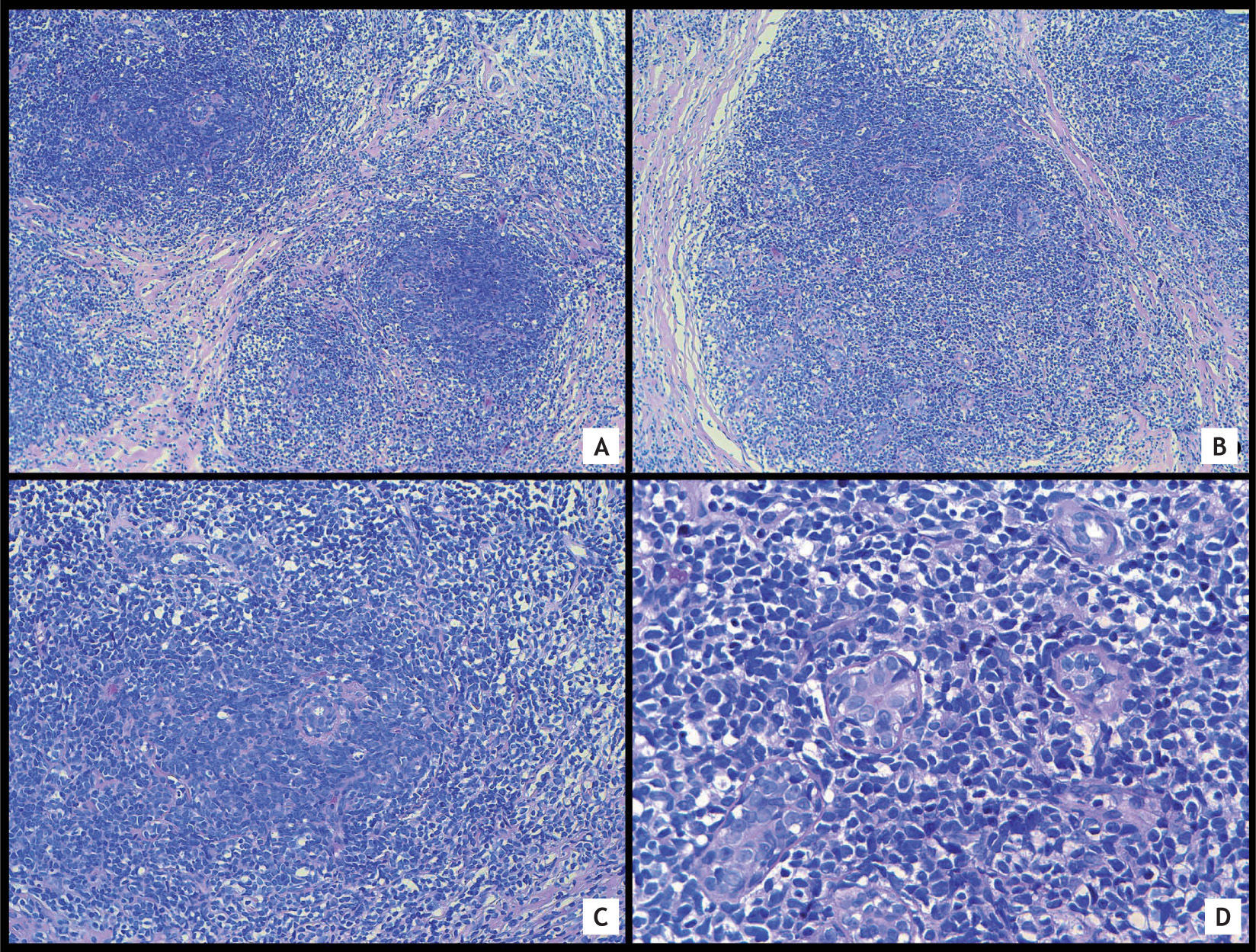
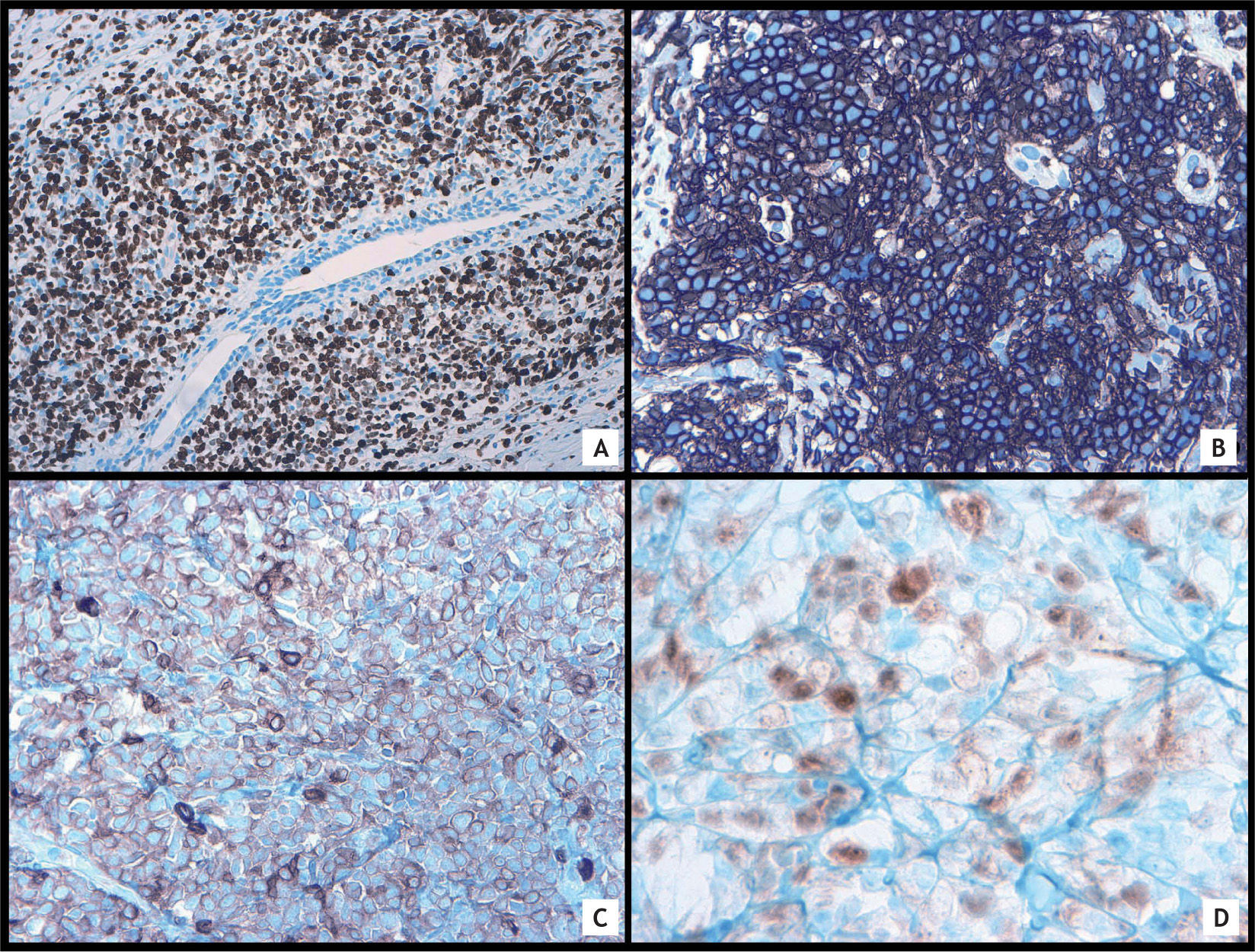
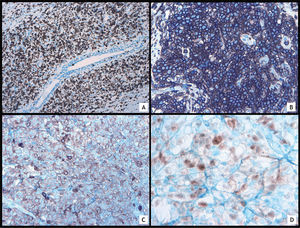
En el estudio histológico se observaban fragmentos de parénquima mamario ocupados por un denso infiltrado linfoide atípico constituido por células de mediano tamaño, de núcleos redondeados, algunos de ellos hendidos, en los que no se observaba nucléolo. Las células se disponían formando hileras entre las bandas de colágeno y también alrededor de las estructuras ductales, formando nódulos y dando lugar a lesiones linfoepiteliales (fig. 1A-D). De forma ocasional, se observaron algunas mitosis. En el estudio inmunohistoquímico (IHQ), el índice de proliferación celular marcado con Ki-67 fue en torno al 80% (fig. 2A), fueron positivos el BCL-2 y CD43 (fig. 2B) y la población tumoral presentó positividad para marcadores linfoides, como CD45, y para marcadores Pan-B, como CD79a (fig. 2C) y CD20. Otros marcadores, como CD5 y CD10, fueron negativos. Se realizó el diagnóstico de linfoma marginal. Debido al alto porcentaje de Ki-67, poco habitual en linfomas marginales, se decidió ampliar el estudio IHQ.
Después de estos resultados, se pasó a estudiar a la paciente por hematología. Se realizó una tomografía computarizada toracoabdominal en la que no se observó enfermedad metastásica, ni otras alteraciones. Los análisis revelaron la presencia de un 58% de blastos en sangre periférica. El mismo día se realizaron medulograma con estudio citogenético, molecular e inmunofenotipo. En la médula ósea se observó una infiltración masiva por células blásticas que mostraban positividad casi exclusiva para CD34/CD45. Sólo de forma focal algunos blastos eran positivos para CD79a, CD33, CD7 y CD2. Según la clasificación actual de la Organización Mundial de la Salud, no se disponía de criterios suficientes para establecer una línea celular, por lo que se realizó el diagnóstico de leucemia aguda indiferenciada. El estudio genético reveló la traslocación (1;13).
El resultado de los nuevos marcadores IHQ estudiados mostró positividad nuclear del tumor para TdT (del inglés Terminal Deoxynucleotidyl Transferase) (fig. 2D) y citoplasmática para CD138, CD34, CD7 y CD16, siendo negativos la mieloperoxidasa, CD117 y CD56. A la vista de estos resultados y de la información aportada por los hematólogos, esta lesión debía considerarse como un linfoma-leucemia de células precursoras B.
La paciente recibió tratamiento de inducción con quimioterapia siguiendo el protocolo PHETEMA, para casos de LLA de alto riesgo en pacientes adultos.
Después de este tratamiento, la paciente recibió tratamiento de consolidación y en junio de 2010 se realizó un alotrasplante de donante no emparentado HLA idéntico.
En julio de 2011 la paciente acudió a urgencias por presentar varias lesiones en ambas mamas. Se realizaron biopsias de 3 nódulos que se observaron en las pruebas de imagen (2 de ellos en la mama derecha y 1 en la mama izquierda) y estudio de médula ósea. En esta última se observó una infiltración por un 5% de blastos. El estudio anatomopatológico reveló la presencia de infiltración del parénquima mamario por una población linfoide atípica de las mismas características que en la biopsia previa coincidiendo, así como el patrón IHQ. Recibió tratamiento de rescate con FLAG-IDA y en agosto se inició tratamiento radioterápico. En septiembre se realizó un segundo alotrasplante HLA idéntico y hasta la fecha actual la paciente se encuentra en remisión completa.
DiscusiónLa infiltración del parénquima mamario por células leucémicas es muy rara, y podemos encontrarlo en el contexto de 3 situaciones: a) como inicio de la enfermedad, b) durante la recaída de una leucemia, o c) en mujeres que han recibido tratamiento radioterápico por un carcinoma de mama. Lo más frecuente es que se manifieste como recaída de una leucemia y en pacientes que han sido sometidas a un trasplante de médula ósea1.
Se han publicado 32 casos de afectación mamaria por LLA. De ellos, 22 se manifestaron como recaídas de la enfermedad, mientras que en sólo 11 casos, (incluido el nuestro), la LLA es el inicio de ésta (tabla 1).
El primer caso lo describieron McWilliams y Hanes en 19122. Años más tarde, en 1962, Boggs et al3 publicaron una serie de 322 casos de leucemias agudas, de los cuales 4 presentaban infiltración en mama; y, posteriormente, en 1973, Geelhoed et al4 describieron otros 5 casos de tumores leucémicos en la mama, de los cuales uno fue una LLA. Desde entonces se han publicado algunos casos aislados. Más recientemente, en un artículo del año 2000, Lin et al5 publicaron una serie de 25 casos de linfomas linfoblásticos B, de los cuales 2 tenían localización en mama. Las pacientes tenían 8 y 17 años, masas en las mamas y adenopatías axilares. En ambos casos la sospecha diagnóstica era de fibroadenoma. En este estudio observaron que los pacientes con linfoma linfoblástico B tenían períodos de remisión completa más largos que los pacientes con enfermedad diseminada tratados con agentes quimioterápicos similares. Además, el 100% de los pacientes estaba vivo a los 60 meses del diagnóstico. También concluyeron que en los pacientes con enfermedad leucémica, la edad avanzada, el número de blastos circulantes, niveles de lactato deshidrogenasa (LDH) elevada y la presencia de visceromegalias son factores de pronóstico adverso. En nuestro caso, la paciente se encuentra libre de enfermedad en estos momentos, 32 meses después del diagnóstico inicial, y tras haber tenido una recaída. Nunca ha manifestado diseminación leucémica, ni enfermedad a distancia, ni ganglionar ni visceral, y los niveles de LDH siempre estuvieron dentro de la normalidad, por lo que podría considerarse como un caso de mejor pronóstico.
En un artículo posterior, Karbasian-Esfahani et al6 hicieron una revisión de tumores de mama publicados en los últimos 18 años, y encontraron 21 casos (incluidos los suyos) de LLA con infiltración de la mama. De todos ellos, uno era un varón de 23 años en el que la enfermedad se manifestó como recaída de una leucemia. Uno de los últimos artículos publicados es el de Fadilah y Goh7, en 2009, en el que se expone el caso de una mujer de 18 años a la que se le diagnosticó una LLA y que después de tratamiento con quimioterapia y trasplante de médula ósea, experimentó una recaída que se manifestó con enfermedad diseminada y afectación bilateral en mamas y ovarios. La afectación por LLA suele ocurrir en mujeres jóvenes. Los casos descritos en la bibliografía reflejan edades comprendidas entre los 8 y los 37 años, al igual que nuestra paciente, que sólo tenía 19 años en el momento del diagnóstico. La enfermedad puede ser unilateral o bilateral, como masas solitarias o múltiples, en forma de lesiones bien definidas, o como afectación difusa del parénquima mamario. Queremos destacar el hecho de que, en nuestro caso, la LLA se manifestó inicialmente como enfermedad localizada en una única mama; sin embargo, después de tratamiento oncológico, radioterápico y alotrasplante HLA idéntico, la paciente tuvo una recaída. Esta segunda vez lo hizo como enfermedad bilateral y diseminada en ambas mamas.
En este tipo de tumores las imágenes de la mamografía pueden ser inespecíficas y, en muchos casos, se realiza diagnóstico radiológico de carcinoma de mama. Además, al ser pacientes jóvenes, presentan tejido glandular denso, por lo que la mamografía tiene una utilidad limitada6. La ecografía tampoco ha encontrado un patrón específico de la infiltración leucémica6. Estos hechos indican que la biopsia con aguja gruesa podría ser una buena alternativa en los casos en que se sospeche este tipo de afectación, ya que permite realizar el estudio IHQ completo6.
Histológicamente, el diagnóstico diferencial se plantea bien con un carcinoma de mama de tipo lobulillar o con un ductal infiltrante de alto grado, y sin formación de ductos, el cual se realiza mediante observación de la negatividad para queratinas en el caso de la leucemia. El diagnóstico diferencial también se plantea con otras proliferaciones hematológicas atípicas, como un linfoma marginal, un sarcoma granulocítico (cloroma) o un linfoma linfoblástico. Estos últimos son, histológicamente, indistinguibles de la infiltración por una leucemia aguda linfoblástica. Sin embargo, en el caso del linfoma linfoblástico, la mayor parte han resultado ser de estirpe T (el 90%), con afectación en pacientes jóvenes y localización en mediastino o que dan lugar a linfadenopatías supradiafragmáticas, mientras que las leucemias suelen ser de estirpe B o muy indiferenciadas. Además, las leucemias de células precursoras (B o T) expresan TdT que no se expresa en linfoma marginal5.
En conclusión, la infiltración leucémica de la mama es muy poco frecuente, y la afectación por una LLA resulta un hecho excepcional, sobre todo si se manifiesta como inicio de la enfermedad. En pacientes jóvenes con lesiones múltiples y bilaterales sospechosas de malignidad, deberían tenerse en cuenta este tipo de neoplasias hematológicas y realizar un estudio de sangre periférica para descartarlas y acelerar así el proceso diagnóstico.
Los autores declaran no tener ningún conflicto de intereses.