La aparición de recidivas locales o metástasis a distancia suele ser la principal causa de muerte en el cáncer de mama.
ObjetivosValorar y revisar la implicación de la técnica anestésica y/o la analgesia perioperatoria y postoperatoria en la aparición de recurrencias y el pronóstico del cáncer de mama.
Material y métodosSe realiza una revisión de la literatura con el objetivo de obtener los estudios que relacionen la anestesia y la analgesia peri y postoperatoria con el pronóstico oncológico del cáncer de mama.
ResultadosTras la búsqueda se obtuvo un total de 146 estudios, de los cuales se seleccionaron 9 para su análisis exhaustivo.
DiscusiónLa capacidad de las células tumorales para evadir la inmunidad del paciente es la clave del desarrollo de las metástasis. La inmunosupresión y la activación de mediadores de la inflamación durante el periodo perioperatorio pueden estar implicadas en la recurrencia de la enfermedad.
ConclusiónEl uso de opiáceos, los anestésicos inhalatorios y la técnica anestésica parecen tener una influencia negativa en el pronóstico oncológico, aunque hoy en día solo existen estudios en animales o in vitro.
Recurrent disease or metastases are the main cause of death from breast cancer.
ObjectivesTo assess the influence of perioperative and postoperative anaesthetic and analgesic techniques on the appearance of recurrences and breast cancer prognosis.
Material and methodsA literature search was conducted for studies that assessed perioperative and postoperative anaesthetic technique and analgesia in relation to the oncological prognosis of breast cancer.
ResultsWe identified 146 studies and selected 9 studies for a full text reading.
DiscussionThe ability of tumour cells to escape patient immunity is the key to the development of metastases. Patient immunosuppression and perioperative inflammatory mediators could be involved in recurrence.
ConclusionThe use of opioids, inhalational anaesthesia and the anaesthetic technique seem to have a negative influence on prognosis. However, there are currently only animal on in vitro studies on this topic.
El cáncer de mama es la neoplasia sólida más frecuente en la mujer1. La elección y la planificación del tratamiento varían según el tipo, la estadificación del tumor y las características morfológicas de la paciente2. La resección quirúrgica es el tratamiento curativo principal en la actualidad, complementándose con el uso de la radioterapia y la quimioterapia neoadyuvante o adyuvante según las características del tumor y la paciente2. A pesar de que las diferentes alternativas de tratamiento controlan con frecuencia la enfermedad local, la aparición de recidivas locales o metástasis a distancia suelen ser la principal causa de muerte2,3. La progresión de la enfermedad oncológica depende principalmente de un balance entre la capacidad inmunológica de la paciente y la habilidad del tumor para proliferar, colonizar y producir angiogénesis. Existen factores, como los fármacos anestésicos o el uso de determinadas técnicas anestésicas perioperatorias, que podrían influir en el pronóstico oncológico de las pacientes a corto y a largo plazo4. El objetivo del presente trabajo es revisar en la literatura los estudios que relacionan la técnica anestésica y la analgesia peri y postoperatoria con la aparición de recurrencias a corto y a largo plazo, y el pronóstico oncológico del cáncer de mama en pacientes no metastásicas.
Material y métodosSe ha realizado una revisión de la literatura en las bases de datos PubMed, EMBASE, MEDLINE, the Cochrane Trials Register y Web of Science. La franja de tiempo se tuvo en cuenta hasta agosto de 2017. Las palabras clave incluidas fueron: «breast cancer», «anesthetic technique», «anesthesia», «epidural anesthesia», «regional anesthesia», «intraoperatory opioids», «disease free survival», «progression free survival», «recurrence», «metastasis». Para evitar pérdidas en las búsquedas se añadieron los términos «survival» y «metastasis-related» a las búsquedas. Se añadieron filtros adicionales a la búsqueda, como «randomized controlled trials», «controlled trials», «human». La bibliografía encontrada fue examinada exhaustivamente. Los criterios de inclusión de estudios fueron: ensayos clínicos y estudios observacionales publicados en lengua inglesa, estudios que incluyen pacientes adultos, estudios que incluyen pacientes operadas de cáncer de mama, estudios que analizan los efectos de la analgesia y/o la anestesia regional con el pronóstico, incluyendo marcadores de inmunidad celular y humoral, tasa de recurrencia del cáncer, supervivencia libre de enfermedad y supervivencia global.
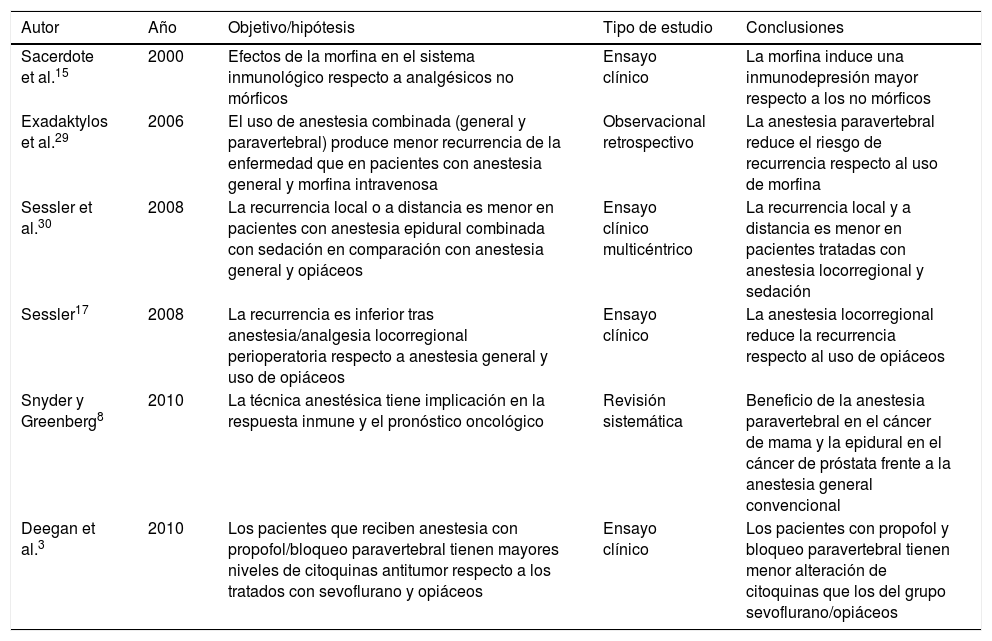
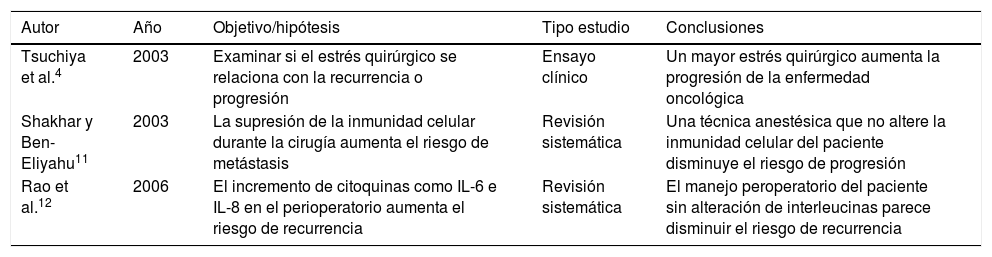
ResultadosTras la búsqueda se obtuvo un total de 146 resultados, de los cuales se eligieron 32 para su estudio tras revisar título y resumen/abstract. Finalmente, fueron descartados 23 artículos y se seleccionaron 9 para su lectura exhaustiva. De los artículos seleccionados, seis investigaban los efectos de la técnica y/o fármacos anestésicos en el sistema inmunológico y el cáncer (tabla 1), y otros tres artículos relacionaban la anestesia globalmente con el pronóstico oncológico, a corto y/o a largo plazo (tabla 2).
Estudios que tratan los efectos de la técnica y/o fármacos anestésicos en el sistema inmunológico y el cáncer
| Autor | Año | Objetivo/hipótesis | Tipo de estudio | Conclusiones |
|---|---|---|---|---|
| Sacerdote et al.15 | 2000 | Efectos de la morfina en el sistema inmunológico respecto a analgésicos no mórficos | Ensayo clínico | La morfina induce una inmunodepresión mayor respecto a los no mórficos |
| Exadaktylos et al.29 | 2006 | El uso de anestesia combinada (general y paravertebral) produce menor recurrencia de la enfermedad que en pacientes con anestesia general y morfina intravenosa | Observacional retrospectivo | La anestesia paravertebral reduce el riesgo de recurrencia respecto al uso de morfina |
| Sessler et al.30 | 2008 | La recurrencia local o a distancia es menor en pacientes con anestesia epidural combinada con sedación en comparación con anestesia general y opiáceos | Ensayo clínico multicéntrico | La recurrencia local y a distancia es menor en pacientes tratadas con anestesia locorregional y sedación |
| Sessler17 | 2008 | La recurrencia es inferior tras anestesia/analgesia locorregional perioperatoria respecto a anestesia general y uso de opiáceos | Ensayo clínico | La anestesia locorregional reduce la recurrencia respecto al uso de opiáceos |
| Snyder y Greenberg8 | 2010 | La técnica anestésica tiene implicación en la respuesta inmune y el pronóstico oncológico | Revisión sistemática | Beneficio de la anestesia paravertebral en el cáncer de mama y la epidural en el cáncer de próstata frente a la anestesia general convencional |
| Deegan et al.3 | 2010 | Los pacientes que reciben anestesia con propofol/bloqueo paravertebral tienen mayores niveles de citoquinas antitumor respecto a los tratados con sevoflurano y opiáceos | Ensayo clínico | Los pacientes con propofol y bloqueo paravertebral tienen menor alteración de citoquinas que los del grupo sevoflurano/opiáceos |
Estudios que relacionan la anestesia con el pronóstico oncológico
| Autor | Año | Objetivo/hipótesis | Tipo estudio | Conclusiones |
|---|---|---|---|---|
| Tsuchiya et al.4 | 2003 | Examinar si el estrés quirúrgico se relaciona con la recurrencia o progresión | Ensayo clínico | Un mayor estrés quirúrgico aumenta la progresión de la enfermedad oncológica |
| Shakhar y Ben-Eliyahu11 | 2003 | La supresión de la inmunidad celular durante la cirugía aumenta el riesgo de metástasis | Revisión sistemática | Una técnica anestésica que no altere la inmunidad celular del paciente disminuye el riesgo de progresión |
| Rao et al.12 | 2006 | El incremento de citoquinas como IL-6 e IL-8 en el perioperatorio aumenta el riesgo de recurrencia | Revisión sistemática | El manejo peroperatorio del paciente sin alteración de interleucinas parece disminuir el riesgo de recurrencia |
Una de las hipótesis más aceptadas respecto a la carcinogénesis en los tumores sólidos es la teoría «seed and soil» propuesta por Fidler5 en 2003. En ella se describe un crecimiento local del tumor durante un primer tiempo en el cual las células tumorales son capaces de nutrirse a partir de la vascularización local. El crecimiento tumoral conlleva la necesidad de un mayor aporte sanguíneo, momento en que se desencadena la neovascularización5 y se liberan factores angiogénicos, principalmente factor de crecimiento vascular endotelial (VEGF-C) y prostaglandina E25. Este hecho provoca la aparición de un mayor número de mutaciones y un aumento de la proliferación celular, y, por consiguiente, del potencial metastásico del tumor5,6.
El organismo responde a este mecanismo activando el sistema inmune. Las células natural-killers (NK) constituyen la primera defensa contra el tumor7, seguidas de la activación de las células dendríticas, los neutrófilos y los monocitos, también relacionados con la actividad anti-cáncer del propio organismo8. La actividad de estas células se ha relacionado inversamente con el tiempo operatorio, de forma que intervenciones prolongadas pueden provocar una supresión de las células NK y promover el desarrollo de enfermedad metastásica8. Por tanto, los pacientes con bajos niveles de células NK parecen tener peor pronóstico oncológico8,9.
La capacidad de las células tumorales para evadir la inmunidad del paciente es la clave del desarrollo de las metástasis. Un estudio de García-Lora A et al.10 compara las mutaciones genéticas en las células tumorales de individuos sanos con las de individuos inmunodeprimidos, concluyendo que las células tumorales de los individuos sanos presentaban mutaciones genéticas contra la inmunidad del huésped, mientras que estas no existían en los inmunodeprimidos10.
A lo largo de los años se han investigado las posibles causas de progresión oncológica en pacientes con enfermedad localizada al diagnóstico, sugiriéndose que la inmunosupresión y la activación de mediadores de la inflamación durante el periodo perioperatorio pueden estar implicadas en la recurrencia de la enfermedad4,8,11,12. Existen, al menos, cuatro factores perioperatorios implicados en este hecho8. El primer factor es el acto quirúrgico, capaz de inducir una intensa respuesta al estrés, inhibiendo la inmunidad celular y aumentando las concentraciones de factores angiogénicos y citoquinas proinflamatorias, como el VEGF-C, el TNF-α y la IL-1β3,4,12-14. El segundo factor es la anestesia general per se, que puede alterar la función de los neutrófilos, los macrófagos, las células dendríticas, los linfocitosT y las célulasNK, implicados en la inmunidad celular15,16. El tercer factor lo constituye el uso de analgésicos opiáceos, que actúan inhibiendo la inmunidad humoral y celular, activando la angiogénesis17 y el crecimiento tumoral. Por último, el cuarto factor es el dolor, que también puede actuar disminuyendo la inmunidad celular, aumentando la progresión tumoral18.
Los efectos de los fármacos utilizados en la anestesia y la analgesia perioperatoria han sido principalmente estudiados in vitro y en modelos animales, y en la actualidad existen escasos estudios al respecto en humanos8.
Aunque todos los anestésicos actúan sobre la inmunidad celular provocando cierto grado de inmunosupresión, los que tienen mayor influencia negativa en el pronóstico oncológico son los opiáceos8,17. Su administración, tanto en el perioperatorio como de forma crónica, suprime la inmunidad celular y humoral del huésped17. Este efecto inmunosupresor parece ser dependiente de la dosis y ser reversible con naloxona, como se demostró en un estudio realizado en roedores por Beilin et al.19. Gupta et al.20 estudiaron los efectos oncológicos de la morfina en roedores con cáncer de mama y dolor postoperatorio, concluyendo que la morfina puede aumentar la angiogénesis y el crecimiento tumoral20. Además, este efecto es prevenible con la administración de celecoxib, según el estudio publicado por Farooqui et al.21, donde se sugirió que el efecto angiogénico de la morfina desaparecía al añadir celecoxib en roedores, manteniendo un buen control del dolor. Por otro lado, los opiáceos parecen suprimir la actividad de las células NK en humanos22. En un ensayo publicado por Beilin et al.22 se establecieron dos grupos de pacientes: un primer grupo recibió dosis elevadas de fentanilo, mientras que un segundo grupo recibió dosis menores. Tras 24h, ambos grupos tenían una supresión similar de las células NK, pero esta fue más prolongada en los individuos del primer grupo22. Otro estudio similar realizado en humanos voluntarios por Yeager et al.23 utilizando morfina en lugar de fentanilo evidenció que aquellos a los que se les administró una bomba de infusión de morfina tuvieron una supresión de las células NK.
Dentro del grupo de los anestésicos intravenosos, la ketamina y el tiopental también se han relacionado con una supresión marcada de las células NK y un aumento de la recurrencia tumoral, en comparación con el uso de propofol y de diazepam24. Un estudio experimental de Siddiqui et al.25 sugiere que dos derivados del propofol, el propofol-docosahexanoato y el propofol-eicosapentanoato, inhiben la adhesión celular, la migración e inducen apoptosis en células de cáncer de mama25.
Los anestésicos inhalatorios, como el isoflurano y el halotano, también tienen influencia sobre la inmunidad celular, suprimiendo la función de las células NK en roedores26. El óxido nitroso (NO) puede interferir en la síntesis de ADN, purinas y timidilasas, y suprimir la formación de células hematopoyéticas relevantes en la lucha contra el crecimiento tumoral27. Los estudios en humanos están muy limitados debido a que se necesitan varios fármacos aparte de los descritos, y estos generan sesgos de confusión8.
Por otro lado, los anestésicos locales, y en especial la lidocaína, han demostrado in vitro un efecto inhibitorio sobre el receptor EGF, inhibiendo la proliferación tumoral, y la capacidad invasiva de las células tumorales humanas28. A pesar de los resultados, harán falta más estudios in vivo para establecer una asociación clara y evaluar el efecto de otros anestésicos locales en la recurrencia tumoral.
La técnica anestésica es otro factor que se ha intentado relacionar con el pronóstico oncológico. Un estudio publicado en 2006 por Exadaktylos et al.29 compara pacientes intervenidas por cáncer de mama según la técnica anestésica. Un grupo recibe una anestesia general combinada con un boqueo paravertebral y el otro grupo recibe una anestesia general y analgesia postoperatoria con mórficos. El estudio muestra una reducción en la recurrencia de la enfermedad en las pacientes del primer grupo29. Actualmente existe un ensayo clínico en desarrollo (NCT00418457) que intentará aclarar el posible beneficio oncológico de la anestesia locorregional en el cáncer de mama30.
ConclusionesHoy en día, el conocimiento sobre la influencia de los distintos analgésicos utilizados en el perioperatorio en el pronóstico oncológico de las pacientes con cáncer de mama es muy escaso, y no existen ensayos clínicos ni estudios prospectivos que nos den información en este sentido. Existen múltiples técnicas y fármacos anestésicos útiles en cirugía de la mama, cada uno de ellos con su correspondiente implicación en el sistema inmunológico. Los estudios citados, a pesar de ser la mayoría in vitro o en animales, muestran una relación entre la afectación de este sistema inmunológico y el pronóstico oncológico, aunque son necesarios estudios en humanos a largo plazo para confirmar esta teoría.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.