REV. SENOLOGÍA Y PATOL. MAM., 12, 1 (32-35), 1999
CASOS CLÍNICOS
Calcificación periprotésica masiva bilateral tras mamoplastia de aumento
Massive bilateral periprosthetic calcification after augmentation mammoplasty
C. Corchado*, J. Infante*, J. L. Parra**, E. Muñoz***, C. Ramos**
*.Unidad de Cirugía Plástica y Estética.
**.Anatomía Patológica.
***.Cirugía. Policlínica San Mauricio. Jerez (Cádiz)
Correspondencia:
C. Corchado.
Policlínica San Mauricio.
Av. de los Álamos, 2 (Monte Alto).
11407 Jerez (Cádiz).
SUMMARY
One of the problems associated to augmentation mammoplasty is periprosthetic tissue calcification. In spite of the few of published papers on this respect, recent works point out a high incidence of this complication. We report a case of massive, bilateral periprosthetic calcification that was observed
in a patient with severe capsular contrature and breast pain, 12 years after augmentation mammoplasty with saline inflatable, smooth wall implants.
We also review the real meaning of this complication in order to increase
its level of suspicion, specially when you treat patients with «old» implants.
Palabras clave
Calcinosis, Mamoplastia de aumento, Implantes mamarios, Técnicas de preparación histológica, Implantes artificiales humanos.
Key words
Calcinosis, Augmentation mammoplasty, Breast implants, Histologycal preparation techniques, Human implants artificial.
INTRODUCCIÓN
En 1977, Redfern.1 y Benjamin.2describieron la calcificación de los tejidos periprotésicos en el curso postoperatorio tardío de mamoplastias de aumento. Aunque en principio los artículos referidos.1-5 sugerían una escasa incidencia, algunos autores cifran la misma entre el 10 y el 26% de las series estudiadas,.6-9 lo que justificaría a nuestro entender un mejor conocimiento de esta complicación. En la mayoría de estos trabajos la calcificación periprotésica es un hallazgo intraoperatorio no esperado, descubierta en el curso de la explantación de una prótesis que es retirada debido a otros problemas asociados a la presencia del implante (contractura capsular, rotura del implante, etc.). Sin embargo, Destouet.6 encuentra una incidencia del 26% a partir del estudio radiológico de portadoras de prótesis de mamas, asintomáticas en el momento del estudio.
OBSERVACIÓN CLÍNICA
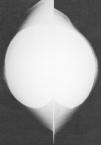
Paciente de 49 años de edad, sin antecedentes patológicos de interés, que en 1985 había sido intervenida por el primer autor, realizando entonces mamoplastia de aumento por vía periareolar, con implante subglandular de prótesis de superficie lisa y contenido salino (150 cc). Tras un curso postoperatorio sin incidencias, la paciente dejó de acudir a sus controles periódicos, reapareciendo de nuevo en 1997 aquejando un cuadro de mastodinia bilateral, con retracción capsular grado III de Baker de varios años de evolución. Solicitado estudio mamográfico (Fig. 1) se comprobó la integridad de los implantes, con cierta asimetría en el contorno de sus siluetas, sin evidenciar alteraciones radiológicamente constatables en el escaso parénquima visible.
Fig. 1. Mamografías. No se evidencian las calcificaciones periprotésicas.
Bajo el juicio clínico de contractura capsular se propuso la retirada de los implantes, extirpación de la cápsula periprotésica e inserción de nuevas prótesis, esta vez de superficie rugosa y rellenas de triglicéridos, para facilitar estudios mamográficos posteriores.
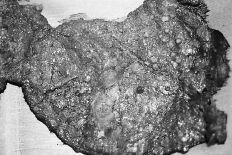
Siguiendo el plan previsto, por vía periareolar se practicó la explantación de ambas prótesis con capsulectomía total bilateral. Al efectuar la apertura de las cápsulas apreciamos la existencia de material calcáreo que ocupaba la práctica totalidad de sus superficies internas (en contacto con las prótesis) (Fig. 2). En la primera mama intervenida retiramos previamente la prótesis; en la segunda, la capsulectomía se llevó a cabo sin extraer el implante, lo que facilitó enormemente dicha maniobra, permitiendo un cómodo despegamiento entre cápsula y parénquima mamario-fascia pectoral.
Fig. 2. Aspecto macroscópico de la cara interna capsular.
Las calcificaciones se disponían formando una fina capa aspera al tacto (semejante al del papel de lija), firmemente adheridas a la cápsula. Las prótesis aparecieron íntegras, sin modificación del volumen de prellenado, llamando la atención la existencia de depósitos calcáreos sobre sus caras posteriores.
El defecto volumétrico creado se solucionó mediante inserción en el bolsillo subglandular de prótesis rellenas de triglicérido de 180 cc cada una. La evolución hasta la fecha ha sido satisfactoria, sin complicaciones y con buen resultado clínico.
Para su estudio histológico las cápsulas, de un grosor estimado entre 0,4 y 0,6 mm, se fijaron en formol al 10% y tras su decalcificación, los cortes se estudiaron con tinción de HE y tricrómico de Masson.
Su estudio microscópico (Fig. 3) mostró tres áreas definidas; una interna, heterogénea, mostrando restos de fibrina, fibroblastos, histiocitos, fibras colágenas y algún vaso sanguíneo con hematíes en su luz; una intermedia formada por colágena densa, calcificada, y una externa en la que se apreciaban fibras colágenas orientadas de forma paralela a la superficie de la prótesis, con escasa celularidad (constituida por fibroblastos), sobre cuya superficie externa se disponían restos de tejido adiposo y acinis glandulares, correspondientes al tejido mamario pericapsular.
Fig. 3. Cápsula periprotésica. Aspecto microscópico de las tres capas. (HE, *100.)
DISCUSIÓN
La incidencia real de la calcificación de los tejidos periprotésicos en pacientes portadoras de implantes mamarios es desconocida, en gran medida porque la mayoría de las publicaciones están basadas en series de pacientes que con motivo de otros problemas asociados con la presencia de implantes son sometidas a explantación, observándose entonces la calcificación como hallazgo intraoperatorio, tal y como ocurrió en nuestro caso; por tanto, quizá la incidencia referida por estos autores (10-16%).7-10 no sea extrapolable a la totalidad de pacientes portadoras de implantes mamarios. La elevada frecuencia destacada por Destuet et al.6(26%) en portadoras asintomáticas no concuerda con la escasez de referencias a este hallazgo existente en la bibliografía.
Entre los factores de riesgo descritos destacan el tiempo desde la implantación.9, 10 (más probable cuanto más «viejo» es el implante) y el tipo de prótesis empleada,.8-10 observándose con mayor frecuencia en las dotadas de parche de Dacron. La calcificación suele presentarse de forma bilateral y es más frecuentemente descrita en implantes subglandulares.9, 11, 12 y en los rellenos de gel de silicona,.9 siendo más raros los casos descritos en implantes salinos..4, 13
Suponen calcificaciones distróficas, habitualmente compuestas por hidroxiapatita, y no se ha encontrado relación significativa entre los niveles hísticos y capsulares de silicona y el grado de calcificación..14 Los escasos estudios histológicos descritos confirman una distribución de las calcificaciones en la cara interna de la cápsula, en contacto con la prótesis, a la que en ocasiones se adhieren..4, 13 La cápsula aparece más gruesa de lo habitual, apreciándose en la zona interna signos de inflamación crónica (histiocitos, hematíes, fibrina, tejido de granulación...).4 y en la zona más externa imágenes análogas a las descritas en cápsulas periprotésicas no calcificadas..15 En nuestro caso el grosor de la cápsula era menor y la calcificación aparecía en una zona intermedia, acelular, compuesta por colágeno denso; entre ésta y la prótesis se interponía una capa de tejido fibroso, con celularidad indicativa de actividad y de un proceso inflamatorio crónico.
Por sí misma la calcificación puede no provocar síntomas clínicos. Quizá el endurecimiento de las mamas que suele referirse sea debido a la contractura capsular a la que habitualmente se asocia al ser excepcional su diagnóstico sin esta circunstancia..4, 13 En idéntico sentido puede interpretarse la mastodinia. Aunque han sido descritos los signos radiológicos sugestivos de la calcificación.16 (imágenes lineales en la periferia del implante con distribución focal o difusa), habitualmente suelen ser diagnosticadas durante la explantación, quizá por la falta de sospecha clínica a la hora de interpretar las radiografías.
Finalmente no existe un criterio unánime respecto a su significación patológica y tratamiento. Habitualmente el tratamiento se indica para solucionar otra circunstancia (contractura capsular severa, rotura del implante, mastodinia...) que coexiste con la calcificación. Pero, ¿qué hacer si una exploración radiológica muestra la calcificación capsular, en ausencia de cualquier otra circunstancia que indique la capsulectomía? La única complicación directamente atribuible a la calcificación que se cita en la literatura consultada es la referida por Quetglas et al,.4 consistente en la rotura del implante atribuida a una espícula calcárea. Cabría pensar en la posiblidad de que estas calcificaciones interfieran con la interpretación de calcificaciones de otra naturaleza en una mamografía. Pero este hecho nos parece poco significativo, ya que la disposición habitual de las calcificaciones hace difícil su confusión con calcificaciones de otra naturaleza; por otra parte, la opacidad inducida por estas calcificaciones, insertas en el contexto de opacidad determinada por las prótesis de gel de silicona o suero salino, no deben tener un papel significativo. Por esta última razón es posible que pasen inadvertidas, como en nuestro caso.
En cambio, cuando existe contractura capsular, la mayoría de los autores optó por retirar el implante, realizando una capsulectomía completa (siempre que les fue posible) seguida o no de nuevo implante mamario (bien en el mismo bolsillo o en otra ubicación)..17, 18 Este criterio, no compartido por todos, se ve apoyado por las complicaciones descritas por Hardt et al.19 en relación a restos capsulares calcificados que hicieron sospechar, en estudio mamográfico posterior, la existencia de un proceso maligno en la mama.
RESUMEN
Uno de los problemas asociados a la mamoplastia de aumento es la calcificación de los tejidos periprotésicos. A pesar de la escasez de trabajos publicados al respecto, publicaciones recientes señalan una alta incidencia de esta complicación.
Publicamos un caso de calcificación periprotésica bilateral masiva observada en una paciente con contractura capsular severa y mastodinia 12 años después de una mamoplastia de aumento con prótesis hinchables de suero fisiológico y superficie lisa.
Además revisamos el papel real que esta complicación parece tener en un intento de aumentar su nivel de sospecha, sobre todo cuando se tratan a paciente con prótesis implantadas con varios años de evolución.
BIBLIOGRAFÍA
1. Redfern AB, Ryan JJ, Su TC. Calcification of the fibrous capsule about mammary implants. Plast Reconst Surg 1977;59(2):249-51.
2. Benjamin JL, Guy CL. Calcification of implant capsules following augmentation mammoplasty. Case report. Plast Reconst Surg 1977;59(3):432-3.
3. Nicoletis CL, Wlodarczk B. Une complication rare des prothèses mammaires: la calcification de la coque rétractile périprothètique. Ann Chir Past Esthét 1983;28: 388.
4. Quetglas J, Morantinos P, Quetglas C. Calcificación de la cápsula periprotésica mamaria. Consideraciones anatomopatológicas y clínicas. Cir Plast Ibero-Latinoamericana 1988;14(2):85-92.
5. Cocke WM, White R, Vecchione TR, Sampson W. Calcified capsule following augmentation mammoplasty. Ann Plast Surg 1985;15(1):61-5.
6. Destouet JM, Monsees BS, Oser RF, Nemececk JR, Young VL, Pilgram TK. Screening mammography in 350 women with breast implant: prevalence and finding of implant complications. Am J Roentgenol 1992; 159(5):973-81.
7. Ahn CY, De Bruhl ND, Gorzyca DP, Shaw WW, Basset LW. Comparative silicone breast implant mammography, sonography, and magnetic resonance imaging: experience with 59 implant. Plast Reconst Surg 1994;94(5):620-7.
8. Peters W, Smith D. Calcification of breast implant capsules: incidence, diagnosis and contributing factors. Ann Plast Surg 1995;34(1):8-11.
9. Cocke WM. Capsule calcificaton following mammoplasty: a survey [lettet]. Ann Plast Surg 1986;16(6): 541.
10. Peters W, Smith D, Fornasier V, Lugowski S, Ibanez D. An outcome analysis of 100 women after explantation of silicone gel breast implants. Ann Plast Surg 1997; 39(1):9-19.
11. Dershaw DD, Chaglassian TA. Mammography after prothesis placement for augmentation or reconstructive mammoplasty. Radiolgy 1989;170(1p+1):69-74.
12. Vuursteen PJ. The Krakatau syndrome; a late complication of retroglandular mammary augmentation. Br J Plast Surg 1992;45(1):34-7.
13. Schmidt GH. Calcification bonded to saline-filled breast implants. Plast Reconst Surg 1993;92(7):1423-5.
14. McConnell JP, Moyer TP, Nixon DE, Schnur PL, Salomao DR, Crotty TB, et al. Determination of silicon in breast implants performed by inductively coupled plasma emission spectroscopy. Comparison with tissue histology. Am J Clin Pathol 1997;107(2):236-46.
15. Ginsbach G, Busch LD, Kühnel W. The nature of the collagenous capsules around breast implants. Light and electron microscopic investigations. Plast Reconst Surg 1979;64(4):456-64.
16. Leibman AJ. Imaging of complications of augmentation mammaplasty. Plast Reconst Surg 1994;93(6): 1134-40.
17. Slavin SA, Goldwyn RM. Silicone gel implant explantation: reason, result, and admonition. Plast Reconst Surg 1995;95(1):63-9.
18. Spear SL. Editorial: capsulotomy, capsulectomy and implantectomy. Plast Reconst Surg 1993;92(2):323-4.
19. Hardt NS, Yu L, La Torre G, Steinbach B. Complications related to retained breast implant capsules. Plast Recosnt Surg 1995;95(2):364-71.